Streszczenie
- Definicja: Szczelina odbytu jest podłużnym ubytkiem anodermy w kanale odbytu, w którego dnie widoczne są włókna mięśnia zwieracza wewnętrznego odbytu.
- Epidemiologia: Częste występowanie.
- Objawy: Ból, krwawienie podczas defekacji.
- Badanie fizykalne: W 90% przypadków szczeliny są widoczne na godzinie 6, gdy odbyt jest badany w pozycji litotomijnej (grzbietowo-krzyżowej).
- Diagnostyka: Rozpoznanie jest ustalane na podstawie obrazu klinicznego, dalsza diagnostyka zwykle nie jest wymagana.
- Leczenie: Leczenie zachowawcze lub chirurgiczne.
Informacje ogólne
Definicja
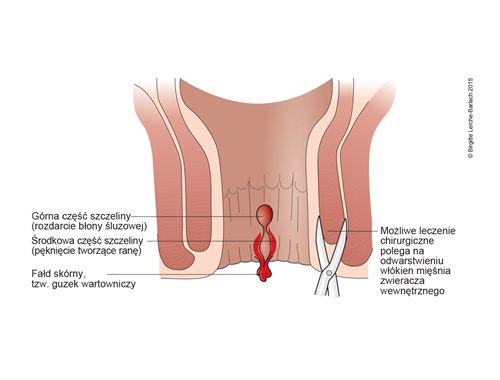
- Szczelina odbytu jest podłużnym ubytkiem anodermy w kanale odbytu, w którego dnie widoczne są włókna mięśnia zwieracza wewnętrznego odbytu.
- Szczelina jest zwykle zlokalizowana na spoidle tylnym.
- Podział na szczeliny ostre i przewlekłe:
- ostre: czas trwania do 8 tygodni
- przewlekłe: czas trwania dłuższy niż 8 tygodni.
Epidemiologia
- Częsta choroba we wszystkich grupach wiekowych, ale najczęściej występuje w grupie wiekowej 30–50 lat.
- Równie często dotyczy mężczyzn, jak i kobiet.
- Ryzyko w ciągu całego życia do 8%.1
- Częste występowanie w okresie około- i poporodowym.2
Etiologia i patogeneza
- Nie do końca wyjaśnione. Zakłada się wzmożone napięcie mięśnia zwieracza wewnętrznego odbytu z następowym niedokrwieniem, co powoduje ból i stan zapalny z dalszym odruchowym zwiększeniem napięcia zwieracza.
Szczeliny pierwotne (bez choroby podstawowej)
- Za przyczynę uważa się czynniki zwiększające napięcie zwieracza:
- zaparcia
- twardy stolec
- dieta niskobłonnikowa
- otyłość
- niedoczynność tarczycy
- zaburzenie odbytniczo-odbytowego odruchu hamowania (wstrzymywanie gazów i stolca może prowadzić do paradoksalnie wzmożonego napięcia zwieraczy usposabiającego do urazu).
Szczeliny wtórne (w wyniku choroby podstawowej)
- Jako towarzyszące szczeliny w chorobach zapalnych jelit (choroba Leśniowskiego-Crohna, wrzodziejące zapalenie jelita grubego).
- Rak odbytu.
- Po chemoterapii.
- Po zakażeniach ogólnoustrojowych (kiła, gruźlica).
- Po chorobach bakteryjnych, wirusowych, zapalnych.
- Toksyczne działanie leków.
- Urazowe.
- Jatrogenne po zabiegach chirurgicznych w okolicy odbytu.
- Rozdarcie zwykle zaczyna się w miejscu lub tuż poniżej połączenia odbytowo-odbytniczego (linea anorectalis) i ciągnie się dystalnie wzdłuż kanału odbytu.
Czynniki predysponujące
- Zaparcia, dieta niskobłonnikowa.
- Otyłość.
- Niedoczynność tarczycy.
ICD-10
- K60 Szczelina i przetoka odbytnicy i okolicy odbytu.
- K60.0 Ostra szczelina odbytu.
- K60.1 Przewlekła szczelina odbytu.
- K60.2 Szczelina odbytu, nieokreślona.
Diagnostyka
Kryteria diagnostyczne
- Typowy wywiad lekarski.
- Szczeliny w kanale odbytu.
Diagnostyka różnicowa
- Przetoka odbytu.
- Ropień.
- Rak odbytu.
- Owrzodzenia weneryczne.
- Choroba Leśniowskiego-Crohna.
- Wrzodziejące zapalenie jelita grubego (WZJG).
- Wyprysk okołoodbytniczy.
- Hemoroidy.
Wywiad lekarski
- Głównym objawem jest bardzo silny ból podczas defekacji.
- Zazwyczaj po zakończeniu defekacji występuje ból następczy, który może utrzymywać się od kilku minut do kilku godzin.
- Krwawienie w postaci świeżej krwi na stolcu, zwykle mniejsze niż przy hemoroidach.
- Może wystąpić sączenie, świąd i miejscowy obrzęk.
- Należy zapytać o czynniki wywołujące (twardy stolec).
- Okres od wystąpienia objawów — w celu zróżnicowania ostrej i przewlekłej szczeliny odbytu.
Badanie fizykalne
- Przy badaniu pacjentów w pozycji litotomijnej w 90% przypadków szczelinę stwierdza się między skórą a błoną śluzową na godzinie 6.
- Ze względu na bolesność, badanie per rectum jest często możliwe dopiero po zastosowaniu maści znieczulającej miejscowo.
- Liczne szczeliny i pęknięcia w nietypowych lokalizacjach stanowią podstawę do podejrzenia możliwych innych chorób podstawowych, takich jak choroba Leśniowskiego-Crohna, wrzodziejące zapalenie jelita grubego, gruźlica, kiła lub nowotwory złośliwe.
- Przy przewlekłej szczelinie odbytu często występują:
- przerostowa brodawka odbytu
- fałdy brzeżne lub wartownicze odbytu
- owrzodzenie o uniesionych brzegach
- odsłonięte włókna mięśnia zwieracza wewnętrznego odbytu.
Dalsza diagnostyka
- W przypadku atypowej lokalizacji: w razie wskazówek w wywiadzie lekarskim — diagnostyka krok po kroku:
- badania serologiczne i mikrobiologiczne:
Diagnostyka specjalistyczna
- Proktoskopia: jeśli istnieją wątpliwości diagnostyczne lub objawy utrzymują się dłużej niż 6–8 tygodni.
- Kolonoskopia/rektoskopia:
- w celu wykluczenia innego źródła krwawienia z odbytu
- w przypadku podejrzenia chorób zapalnych jelit.
- Ultrasonografia endoskopowa, RM, pobranie biopsji na potrzeby diagnostyki różnicowej kryptogennych ropni i przetok okołoodbytniczych oraz nowotworów złośliwych.
Wskazania do skierowania do specjalisty
- Jeśli leczenie zachowawcze nie przynosi rezultatów, należy skierować pacjenta do proktologa.
Lista kontrolna dotycząca skierowania
Szczelina odbytu
- Cel skierowania
- Diagnostyka wspomagająca? Leczenie? Zabieg operacyjny?
- Wywiad lekarski
- Kiedy pojawiły się objawy? Przebieg? Czy nawracają?
- Bóle: rodzaj i intensywność? W połączeniu z wypróżnieniami, problemami ze stolcem?
- Inne istotne choroby? Aktualnie przyjmowane leki?
- Jaki efekt przyniosły poprzednie terapie?
- Wpływ na jakość życia i pracę?
- Badanie fizykalne
- Lokalizacja: umiejscowienie?
- Badanie odbytnicy: guz, krwawienie?
- Badania uzupełniające
- w stosownych przypadkach CRP, OB, leukocytoza.
Leczenie
Cele leczenia
- Złagodzenie objawów.
- Wygojenie szczeliny.
- Unikanie nietrzymania stolca spowodowanego leczeniem.
- Obniżenie ciśnienia spoczynkowego i zmniejszenie skurczów wewnętrznego zwieracza odbytu są celem zarówno leczenia zachowawczego, jak i operacyjnego.
Ogólne informacje o leczeniu
- Leczenie ostrej szczeliny odbytu różni się od leczenia postaci przewlekłej.
- Przy leczeniu zachowawczym udaje się wyleczyć 60–90% ostrych szczelin odbytu.
- Wyleczenie przewlekłej szczeliny odbytu stosując terapię zachowawczą następuje w ok. 50% przypadków.
- Jeśli przewlekła szczelina odbytu nie wygoi się po 6 tygodniach leczenia zachowawczego, należy rozważyć leczenie chirurgiczne.
- Należy stosować dietę wysokobłonnikową, w razie potrzeby suplementację, np. łuskami babki jajowatej.
- Kąpiele nasiadowe są dozwolone i zwiększają komfort pacjenta, nie mają jednak wpływu na odsetek wyleczeń.
- Wszystkim pacjentom przed rozpoczęciem leczenia chirurgicznego należy zaproponować próbę leczenia zachowawczego przez 6 tygodni.
- W przypadku niepowodzenia terapii po 6–8 tygodniach: leczenie chirurgiczne.
Farmakoterapia
- Triazotan glicerolu (glyceryl trinitrate — GTN):
- w leczeniu przewlekłej szczeliny odbytu mogą być stosowane miejscowo azotany, takie jak triazotan glicerolu. Wykazują one podobnie wysoki odsetek wyleczeń jak antagoniści wapnia, ale częstsze działania niepożądane, zwłaszcza bóle głowy
- powoduje rozluźnienie mięśni gładkich wewnętrznego zwieracza odbytu
- triazotan glicerolu można stosować np. w postaci maści doodbytniczej 4 mg/g miejscowo, 2 x na dobę
- jedyna dostępna w Polsce nitrogliceryna w maści 20 mg/g (0,2%) nie jest zarejestrowana do leczenia szczeliny odbytu, a zawartość nitrogliceryny wielokrotnie przekracza dawki zalecane w leczeniu szczelin. Możliwe przygotowanie leku recepturowego
- u co najmniej 30% pacjentów występują bóle głowy i nudności, możliwe również miejscowe pieczenie.
- Blokery kanału wapniowego (calcium channel antagonists — CCA):
- miejscowe stosowanie antagonistów kanału wapniowego powinno stanowić leczenie pierwszego rzutu w przewlekłych szczelinach odbytu. Ich skuteczność jest porównywalna do azotanów, z mniejszą ilością ogólnoustrojowych działań niepożądanych
- w leczeniu można również stosować leki z grupy antagonistów kanału wapnia w postaci doustnej. Ze względu na korzystniejszy stosunek efektów do działań niepożądanych należy preferować stosowanie miejscowe
- miejscowe stosowanie antagonistów wapnia (takich jak nifedypina) powinno trwać przez 3 — 8 tygodni
- miejscowo stosowane maści z nifedypiną i diltiazemem są równie skuteczne jak triazotanu glicerolu i lepiej tolerowane3-4:
- np. hydrofilny żel chlorowodorku diltiazemu 2%: niewielką ilość wprowadzić do kanału odbytu 2 razy na dobę (niedostępny w Polsce w postaci gotowej, możliwe przygotowanie leku recepturowego).
- stosować przez 3 — 8 tygodni.
- Iniekcje z toksyny botulinowej:
- w przeprowadzonej metaanalizie, leczenie iniekcjami z toksyną botulinową było nieznacznie skuteczniejsze w porównaniu z GTN i CCA. W przypadku oporności na antagonistów wapnia można, po uzgodnieniu z pacjentem, rozważyć jako leczenie drugiego rzutu alternatywnie do zabiegu operacyjnego
- pomimo wyższego odsetka wyleczeń niż w przypadku nitrogliceryny i antagonistów wapnia, iniekcje z toksyną botulinową są bolesne i zwiększają koszty leczenia3,5
- toksyna botulinowa powoduje porażenie mięśni na około 3 miesiące poprzez hamowanie uwalniania acetylocholiny, co ułatwia gojenie szczeliny
- leczenie toksyną botulinową nie powinno być przeprowadzane początkowo w przypadku ostrych szczelin, zwłaszcza ze względu na wysoki odsetek (samoistnych) wyleczeń, koszty związane z tą metodą, ból spowodowany iniekcją oraz potencjalne ryzyko związane z aplikacją.
- Maści do znieczulenia miejscowego:
- w celu złagodzenia objawów można zastosować miejscowe środki znieczulające. Nie ma to wpływu na odsetek wyleczeń:
- np. maść zawierająca cynchokainę, stosowana 2 x na dobę lub
- 2% lidokaina w żelu, stosowana 2 x na dobę.
- w celu złagodzenia objawów można zastosować miejscowe środki znieczulające. Nie ma to wpływu na odsetek wyleczeń:
- Wkładki rozszerzające odbyt w celu zmniejszenia ciśnienia w zwieraczu:
- wkładki rozszerzające odbyt mogą być stosowane w leczeniu zachowawczym osobno lub w połączeniu z lekami rozluźniającymi zwieracze.
- Stosowanie glikokortykosteroidów powinno być zarezerwowane dla pacjentów z wtórnymi schorzeniami, takimi jak miejscowy wyprysk.
Zalecenia dla pacjentów
- Ciepłe kąpiele nasiadowe:
- co najmniej 15 min., 3 do 4 x na dobę oraz po wypróżnieniu. Rozluźniają mięsień zwieracz odbytu i łagodzą objawy.6
- Normalizacja konsystencji stolca poprzez dietę wysokobłonnikową (nasiona babki płesznika) i przyjmowanie płynów, ewentualnie makrogole.
- Dbanie o właściwą higienę odbytu.
Leczenie chirurgiczne
- Wskazanie:
- przewlekła szczelina odbytu nieskutecznie leczona zachowawczo przez 6 — 8 tygodni lub w przypadku wystąpienia działań niepożądanych zastosowanej terapii.
- Wycięcie szczeliny (metoda Gabriela):
- Dodatkowo podczas zabiegów chirurgicznych (wycięcie metodą Gabriela, przesunięty płat anodermalny) w celu rozluźnienia zwieracza może być stosowana toksyna botulinowa.
- Przesunięty płat anodermalny: pokrycie szczeliny błoną śluzową odbytu lub skórą z okolic odbytu
- leczenie pierwszego wyboru jako alternatywa wycięcia metodą Gabriela lub terapia drugiego wyboru po nieudanym wycięciu tą metodą.3
- Boczna sfinkterotomia wewnętrzna: przecięcie włókien mięśnia zwieracza wewnętrznego w celu zmniejszenia napięcia zwieracza:
- wysoki odsetek wyleczeń, ale również wysoka częstość nietrzymania stolca.3,5
Zapobieganie
- Regulacja stolca
Przebieg, powikłania i rokowanie
Rokowanie
- We wczesnym stadium przy dobrej regulacji stolca szczelina zwykle goi się samoistnie.
- Im dłuższy czas trwania choroby, tym mniejsza skuteczność leczenia zachowawczego.8
- Przy zastosowaniu leczenia farmakologicznego odsetek nawrotów jest wyższy niż w przypadku leczenia chirurgicznego.
Powikłania
- Nawroty.
- Nietrzymanie stolca po chirurgicznej sfinkterotomii, częściej u kobiet.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
Szczelina odbytu
Źródła
- Ciesielski P, Kołodziejczak M. Szczelina odbytu. Interna Szczeklika - mały podręcznik. (dostęp 11.12.2023) mp.pl
Piśmiennictwo
- Mapel DW, Schum M, Von Worley A. The epidemiology and treatment of anal fissures in a population-based cohort. BMC Gastroenterol 2014; 14: 129. pubmed.ncbi.nlm.nih.gov
- Ferdinande K, Dorreman Y, Roelens K, Ceelen W, De Looze D. Anorectal symptoms during pregnancy and postpartum: a prospective cohort study. Colorectal Dis. 2018 Dec;20(12): 1109-16. pubmed.ncbi.nlm.nih.gov
- Ebinger SM, Hardt J, Warschkow R, Schmied BM, Herold A, Post S, et al. Operative and medical treatment of chronic anal fissures-a review and network meta-analysis of randomized controlled trials. J Gastroenterol 2017; 52: 663-76. pubmed.ncbi.nlm.nih.gov
- Sahebally SM, Ahmed K, Cerneveciute R, Iqbal A, Walsh SR, Joyce MR. Oral versus topical calcium channel blockers for chronic anal fissure-a systematic review and meta- analysis of randomized controlled trials. Int J Surg 2017; 44: 87-93. pubmed.ncbi.nlm.nih.gov
- Nelson RL, Manuel D, Gumienny C, Spencer B, Patel K, Schmitt K, et al. A systematic review and meta-analysis of the treatment of anal fissure. Tech Coloproctol 2017; 21: 605- 25. pubmed.ncbi.nlm.nih.gov
- Tejirian T, Abbas MA. Sitz bath: Where is the evidence? Scientific basis of a common practice. Dis Colon Rectum 2005; 48: 2336-40. PubMed
- Nelson RL, Thomas K, Morgan J, Jones A. Non surgical therapy for anal fissure. Cochrane Database of Systematic Reviews 2012, Issue 2. Art. No.: CD003431. DOI: 10.1002/14651858.CD003431.pub3. DOI
- Emile SH, Elgendy H, Elfeki H, Magdy A, Abdelmawla AA, Abdelnaby M, et al. Does the duration of symptoms of anal fissure impact its response to conservative treatment? A prospective cohort study. Int J Surg 2017; 44: 64-70. pubmed.ncbi.nlm.nih.gov
- Cross KL, Massey EJ, Fowler AL, et al; ACPGBI. The management of anal fissure: ACPGBI position statement. Colorectal Dis. 2008;10(suppl 3): 1-7. pubmed.ncbi.nlm.nih.gov
- Altomare DF, Binda GA, Canuti S, et al. The management of patients with primary chronic anal fissure: a position paper. Tech Coloproctol. 2011;15: 135-41. PubMed
Opracowanie
- Sławomir Chlabicz (redaktor/recenzent))
- Karolina Pogorzelska (recenzent)
- Franziska Jorda (recenzent/redaktor)
