Streszczenie
- Definicja: Niedomykalność zastawki mitralnej z wstecznym przepływem krwi do lewego przedsionka w fazie skurczu. Zmiany prowadzące do niedomykalności zastawki mogą dotyczyć pierścienia zastawki, płatków, strun ścięgnistych lub mięśni brodawkowatych. Pierwotna niedomykalność mitralna wynika z patologicznej zmiany w samym aparacie zastawkowym.
- Epidemiologia: Niedomykalność zastawki mitralnej to druga co do częstości występowania (po zwężeniu zastawki aortalnej) wada zastawki wymagająca leczenia. Najczęstszą przyczyną są obecne zmiany zwyrodnieniowe.
- Objawy: Obniżenie wydolności, duszność wysiłkowa, kołatanie serca przy migotaniu przedsionków.
- Badanie fizykalne: Szmer holosystoliczny nad koniuszkiem serca z promieniowaniem do pachy. Objawy zastoju płucnego. W EKG ewentualnie p mitrale, migotanie przedsionków. W badaniach laboratoryjnych można zaobserwować wzrost BNP lub NT-proBNP przy dysfunkcji lewej komory.
- Diagnostyka: Rozpoznanie wstępne na podstawie wywiadu lekarskiego i wyników badania przedmiotowego. Echokardiografia ma kluczowe znaczenie w ostatecznym rozpoznaniu i ocenie ciężkości choroby.
- Leczenie: Głównie chirurgiczne, obecnie głównie rekonstrukcja zastawki. Leczenie wtórnych niewydolności w chorobie wieńcowej często w kontekście operacji pomostowania naczyń wieńcowych. Jeśli ryzyko operacji zastawki mitralnej jest wysokie, w indywidualnych przypadkach opcją może być interwencja z użyciem cewnika z klipsowaniem płatków zastawki mitralnej.
Informacje ogólne
Definicja
- Niedomykalność zastawki mitralnej z wstecznym przepływem krwi do lewego przedsionka w fazie skurczu.
Epidemiologia
- W Europie niedomykalność zastawki mitralnej jest drugą po zwężeniu zastawki aortalnej najczęstszą chorobą zastawek wymagającą leczenia.1
- Częstość występowania według etiologii
- Zwyrodnieniowa niedomykalność zastawki mitralnej jest obecnie najczęstsza, etiologia reumatyczna, która kiedyś była istotna, jest obecnie rzadka.
- Częstość występowania według wieku
- populacja ogólna 0,6–1,7%
- osoby >65. r.ż. 2,8%
- osoby >75. r.ż. >7%.
- Częstość występowania według płci
- Brak różnic w częstości występowania wśród kobiet i mężczyzn, chociaż kobiety często nie są odpowiednio diagnozowane i leczone.
Etiologia i patogeneza
- Podział etiologii na dwie grupy: pierwotna i wtórna niedomykalność zastawki mitralnej.
Pierwotna niedomykalność zastawki mitralnej
- Obejmuje wszystkie etiologie z samoistnymi zmianami jednego elementu lub kilku elementów aparatu zastawkowego.2
- Zmiany mogą dotyczyć: 1. pierścienia zastawki 2. płatków 3. strun ścięgnistych (zawieszenia płatków zastawki) 4. mięśni brodawkowatych.
- Liczne możliwe etiologie pierwotnej niedomykalności zastawki mitralnej:
- zwyrodnieniowa (najczęstsza przyczyna pierwotnej niewydolności zastawki mitralnej)
- wypadanie płatka
- zespół Barlowa (wypadanie obu, śluzowato zmienionych płatków)
- zwapnienia w aparacie zastawkowym
- infekcyjne zapalenie wsierdzia
- perforacja
- pęknięte struny ścięgniste
- reumatyczne
- pourazowe
- pęknięte struny ścięgniste
- pęknięcie mięśnia brodawkowatego
- niedokrwienne
- pęknięcie mięśnia brodawkowatego
- zapalne (niezakaźne)
- toczeń rumieniowaty
- zapalenie wsierdzia Loefflera (zespół hipereozynofilowy)
- wrodzone
- rozszczepienie przedniego płatka mitralnego.
Wtórna (czynnościowa) niedomykalność zastawki mitralnej
- Obejmuje etiologie z podstawową chorobą lewej komory, np.
- choroba wieńcowa
- kardiomiopatie.
- Dwa główne patomechanizmy wtórnej niedomykalności zastawki mitralnej to:
- rozszerzenie pierścienia zastawki i aparatu utrzymującego z rozciąganiem płatków
- ograniczenie ruchomości płatków zastawki z powodu silnego ciągnięcia strun ścięgnistych/mięśni brodawkowatych.
- Przy wtórnej niedomykalności zastawki mitralnej same płatki zastawki mitralnej i struny ścięgniste są zwykle strukturalnie pierwotnie nienaruszone.
Dalsze klasyfikacje
- Oprócz podziału na pierwotną i wtórną niedomykalność zastawki mitralnej, powszechne są również inne klasyfikacje:
- ostra vs. przewlekła
- niedokrwienna lub bez niedokrwienia
- podział czynnościowy na podstawie ruchomości płatków zastawki (klasyfikacja Carpentiera)3
- typ I wg klasyfikacji Carpentiera: normalna ruchomość płatków (np. przy perforacji płatka)
- typ II wg klasyfikacji Carpentiera: zwiększona ruchomość płatków (np. w przypadku wypadania)
- typ III wg klasyfikacji Carpentiera: zmniejszona ruchomość płatków (np. retrakcja po zawale).
Patofizjologia
- Przepływ wsteczny w fazie skurczu z lewej komory do lewego przedsionka.
- Nasilenie przepływu wstecznego (objętość regurgitacji) zależna od:
- efektywnego pola otwarcia niedomykalnej zastawki
- ciśnienia skurczowego w komorze
- podatności lewego przedsionka.
- Przeciążenie objętościowe i następcze poszerzenie lewego przedsionka i lewej komory serca.
- W dalszym przebiegu niewydolność lewokomorowa.
- Częste występowanie migotania przedsionków spowodowane przeciążeniem/rozszerzeniem lewego przedsionka.
- Migotanie przedsionków często jest pierwszym objawem klinicznym.
- Wzrost płucnego ciśnienia żylnego
- zastój płucny/obrzęk płuc.
- Rozwój nadciśnienia płucnego
- w dalszym przebiegu niewydolność prawokomorowa.
Czynniki predysponujące
- Zaawansowany wiek.
- Choroba wieńcowa.
- Kardiomiopatie.
- Nadciśnienie tętnicze.
- Stan po gorączce reumatycznej.
- Fluorochinolony mogą zwiększać ryzyko niedomykalności zastawki serca, przypuszczalnie w wyniku rozkładu kolagenu.
- Stosować wyłącznie po dokładnej ocenie ryzyka i korzyści, szczególnie u pacjentów z innymi czynnikami predysponującymi.
ICD-10
- I05 Choroby reumatyczne zastawki mitralnej.
- I05.1 Niedomykalność reumatyczna zastawki mitralnej.
- I05.2 Zwężenie lewego ujścia żylnego z niedomykalnością.
- I05.8 Inne choroby zastawki mitralnej.
- I05.9 Choroba zastawki mitralnej, nieokreślona.
- I34 Niereumatyczne choroby zastawki mitralnej.
- I34.0 Niedomykalność zastawki mitralnej.
- I34.1 Wypadanie płatka zastawki mitralnej.
- I34.8 Inne niereumatyczne zaburzenia funkcji zastawki mitralnej.
- I34.9 Niereumatyczne zaburzenia funkcji zastawki mitralnej, nieokreślone.
Diagnostyka
Kryteria diagnostyczne
- Diagnoza na podstawie:
- objawów
- wyników badania przedmiotowego
- badań obrazowych (echokardiografii).
Diagnostyka różnicowa
Szmery skurczowe nad sercem
- Zwężenie zastawki aortalnej (stenoza aortalna).
- Ubytek w przegrodzie międzykomorowej (VSD).
- Niedomykalność zastawki trójdzielnej.
- Kardiomiopatia przerostowa.
Wywiad
Ostra niedomykalność zastawki mitralnej
- Dramatyczny obraz kliniczny, np. pęknięcie mięśnia brodawkowatego.
- Szybki rozwój wstrząsu kardiogennego z obrzękiem płuc i niskim rzutem serca
- wymagane mechaniczne podtrzymywanie krążenia i szybkie zaopatrzenie chirurgiczne.
Przewlekła niedomykalność zastawki mitralnej
- U pacjentów z przewlekłą ciężką niedomykalnością zastawki mitralnej objawy zwykle pojawiają się w ciągu czterech do sześciu lat.
- Objawy stopniowo narastają w dłuższym okresie czasu.
- duszność
- niska wydolność
- zmęczenie, znużenie
- kołatanie serca (zwłaszcza przy migotaniu przedsionków).
- Objawy przewlekłej niedomykalności zastawki mitralnej pokrywają się więc w znacznym stopniu z objawami przewlekłej niewydolności serca.
Badanie przedmiotowe
- Przesunięte w bok, unoszące się uderzenie koniuszkowe.
- Osłuchiwanie serca (zobacz również artykuł Szmery w sercu u dorosłych)
- pasmowe szmery holosystoliczne
- punctum maximum punkt mitralny
- promieniowanie w kierunku pachy.
- Głośność nie koreluje ze stopniem ciężkości!
- Trzeci ton serca.
- pasmowe szmery holosystoliczne
- Ewentualnie nieregularna akcja serca (przy migotaniu przedsionków).
Wyniki badania osłuchowego niedomykalności mitralnej:
- Osłuchiwanie płuc: zastój płucny/obrzęk płuc.
- W późniejszym przebiegu niewydolność prawokomorowa:
- poszerzenie żył szyjnych
- obwodowe obrzęki
- hepatomegalia.
Badania uzupełniające w praktyce lekarza rodzinnego
EKG
- Mało swoiste.
- P mitrale.
- Nieswoiste zaburzenia repolaryzacji (zobacz również EKG: zmiany załamka P, zespołu QRS i odcinka ST-T).
- Ewentualnie migotanie przedsionków.
RTG klatki piersiowej
- Powiększenie lewego przedsionka i lewej komory serca.
- Zastój płucny.
Badania laboratoryjne
- Wzrost BNP, NT-proBNP (w niewydolności serca).
Diagnostyka specjalistyczna
Echokardiografia
- Najważniejsza metoda obrazowania.
- Badanie echokardiograficzne w niewydolności mitralnej obejmuje ocenę2:
- stopnia nasilenia
- mechanizmu (pierwotny lub wtórny)
- kwalifikacji do operacji oszczędzającej zastawkę.
- Zastosowanie różnych technik echokardiograficznych4-5:
- Echokardiografia przezklatkowa (TTE)
- echokardiografia 2D
- wielkość komór i przedsionków
- czynność skurczowa komór serca
- ocena anatomiczna aparatu zastawki mitralnej
- ocena ruchomości zastawki (podstawa klasyfikacji funkcjonalnej Carpentiera)
- pomiar średnicy pierścienia zastawki mitralnej
- echokardiografia dopplerowska i badanie obrazowe Color Doppler
- uwidocznienie i półilościowa ocena uderzenia cofającego się strumienia krwi
- określenie efektywnego pola cofającego się strumienia krwi (najważniejszy parametr w określeniu stopnia ciężkości)
- określenie objętości cofającej się krwi.
- echokardiografia 2D
- Echokardiografia przezprzełykowa (TEE)
- jeśli nie można uzyskać wystarczających danych w badaniu przezklatkowym
- lepsza ocena patologii zastawki i mechanizmu niedomykalności dzięki lepszym warunkom echogennym
- ważna przy planowaniu zabiegów chirurgicznych i interwencyjnych z użyciem cewnika.
- Echokardiografia 3D
- w odniesieniu do zastawki mitralnej znaczenie ma przede wszystkim obrazowanie 3D TEE
- przestrzenne uwidocznienie anatomii i czynności zastawki, mechanizmu niewydolności zastawki mitralnej (np. wypadanie płatka zastawki mitralnej), strumienia cofającej się krwi
- odtworzenie widoku chirurgicznego zastawki.
- Echokardiografia wysiłkowa ("stress ECHO")
- ocena zmian wywołanych przeciążeniem w zakresie:
- stopnia ciężkości niewydolności zastawki mitralnej
- czynności lewej komory
- ciśnienie w tętnicy płucnej.
- ocena zmian wywołanych przeciążeniem w zakresie:
Obrazowanie metodą rezonansu magnetycznego (RM)
- Nie jest to rutynowe badanie w diagnostyce niedomykalności zastawki mitralnej.
- Uzupełniająca metoda oceny niedomyklaności zastawki mitralnej w przypadku ograniczonej jakości obrazu echokardiograficznego lub rozbieżności wyników.
- Ocena żywotności mięśnia sercowego w przypadku współistniejącej choroby wieńcowej i planowanego zabiegu operacyjnego.
Cewnikowanie serca
- Obecnie drugorzędne znaczenie w diagnostyce niedomykalności zastawki mitralnej.
- Półilościowe obrazowanie niedomykalności zastawki mitralnej na podstawie obserwacji cofania się kontrastu do lewego przedsionka.
- Ocena wielkości i czynności lewej komory serca.
- Istotne zwłaszcza w przedoperacyjnej diagnostyce wieńcowej.
Wskazania do skierowania do specjalisty
- W przypadku podejrzenia klinicznie istotnej niedomykalności zastawki mitralnej.
Leczenie
Cele leczenia
- Poprawa rokowania.
- Poprawa wydolności.
- Złagodzenie objawów.
Ogólne informacje o leczeniu
- Różne opcje interwencji na zastawce mitralnej:
Postępowanie chirurgiczne:
Rekonstrukcja/wymiana zastawki
- W przypadku ostrej, ciężkiej niedomykalności zastawki mitralnej (np. przy pęknięciu mięśnia brodawkowatego) zasadniczo wskazana jest operacja.
- Obecnie metodą z wyboru jest rekonstrukcja zastawki, zwłaszcza w przypadku pierwotnej niedomykalności zastawki mitralnej.2
- Zabiegi na zastawce mitralnej można w indywidualnych przypadkach wykonywać również metodami małoinwazyjnymi.
Zabiegi interwencyjne z użyciem cewnika
TEER (Transcatheter Edge-to-Edge Repair — przezcewnikowa naprawa metodą „brzeg do brzegu”)
- Zabiegi z użyciem cewnika, w których — analogicznie do stosowanego w przeszłości chirurgicznego szwu Alfieriego — tworzy się połączenie pomiędzy płatkiem przednim i tylnym (tworząc w ten sposób powierzchnię o dwóch ujściach).
- Wraz z postępem technicznym w ostatnich latach wzrosły skuteczność i bezpieczeństwo tej metody.
Interwencyjna wymiana zastawki mitralnej
- Nową procedurą jest interwencyjna wymiana zastawki mitralnej, obecnie dostępna tylko dla pacjentów, którzy nie kwalifikują się do operacji lub TEER.
Specjalna terapia pierwotnej i wtórnej niedomykalności zastawki mitralnej
Leczenie pierwotnej niedomykalności zastawki mitralnej
Farmakoterapia
- W przewlekłej pierwotnej niedomykalności zastawki mitralnej z dysfunkcją lewej komory — farmakoterapia niewydolności serca oparta na wytycznych.2
- Jeśli czynność lewej komory jest zachowana, nie ma dowodów na korzyści z leczenia obniżającego obciążenie następcze.2
Terapia operacyjna/interwencyjna
- Rekonstrukcja zastawki mitralnej jest złotym standardem u pacjentów z pierwotną niedomykalnością mitralną dużego stopnia.
- Operować należy objawowych pacjentów z zaawansowaną niedomykalnością zastawki mitralnej, a także bezobjawowych pacjentów z echokardiograficzną dysfunkcją lewej komory.2
Operacja lub interwencja w pierwotnej niedomykalności zastawki mitralnej
- Rekonstrukcja zastawki mitralnej powinna być preferowaną techniką operacyjną, jeśli można oczekiwać trwałej poprawy.
- Operacja zalecana u chorych objawowych, kwalifikujących się do operacji i nieobciążonych wysokim ryzykiem.
- Operacja zalecana u bezobjawowych pacjentów z dysfunkcją lewej komory (LVESD ≥40 mm i/lub LVEF ≤60%).
- Operację należy rozważyć u bezobjawowych pacjentów z zachowaną funkcją lewej komory (LVESD 60%) i migotaniem przedsionków związanym z niedomykalnością zastawki mitralnej lub nadciśnieniem płucnym (skurczowe ciśnienie w tętnicy płucnej w spoczynku >50 mmHg).
- Interwencję przezcewnikową można rozważyć u objawowych pacjentów, którzy spełniają niezbędne kryteria echokardiograficzne i zostali uznani przez zespół kardiologiczny za pacjentów nieoperacyjnych lub wysokiego ryzyka.
Leczenie wtórnej niedomykalności zastawki mitralnej
Farmakoterapia
- Pierwszym i najważniejszym etapem leczenia wtórnej niedomykalności zastawki mitralnej jest optymalna farmakoterapia niewydolności serca, ewentualnie uzupełniona o terapię resynchronizującą (CRT).6-7
- Jeśli objawy utrzymują się mimo optymalnej terapii, należy ocenić opcje leczenia chirurgicznego lub interwencyjnego przez cewnik.2
Terapia operacyjna/interwencyjna
- We wtórnej niedomykalności zastawki mitralnej przewaga rekonstrukcji nad wymianą zastawki jest mniej wyraźna niż w pierwotnej niedomykalności zastawki mitralnej.
- W ostatnich latach dokonano jednak postępu w technikach rekonstrukcji zastawki i aparatu utrzymującego zastawkę.
- We wcześniejszych badaniach dotyczących przezcewnikowej naprawy zastawki mitralnej metodą brzeg-do-brzegu (Transcatheter Edge-to-Edge-Repair - TEER) uzyskano niejednoznaczne wyniki.8-10
- Konieczne są zatem dalsze badania w celu identyfikacji pacjentów, którzy odniosą największe korzyści z zastosowania tej techniki.2
Operacja lub interwencja z powodu wtórnej niedomykalności zastawki mitralnej
Ogólne zalecenie
- Operacja/interwencja zalecana tylko u pacjentów z ciężką niedomykalnością zastawki mitralnej, którzy pozostają objawowi pomimo zgodnej z wytycznymi farmakoterapii (oraz ewentualnie CRT), decyzja zespołu kardiologicznego.
Pacjenci z chorobą wieńcową lub inną chorobą serca wymagającą leczenia
- Operacja zastawek zalecana u pacjentów ze wskazaniem do operacji wszczepienia bypassów lub innej operacji kardiochirurgicznej.
- U objawowych pacjentów, którzy nie kwalifikują się do zabiegu, należy rozważyć PCI (i/lub TAVI), a następnie przezcewnikową interwencję na zastawce mitralnej (w przypadku utrzymującej się ciężkiej niedomykalności zastawki mitralnej).
Pacjenci bez choroby wieńcowej lub innej choroby serca wymagającej leczenia
- Przezcewnikową interwencję na zastawce mitralnej należy rozważyć u wybranych objawowych pacjentów, którzy nie kwalifikują się do zabiegu operacyjnego i spełniają kryteria potencjalnie skutecznej interwencji.
- Operację zastawki można rozważyć u objawowych pacjentów, których zespół kardiologiczny zakwalifikuje do zabiegu.
Dalsze postępowanie po operacji
Doustne leczenie przeciwkrzepliwe
- Wskazana jest antykoagulacja antagonistą witaminy K.2
- na stałe po wszczepieniu protezy mechanicznej (INR 3–3,5)2
- trzy miesiące po wszczepieniu bioprotezy lub po rekonstrukcji zastawki.
Profilaktyka zapalenia wsierdzia
- Profilaktyka antybiotykowa zalecana u pacjentów11
- z zastawkami protetycznymi
- po rekonstrukcji zastawki przy użyciu materiału protetycznego.
Przebieg, powikłania i rokowanie
Powikłania
- Nawrót niedomykalności zastawki mitralnej.
- Postępująca niewydolność serca.
- Migotanie przedsionków.
- Epizody zakrzepowe.
- Infekcyjne zapalenie wsierdzia.
Przebieg i rokowanie
- Dostępne są nieliczne dane co do przebiegu naturalnego w porównaniu z operacją/interwencją.
- W zaawansowanej niedomykalności zastawki mitralnej odsetek zdarzeń sercowych wynosi ok. 10% na rok.
- zgon sercowy
- niewydolność serca
- migotanie przedsionków.
- Czynniki prognostyczne
- wiek
- choroby współwystępujące
- objawy kliniczne
- stopień ciężkości niedomykalności zastawki mitralnej
- dotychczasowe leczenie
- wielkość i czynność lewej komory serca
- średnica lewego przedsionka >40–50 mm
- nadciśnienie płucne
- migotanie przedsionków
- podwyższone markery niewydolności serca (BNP).
- Ryzyko okołooperacyjne jest większe, a długoterminowe rokowanie gorsze we wtórnej niewydolności zastawki mitralnej w porównaniu z pierwotną niewydolnością tej zastawki.
Dalsze postępowanie
- Regularne kliniczne i echokardiograficzne kontrole przebiegu.
- Pierwsze ambulatoryjne badanie echokardiograficzne ok. 3 miesiące po operacji.
- W dalszym przebiegu raz w roku albo po każdym wystąpieniu nowych klinicznych objawów nawrotu choroby.
- Kontrola INR u pacjentów z antykoagulacją.
Informacje dla pacjentów
Informacje dla pacjentów
Dodatkowe informacje
- Zobacz artykuł Ocena zdolności do prowadzenia pojazdów mechanicznych.
Ilustracje
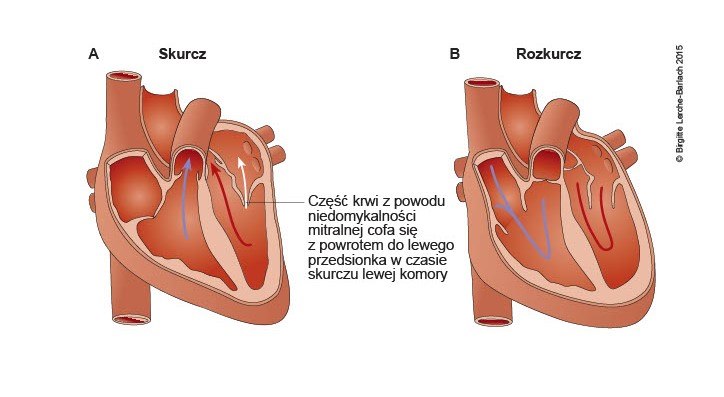
Niedomykalność zastawki mitralnej
Szmery
Niedomykalność zastawki mitralnej:
Migotanie przedsionków:
Źródła
Wytyczne
- 2025 ESC/EACTS Guidelines for the management of valvular heart disease. www.escardio.com
- 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. www.escardio.org
- 2017 ASE Recommendations for Noninvasive Evaluation of Native Valvular Regurgitation www.asecho.org
Piśmiennictwo
- Iunga B, Baron G, b, Butchart E. A prospective survey of patients with valvular heart disease in Europe: The Euro Heart Survey on Valvular Heart Disease. Eur Heart J 2003; 24: 1231–1243. www.ncbi.nlm.nih.gov
- Vahanian A, Beyersdorf F, Praz F, et al. 2021 ESC/EACTS Guidelines for the management of valvular heart disease. Eur Heart J 2022; 43: 561-632. doi:10.1093/eurheartj/ehab395 DOI
- Pedrazzini G, Faletra F, Vassalli G. Mitral regurgitation. Swiss Med Wkly 2010; 140: 36-43. smw.ch
- Hahn R, MD, Abraham T, Adams M, et al. Guidelines for Performing a Comprehensive Transesophageal Echocardiographic Examination: Recommendations from the American Society of Echocardiography and the Society of Cardiovascular Anesthesiologists. J Am Soc Echocardiogr 2013; 26: 921-64. doi:10.1016/j.echo.2013.07.009 DOI
- Zoghbi W, Adams D, Bonow R, et al. Recommendations for Noninvasive Evaluation of Native Valvular Regurgitation. J Am Soc Echocardiogr 2017; 30: 303-371. doi:10.1016/j.echo.2017.01.007 DOI
- McDonagh T, Metra M, Adamo M, et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2021; 42: 3599-3726. doi:10.1093/eurheartj/ehab368 DOI
- Glikson M, Nielsen J, Kronborg M, et al. 2021 ESC Guidelines on cardiac pacing and cardiac resynchronization therapy. Eur Heart J 2021;00: 1-94. doi:10.1093/eurheartj/ehab364 DOI
- Obadia J, Messika-Zeitoun D, Leurent G, et al. Percutaneous Repair or Medical Treatment for Secondary Mitral Regurgitation. N Engl J Med 2018; 379: 2297-2306. doi:10.1056/NEJMoa1805374 DOI
- Stone G, Lindenfeld J, Abraham W, et al. Transcatheter Mitral-Valve Repair in Patients with Heart Failure. N Engl J Med 2018; 379: 2307-2318. doi:10.1056/NEJMoa1806640 DOI
- von Bardeleben R, Hobohm L, Kreidel F, et al. Incidence and in-hospital safety outcomes of patients undergoing percutaneous mitral valve edge-to-edge repair using MitraClip: five-year German national patient sample including 13,575 implants. Eurointervention 2019; 14: 1725-1732. doi:10.4244/EIJ-D-18-00961 DOI
- 2023 ESC Guidelines for the management of endocarditis www.escardio.org
Autorzy
- Prof. dr hab.n. med. Sławomir Chlabicz (redaktor)
- Prof. dr hab. n. med. .Jadwiga Nessler, (recenzent)
- Prof. dr hab. n med. Adam Windak, (redaktor)
- Prof. dr med. Michael Handke, (recenzent)
- Lek. Thomas M. Heim, (recenzent)
