Streszczenie
- Definicja: Ostre zapalenie nerwu przedsionkowego z nagłą jednostronną dysfunkcją przedsionka, prawdopodobnie związaną z infekcją wirusową.
- Epidemiologia: Częstość występowania 14 na 100 000 osób rocznie.
- Objawy: Ostry początek z zawrotami głowy, nudnościami/wymiotami, zaburzeniami równowagi i oczopląsem. Ruchy głową często nasilają objawy.
- Badanie fizykalne: Oczopląs spontaniczny w kierunku zdrowej strony, tendencja do upadków na stronę dotkniętą chorobą, dodatni wynik testu pchnięcia głową. Brak zaburzeń słuchu.
- Diagnostyka: Rozpoznanie na podstawie cech klinicznych, z obiektywnie mierzalną utratą funkcji w nerwie przedsionkowym. Test HINTS zalecany w celu wykluczenia przyczyny centralnej.
- Leczenie: We współpracy z lekarzem specjalistą (laryngologiem). W ostrym okresie leki przeciwhistaminowe i przeciwwymiotne. Program wczesnej rehabilitacji przedsionkowej.
Informacje ogólne
Definicja
- Ostre zapalenie nerwu przedsionkowego z nagłą jednostronną dysfunkcją przedsionka
- typowo w badaniu klinicznym: nasilone zawroty głowy, tendencja do upadania na stronę zajętą, samoistny oczopląs, a także nudności i prawie zawsze wymioty.
Epidemiologia
- Częstość występowania: około 14 przypadków na 100 000 osób rocznie1
- średnia wieku: około 55 lat
- kobiety i mężczyźni chorują z jednakową częstotliwością
- zwiększona sezonowość występowania w miesiącach jesiennych.
- Po łagodnych napadowych położeniowych zawrotach głowy i chorobie Meniere'a jest to trzecia najczęstsza przyczyna zawrotów głowy.
Etiologia i patogeneza
- W większości przypadków główną przyczyną jest reaktywacja zakażenia wirusem opryszczki pospolitej z następową reakcją zapalną w części przedsionkowej VIII nerwu czaszkowego
- występuje prawie wyłącznie w wieku dorosłym (po przejściu pierwotnego zakażenia wirusami opryszczki).
- Inne prawdopodobne przyczyny są pochodzenia naczyniowego lub immunologicznego.
- Asymetryczna aktywność w jądrach przedsionkowych daje typowy obraz objawów:
- zawroty głowy
- nudności
- tendencja do upadków na stronę dotkniętą chorobą
- oczopląs w kierunku zdrowej strony.
Czynniki predysponujące
- Pierwotne zakażenie wirusami opryszczki w wywiadzie.
- Pacjenci w wieku powyżej 50 lat z czynnikami ryzyka sercowo–naczyniowego.1
ICD-10
- H81 Zaburzenia układu przedsionkowego
- H81.2 Zapalenie neuronu przedsionkowego
Diagnostyka
Kryteria diagnostyczne
- Rozpoznanie opiera się na wykluczeniu innych przyczyn zawrotów głowy.
- Typowy obraz kliniczny:
- Zawroty głowy trwające od kilku dni do kilku tygodni.
- Przeważnie poziomy oczopląs spontaniczny w kierunku zdrowego ucha.
- Tendencja do upadków w kierunku chorego ucha.
- Nowo powstały ubytek słuchu przemawia przeciwko rozpoznaniu zapalenia nerwu przedsionkowego.
Diagnostyka różnicowa
- Łagodne napadowe położeniowe zawroty głowy (ŁNPZG)
- różnicowanie za pomocą badania oczopląsu.
- Zapalenie nerwu przedsionkowego powoduje spontaniczny oczopląs.
- ŁNPZG powodują oczopląs pozycyjny.
- różnicowanie za pomocą badania oczopląsu.
- Choroba Meniere'a
- nawracające napady trwające od 20 minut do kilku godzin, którym zwykle towarzyszy jednostronny niedosłuch.
- Zapalenie błędnika
- może być bakteryjne, wirusowe, toksyczne lub autoimmunologiczne/sterylne.
- zawroty głowy i oczopląs pojawiające się w przebiegu zapalenia ucha środkowego.
- Nerwiak osłonkowy nerwu przedsionkowego (nerwiak nerwu słuchowego)
- stopniowy, podstępny początek z asymetrycznym ubytkiem słuchu i szumami usznymi.
- wiarygodna diagnostyka różnicowa możliwa tylko dzięki badaniu rezonansem magnetycznym przewodu słuchowego wewnętrznego i kąta mostowo–móżdżkowego (badanie niedostępne w POZ).
- Urazy
- urazy, takie jak złamanie kości skroniowej, wstrząśnienie błędnika, uraz ciśnieniowy czy choroba dekompresyjna mogą powodować podobne objawy.
- Zawroty głowy wywołane przez leki
- w przypadku terapii lekami ototoksycznymi (aminoglikozydy) oraz lekami, które mogą powodować niedociśnienie (leki hipotensyjne, itp.) lub działania niepożądane ze strony ośrodkowego układu nerwowego (leki psychotropowe, itp.), należy podejrzewać polekowe zawroty głowy.
- w przypadku zawrotów głowy spowodowanych lekami, zazwyczaj nie występuje oczopląs.
- Udar
- objawy sugerujące uszkodzenie ośrodkowego układu nerwowego: zaburzenia świadomości, trudności w mówieniu, niedowłady.
- wskazanie centralnej przyczyny zawrotów głowy za pomocą testu HINTS (Head Impulse, Nystagmus, Test of Skew).
- Ujemny test pchnięcia głową.
- Oczopląs, zmiana kierunku przy patrzeniu w bok.
- Nieprawidłowe ustawienie osi widzenia (Test of Skew).
- Guzy w tylnym dole czaszki.
- Stwardnienie rozsiane.
- Migrena
- jednostronny, pulsujący ból głowy, przemijające zaburzenia widzenia, nadwrażliwość na światło i dźwięk, nudności i/lub wymioty.2
Wywiad lekarski
- Ostry początek z zawrotami głowy (uczucie ruchu wirowego, vertigo), tendencja do upadków na stronę dotkniętą chorobą i oscylopsją (zaburzenia widzenia w postaci drgania obrazu spowodowane oczopląsem)
- po krótkim czasie zwykle dochodzi do kompensacji ośrodkowej zmniejszającej skłonność do upadków.
- zawroty głowy trwają dłużej niż 24 godziny (zwykle od kilku dni do kilku tygodni).
- Dodatkowo często nudności i wymioty.
- Brak niedosłuchu, szumów usznych, utraty przytomności, bólów głowy lub innych objawów neurologicznych.
- W celu wykluczenia innych przyczyn: wywiad lekarski dotyczący przyjmowanych leków oraz przebytych urazów.
Badanie fizykalne
Zapalenie nerwu przedsionkowego
- Poziomy oczopląs spontaniczny w kierunku zdrowej strony.
- Dodatni wynik testu pchnięcia głową (head impulse test – HIT) w kierunku chorej strony
- pacjent jest proszony o fiksację wzroku na nosie badającego i rozluźnienie mięśni szyi.
- badający trzyma głowę pacjenta i wielokrotnie wykonuje bardzo szybki, nieznaczny (o małej amplitudzie) obrót głowy w obu kierunkach, upewniając sie, że mięśnie są rozluźnione.
- następnie badający wykonuje gwałtowny rotacyjny ruch głową pacjenta od pozycji lekko zrotowanej w kierunku linii pośrodkowej.
- badanie ruchów gałek ocznych pacjenta pod kątem nastawczych ruchów sakadowych (skokowych)
- w zapaleniu nerwu przedsionkowego występują patologiczne nastawcze ruchy sakadowe (brak odruchu przedsionkowo–ocznego).
- z kolei przy udarze odruch przedsionkowo–oczny pozostaje nienaruszony, a test pchnięcia głową jest prawidłowy.
- Tendencja do upadków na stronę dotkniętą chorobą.
- Otoskopia
- pęcherzyki w przewodzie słuchowym jako oznaka półpaśca usznego
- zapalenie ucha jako oznaka zapalenia błędnika.
- Brak zaburzeń słuchu.
Test HINTS (Head Impulse, Nystagmus, test of Skew)
- Do oceny ewentualnej przyczyny ośrodkowej (udar).
- Wyższa czułość w wykrywaniu udaru we wczesnej fazie w porównaniu z MRI.3
- Przy spełnieniu poniższych kryteriów, prawdopodobieństwo przyczyny ośrodkowej/udaru jest bardzo wysokie:
- Head Impulse (test pchnięcia głową): w normie.
- Oczopląs: o zmiennym kierunku przy zmianie kierunku patrzenia.
- Test of Skew: nieprawidłowy (naprzemienne zakrywanie oczu powoduje utratę fiksacji oka zakrytego z następczym ruchem nastawczym w momencie odsłonięcia oka).
- Połączenie tych trzech wyników z ostrym, odbiorczym niedosłuchem, jeszcze bardziej wskazuje na udar („HINTS plus”).
- HINTS przeprowadzany przez neurologów ze specjalnym przeszkoleniem:
- czułość 96,7% i swoistość 94,8%.4
- HINTS przeprowadzany przez lekarzy medycyny ratunkowej:
- czułość 83% i swoistość 44%.4
Badanie fizykalne w kierunku zawrotów głowy w ujęciu ogólnym
- W przypadku wystąpienia zawrotów głowy o niejasnej przyczynie, można wykonać poniższe badania, z których często konieczna jest tylko część.
- Stan ogólny:
- bladość (spojówek)
- lęk/niepokój
- ocena chodu
- sposób prezentacji objawów (dramatyzowanie: przyczyny psychogenne)
- historia przyjmowania leków i środków odurzających
- zatrucia.
- Układ krążenia:
- ciśnienie krwi (w razie potrzeby próba ortostatyczna)
- osłuchiwanie serca
- ewentualnie badanie tętna podczas unoszenia ramienia (zespół podkradania tętnicy podobojczykowej – subclavian steal syndrome).
- Kręgosłup szyjny:
- miogeloza (lokalne stwardnienie tkanek miękkich/wzmożone napięcie mięśni)
- zawroty głowy pochodzenia szyjnego.
- Badanie neurologiczne:
- stan odruchów, czucie w kończynach
- ocena siły mięśniowej (poszukiwanie niedowładu)
- próba Romberga/Unterbergera (test móżdżkowy, rdzeniowy, przedsionkowy)
- diadochokineza (móżdżek)
- test palec–nos i kolano–pięta (mózgowy, móżdżkowy).
- Badanie laryngologiczne
- Badanie oczopląsu: spontaniczny oczopląs jako oznaka zaburzenia przedsionkowego.
- Oczopląs związany z kierunkiem spojrzenia: ruch sakadowy, wskazujący na zaburzenia móżdżkowe.
- Test szybkiego obracania głową/test pchnięcia głową (poziomy) jako czynnik wyzwalający zawroty głowy/oczopląs: zapalenie nerwu przedsionkowego oraz westybulopatia.
- Test pozycyjny Dixa–Hallpike'a przy łagodnych napadowych pozycyjnych zawrotach głowy.
- Badanie słuchu w przypadku obecności oznak zaburzeń przedsionkowych.
Diagnostyka specjalistyczna
- Test kaloryczny
- płukanie przewodu słuchowego zewnętrznego zimną lub ciepłą wodą.
- Fizjologicznie oczopląs jest wywoływany przez gradient temperatury.
- w zapaleniu nerwu przedsionkowego odpowiedź na bodziec kaloryczny jest nieobecna z powodu obniżonej pobudliwości lub uszkodzenia kanału półkolistego poziomego lub górnej części nerwu przedsionkowego.
- płukanie przewodu słuchowego zewnętrznego zimną lub ciepłą wodą.
- RM głowy
- przy podejrzeniu udaru (dodatni test HINTS) lub podejrzenia guzów w tylnym dole czaszki.
Wskazania do skierowania do specjalisty/szpitala
- Skierowanie do laryngologa
- zawsze zalecane w przypadku podejrzenia przedsionkowej genezy zawrotów głowy (wyjątek: łagodne napadowe położeniowe zawroty głowy).
- Skierowanie do szpitala:
- każdy epizod zwrotów głowy o ostrym początku i znacznym nasileniu dolegliwości
- silne nudności i wymioty
- tendencja do upadków.
Leczenie
Cele leczenia
- Łagodzenie objawów.
- Skrócenie przebiegu choroby.
Ogólne informacje o leczeniu
- Wszyscy pacjenci powinni znaleźć się pod opieką specjalisty.
- W fazie ostrej należy zalecić odpoczynek i poinformować pacjenta o dobrym rokowaniu.
- Należy stosować leki objawowe (przeciwhistaminowe i przeciwwymiotne)
- nie ma międzynarodowego konsensusu w sprawie glikokortykosteroidów; w najnowszych badaniach nie ma wskazań do ich stosowania.5
- Wczesny program rehabilitacji przedsionkowej poprawia rokowanie.6
Glikokortykosteroidy
- W metaanalizie stwierdzono pozytywny efekt w krótkim okresie (po 1 miesiącu), ale w długim okresie (po 12 miesiącach) nie obserwowano widocznych korzyści.5
- zdaniem autorów nie ma więc obecnie wystarczających dowodów uzasadniających stosowanie glikokortykosteroidów.
Leki przeciwwymiotne i łagodzące zawroty głowy
- Wskazanie dotyczy tylko krótkotrwałego stosowania.
- Zalecany preparat łączony: dimenhydrynat plus cynaryzyna.
- Zalecenia dotyczące dawkowania jednej tabletki zawierającej 20 mg cynaryzyny i 40 mg dimenhydrynatu:
- Należy przyjmować 1 tabletkę 3 razy dziennie bez rozgryzania, popijając wystarczającą ilością płynu po posiłkach.
- Na początku leczenia i w ciężkich przypadkach dawkę można zwiększyć do 5 tabletek na dobę.
- Czas trwania leczenia powinien być jak najkrótszy, z reguły ograniczony do leczenia ostrego i nie przekraczać 4 tygodni.
- Brak jest wystarczających danych dotyczących leczenia dzieci i młodzieży; stosowanie leku jest przeciwwskazane w okresie ciąży i karmienia piersią.
- Przeciwwskazania: m.in.: nadużywanie alkoholu, ciężkie zaburzenia czynności wątroby lub nerek
- Uwaga: możliwe działania niepożądane obejmują m.in. wydłużenie czasu QT.
- Inne leki takie jak metoklopramid, prometazyna i benzodiazepiny mogą być pomocne w pierwszych 24–48 godzinach.
Program rehabilitacji przedsionkowej
- W fazie kompensacji (jak najszybciej po wystąpieniu objawów)
- należy odstawić leki zmniejszające zawroty głowy, aby uniknąć opóźnienia w kompensacji ośrodkowej.
- mobilizacja
- ćwiczenia równowagi/rehabilitacja przedsionkowa.
- bezpieczna i skuteczna terapia
- nie jest jasne, jakie rodzaje ćwiczeń są najlepsze7
- Ponadto zalecane są odpoczynek i sen.
Zalecenia dla pacjentów
Rehabilitacja po zapaleniu nerwu przedsionkowego
- Pacjenci powinni być zachęcani do wczesnej mobilizacji poprzez trening równowagi podczas stania i chodzenia po płaskich i nierównych powierzchniach.
- Na początku ważne jest wyćwiczenie umiejętności fiksacji wzroku (tłumienie oczopląsu), zarówno w sytuacji, kiedy głowa jest w spoczynku, jak i w ruchu.
- Czynności te powodują na początku zwiększony dyskomfort i zmęczenie, ale w dłuższej perspektywie zmniejszą objawy i poprawią funkcjonowanie.
- Pacjentów należy zachęcać do samodzielnych ćwiczeń. Zobacz informacje dla pacjentów Ćwiczenia treningowe w zapaleniu nerwu przedsionkowego.
- W zależności od postępów i współwystępujących chorób niektórzy pacjenci mogą wymagać specjalnej fizjoterapii/terapii równowagi.
Przebieg, powikłania i rokowanie
Przebieg
- Mobilizacja bez wymiotów i chodzenie bez pomocy jest zwykle możliwe w ciągu 3–4 dni.
- Często 1–2 miesiące do osiągnięcia pełnej zdolności do pracy.
- Większość pacjentów odczuwa silny dyskomfort przez 1–2 dni, po czym następuje stopniowa poprawa
- Wczesną poprawę objawów przypisuje się kompensacji ośrodkowej.
- Ostry przebieg rzadko trwa dłużej niż kilka dni, czasem do kilku tygodni.
- W niektórych przypadkach umiarkowane zawroty głowy, zaburzenia równowagi i zmęczenie mogą utrzymywać się przez kilka miesięcy.
- U około 20–30% występuje przewlekły przebieg choroby.
Powikłania
- Przewlekłe posturalno–percepcyjne zawroty głowy.
- Zapalenie nerwu przedsionkowego wydaje się zwiększać ryzyko wystąpienia łagodnych napadowych położeniowych zawrotów głowy (BPLS) w tym samym uchu.8
- U 10–15% pacjentów BPLS rozwija się w ciągu 5 lat.9
Rokowanie
- Rokowanie jest na ogół bardzo dobre i większość pacjentów odzyskuje sprawność w zakresie równowagi
- pełne odzyskanie funkcji równowagi obwodowej po roku u około połowy pacjentów.
- większość pacjentów z trwałą utratą funkcji przedsionka nie odczuwa utrwalonych dolegliwości, pod warunkiem skutecznego wyćwiczenia ośrodkowych mechanizmów kompensacyjnych.
- Częściowa poprawa tylko u 20–30%
- objawy rezydualne obejmują nudności, zawroty głowy i niewyraźne widzenie z powodu oczopląsu.
- Nawroty w uchu dotkniętym chorobą są bardzo rzadkie, ale u niektórych pacjentów choroba występuje po przeciwnej stronie.10
- poniżej 5% pacjentów doświadcza nawrotu w ciągu 5 lat.
Informacje dla pacjentów
Edukacja pacjenta
- Objawy są spowodowane zapaleniem nerwu przedsionkowego w uchu wewnętrznym.
- Choroba jest niegroźna, a objawy ustępują z czasem.
- Łagodne objawy rezydualne utrzymują się przez wiele tygodni lub miesięcy.
- Aktywność fizyczna, zwłaszcza chodzenie z naturalnymi ruchami głowy (np. chodzenie po nierównym terenie), jest ważna w przywróceniu zdrowia.
- Nawroty są rzadkie. W przypadku nasilenia się objawów należy zasięgnąć porady lekarza.
Materiały edukacyjne dla pacjentów
Ilustracje
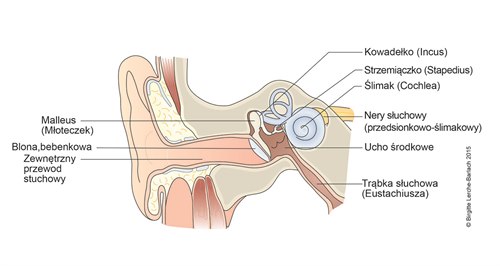
Ucho, przegląd
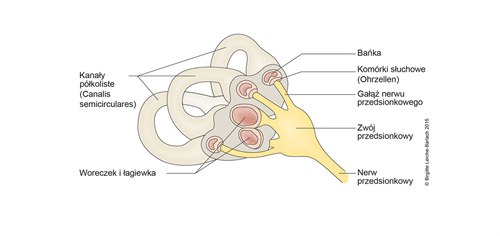
Ucho, kanały półkoliste i nerwy
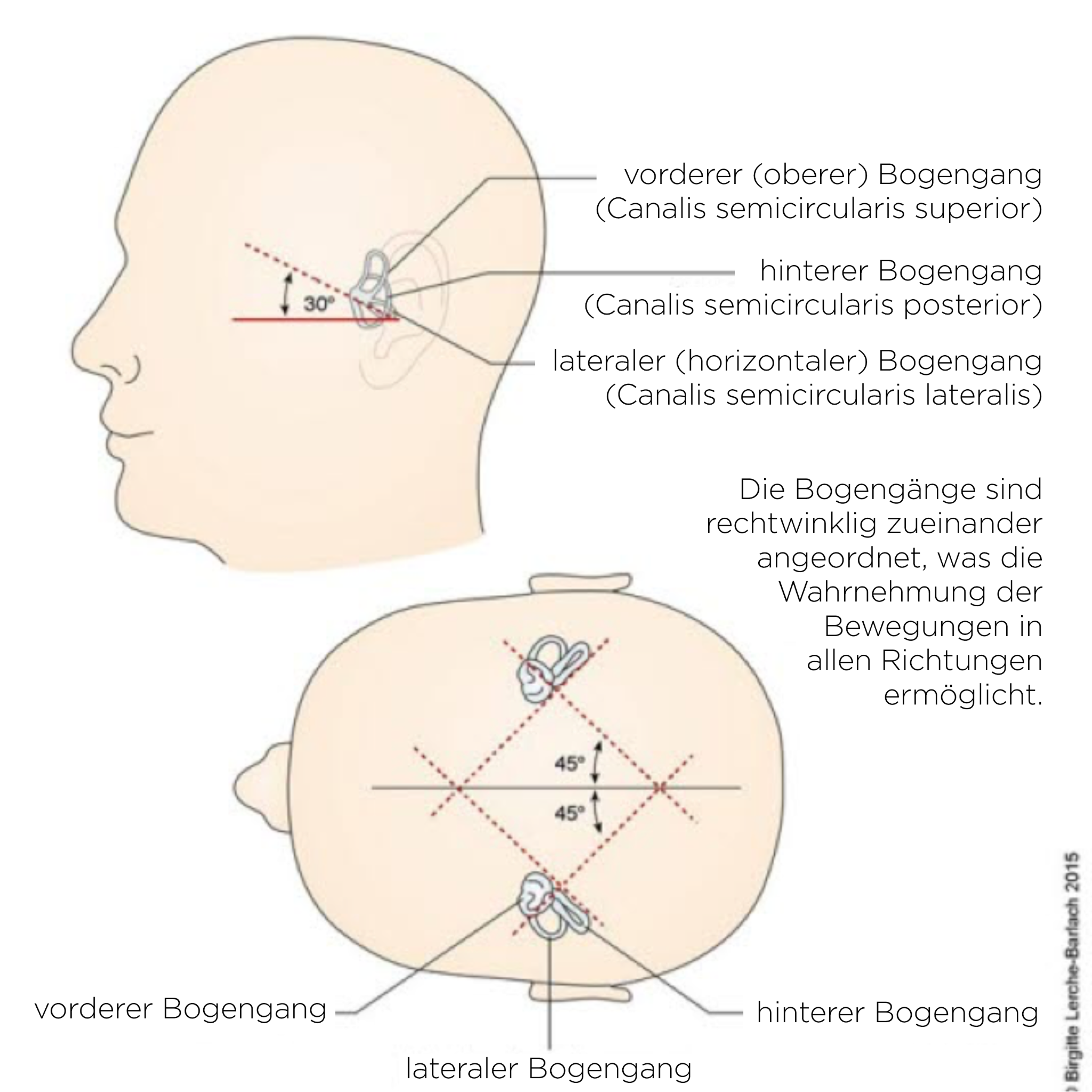
Kanały półkoliste
Źródła
Piśmiennictwo
- Adamec I., Krbot Skorić M., Handžić J., Habek M. Incidence, seasonality and comorbidity in vestibular neuritis. Neurol Sci 2015, 36: 91-5, pubmed.ncbi.nlm.nih.gov.
- Lempert T., Olesen J., Furman J., et al. Vestibular migraine: diagnostic criteria. J Vestib Res 2012, 22: 167–72, pubmed.ncbi.nlm.nih.gov.
- Newman–Toker D.E., Kerber K.A., Hsieh Y.H., et al. HINTS outperforms ABCD2 to screen for stroke in acute continuous vertigo and dizziness. Acad Emerg Med 2013, 20: 986-96, pubmed.ncbi.nlm.nih.gov.
- Ohle R., Montpellier R.A., Marchadier V., et al. Can Emergency Physicians Accurately Rule Out a Central Cause of Vertigo Using the HINTS Examination? A Systematic Review and Meta-analysis. Acad Emerg Med. 2020, PMID: 32167642, pubmed.ncbi.nlm.nih.gov.
- Leong K.J., Lau T., Stewart V. Systematic Review and Meta-analysis: Effectiveness of Corticosteroids in Treating Adults With Acute Vestibular Neuritis. Otolaryngol Head Neck Surg 2021, 165(2): 255-66, pubmed.ncbi.nlm.nih.gov.
- Tokle G., Morkved S., Brathen G., et al. Efficacy of Vestibular Rehabilitation Following Acute Vestibular Neuritis: A Randomized Controlled Trial. Otol Neurotol 2020, 41(1): 78-85, pubmed.ncbi.nlm.nih.gov.
- McDonnell M.N., Hillier S.L. Vestibular rehabilitation for unilateral peripheral vestibular dysfunction. Cochrane Database of Systematic Reviews 2015, Issue 1. Art. No.: CD005397, pubmed.ncbi.nlm.nih.gov.
- Mandala M., Santoro G.P., Awrey J., et al. Vestibular neuritis: recurrence and incidence of secondary benign paroxysmal positional vertigo. Acta Otolaryngol 2010, 130: 565–7, pubmed.ncbi.nlm.nih.gov.
- Kim YH, Kim KS, Kim KJ, et al. Recurrence of vertigo in patients with vestibular neuritis. Acta Otolaryngol 2011, 131: 1172-7, pubmed.ncbi.nlm.nih.gov.
- Huppert D., Strupp M., Theil D., et al. Low recurrence rate of vestibular neuritis: a long-term follow-up, Neurology 2006, 67: 1870-1, pmid:17130428, PubMed.
Autorzy
- Mateusz Szmidt (recenzent)
- Sławomir Chlabicz (redaktor)
- Lino Witte (recenzent/redaktor)
