Informacje ogólne
- Definicja duszności (ang. dyspnea) według American Thoracic Society
- subiektywne poczucie trudności w oddychaniu i dyskomfortu, które może mieć różne nasilenie
- wpływa na nie złożona interakcja czynników fizycznych, psychologicznych, społecznych i środowiskowych
- może powodować wtórne reakcje fizjologiczne i behawioralne
- subiektywne poczucie trudności w oddychaniu i dyskomfortu, które może mieć różne nasilenie
- Można wyróżnić duszność ciągłą i napadową
Częstość występowania
- Duszność jest jednym z najczęstszych objawów u pacjentów z zaawansowanym nowotworem
- Ponad połowa wszystkich pacjentów onkologicznych znajdujących się w placówkach opieki paliatywnej i hospicjach domowych cierpi na duszność
- Duszność i kaszel to główne objawy nowotworu płuca lub przerzutów do płuc
- Duszność jest głównym objawem w paliatywnej fazie chorób nienowotworowych, takich jak niewydolność serca i przewlekła choroba płuc
Etiologia
- Więcej szczegółowych informacji znajduje się w artykule: Duszność u dorosłych
Związana z nowotworem
- Bezpośredni naciek guza na tkankę płucną/opłucnej
- Zapalenie opłucnej
- Wysięk opłucnowy
- Obrzęk szyi i głowy, zespół żyły głównej górnej
- Wodobrzusze i guz w jamie brzusznej
- Wyraźna kifoskolioza, np. przerzuty do kręgosłupa
- Uszkodzenie nerwu przeponowego
- Choroby nowotworowe z nadmiernym uwalnianiem mediatorów stanu zapalnego, np. niektóre guzy neuroendokrynne lub mastocytoza
Związana z leczeniem
- Popromienne zapalenie płuc
- Zwłóknienie płuc
- Odma opłucnowa
- Osteoporoza kręgosłupa piersiowego
- Uszkodzenie nerwu przeponowego w wyniku zabiegu chirurgicznego lub radioterapii
Inne przyczyny
- Niedokrwistość
- Zapalenie płuc
- Zatorowość płucna
- Astma
- Przewlekła obturacyjna choroba płuc (POChP)
- Zwłóknienie płuc
- Sarkoidoza
- Przyczyny kardiologiczne:
- niewydolność serca
- arytmie
- choroby zastawek serca
- zapalenie osierdzia
- Zaburzenia nerwowo-mięśniowe
Diagnostyka
Wywiad
- Duszność powinna być oceniana na podstawie subiektywnych odczuć pacjenta
- Aby uzyskać bardziej szczegółową ocenę dolegliwości, objawy należy oceniać w trzech wymiarach:
- ocena nasilenia objawów przez pacjenta: intensywność/ciężkość duszności
- wpływ objawów na stan psychiczny pacjenta
- wpływ objawów na codziennie funkcjonowanie
- Powtarzana ocena duszności przed leczeniem objawowym, w jego trakcie i po nim powinna być częścią badania.
- W przypadku pacjentów z nieuleczalną chorobą nowotworową z dusznością i znacznymi zaburzeniami poznawczymi lub fizycznymi, duszność powinni ocenić krewni lub personel.
- Należy zidentyfikować potencjalnie uleczalne przyczyny duszności
- Ocena objawów:
- Do oceny objawów w praktyce najczęściej wykorzystuje się skalę numeryczną (NRS), skalę wizualną (VAS) lub skalę Borga
- można wykorzystaż także narzędzia oceniające zdolność do wysiłku - skalę MRC lub test 6-minutowego marszu
Badanie przedmiotowe
- Ocena zaburzeń świadomości
- Częstość oddechów, zaangażowanie dodatkowych mięśni oddechowych
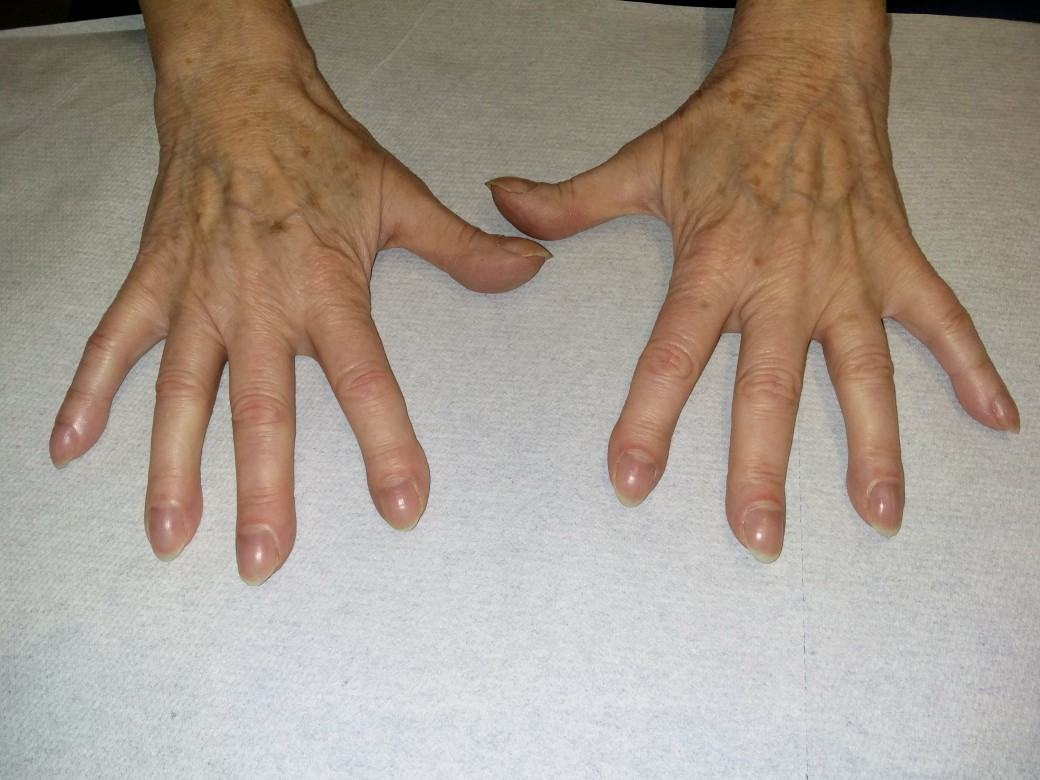 Palce pałeczkowate
Palce pałeczkowate - Sinica, pałeczkowatość palców
- Ruchy klatki piersiowej: czynność oddechowa, symetria ruchów oddechowych
- Pomiar saturacji
- EKG spoczynkowe
Leczenie
Cele leczenia
- Złagodzenie objawów, a jeśli jest to możliwe ich eliminacja i zapobieganie nawrotom
Ogólne informacje o leczeniu
- Tam, gdzie to możliwe, leczenie powinno być przede wszystkim przyczynowe, ale w praktyce terapia często ogranicza się jedynie do łagodzenia objawów1
- Należy wziąć pod uwagę następujące kwestie:
- stan ogólny pacjenta
- wskazania medyczne do leczenia
- bilans obciążenia i korzyści dla pacjentów związanych z leczeniem
- wolę pacjenta
- Ważne jest środowisko, w którym osoba dotknięta chorobą czuje się komfortowo i bezpiecznie, a także oparte na zaufaniu relacje z prowadzącym leczenie
Leczenie przyczynowe
- Leczenie wewnątrzoskrzelowe guza
- mechaniczne usunięcie masy guza wewnątrzoskrzelowo
- koagulacja laserowa
- elektrokoagulacja
- krioterapia
- brachyterapia
- protezowanie oskrzela
- Leczenie przecidrobnoustrojowe w przypadku zakażenia dolnych dróg oddechowych
- Leczenie przeciwkrzepliwe lub zabiegowe w przypadku zatorowości płucnej
- Leczenie chirurgiczne lub drenaż w przypadku odmy opłucnowej
Leczenie objawowe
Postępowanie niefarmakologiczne
- Postępowanie niefarmaklogiczne takie jak zastosowanie wentylatora, technik oddychania, wibracji klatki piersiowej, stymulacji nerwowo-mięśniowej lub zastosowanie wspomagania przy chodzeniu mogą przynieść ulgę pacjentowi
Rehabilitacja
- Poprawa jakości życia, sprawności, koordynacji, zapobieganie zanikom mięśni i ubytkom masy ciała
- Najlepsze efekty rehabilitacji oddechowej obserwuje się u chorych o mniejszym zaawansowaniu choroby, natomiast pacjenci w gorszym stanie również odnoszą korzyści z ćwiczeń
- W miarę indywidualnych możliwości pacjenta zaleca się: rehabilitację ruchową i trening siłowy, trening mięśni oddechowych, ćwiczenia oddechowe (nauka nasilonego wydechu, efektywnej ewakuacji plwociny)
Wspomaganie drenażu oskrzelowego
- Urządzenia wywołujące zmienne ciśnienie w drogach oddechowych
- Kamizelka oscylacyjna
Wsparcie psychologiczne
- Techniki behawioralne - poprawa panowania nad oddechem, wykorzystanie mięśni oddechowych
Opieka dietetyka
- Zadbanie o dostarczanie odpowiedniej liczby kalorii dziennie
- Dostosowanie objętości posiłków
- rozdęcie żołądka może nasilać poczucie duszności
Tlenoterapia
- Przewlekła tlenoterapia jest uzasadniona w przypadku pacjentów z towarzyszącą niewydolnością oddechową
- Kwestia leczenia tlenem chorych w terminalnej fazie hcoroby nowotoworwej pozostaje dyskusyjne
- Przewlekłe domowe leczenie tlenem
- wskazania do zastosowania koncentratora tlenu: pacjenci z pO2 <55mmHg lub <60mmHg przy współistnienia objawów nadciśnienia płucnego
- najczęściej stosowana u pacjentów z terminalnymi schorzeniami układu oddechowego
- schyłkowa faza POChP
- zaawansowane choroby śró∂miąższowe płuc (szczególnei samoistnie włóknienie płuc)
- stwardnienie zanikowe boczne
- nieinwazyjna wentylacja mechaniczna (NIV)
- stosowana zwykle u pacjentów z niewydolnością oddechową w przebiegu schorzeń neurologicznych lub zaawansowych przewlekłych chorób układu oddechowego
- rodzaje:
- CPAP - stałe dodatnie ciśnienie w drogach oddechowych
- BPAP - różne poziomy ciśnienia dla wdechu (IPAP) i wydechu (EPAP), co ułatwia usuwanie CO2
- CMV - wentylacja objętościowo-zmienna
- PSV - wentylacja ze wspomaganiem ciśnieniowym, wspomaga wysiłek oddechowy pacjenta
- inwazyjna wentylacja mechaniczna
- niewskazana u pacjentów w terminalnej fazie choroby nowotworowej
- rodzaje:
- intubacja dotchawicza
- tracheostomia
Leczenie farmakologiczne
- Najlepszy efekt w postaci złagodzenia duszności w przypadku leczenia objawowego znacznie zaawansowanych nowotworów często uzyskuje się za pomocą paliatywnej chemioterapii lub radioterapii - decyzja o leczeniu zależy jednak od typu nowotworu i przede wszystkim, stanu ogólnego pacjenta
- paliatywna radioterapia: zwykle 1-3 dawki 7-8 Gy w tygodniowych odstępach
- paliatywna chemioterapia: u chorych znacznie wyniszczonych lub starszych zwykle jednolekowe schematy o niższej toksyczności
Opioidy
- Łagodzą subiektywny dyskomfort i zmniejszają zapotrzebowanie na tlen
- Nie ma dowodów na to, że leczenie duszności opioidami prowadzi do klinicznie istotnej depresji oddechowej
- Zwykle wymagane podawanie parenteralnie
- Morfina jest lekiem pierwszego wyboru
- początkowo: 2,5-5mg p.o. (lub 1-2 mg s.c. lub 1mg i.v.) co 4h w postaci preperatów o szybkim uwalnianiu
- po ustaleniu dawkowania, możliwa zamiana na preparat o przedłużonym uwalnianiu
- dawka ratunkowa: w razie nasilenia duszności, 50% dawki pojedynczej (np. 1,25mg)
- w przypadku pacjentów już otrzymujących morfinę, dawkę dobową można zwiększyć o 25%
- początkowo: 2,5-5mg p.o. (lub 1-2 mg s.c. lub 1mg i.v.) co 4h w postaci preperatów o szybkim uwalnianiu
Glikokortykosteroidy
- Mają działanie przeciwzapalne, przeciwobrzękowe
- Wskazania:
- zespół żyły głównej górnej powodujący obturację dróg oddechowych
- obturacja dużych oskrzeli przez guz
- lymphangititis carcinomatosa
- Dawkowanie: 0,5-0,75 mg/kg prednizonu lub jego równoważnik
Leki bronchodylatacyjne
- Przede wszystkim u chorych w zaawansowanej fazie POChP
- preparaty: długodziałające β-mimetyki, leki przeciwcholinergiczne
- udowodniona poprawa w zakresie nasilenia duszności, zwiększenie tolerancji wysiłku, poprawa jakości życia, zwiększenie FEV1
- szczegółowe informacje na temat leczenia w artykule: POChP
Anksjolityki
- Lęk jest częstym następstwem duszności, niepokój zwiększa dyskomfort i zapotrzebowanie na tlen
- Zarówno opioidy, jak i benzodiazepiny zmniejszają niepokój i stres, przyczyniają się do poprawy wzorca oddechowego i ułatwiają oddychanie
- Benzodiazepiny są lekami pierwszego wyboru w leczeniu duszności, która nie reaguje odpowiednio na opioidy
- Więcej informacji na temat niefarmakologicznego i farmakologicznego łagodzenia objawów lęku w leczeniu paliatywnym w artykule: Zaburzenia lękowe w opiece paliatywnej
Butylobromek hioscyny
- Podawany w przypadku rzężeń w okresie umierania, spowodowanych zaleganiem wydzieliny w drogach oddechowych, jeśli wyraźnie sprawiają choremu dyskomfort lub cierpienie
- Zmniejsza zaleganie w drogach oddechowych i łagodzi objawy
- Dawkowanie: początkowo 10-20 mg
Inne obszary opieki paliatywnej
- Ból
- Nudności i wymioty
- Zaparcia
- Niedrożności przewodu pokarmowego w opiece paliatywnej
- Dyskomfort w jamie ustnej
- Niedożywienie i odwodnienie
- Depresja
- Lęk
- Majaczenie
- Leczenie u kresu życia
Przebieg, powikłania i rokowanie
- Przewlekła duszność prowadzi ona do znacznego obniżenia jakości życia i jest również wskaźnikiem złego rokowania
- w większości przypadków duszności przewlekłej u pacjentów w opiece paliatywnej dostępne jest jedynie leczenie objawowe
- Ostra duszność jest stanem potencjalnie zagrażającym życiu
Informacje dla pacjentów
Informacje dla pacjentów w Medibas
Inne obszary opieki paliatywnej
- Lęk
- Nudności i wymioty
- Zaparcia
- Dolegliwości jamy ustnej
- Trudności w oddychaniu związane z nowotworem
- Utrata masy ciała w chorobie nowotworowej
- Depresja
- Majaczenie
Ilustracje

Palce pałeczkowate (dzięki uprzejmości Dr. Erich Ramstöck)
Źródła
Literatura
- Abernethy AP, Currow DC, Frith P, Fazekas BS, McHugh A, Bui C. Randomised, double blind, placebo controlled crossover trial of sustained release morphine for the management of refractory dyspnea. BMJ 2003; 327: 523–8. www.ncbi.nlm.nih.gov
- Qaseem A, Snow V, Shekelle P, et al. Evidence-based interventions to improve the palliative care of pain, dyspnea, and depression at the end of life: a clinical practice from the American College of Physicians. Ann Intern Med 2008; 148: 141–6. www.ncbi.nlm.nih.gov
- Parshall MB, Schwartzstein RM, Adams LA et al. An official American Thoracic Society statement: update on themechanisms, assessment, and management of dyspnea. Am J Respir Crit Care Med, 2012. 185(4): 435-52. PMID: 22336677 PubMed
- American Thoracic Society. Dyspnea. Mechanisms, assessment, and management: a consensus statement. Am J Respir Crit Care Med 1999; 159(1): 321-40. PMID: 9872857 PubMed
Autorzy
- lek. Natalia Jagiełła, (redaktor)
- Thomas M. Heim, Freiburg
