Streszczenie
- Definicja: Wielonarządowa choroba, w której dochodzi do tworzenia się guzków zapalnych zwanych ziarniniakami; najczęściej obejmuje miąższ płucny oraz węzły chłonne wnęk, ale może też zajmować inne narządy.
- Epidemiologia: Roczna zapadalność w Polsce wynosi około 10 przypadków na 100 000 osób. Choroba może występować w każdym wieku, szczyt zachorowań między 20. a 40. rokiem życia. Występuje częściej u kobiet.
- Objawy: Często bezobjawowa, rozpoznawana przypadkowo na podstawie badania RTG klatki piersiowej. W postaci przewlekłej objawy zależą od zajętego narządu, często występuje zmęczenie, kaszel i duszność wysiłkowa. Postać o ostrym początku charakteryzuje się gorączką, bólem stawów (głównie skokowych) oraz wystąpieniem rumienia guzowatego (erythema nodosum).
- Wyniki badań: W RTG klatki piersiowej może występować obustronna limfadenopatia wnękowa i/lub zmiany miąższu płuc. W badaniu histopatologicznym z pobranych wycinków stwierdza się obraz ziarniniaka sarkoidalnego. Inne wyniki zależne są od zajętego narządu. W badaniach laboratoryjnych często stwierdza się zwiększenie stężenia konwertazy angiotensyny (ACE) i hiperkalcemię.
- Diagnostyka: Brak pojedynczego testu wystarczającego do rozpoznania sarkoidozy. Rozpoznanie stawia się na podstawie: 1. typowego obrazu klinicznego i zmian radiologicznych, 2. potwierdzenia obecności ziarniniaków w biopsji, 3. wykluczenia innych prawdopodobnych rozpoznań różnicowych.
- Leczenie: Choroba często ma samoograniczający się przebieg i ustępuje bez leczenia. W farmakoterapii główne miejsce zajmują glikokortykosteroidy systemowe. W opornych przypadkach stosuje się leki immunosupresyjne oraz przeciwciała anty TNF–alfa.
Informacje ogólne
Definicja
- Wielonarządowa choroba o niejasnej etiologii przebiegająca z zapaleniem ziarniniakowym. Obejmuje wiele układów, najczęściej dotyka płuca i węzły chłonne wnęk. Manifestacja zależy od zajętych narządów.
- Inna nazwa: choroba Besniera–Boecka–Schaumanna
- po raz pierwszy opisana w 1899 roku przez norweskiego dermatologa Caesara Boecka
Epidemiologia
- Tylko przybliżone dane na temat częstotliwości i rozpowszechnienia, ponieważ choroba często nie jest rozpoznawana lub jest rozpoznawana późno.
- Chorobowość
- około 46 przypadki na 100 000 osób; istotne różnice geograficzne i rasowe (od 4,7 do 64/100 000)1
- Zapadalność
- roczna zapadalność w Europie Środkowej: około 12 przypadków na 100 000 osób, a w Polsce 10 przypadków na 100 000 osób2
- Wiek
- występuje w każdym wieku, ale u dzieci obserwowana rzadko3
- szczyt zachorowań między 20. a 40. rokiem życia
- w Japonii i krajach skandynawskich drugi szczyt zachorowań u kobiet po 50. roku życia
- Płeć
- stosunek liczby kobiet do mężczyzn: około 2:14
- Rozłożenie geograficzne w Europie
- częściej w Skandynawii niż w Europie Południowej5
- Pochodzenie etniczne
- częstsze występowanie u osób pochodzenia afrykańskiego4
- bardzo rzadkie występowanie w Japonii
Etiologia i patogeneza
Etiologia
- Etiologia nie jest znana, prawdopodobnie wieloczynnikowa5
- Czynniki genetyczne wydają się odgrywać istotną rolę:3
- opisywano przypadki z częstym występowaniem w rodzinie
- prawdopodobieństwo wystąpienia sarkoidozy u bliźniaka jednojajowego jest 80 razy większe niż w populacji ogólnej1
- Do tej pory nie udało się wskazać jednoznacznie czynnika zakaźnego6
Patogeneza
- Rozwój ziarniniaków na podłożu reakcji immunologicznej wywołanej przez limfocyty T7
- Aktywacja makrofagów poprzez wydzielanie cytokin (TNF–alfa, IL–2, IL–12, IL–17, INF–gamma) z tworzeniem ziarniniaków
- Ziarniniaki składają się z makrofagów oraz komórek nabłonkowatych otoczonych limfocytami i fibroblastami
- zwiększona hydroksylacja 25–hydroksy–witaminy D do 1,25–dihydroksy–witaminy D w makrofagach ziarniniaków prowadzi do rozwoju hiperkalcemii u około 10% pacjentów
- Proces przypomina reakcję immunologiczną przeciwko antygenowi, którego, jak dotąd, nie udało się zidentyfikować
Manifestacja narządowa
- Poniższe informacje dotyczące częstotliwości zajęcia poszczególnych narządów należy postrzegać jako wartości przybliżone, ponieważ dane w literaturze są bardzo zróżnicowane.
- Płuca i węzły chłonne wnęk (>90%)
- obustronna limfadenopatia wnękowa (50%)
- obustronna limfadenopatia wnękowa i zmiany w miąższu płuca (25%)
- nacieki płucne (15%)
- włóknienie płuc (5–10%)
- Oko (20–50%)
- może być zajęta niemal każda struktura oka
- najczęściej jako zapalenie błony naczyniowej (uveitis)
- dotyczy przede wszystkim przedniego odcinka oka, lecz może również obejmować odcinek tylny lub część pośrednią
- zapalenie spojówki i rogówki
- u co 5. pacjenta przebieg bezobjawowy8
- może być zajęta niemal każda struktura oka
- Skóra (15–30%)
- rumień guzowaty (erythema nodosum)
- toczeń odmrozinowy (lupus pernio)
- wykwity grudkowe, plamisto–grudkowe, guzki podskórne, zmiany typu rybiej łuski
- Wątroba, śledziona (20–30%)
- hepatomegalia, splenomegalia
- podwyższone transaminazy
- choroby dróg żółciowych
- marskość wątroby, nadciśnienie wrotne
- Układ mięśniowo–szkieletowy (20–30%)
- bóle stawów, zapalenie stawów
- bóle mięśniowe
- Limfadenopatia obwodowa (30%)
- zazwyczaj w badaniu palpacyjnym dyskretnie wyczuwalne węzły chłonne (szyjne, pachowe, pachwinowe)
- OUN (5–10%)
- ognisko w mózgu
- uszkodzenie nerwów czaszkowych
- aseptyczne zapalenie opon mózgowo–rdzeniowych
- wodogłowie
- napady drgawkowe
- ból głowy
- Nerwy obwodowe (5%)
- zapalenie kilku pojedynczych nerwów (mononeuritis multiplex)
- zapalenie wielokorzeniowe
- polineuropatia
- Układ krążenia (5%)
- zaburzenia przewodzenia (blok AV, blok odnogi pęczka Hisa)
- częstoskurcz komorowy, częstoskurcz nadkomorowy
- kardiomiopatia, niewydolność serca
- nagły zgon sercowy
- Nerki (5%)
- hiperkalciuria z kamicą nerkową
- śródmiąższowe zapalenie nerek
- Układ kostny (1%)
- zmiany guzkowe
- zmiany torbielowate
- choroby szpiku kostnego
Przebieg
Ostry przebieg
- Głównymi objawami są:
- ogólne złe samopoczucie, zmęczenie, spadek masy ciała
- gorączka
- dolegliwości bólowe stawów, obrzęki stawowe
- rumień guzowaty (erythema nodosum), zwłaszcza na podudziach
- hepatosplenomegalia
- Często suchy kaszel i duszność wysiłkowa
- Przejście postaci ostrej w przewlekłą zdarza się rzadko, ale jest możliwe
- Niektóre rodzaje ostrej sarkoidozy cechują się charakterystycznym zespołem objawów
- np. zespół Löfgrena, zespół Heerfordta
Zespół Löfgrena
- Triada Löfgrena
- zapalenie stawu skokowego
- rumień guzowaty (erythema nodosum)
- obustronna limfadenopatia wnękowa
- Często również występuje gorączka
- Pojawia się najczęściej między 20 a 30 rokiem życia, z przewagą u kobiet
Zespół Heerfordta
- Zapalenie ślinianek przyusznych (parotitis)
- Zapalenie przedniej części błony naczyniowej oka (uveitis anterior)
- Porażenie nerwu twarzowego
- Gorączka
Przebieg przewlekły
- Przebieg bezobjawowy
- często opóźnione rozpoznanie w przypadku przebiegu skąpo– lub bezobjawowego
- nierzadko przypadkowe rozpoznanie po stwierdzeniu zmian w rutynowym badaniu RTG klatki piersiowej, wykonanym z innych wskazań (limfadenopatia wnęk)
- Przebieg objawowy
- przede wszystkim objawy kliniczne zależą od zajętych narządów
- często przewlekły kaszel (kilka miesięcy), zmęczenie i duszność wysiłkowa
- występują także niecharakterystyczne dolegliwości bez związku z zajętym narządem, w szczególności zespół zmęczenia
Czynniki predysponujące
- Wywiad rodzinny dodatni w 5% przypadków
- Stwierdzono wpływ czynników środowiskowych (np. insektycydy, aerozole mikrobiologiczne)
ICD–10
- D86 Sarkoidoza
- D86.0 Sarkoidoza płucna
- D86.1 Sarkoidoza węzłów chłonnych
- D86.2 Sarkoidoza płucna współistniejąca z sarkoidozą węzłów chłonnych
- D86.3 Sarkoidoza skórna
- D86.8 Sarkoidoza innych narządów oraz wielonarządowa
- D86.9 Sarkoidoza, nieokreślona
- G53.2 Porażenia wielu nerwów czaszkowych w sarkoidozie
- M63.3 Zapalenie mięśni w przebiegu sarkoidozy
Diagnostyka
Kryteria diagnostyczne
- Rozpoznanie stawia się na podstawie:
- typowego obrazu klinicznego oraz charakterystycznych zmian radiologicznych (zajęcie ≥2 narządów)
- potwierdzenia w badaniu histopatologicznym obecności ziarniniaków w co najmniej jednym narządzie (przeważnie ziarninaki niemartwicze)
- wykluczenie innych prawdopodobnych rozpoznań różnicowych
- W przypadku typowego obrazu klinicznego - w zespole Löfgrena lub Heerdfordta, toczniu odmrozinowym - można odstąpić od wykonania biopsji
- Nie istnieje jeden określony test diagnostyczny do potwierdzenia sarkoidozy4
- często rozpoznawana późno, zwłaszcza w przypadku zajęcia płuc9
Diagnostyka różnicowa
- Choroby ogólnoustrojowe z obecnością ziarniniaków zawierających komórki epitelioidalne:5
- gruźlica (zakażenie M. tuberculosis)
- atypowe mykobakteriozy
- zakażenia grzybicze (aspergiloza, histoplazmoza)
- zakażenia pierwotniakowe (kokcydioza, toksoplazmoza)
- zakażenia wywołane przez bakterie Bartonella, Brucella
- choroba Leśniowskiego-Crohna
- reakcja sarkoidalna w węzłach chłonnych w przebiegu nowotworu złośliwego
- zmiany podobne do sarkoidozy w niedoborach odporności
- ziarniniakowo–limfocytowa choroba śródmiąższowa płuc (granulomatous lymphocytic interstitial lung disease – GLILD) u chorych z pospolitym zmiennym niedoborem odporności (common variable immunodeficiency – CVID)
- reakcje polekowe
- choroby ziarniniakowe wywoływane przez pyły metali
- przewlekła beryloza, krzemica
- układowe zapalenia naczyń (vasculitis)
- alergiczne zapalenie pęcherzyków płucnych.
- Powiększenie węzłów chłonnych wnęk w przebiegu nowotworów pierwotnych (układu chłonnego) oraz wtórnych
- Inne choroby śródmiąższowe płuc
Wywiad lekarski
- U części pacjentów przebieg choroby jest bezobjawowy, a podejrzenie sarkoidozy wysuwa się na podstawie przypadkowo stwierdzonych zmian w badaniu RTG klatki piersiowej wykonanym z innych przyczyn
- Szerokie spektrum objawów klinicznych, często niespecyficznych
- Diagnostykę w kierunku sarkoidozy należy rozważyć m.in. u pacjentów w młodym i średnim wieku z poniższymi objawami:4
- Pozostałe objawy zależą od zajętego narządu
Badanie fizykalne
- W przypadku podejrzenia sarkoidozy konieczne jest dokładne, szczegółowe badanie przedmiotowe, ze względu na ogólnoustrojowy charakter choroby
- Skóra
- rumień guzowaty (erythema nodosum)
- toczeń odmrozinowy (lupus pernio)
- najbardziej specyficzna dla sarkoidozy zmiana skórna
- czerwone lub brązowawe nacieki o wielkości do kilku centymetrów
- umiejscowienie głównie w części środkowej twarzy
- nazwa ze względu na podobieństwo do odmrożeń (odmroziny)
- wykwity grudkowe, plamisto–grudkowe, guzki podskórne, zmiany typu rybiej łuski
- Węzły chłonne
- oprócz węzłów chłonnych wnęk, powiększone mogą być również węzły chłonne obwodowe (szyjne, pachowe, pachwinowe) - zwykle niebolesne, przesuwalne
- Układ kostno-stawowy
- obustronne zapalenie stawów skokowych nasuwa podejrzenie zespółu Löfgrena, dopóki nie zostanie postawione inne rozpoznanie
- Oczy
- ból, zaczerwienienie – zapalenie błony naczyniowej (uveitis)
- Płuca
- Serce
- zaburzenia rytmu
- nagły zgon sercowy
- Wątroba i śledziona
- hepatomegalia, splenomegalia
- Układ nerwowy
- zaburzenia ośrodkowego układu nerwowego (np. porażenie nerwów czaszkowych, objawy aseptycznego zapalenia opon mózgowo–rdzeniowych
- cechy neuropatii obwodowej
Badania uzupełniające w praktyce lekarza rodzinnego
RTG klatki piersiowej
- Nieprawidłowy wynik RTG klatki piersiowej stwierdza się u ponad 90% pacjentów z sarkoidozą
- Klasyfikacja radiologiczna według Scaddinga:10
- Typ 0: prawidłowy obraz
- Typ I: obustronna limfadenopatia wnękowa
- Typ II: obustronna limfadenopatia wnękowa i zmiany w miąższu płuc
- Typ III: zmiany w miąższu płuc bez limfadenopatii
- Typ IV: włóknienie płuc
- Cechy widoczne tylko w tomografii komputerowej nie są brane pod uwagę w tej klasyfikacji
Badania laboratoryjne
- Krew
- morfologia krwi z rozmazem
- możliwa leukopenia
- markery stanu zapalnego
- enzymy wątrobowe
- morfologia krwi z rozmazem
- Kreatynina, eGFR.
- Wapń
- hiperkalcemia u około 10% pacjentów6
- Elektroforeza białek surowicy, immunoelektroforeza
- immunoglobuliny często podwyższone, zwłaszcza IgG (niedostępne w POZ)
Spirometria
- Najczęściej w spirometrii stwierdza się zaburzenia wentylacji o typie restrykcji, szczególnie w zaawansowanych stadiach choroby
- U 15–20% pacjentów można również stwierdzić obturację6
EKG
- Wykonywane u każdego chorego jako badanie przesiewowe
- W przypadku zajęcia serca, najczęstsze zaburzenia to:
- blok AV: 26–62%
- blok odnogi pęczka Hisa: 12–61%
Badanie Holter EKG
- Dostępne w POZ tylko w ramach opieki koordynowanej
- Wykrywanie zaburzeń rytmu serca lub przewodzenia:
- częstoskurcz nadkomorowy 0–15%
- częstoskurcz komorowy 2–42%
USG jamy brzusznej
- Wskazane przy podejrzeniu zajęcia wątroby lub śledziony (hepato– i/lub splenomegalia, podwyższona aktywność transaminaz)
Diagnostyka specjalistyczna
Badania laboratoryjne
- Krew
- biomarkery - wykonywane w razie potrzeby
- ACE (angiotensin converting enzyme, konwertaza angiotensyny)
- wskaźnik masy ziarniniaków
- aktywność w surowicy podwyższona nawet u 75% pacjentów z sarkoidozą4
- palenie prowadzi do wzrostu ACE proporcjonalnego do konsumpcji
- sIL2R (rozpuszczalny receptor dla interleukiny–2)11
- odzwierciedla aktywację komórek T
- marker odpowiedni do kontroli przebiegu choroby5
- neopteryna
- odzwierciedla aktywację monocytów
- marker odpowiedni do kontroli przebiegu choroby5
- ACE (angiotensin converting enzyme, konwertaza angiotensyny)
- biomarkery - wykonywane w razie potrzeby
- Mocz
- wapń w dobowej zbiórce moczu (hiperkalciuria) – badanie zwykle wykonywane w warunkach szpitalnych
Badania obrazowe
- TK
- wykluczenie rozpoznań różnicowych
- wskazana w diagnostyce powikłań płucnych
- zalecane wykonywanie tylko w ściśle określonych wskazaniach ze względu na ekspozycję na promieniowanie jonizujące, zwłaszcza u młodszych pacjentów z przebiegiem choroby bez powikłań
- MR
- wykrywanie ognisk zapalnych w:
- neurosarkoidozie
- sarkoidozie serca
- sarkoidozie mięśniowo–szkieletowej
- wykrywanie ognisk zapalnych w:
- FDG PET/TK
- Echokardiografia
- brak zmian specyficznych czy patognomicznych dla sarkoidozy
- możliwe jest stwierdzenie pogrubienia przegrody, dysfunkcji skurczowej/rozkurczowej lub zaburzeń kurczliwości
- w przypadku podejrzenia nadciśnienia płucnego złotym standardem pozostaje cewnikowanie prawego serca
- brak zmian specyficznych czy patognomicznych dla sarkoidozy
Pletyzmografia
- Określenie zdolności dyfuzyjnej płuc (DLCO)
- Może wskazywać na zaburzenia dyfuzji nawet przy niewielkich zmianach radiologicznych
- Wskazana w monitorowaniu przebiegu choroby
Bronchoskopia z badaniem popłuczyn oskrzelowo–pęcherzykowych (BAL)
- Ocena stanu zapalnego
- Zwiększony stosunek liczby limfocytów CD4/CD8 (wskaźnik niespecyficzny)
- Ma znaczenie prognostyczne
- zwiększenie liczby neutrofilów >3% bez dowodów na obecność drobnoustrojów często związany jest z postępującym przebiegiem choroby
- Badanie podstawowe w diagnostyce różnicowej
Biopsja
- Należy dążyć do potwierdzenia rozpoznania na podstawie badania histopatologicznego materiału z biopsji5
- wyjątkiem są zespół Löfgrena, zespół Heerfordta i toczeń odmrozinowy – ze względu na typowy dla nich obraz kliniczny, potwierdzenie histopatologiczne nie jest zwykle konieczne4
- Biopsja najbardziej dostępnego narządu, z uwzględnieniem bezpieczeństwa procedury4
- oprócz węzłów chłonnych wnęk/śródpiersia odpowiednie mogą być węzły chłonne obwodowe, skóra w przypadku tocznia odmrozinowego (lupus pernio) lub spojówki w przypadku zmian guzkowych
- rumień guzowaty (erythema nodosum) lub obrzęki okołostawowe nie nadają się do biopsji
Badanie płynu mózgowo–rdzeniowego
- W przypadku podejrzenia neurosarkoidozy konieczne jest badanie płynu mózgowo–rdzeniowego, w tym badanie bakteriologiczne/cytologiczne, w celu wykluczenia rozpoznań różnicowych o charakterze infekcyjnym lub paraneoplastycznym
Badanie okulistyczne w lampie szczelinowej
- Badanie należy wykonać u każdego chorego
- zajęcie narządu wzroku występuje aż u około 1/4 chorych, a co 5. ma przebieg bezobjawowy8
- Ponowna ocena okulistyczna zalecana jedynie w przypadku pojawienia się zaburzeń widzenia, bólu gałki ocznej, światłowstrętu lub innych objawów8
Wskazania do skierowania do specjalisty
- W przypadku podejrzenia sarkoidozy skierowanie do pulmonologa lub na Oddział Chorób Płuc
- Ze względu na możliwość zajęcia wielu różnych narządów, wskazane jest podejście wielodyscyplinarne
Leczenie
Cele leczenia
- Wyleczenie
- Zachowanie funkcji narządów
- Kontrola objawów
- Uniknięcie powikłań
Ogólne informacje o leczeniu
- W przypadku farmakoterapii lekami pierwszeo wyboru są glikokortykosteroidy systemowe (GKS)
- Przy podejmowaniu decyzji o wyborze terapii należy wziąć pod uwagę:5
- duży odsetek samoistnych wyleczeń
- częste występowanie bezobjawowego zajęcia narządów
- znaczne skutki uboczne terapii systemowej GKS
- Jeśli nie ma istotnych zaburzeń narządowych, można omówić z pacjentem podejście oparte na obserwacji i monitorowaniu objawów, jako alternatywę dla GKS
- Ważne są:
- jasne określenie celu leczenia
- w razie potrzeby korekta celu terapii podczas leczenia
- optymalne zakończenie leczenia po osiągnięciu celu
- Wskazanie do farmakoterapii istnieje w przypadku postępującego uszkodzenia narządu (również bez towarzyszących objawów) wywołanego przez stan zapalny
- Leczenie jest konieczne w następujących przypadkach:13
- postępujące zaburzenia czynności płuc, postępująca niewydolność oddechowa
- sarkoidoza serca
- neurosarkoidoza
- zajęcie oczu
- hiperkalcemia
- ze względu na tendencję do hiperkalcemii, w sarkoidozie nie stosuje się profilaktyki osteoporozy poprzez suplementację wapnia i witaminy D5
- Leczenie należy rozważyć w następujących przypadkach:
- splenomegalia z ryzykiem pęknięcia śledziony i/lub małopłytkowością
- wapnica nerek
- toczeń odmrozinowy (lupus pernio)
- objawowe zajęcie kości
- zajęcie mięśni
- duży wzrost aktywności transaminaz lub niewydolność wątroby
- Zespół Löfgrena z ostrym przebiegiem można leczyć objawowo za pomocą niesteroidowych leków przeciwzapalnych (NLPZ), gdyż często dochodzi do spontanicznej remisji
Farmakoterapia
- W leczeniu dostępne są poniższe opcje terapeutyczne (brak ścisłych dowodów pozwalających na dobór konkretnych schematów terapii)
Leczenie pierwszego rzutu
- Prednizon
- w terapii początkowej zwykle stosowana dawka prednizonu wynosi 0,5 mg/kg masy ciała lub 20–40 mg na dobę5
- jeśli reaktywacja wystąpi podczas odstawiania leku powyżej dawki podtrzymującej 7,5 mg na dobę, należy rozważyć zastosowanie metotreksatu lub azatiopryny5
- Prednizolon
- Dawkę i czas trwania należy dostosować do sytuacji klinicznej
Leczenie drugiego rzutu
- Pierwsza linia:
- Decyzja o włączeniu w poszczególnych przypadkach:
Leczenie trzeciego rzutu
- Pierwszy wybór (bloker TNF–alfa)
- infliksymab
- adalimumab
- pozytywny wpływ na czynnościową pojemność życiową płuc oraz na objawy pozapłucne
- Decyzja o włączeniu w poszczególnych przypadkach
Chirurgia/leczenie interwencyjne
- W ciężkim, przewlekłym, postępującym, opornym na leczenie przebiegu, należy rozważyć wskazania do przeszczepienia płuca
- W przypadku sarkoidozy serca konieczne może być wszczepienie urządzenia (stymulator serca, ICD, CRT)
- W przypadku wodogłowia związanego z neurosarkoidozą, wskazany jest drenaż za pomocą systemów zastawkowych
Przebieg, powikłania i rokowanie
Powikłania
- Nawet przy prawidłowym leczeniu u części pacjentów mogą wystąpić ciężkie powikłania, zwłaszcza płucne, sercowo-naczyniowe i neurologiczne:4
- niewydolność oddechowa
- nadciśnienie płucne, serce płucne (cor pulmonale)
- ciężkie zaburzenia rytmu serca, nagły zgon sercowy
- udar
- żylna choroba zakrzepowo–zatorowa15
- wodogłowie
- napady padaczkowe
- powikłania farmakoterapii
Przebieg i rokowanie
- Ogólnie dobre rokowanie, często z całkowitym wyleczeniem
- ostry przebieg cechuje sie szczególnie dobrym rokowaniem – w 95% przypadków spontaniczna regresja w ciągu kilku miesięcy
- u około 2/3 chorych uzyskuje się remisję całkowitą lub z jedynie niewielkim upośledzeniem funkcji narządów; w połowie przypadków w ciągu pierwszych 3 lat
- przewlekły lub postępujący przebieg u około 1/3 chorych
- Czynniki związane z gorszym rokowaniem:
- wiek >40 lat
- zajęcie serca
- zajęcie ośrodkowego układu nerwowego
- włóknienie płuc
- hiperkalcemia
- wapnica nerek, kamica nerkowa, niewydolność nerek
- przewlekłe zapalenie błony naczyniowej oka (uveitis)
- toczeń odmrozinowy (lupus pernio)
- torbielowate zmiany kostne
- Śmiertelność jest niewielka i wynosi 1–5%; najczęstszymi przyczynami zgonu są niewydolność oddechowa, zajęcie serca oraz neurosarkoidoza2
- wskaźniki przeżycia dla wszystkich postaci sarkoidozy:
- wskaźnik przeżycia 1 roku: 98,9%
- wskaźnik przeżycia 5 lat: 95,4%
- wskaźnik przeżycia 10 lat: 89,4%
- wskaźniki przeżycia dla wszystkich postaci sarkoidozy:
Dalsze postępowanie
- Zalecana jest kontrola choroby:
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
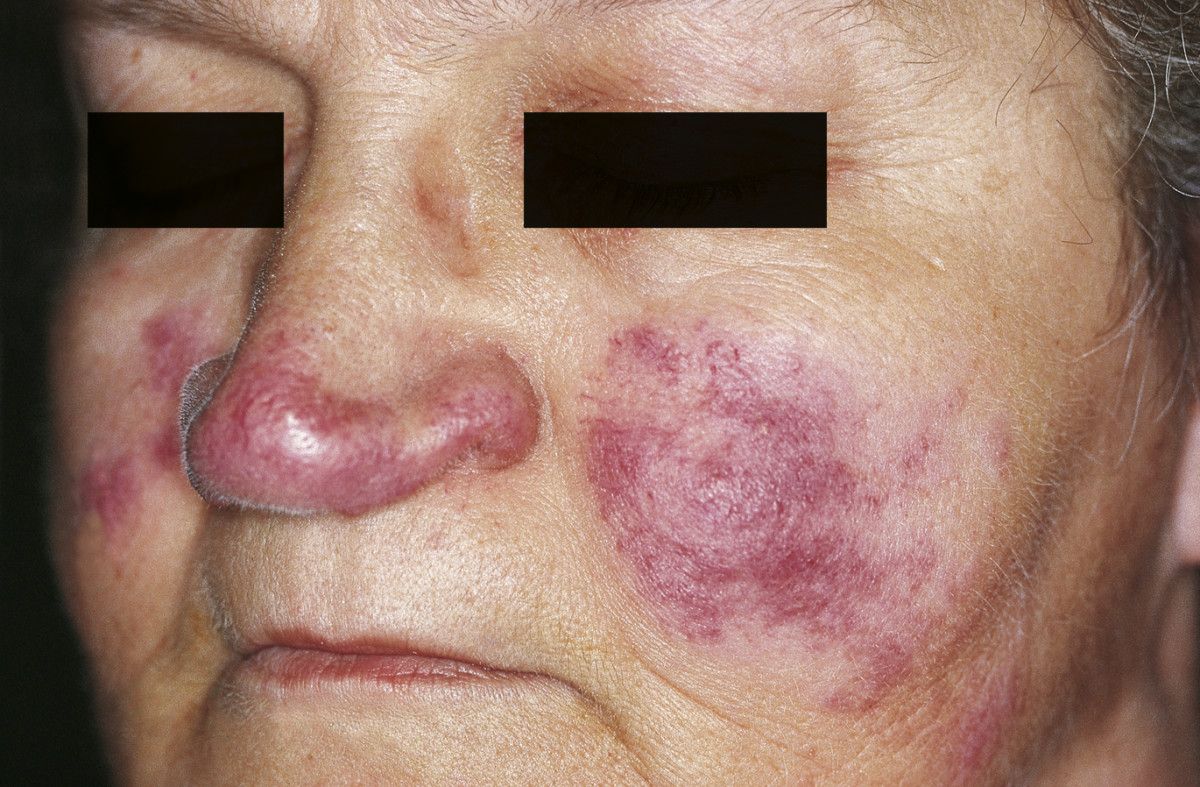
Toczeń odmrozinowy – lupus pernio (źródło: Sand M, Sand D, Thrandorf C. Cutaneos lesions of the nose. Head Face Med 2010, udostępnione przez Sand et al.)
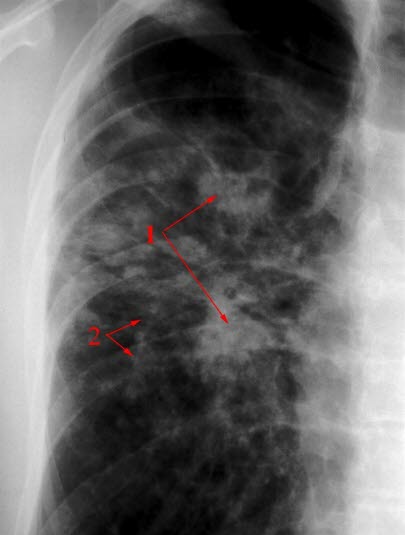
Sarkoidoza w RTG klatki piersiowej
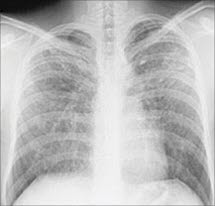
Sarkoidoza, RTG klatki piersiowej
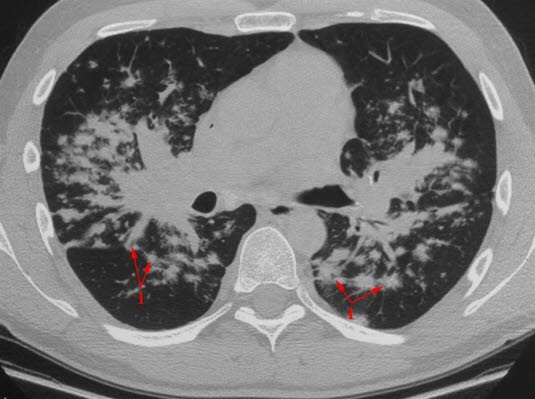
Sarkoidoza, tomografia komputerowa
Źródła
Wytyczne
- Thillai M, Atkins CP, Crawshaw A. et al. BTS Clinical Statement on pulmonary sarcoidosis. Thorax. 2021 Jan;76(1):4-20. DOI
- Piotrowski W. Sarkoidoza układu oddechowego. Omówienie stanowiska British Thoracic Society 2021. Med. Prakt., 2021; 12: 50–59. mp.pl
- Crouser ED, Maier LA, Wilson KC, et al. Diagnosis and Detection of Sarcoidosis. An Official American Thoracic Society Clinical Practice Guideline. Am J Respir Crit Care Med. 2020;201(8):e26-e51. DOI
- Piotrowski WJ, Bączek K, Majewski S. Zasady leczenia sarkoidozy na podstawie wytycznych European Respiratory Society (ERS) i stanowiska British Thoracic Society (BTS). Pneumonologia Polska. 2022;3:24–32. journals.viamedica.pl
Piśmiennictwo
- Zulauf N., Passek K., Wanke E. Angiotensin Converting Enzyme (ACE) – ein Marker in der Diagnostik der Sarkoidose, Zbl Arbeitsmed 2020, 70: 278-80, doi:10.1007/s40664-020-00388-5, DOI
- Szczeklik A., Gajewski P. Interna Szczeklika 2022, Medycyna Praktyczna, 2022, www.mp.pl
- Iannuzzi M., Rybicki B., Teirstein A. Sarcoidosis, N Engl J Med 2007, 357: 2153-65, doi:10.1056/NEJMra071714, DOI
- Soto-Gomez N., Peters J., Nambiar A. Diagnosis and management of sarcoidosis, Am Fam Physician 2016, 93: 840-50, www.aafp.org
- Prasse A. The diagnosis, differential diagnosis, and treatment of sarcoidosis, Dtsch Arztebl Int 2016, 113: 565-74, doi:10.3238/arztebl.2016.0565, DOI
- Kamangar N. Sarcoidosis. Medscape, aktualizacja: 15.09.2020, dostęp: 07.07.2021, emedicine.medscape.com
- Broos C.E., Hendriks R.W., Kool M. T-cell immunology in sarcoidosis: Disruption of a delicate balance between helper and regulatory T-cells, Curr Opin Pulm Med 2016, 22: 476, pmid:27379969, PubMed
- Crouser E.D., Maier L.A., Wilson K.C., et al. Diagnosis and Detection of Sarcoidosis. An Official American Thoracic Society Clinical Practice Guideline, Am J Respir Crit Care Med. 2020, 201(8): 26-51, doi:10.1164/rccm.202002-0251ST, pubmed.ncbi.nlm.nih.gov
- Judson M.A., Thompson B.W., Rabin D.L., Steimel J., Knattereud G.L., Lackland D.T., et al. The diagnostic pathway to sarcoidosis, Chest 2003, 123: 406-12, PubMed
- Piotrowski W.J.: Diagnostyka sarkoidozy. Omówienie wytycznych American Thoracic Society 2020, Med. Prakt., 2020, 9: 27-38, www.mp.pl
- Gungor S., Ozseker F., Yalcinsoy M. et al. Conventional markers in determination of activity of sarcoidosis, Int Immunopharmacol 2015, 25: 174-9, doi:https://doi.org/10.1016/j.intimp.2015.01.015, pubmed.ncbi.nlm.nih.gov
- Sobic-Saranovic D., Artiko V., Obradovic V. FDG PET imaging in sarcoidosis, Semin Nucl Med 2013, 43(6): 404-11, pmid: 24094707, PubMed
- Piotrowski W.J., Bączek K., Majewski S. Zasady leczenia sarkoidozy na podstawie wytycznych European Respiratory Society (ERS) i stanowiska British Thoracic Society (BTS), Pneumonologia Polska, 2022;3: 24-32, journals.viamedica.pl
- Piotrowski W.J.: Sarkoidoza układu oddechowego. Omówienie stanowiska British Thoracic Society 2021, Med. Prakt., 2021, 12: 50-9, www.mp.pl
- Yakoob Z.J. et al. Sarcoidosis and Risk of TVE: Validation with Big Data, Chest 2017, 151: 1398, pmid:28599933, PubMed
- Paramothayan N.S., Lasserson T.J., Jones P. Corticosteroids for pulmonary sarcoidosis, Cochrane Database of Systematic Reviews 2005, Issue 2. Art. No.: CD001114, pubmed.ncbi.nlm.nih.gov
- Baughman R.P., Lower E.E. Treatment of Sarcoidosis, Clin Rev Allergy Immunol 2015, 49(1): 79-92, pmid:25989728, PubMed
- Birnie D.H., Sauer W.H., Bogun F., et al. HRS expert consensus statement on the diagnosis and management of arrhythmias associated with cardiac sarcoidosis, Heart Rhythm 2014, 11(7): 1305-23, pmid:24819193, PubMed
- Annema J.T., Veseliç M., Rabe K.F. Endoscopic ultrasound-guided fine-needle aspiration for the diagnosis of sarcoidosis, Eur Respir J 2005, 25: 405-9, PubMed
- Thillai M., Atkins C.P., Crawshaw A., Hart S.P., Ho L.P., Kouranos V., Patterson K., Screaton N.J., Whight J., Wells A.U. BTS Clinical Statement on pulmonary sarcoidosis. Thorax, 2021 Jan, 76(1): 4-20, doi: 10.1136/thoraxjnl-2019-214348, Epub 02.12.2020, Erratum in: Thorax. 2021 Jul, 76(7):e4, PMID: 33268456, pubmed.ncbi.nlm.nih.gov
Opracowanie
- Natalia Jagiełła, (redaktor)
- Magdalena Karpiuk (recenzent)
- Sławomir Chlabicz (redaktor)
- Michael Handke (recenzent/redaktor)
