Objawy alarmowe/sytuacje kliniczne wymagające pilnego leczenia
|
Objaw |
Przyczyny |
|
Stridor |
Niedrożność dróg oddechowych (ciało obce), zachłyśnięcie |
|
Duszność, tachypnoe |
Zatorowość płucna, napad astmy oskrzelowej, zaostrzenie POChP, niewydolność serca, obrzęk płuc, rak płuca, poważne zakażenie (np. COVID–19) |
|
Tachykardia |
Zatorowość płucna, zakażenie z wysoką gorączką |
|
Ból w klatce piersiowej |
Zatorowość płucna, zapalenie opłucnej, ropniak opłucnej, odma opłucnowa |
|
Gorączka >38,5°C |
|
|
Krwioplucie |
Zapalenie płuc, zatorowość płucna, gruźlica, rak płuca, rozstrzenie oskrzeli |
|
Pienista plwocina |
|
|
Trudności w połykaniu, ślinotok |
|
|
Kaszel >8 tygodni, palenie tytoniu |
Rak płuca, choroby śródmiąższowe płuc |
|
Nocne poty, utrata masy ciała |
|
|
Uraz klatki piersiowej |
Złamanie żeber, uraz opłucnej, odma opłucnowa, odma prężna |
|
Wdychanie dymu lub szkodliwych substancji/gazów drażniących |
Zatrucie, obrzęk płuc, obrzęk górnych dróg oddechowych, skurcz oskrzeli, zatrucie tlenkiem węgla |
|
Powtarzający się istotny spadek saturacji |
Zakażenia, poważne choroby układu oddechowego i serca |
|
Dysfagia, niedożywienie, niewystarczające spożywanie płynów |
(Mikro)aspiracje |
Informacje ogólne
Definicja
- Kaszel jest odruchem obronnym pozwalającym na usunięcie z dróg oddechowych ciał obcych i wydzielin. Polega na nasilonym wdechu, a następnie wydechu przy krótkotrwałym zamknięciu głośni
- Może być spowodowany zapalnym, chemicznym lub fizycznym podrażnieniem błony śluzowej górnych i dolnych dróg oddechowych, a także zmianami mechanicznymi (niedodma, zmniejszenie podatności płuc)
- Odgrywa kluczową rolę ochronną dolnych dróg oddechowych
- pacjenci z osłabionym odruchem kaszlowym (niemowlęta, osoby starsze, alkoholicy, pacjenci po udarze) mają większe ryzyko rozwoju zapalenia płuc1
- Klasyfikacja ze względu na czas trwania:
- ostry kaszel: <2–3 tygodnie
- podostry kaszel: 3–8 tygodni
- przewlekły kaszel: >8 tygodni (u dzieci: > 4 tygodni)2
- nawracający ostry kaszel: epizody kaszlu występujące kilka razy w roku, każdy trwający do 2 tygodni
Epidemiologia
- Kaszel spowodowany infekcją wirusową górnych i/lub dolnych dróg oddechowych jest najczęstszą przyczyną konsultacji lekarskich na całym świecie.
- Częstość występowania przewlekłego kaszlu:
- na świecie: 9,6%
- w Europie: 12,7%.
- Zwiększone występowanie kaszlu w miesiącach zimowych, różnice związane z wiekiem i płcią, a także masą ciała - większa czułość odruchu kaszlowego u dzieci, kobiet i osób niepalących.
Patofizjologia
- Bodziec kaszlowy jest zwykle przekazywany przez włókna czuciowe (aferentne) nerwu błędnego
- zakończenia nerwowe włókien nerwu błędnego, tzw. receptory kaszlu, znajdują się w nabłonku dróg oddechowych (nos, gardło, krtań, tchawica i oskrzela)
- aktywacja przez bodźce mechaniczne i chemiczne oraz uwalniane mediatory stanu zapalnego (bradykinina i prostaglandyny)
- przekazanie bodźca kaszlowego do pnia mózgu, gdzie za pośrednictwem motoneuronów (mięśnie przepony, brzucha, międzyżebrowe i krtani) wywołany zostaje odruch kaszlowy
Kryteria diagnostyczne
- Priorytetem jest odróżnienie niegroźnego kaszlu od kaszlu jako objawu poważnej i zagrażającej życiu choroby
- Kaszel jest objawem wielu chorób - w diagnostyce różnicowej oraz w celach ustalenia postępowania terapeutycznego należy przede wszystkim brać pod uwagę klasyfikację dotyczącą czasu trwania
- W przypadku obecności alarmujących objawów należy niezwłocznie pogłębić diagnostykę/wdrożyć adekwatne leczenie
- W przypadku kaszlu przewlekłego zawsze konieczna jest dalsza diagnostyka
ICD–10
- R05 Kaszel
Ostry kaszel
Definicja
- Kaszel trwający poniżej 3 tygodni
Stany potencjalnie zagrażające życiu
- Zatorowość płucna (tachykardia, tachypnoe, duszność, ból w klatce piersiowej)
- Ciężkie zaostrzenie POChP (nasilenie duszności, kaszlu, zwiększenie objętości, ilości i charakteru plwociny, pogorszenie stanu ogólnego, zaburzenia świadomości, nasilenie obrzęków obwodowych, sinica centralna i niepowodzenie leczenia ambulatoryjnego)
- Ciężkie zapalenie płuc (wysoka gorączka, duszność, tachypnoe, sinica, tachykardia, zaburzenia świadomości)
- Obrzęk płuc (tachypnoe, duszność, zaostrzone szmery oddechowe, rzężenia mokre)
- Stan astmatyczny (stridor wydechowy, rzężenia suche; uwaga: „cicha klatka piersiowa”!)
- Odma opłucnowa (kłujący ból w klatce piersiowej, asymetryczna ruchomość klatki piersiowej, jednostronnie ściszony szmer oddechowy, nasilony lub bębenkowy odgłos opukowy)
- Aspiracja ciała obcego (stridor wdechowy) - należy brać pod uwagę szczególnie u dzieci i pacjentów z zaburzeniami świadomości
Wywiad lekarski
- Charakterystyka głównego objawu – kaszlu:
- początek objawów
- czas trwania
- czynnik wyzwalający i nasilający
- obecność, wygląd i objętość plwociny
- obecność krwioplucia
- Inne objawy:
- Współistniejące schorzenia:
- przewlekłe zapalenie oskrzeli
- POChP
- przewlekły nieżyt nosa/zapalenie zatok, polipy nosa
- alergie
- astma
- choroby serca
- trombofilia
- stan po operacji (intubacja)
- Narażenie na czynniki zewnętrzne:
- palenie tytoniu
- zawodowe narażenie na szkodliwe substancje
- leki
- kontakt ze zwierzętami
- historia migracji i podróży
- zakażenia w bezpośrednim otoczeniu
- kontakt z dziećmi w wieku przedszkolnym i aktywność w zawodach związanych z ochroną zdrowia
- Czynniki ryzyka indywidualne dla pacjenta:
- wiek
- zespół kruchości (frailty)
- czynniki ryzyka zachorowania na gruźlicę
- stan psychiczny
Diagnostyka różnicowa
Ostre zakażenie górnych dróg oddechowych3
- Najczęstsza przyczyna ostrego kaszlu, odpowiada za 50% konsultacji w podstawowej opiece zdrowotnej
- Rozróżnienie między przeziębieniem a ostrym zapaleniem oskrzeli prawie niemożliwe klinicznie4
- Leczenie:
- brak wskazań do antybiotykoterapii!
- informowanie pacjentów o samoograniczającym przebiegu choroby
- adekwatne nawodnienie
- leki przeciwbólowe, jeśli są potrzebne do łagodzenia objawów (np. paracetamol, ibuprofen)
- w leczeniu zakażeń górnych dróg oddechowych nie zaleca się stosowania leków przeciwkaszlowych działających ośrodkowo i obwodowo
- w kaszlu towarzyszącym zakażeniom górnych dróg oddechowych lekami o udokumentowanej aktywności są bromek ipratropium, antyhistaminiki I generacji i pseudoefedryna
Ostre zapalenie zatok
- Typowy obraz kliniczny:
- jednostronny ból głowy, twarzy i zębów
- blokada nosa
- nieżyt nosa
- niespecyficzne objawy: gorączka i bolesność opukowa
- Leczenie:
- leczenie objawowe: płukanie nosa solą fizjologiczną, kroplami do nosa o działaniu obkurczającym praz przyjmowanie analgetyków, np. ibuprofenu
- w kaszlu towarzyszącym zakażeniom górnych dróg oddechowych lekami o udokumentowanej aktywności są bromek ipratropium, antyhistaminiki I generacji i pseudoefedryna
Zakażenia dolnych dróg oddechowych
- Typowy obraz kliniczny:
- kaszel, często produktywny z odkrztuszaniem plwociny
- gorączka >38,5°C, poty, dreszcze, ból mięśni
- tachypnoe, tachykardia
- Leczenie:
- leczenie objawowe
- wybór antybiotyku - patrz artykuł: zapalenie płuc
- w łagodzeniu kaszlu w zakażeniach dolnych dróg oddechowych u dorosłych lekami o udokumentowanym działaniu przeciwkaszlowym jest bromek ipratropium, dekstrometorfan oraz kodeina (u dzieci
- u dzieci i dorosłych lekiem o udokumentowanym i bezpiecznym działaniu przeciwkaszlowymn jest obwodowo działająca lewodropropizyna
- w ostrych zakażeniach dolnych dróg oddechowych w okresie kaszlu produktywnego zaleca się krótkotrwałe stosowanie erdosteiny
Inne choroby przebiegające z ostrym kaszlem
- W przypadku wywiadu atopii, nieżytu nosa, zapalenia spojówek i narażenia na alergeny, rozważyć alergiczne zapalenie błony śluzowej nosa i zatok lub astmę alergiczną
- Krztusiec: szczekający kaszel, niekiedy do wymiotów, szczególnie jeśli w wywiadzie występują zachorowania w otoczeniu, często nietypowy przebieg u dorosłych
- Zaostrzenie POChP z nasiloną dusznością i kaszlem, zwiększeniem objętości i/lub gęstości plwociny, uciskiem w klatce piersiowej i okresowo z gorączką
- Ostre choroby kardiologiczne (niewydolność lewokomorowa, przełom nadciśnieniowy) z obrzękiem płuc
- Zapalenie opłucnej (pleuritis sicca) z bólem w klatce piersiowej przy oddychaniu, gorączką, suchym kaszlem, tarciem opłucnowym i podwyższonymi parametrami stanu zapalnego
Zalecenia ogólne
- Przebieg naturalny:
- kaszel poinfekcyjny jako nieszkodliwym, samoustępującym objawem, niewymagającym zwykle dodatkowych leków
- Zalecenia ogólne:
- wskazane zaprzestanie palenia
- konieczne przyjmowanie wystarczającej ilości płynów, zwłaszcza w przypadku gorączki
- w razie pogorszenia stanu ogólnego, pilne zgłoszenie się do lekarza
- omówić szczepienia zalecane
- W przypadku palaczy:
- dłuższy przebieg choroby i częstsze infekcje
Dalsze postępowanie
- W przypadku ostrego kaszlu konieczna kontrola jeśli kaszel nie ustąpił
Zapobieganie ostrym chorobom układu oddechowego
- Działania profilaktyczne:
- regularne mycie rąk
- zaprzestanie palenia
- dystans społeczny
- maseczki
- szczepienia zalecane
Podostry kaszel
- Przyczyny podostrego kaszlu to m.in. powoli ustępujące wirusowe i powirusowe zapalenie zatok, zakażenia wywołane przez Bordetella pertussis lub Mycoplasma pneumoniae, czy też przejściowa poinfekcyjna nadreaktywność oskrzeli
- Jeśli nie występują objawy alarmowe, dopuszczalna jest postawa wyczekująca do 8 tygodni bez dalszej diagnostyki
- W przypadku podostrego kaszlu wywołanego przez Bordetella pertussis, antybiotyki są skuteczne tylko w pierwszych 10 dniach zakażenia
- Terapia wziewnym GKS (glikokortykosteroidem) jest skuteczna tylko w przypadku występowania nadreaktywności oskrzeli związanej z infekcją
- Podostry kaszel poinfekcyjny spowodowany przejściową nadreaktywnością oskrzeli powinien być leczony wziewnymi glikokortykosteroidami lub wziewnymi beta–2–adrenolitykami przez około 2 tygodnie
- W przypadku kaszlu podostrego konieczna kontrola, jeżeli kaszel nie ustąpił
Definicja
- Kaszel trwający 2–8 tygodni (u dzieci zwykle wyróżnia się jedynie kaszel ostry i przewlekły, trwający ponad 4 tygodnie)2
- Jeśli nie występują alarmujące objawy, dopuszczalna jest postawa wyczekująca do 8 tygodni bez dalszej diagnostyki
- Najczęstszą przyczyną jest przebyte zakażenie wirusowe
- przedłużające się zakażenie wywołane głównie przez adenowirusy, RSV, Bordetella pertussis i wirus grypy5
Stany potencjalnie zagrażające życiu
- Zobacz: ostry kaszel
Wywiad lekarski
- Zobacz: ostry kaszel
Badanie fizykalne
- Zobacz: ostry kaszel
Diagnostyka różnicowa
Krztusiec
- Typowy obraz kliniczny:
- charakterystyczne napady duszącego kaszlu, zakończone głębokim wdechem przypominającym pianie (głównie dzieci); pod koniec napadu chory może odkrztuszać ropną plwocinę6
- u dorosłych pacjentów zwykle przewlekły niecharakterystyczny kaszel i brak gorączki
- Diagnostyka:
- kontakt z przypadkami krztuśca w wywiadzie oraz status szczepień
- wykrywanie Bordetella pertussis w wymazie z gardła lub nosa (niedostępne w POZ)
- badania serologiczne IgG (wzrost o 100% lub spadek o 50% stężenia przeciwciał po 2–4 tygodniach od pierwszego pobrania).
- zwykle wartość 100–125 IU/ml świadczy o zakażeniu w ciągu ostatniego roku, a od 50 do <100 IU/ml – o zakażeniu w ciągu ostatnich kilku lat; nie należy wykonywać badania osobom zaszczepionym przeciwko krztuścowi w ostatnim roku (badanie niedostępne w POZ)
Wirusowe zapalenie zatok (rhinosinusitis)
- Typowy obraz kliniczny:
- ból lub rozpieranie twarzy, wrażliwość na dotyk, gęsta wydzielina z nosa
- możliwy przebieg dwufazowy w okresie do 12 tygodni
- Diagnostyka:
- rozpoznanie zwykle możliwe na podstawie objawów klinicznych
- Leczenie:
- leczenie objawowe z zastosowaniem niesteroidowych leków przeciwzapalnych (NLPZ), irygacji solą fizjologiczną, leków obkurczających naczynia błony śluzowej nosa
Kaszel poinfekcyjny
- Typowy obraz kliniczny:
- utrzymywanie się kaszlu po ostrym zakażeniu górnych/dolnych dróg oddechowych
- różne hipotezy dotyczące patomechanizmu
- uszkodzenie nabłonka z odsłonięciem receptorów „drażniących” błony śluzowej oskrzeli
- przetrwały stan zapalny
- zwiększenie reaktywności oskrzeli z wyzwoleniem odruchu kaszlowego
- Procedura diagnostyczna:
- rozpoznanie z wykluczenia
- Leczenie:
- w przypadku utrzymującego się zapalenia i (lub) nadreaktywności oskrzeli stosowanie wziewnych glikokortykosteroidów (wGKS)
Przewlekły kaszel
- Najczęstsze jednostki chorobowe, których głównym objawem jest kaszel przewlekły, można rozpoznać wykonując badanie RTG klatki piersiowej oraz badania czynnościowe płuc. Najczęstsze przyczyny to: POChP, astma, nowotwory płuc, aspiracja ciała obcego, choroby miąższu płuc.
- U wszystkich prezentujących przewlekły kaszel, konieczne jest poszerzenie diagnostyki o:
- RTG klatki piersiowej
- badanie czynnościowe płuc
- W dalszej diagnostyce należy uwzględnić rzadsze przyczyny kaszlu: chorobę refluksową przełyku, rozstrzenie oskrzeli, kaszel polekowy, choroby serca z zastojem w krążeniu płucnym, krztusiec, gruźlicę oraz wczesne stadia choroby śródmiąższowej płuc.
- Dalsza diagnostyka obejmuje zwykle tomografię komputerową klatki piersiowej i w razie potrzeby bronchoskopię.
- Jeśli przewlekły kaszel u pacjentów z refluksem, astmą lub zapaleniem zatok nie ustępuje mimo prawidłowego leczenia, należy rozpoznać kaszel przewlekły oporny na leczenie (refractory chronic cough – RCC)
- U niektórych pacjentów z przewlekłym kaszlem nie można ustalić przyczyny ani czynnika wyzwalającego - przewlekły kaszel idiopatyczny (chronic idiopathic cough – CIC).
- W przypadku farmakoterapii przewlekłego kaszlu, skuteczność postępowania należy zweryfikować po 8–12 tygodniach od rozpoczęcia leczenia.
Definicja
- Kaszel trwający >8 tygodni (u dzieci >4 tygodni)
Stany potencjalnie zagrażające życiu
- Zobacz: objawy alarmowe
- Nowotwory: szczególnie u palaczy (uwaga: zmiana charakteru kaszlu lub narażenie zawodowe na czynniki rakotwórcze, np. azbest); utrata masy ciała, nocne poty, stany podgorączkowe, pogorszenie sprawności, dysfagia, krwioplucie, ból w klatce piersiowej, chrypka
- Zatorowość płucna: małe nawracające zatory płucne, czasem trudne do rozpoznania, częściej u pacjentów z chorobami układu krzepnięcia i chorobami nowotworowymi, objawy dominujące: duszność wysiłkowa, szybka męczliwość
- Aspiracja ciała obcego: możliwa przyczyna przedłużającego się kaszlu, zwłaszcza u dzieci i osób starszych
- Zakażenia dolnych dróg oddechowych z powodu nawracających aspiracji: szczególnie u pacjentów po udarze lub z przewlekłymi chorobami neurologicznymi
- Przewlekła niewydolność lewokomorowa z zastojem w krążeniu płucnym: duszność wysiłkowa, obrzęki podudzi
Wywiad lekarski
- W przypadku przewlekłego kaszlu należy koniecznie dopytać o palenie tytoniu
- zgodnie z amerykańskimi wytycznymi następujące sytuacje wymagają pogłębionej diagnostyki:7
- pacjenci palący >45 lat z kaszlem de novo lub zmianą charakteru kaszlu lub z towarzyszącą chrypką
- pacjenci w wieku >55 lat (aktywni palacze lub osoby, które rzuciły palenie w ciągu ostatnich 15 lat) z konsumpcją tytoniu równą 30 paczkolat
- zgodnie z amerykańskimi wytycznymi następujące sytuacje wymagają pogłębionej diagnostyki:7
- Uzupełnienie wywiadu o pytania dotyczące stosowania marihuany
- palacze marihuany częściej kaszlą i skarżą się na duszności, świsty (wheezing) i ból w klatce piersiowej
- Dalsze pytania
- dotyczące kaszlu:
- początek
- czas trwania
- czynnik wyzwalający
- plwocina
- krwioplucie
- dotyczące innych objawów:
- trudności z oddychaniem: np. duszność (wysiłkowa?), stridor
- bóle: klatka piersiowa, głowa, gardło
- gorączka
- niezamierzona utrata masy ciała
- objawy refluksu: zgaga, odbijanie, ból w nadbrzuszu
- nadwrażliwość na substancje zapachowe, zimno, itp.
- zmiana głosu (chrypka) i zmiana mowy
- kaszel związany z przyjmowaniem pokarmów i płynów
- choroby współistniejące:
- infekcje
- przewlekłe zapalenie oskrzeli/POChP
- przewlekły nieżyt nosa/zapalenie zatok
- alergie
- astma oskrzelowa
- choroba refluksowa żołądkowo–przełykowa
- choroby serca
- zabieg operacyjny z intubacją
- choroby neurologiczne np. udar (również dawno temu), stwardnienie zanikowe boczne (sclerosis lateralis amyothropica – SLA), choroba Parkinsona
- narażenie (oprócz palenia, patrz wyżej):
- zawodowe narażenie na substancje szkodliwe
- kontakt ze zwierzętami
- zakażenia w bezpośrednim otoczeniu/kontakt z dziećmi w wieku przedszkolnym
- historia migracji i podróży.
- leki:
- wywołujące kaszel (np. inhibitory ACE)
- obkurczające oskrzela (np. beta–blokery)
- o działaniu prozakrzepowym (np. środki antykoncepcyjne)
- oddziałujące toksycznie na miąższ płucny (np. cytostatyki, amiodaron)
- czynniki specyficzne dla pacjenta:
- grupa ryzyka zachorowania na gruźlicę
- stan psychiczny: np. lęk przed nowotworem
- zawód obciążający aparat mowy
- uwzględnienie wieku i ryzyka wystąpienia zespołu kruchości (frailty)
- dotyczące kaszlu:
Diagnostyka różnicowa
Zespół kaszlu związany z górnymi drogami oddechowymi (upper airway cough syndrome)
- Wcześniej znany jako „zespół spływania wydzieliny po tylnej ścianie gardła” (postnasal drip syndrome)
- Obejmuje uporczywy alergiczny nieżyt nosa i niealergiczny przewlekły nieżyt nosa/zatok z polipami nosa lub bez nich
- Typowy obraz kliniczny:
- wyciek z nosa
- częste odchrząkiwanie
- przewlekle lub napadowe utrudnione oddychanie przez nos
- w badaniu jamy ustnej
- błona śluzowa z grudkami/pasmami (podśluzówkowe małe węzły chłonne tylnej ściany gardła)
- śluzowo–ropna wydzielina na tylnej ścianie gardła
- uczucie przeszkody w gardle (globus pharyngeus)
- ból głowy/twarzy
- utrata węchu i smaku
- Diagnostyka:
- endoskopia nosa, w pojedynczych przypadkach uzupełniona o tomografię komputerową lub cyfrową tomografię objętościową - zazwyczaj w ramach poradni laryngologicznej
- Leczenie:
- w przypadku przewlekłego zapalenia błony śluzowej nosa i zatok leczenie miejscowe glikokortykosteroidami donosowymi przez co najmniej 6 tygodni
- niekiedy konieczna interwencja chirurgiczna
Przewlekłe choroby gardła i krtani
- Obejmują zapalenie gardła, nowotwory złośliwe, powikłania pooperacyjne i rzadziej przetoki przełykowo–tchawicze
- Typowy obraz kliniczny:
- przewlekły kaszel ze zmianą tonu głosu (chrypka, czasami afonia)
- Diagnostyka:
- laryngoskopia - w poradni laryngologicznej
- Leczenie:
- zróżnicowane - miejscowe glikokortykosteroidy, inhalacje, interwencje mikrochirurgiczne i laserowe i/lub terapia logopedyczna
Przewlekłe zapalenie ucha zewnętrznego
- Typowy obraz kliniczny:
- kaszel wywołany podrażnieniem nerwu usznego 8:
- zablokowany przewód słuchowy przez czop woskowiny
- ciało obce
- manipulowanie np. przy badaniu przewodu słuchowego
- guzy
- kaszel wywołany podrażnieniem nerwu usznego 8:
- Diagnostyka:
- otoskopia
- Leczenie:
- usunięcie przyczyny
Dysfunkcja strun głosowych (vocal cord dysfunction)
- Synonimy: dyskineza krtani, pseudoastma
- Typowy obraz kliniczny:
- napadowe wdechowe oraz niekiedy wydechowe niewystarczające odwiedzenie fałdów głosowych
- kompulsywne chrząkanie i suchy kaszel
- czynniki wywołujące: stres, niepokój, refluks żołądkowo–przełykowy, zapalenie gardła i zapalenie krtani
- Diagnostyka:
- typowy wywiad lekarski
- laryngoskopia podczas napadu
- Leczenie:
- interwencja edukacyjna, logopedyczna, fizjoterapia oddechowa i terapia behawioralna
Przewlekłe zapalenie oskrzeli/POChP
- Typowy obraz kliniczny:
- historia palenia tytoniu, jak również narażenie na bierne palenie lub (zawodowe) narażenie na szkodliwe substancje chemiczne oraz pyły organiczne i nieorganiczne
- kaszel z plwociną („mokry kaszel”) przez większość dni w roku, ale przez co najmniej 3 miesiące w 2 kolejnych latach
- dodatkowo w przypadku POChP: duszność, osłuchowo świsty, wydłużony wydech; rozpoznanie na podstawie spirometrii
- Diagnostyka:
- wywiad lekarski i badanie fizykalne
- badanie czynności płuc (spirometria)
- RTG klatki piersiowej: PA + bok
- Rozpoznanie:
- zapalenie oskrzeli bez obturacji: brak obturacji w spirometrii, RTG klatki piersiowej bez zmian
- przewlekłe zapalenie oskrzeli: można rozpoznać w razie ekspozycji inhalacyjnej (palenie, ekspozycja na zanieczyszczenia w miejscu pracy)
- Leczenie:
- zaprzestanie palenia papierosów
- w przewlekłym, nieobturacyjnym zapaleniu oskrzeli, kaszel często początkowo nasila się, ale po 4–8 tygodniach następuje poprawa
- zobacz artykuł: POChP
- zaprzestanie palenia papierosów
Astma
- Typowy obraz kliniczny:
- zmienna, napadowa duszność i suchy kaszel, zwłaszcza w nocy i wczesnym rankiem
- często związany z czynnikami wyzwalającymi (np. alergeny, infekcje dróg oddechowych, stres fizyczny)
- podczas ataku osłuchowo świsty, wydłużony wydech
- zmienna, napadowa duszność i suchy kaszel, zwłaszcza w nocy i wczesnym rankiem
- Diagnostyka:
- wywiad lekarski i badanie fizykalne
- spirometria z próbą rozkurczową
- odwracalna obturacja o zmiennym nasileniu (przyrost FEV1 >12% i 200 ml, średnia dobowa zmienność PEF >10%)
- Leczenie:
- zobacz artykuł: astma
Wariant kaszlowy astmy
- Badania obrazowe i badania czynnościowe płuc bez odchyleń
- Typowy obraz kliniczny:
- suchy kaszel z nadreaktywnością oskrzeli, często również w nocy
- często dodatni wywiad w kierunku infekcji i/lub alergii
- możliwe czynniki wyzwalające: zmiana temperatury, bodźce wziewne, napady śmiechu i wysiłek fizyczny
- znamienne objawy astmy (duszność oraz świsty i furczenia) są zwykle nieobecne
- Diagnostyka:
- nadreaktywność oskrzeli w niespecyficznej próbie prowokacji wziewnej
- odpowiedź na leczenie przeciwastmatyczne
- Leczenie:
- u dorosłych pacjentów z kaszlem i podejrzeniem nadreaktywności oskrzeli należy podjąć próbę leczenia wziewnym glikokortykosteroidem (wGKS) przez 4 tygodnie
Eozynofilowe zapalenie oskrzeli
- U 1/3 pacjentów współwystępuje astma
- Typowy obraz kliniczny:
- najbardziej charakterystyczny suchy kaszel
- wzrost temperatury ciała, nocne poty, utrata masy ciała9
- Diagnostyka:
- eozynofilia (>3%) w plwocinie spontanicznej lub indukowanej
- badanie w doświadczonych ośrodkach specjalistycznych
- Leczenie:
- wziewne glikokortykosteroidy (wGKS)
Rozstrzenie oskrzeli
- Nieodwracalne poszerzenie oskrzeli z zapalnym pogrubieniem ich ścian
- Typowy obraz kliniczny:
- kaszel z odkrztuszaniem dużej objętości ropnej plwociny (co najmniej >30 ml = 2 pełne łyżki stołowe w ciągu 24 godzin)– głównie rano 7
- możliwe krwioplucie
- kaszel z odkrztuszaniem dużej objętości ropnej plwociny (co najmniej >30 ml = 2 pełne łyżki stołowe w ciągu 24 godzin)– głównie rano 7
- Diagnostyka:
- TK klatki piersiowej wysokiej rozdzielczości (HRCT)
- badanie bakteriologiczne i mykologiczne plwociny: podczas zaostrzeń oraz 1 raz na rok
- bronchoskopia: jeśli krwioplucie, rozstrzenie jednostronne, krótki okres trwania objawów7
- Leczenie:
- rehabilitacja oddechowa
- mukolityki
- w pojedynczych przypadkach resekcja chirurgiczna (lobektomia)
- antybiotykoterapia w przypadku zaostrzeń przez co najmniej 14 dni (np. ciprofloksacyna)
- jeśli ≥3 zaostrzenia w ciągu roku, należy rozważyć przewlekłą antybiotykoterapię (doustnie lub wziewnie)
- zalecane szczepienia ochronne
Kaszel polekowy
- Typowy obraz kliniczny:
- przyjmowanie leków, które mają działanie niepożądane w postaci kaszlu:
- ACE inhibitory: 15% stosujących, suchy kaszel z podrażnieniem, łaskotaniem lub drapaniem w gardle, często w pierwszym tygodniu stosowania
- amiodaron: zapalenie oskrzelików i śródmiąższowa choroba płuc
- beta–blokery: skurcz oskrzeli
- metotreksat, bleomycyna, mitomycyna C, busulfan, inhibitory punktów kontrolnych (chemio–/immunoterapie toksyczne dla płuc)
- gliptyny
- przyjmowanie leków, które mają działanie niepożądane w postaci kaszlu:
- Diagnostyka:
- wywiad lekarski i badanie fizykalne, próba odstawienia leku
- Leczenie:
- modyfikacja leczenia
- po odstawieniu inhibitora ACE kaszel zwykle ustępuje w ciągu 1–4 tygodni
Idiopatyczne włóknienie płuc
- Typowy obraz kliniczny:
- postępująca duszność wysiłkowa
- słyszalne obustronne trzeszczenia u podstawy płuc
- palce pałeczkowate
- Diagnostyka:
- TK klatki piersiowej wysokiej rozdzielczości (HRCT)
- wykluczenie innych przyczyn śródmiąższowej choroby płuc
- Leczenie:
- zalecenia niefarmakologiczne: zaprzestanie palenia, aktywność fizyczna i kontrola masy ciała
- leki antyfibrotyczne (pirfenidon, nintedanib) w ramach programów lekowych
- szczepienia ochronne
- niekiedy przeszczep płuca
Sarkoidoza
- Typowy obraz kliniczny:
- duszność, ból w klatce piersiowej, ogólne osłabienie, gorączka
- objawy poza układem oddechowym - rumień guzowaty (erythema nodosum), ziarniniaki, limfadenopatia lub zapalenie błony naczyniowej oka (uveitis)
- Diagnostyka:
- RTG klatki piersiowej (limfadenopatia wnękowa)
- potwierdzenie obecności ziarniniaków sarkoidalnych w wycinkach błony śluzowej oskrzela, płuca lub węzła chłonnego
- odchylenia w badaniach laboratoryjnych: morfologia, CRP, wapń, zwiększona aktywność ACE (konwertaza angiotensyny), hipergammaglobulinemia
- Leczenie:
- duży odsetek samoistnych wyleczeń
- w przypadku powikłań, zajęcia kluczowych narządów (serce, OUN, oczy) lub progresji: glikokortykosteroidy, leki immunosupresyjne
Refluks żołądkowo–przełykowy (GERD)
- Typowy obraz kliniczny:
- objawy refluksu: zgaga, regurgitacje, odbijanie, objawy dyspeptyczne
- suchy, nieproduktywny kaszel, często w nocy lub po posiłku
- możliwa chrypka, dysfonia
- Diagnostyka i rozpoznanie:
- w zależności od objawów, wieku pacjenta: obraz kliniczny i próba leczenia objawowego lub gastroskopia
- w przypadku niejasnego wywiadu lekarskiego: badanie laryngoskopowe z zaczerwienioną błoną śluzową w tylnej części krtani
- w przypadku wystąpienia objawów kaszlu >3 miesięcy pomimo leczenia GERD, szczegółowa diagnostyka gastroenterologiczna u każdego pacjenta niezależnie od wieku
- Leczenie:
- zalecenia dietetyczne i behawioralne
- elewacja wezgłowia łóżka, unikanie pozycji z opuszczoną głową, postawy pochylonej, unikanie ciasnych ubrań
- normalizacja masy ciała w przypadku nadwagi/otyłości
- umiarkowana aktywność fizyczna
- wstrzymanie się od spożywania posiłków do 4 godzin przed snem
- zmiana diety: mniejsza objętość posiłków, dieta niskotłuszczowa, unikanie kawy, czekolady, alkoholu, cytrusów, ostrych przypraw
- zaprzestanie stosowania nikotyny
- leczenie farmakologiczne - zobacz: GERD
- zalecenia dietetyczne i behawioralne
Gruźlica
- Typowy obraz kliniczny:
- utrata masy ciała, gorączka, nocne poty (objawy alarmowe!), kaszel
- Diagnostyka:
- zobacz: gruźlica
- Leczenie:
- leczenie farmakologiczne - zobacz: gruźlica
Zespół kaszlu somatycznego i tiki kaszlowe
- Dawniej: kaszel psychogenny lub nawykowy
- Typowy obraz kliniczny:
- kaszel psychogenny
- pacjent jest zaniepokojony kaszlem, przywiązuje do niego nieproporcjonalnie dużą wagę.
- Diagnostyka:
- rozpoznanie z wykluczenia
- Leczenie:
- interwencja psychiatryczna
Rak płuca
- Typowy obraz kliniczny:
- kaszel, także z plwociną i krwiopluciem
- ból w klatce piersiowej
- duszność
- nawracające lub oporne na leczenie zapalenia płuc
- chrypka
- powiększenie węzłów chłonnych (wnęki płucnej i śródpiersia)
- objawy niespecyficzne: osłabienie, uczucie zmęczenia, niezamierzona utrata masy ciała
- nocne poty
- Diagnostyka:
- RTG klatki piersiowej (PA + boczne!)
- TK klatki piersiowej
- bronchoskopia w celu pobrania materiału na badanie histopatologiczne
- Leczenie:
- zależne od stopnia zaawansowania, zobacz: rak płuc
Przewlekły idiopatyczny kaszel lub kaszel oporny na leczenie
- U nawet 46% pacjentów przyczyna kaszlu pozostaje niejasna lub leczenie podejrzanej przyczyny nie przynosi poprawy
- stosunek kobiet do mężczyzn = 2:1.
- Rozpoznanie należy postawić dopiero wtedy, gdy we współpracy z pulmonologiem i laryngologiem nie uda się znaleźć żadnej organicznej przyczyny
- Prawdopodobnie spowodowany jest wzrostem wrażliwości odruchu kaszlowego, co prowadzi do kaszlu w odpowiedzi na bodźce podprogowe
- Możliwe jest tylko leczenie objawowe, np. wziewne podawanie środków miejscowo znieczulających
- Obiecujące wyniki badań klinicznych z nowym lekiem o nazwie gefapiksant – doustnym antagonistą receptorów purynowych, który blokuje receptor P2X310
- Na życzenie pacjenta, przy dużym natężeniu dolegliwości i przy pełnej informacji o możliwych działaniach niepożądanych można zaproponować terapię gabapentyną lub małą dawką morfiny
- gabapentyna ma korzystniejszy profil działań niepożądanych pod względem rozwoju tolerancji i potencjału uzależnienia i była szerzej badana w zakresie skuteczności i bezpieczeństwa niż morfina
- zalecane dawki u dorosłych:
- morfina, preparat o przedłużonym uwalnianiu: 10 mg 1 x na dobę
- gabapentyna: ostrożne zwiększanie dawki (początek: np. 300 mg 1 x na dobę), dostosowanie do indywidualnej tolerancji i ew. działań niepożądanych
- pregabalina (do 150 mg 2 x dziennie): liniowy profil farmakokinetyczny, ale uwaga: potencjał uzależniający!
- amitryptylina (10 mg wieczorem): unikanie u starszych pacjentów
Zalecenia
- Regularne pytanie o palenie papierosów i zachęcanie do zaprzestania
- Techniki rozmowy motywacyjnej pomocne w doprowadzeniu do zaprzestania palenia
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
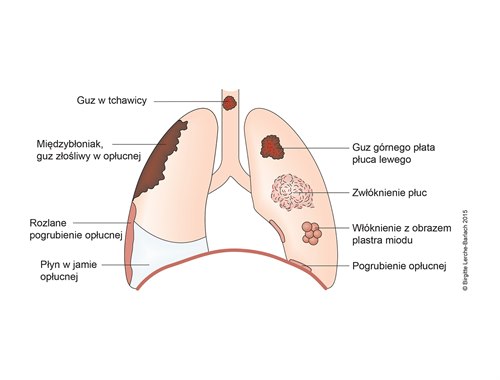
Ilustracje
Źródła
Wytyczne
- CHEST Expert Cough Panel (USA). Classification of Cough as a Symptom in Adults and Management Algorithms: CHEST Guideline and Expert Panel Report, Stand 2018, www.pubmed.gov
Piśmiennictwo
- Benich J.J., Carek P.J. Evaluation of the patient with chronic cough, Am Fam Physician 2011, 84: 887-92, pubmed.ncbi.nlm.nih.gov
- Dobrzańska A., Obrycki Ł., Socha P. Pediatria w praktyce lekarza POZ. wyd. MediaPress, Warszawa 2023
- Hryniewicz W. Albrecht P, Radzikowski A. Rekomendacje postępowania w pozaszpitalnych zakażeniach układu oddechowego. Warszawa 2016 antybiotyki.edu.pl
- Kardos P., Malek F.A. Common Cold - an Umbrella Term for Acute Infections of Nose, Throat, Larynx and Bronchi, Pneumologie 2017, 71: 221-6, pubmed.ncbi.nlm.nih.gov
- Weinberger R., Riffelmann M., Kennerknecht N. et al. Long-lasting cough in an adult German population: incidence, symptoms, and related pathogens, Eur J Clin Microbiol Infect Dis 2018, 37: 665-72, pubmed.ncbi.nlm.nih.gov
- Moore A., Ashdown H.F., Shinkins B. et al. Clinical Characteristics of Pertussis-Associated Cough in Adults and Children: A Diagnostic Systematic Review and Meta-Analysis, Chest 2017, 152: 353-67, pubmed.ncbi.nlm.nih.gov
- Irwin R.S., French C.L., Chang A.B., et al. Classification of Cough as a Symptom in Adults and Management Algorithms: CHEST Guideline and Expert Panel Report, Chest 2018, 153(1): 196-209, pubmed.ncbi.nlm.nih.gov
- Dicpinigaitis P.V., Kantar A, Enilari O et al. Prevalence of Arnold Nerve Reflex in Adults and Children With Chronic Cough. Chest 2018; 153: 675-679. pubmed.ncbi.nlm.nih.gov
- Szczeklika A., Gajewski P. Interna Szczeklika 2022, Medycyna Praktyczna, 2022, www.mp.pl
- Farooqi M, Cheng V, Wahab M. et al. Investigations and management of chronic cough: a 2020 update from the European Respiratory Society Chronic Cough Task Force. Pol Arch Intern Med 2020; 130: 789–795. www.mp.pl
- Kardos P., Beeh K.M., Sent U. et al. Characterization of differential patient profiles and therapeutic responses of pharmacy customers for four ambroxol formulations, BMC Pharmacol Toxicol 2018, 19: 40-9, pubmed.ncbi.nlm.nih.gov
- Miskoff J.A., Dewan A., Chaudhri M. Fractional Exhaled Nitric Oxide Testing: Diagnostic Utility in Asthma, Chronic Obstructive Pulmonary Disease, or Asthma-chronic Obstructive Pulmonary Disease Overlap Syndrome, Cureus 2019, 11(6): 4864, www.ncbi.nlm.nih.gov
- Song W.J., Chang Y.S., Faruqi S. et al. The global epidemiology of chronic cough in adults: a systematic review and meta-analysis, Eur Respir J 2015, 45: 1479-81, pubmed.ncbi.nlm.nih.gov
Opracowanie
- Natalia Jagiełła, (redaktor)
- Karolina Pogorzelska (recenzent)
- Sławomir Chlabicz (redaktor)
- Lino Witte (recenzent/redaktor)
