Streszczenie
- Definicja: Ostre bakteryjne zakażenie gruczołu krokowego. Spektrum patogenów odpowiada temu, które występuje w zakażeniach układu moczowego.
- Epidemiologia: U 85% mężczyzn z zakażeniem układu moczowego przebiegającym z gorączką zajęty jest również gruczoł krokowy.
- Objawy: Ból o ostrym początku zlokalizowany w podbrzuszu, za spojeniem łonowym i w okolicy jąder, często promieniujący do zewnętrznych narządów płciowych lub pleców, gorączka i złe samopoczucie. Zwykle towarzyszą objawy zakażenia układu moczowego: ból/pieczenie przy oddawaniu moczu, częstomocz i parcie na mocz.
- Badanie fizykalne: Gorączka i żywa bolesność palpacyjna gruczołu krokowego.
- Diagnostyka: Badanie moczu na obecność bakterii i leukocytów, posiew moczu, badanie ultrasonograficzne.
- Leczenie: Antybiotykoterapia; u pacjentów pozostających w leczeniu ambulatoryjnym lekami z wyboru są fluorochinolony; w razie potrzeby skierowanie do szpitala.
Informacje ogólne
Definicja
- Ostre zapalenie prostaty (prostatitis), zwykle wywołane przez bakterie.1-2
Epidemiologia
- Najczęściej występuje u mężczyzn w wieku od 20 do 40 lat i powyżej 70. roku życia.3
- W USA ostre zapalenie gruczołu krokowego jest najczęstszym rozpoznaniem urologicznym u mężczyzn poniżej 50. roku życia i trzecim co do częstości u mężczyzn powyżej 50. roku życia.2
- U 85% mężczyzn z ZUM przebiegającym z gorączką, często zajęty jest również gruczoł krokowy.
Etiologia i patogeneza
- Czynnikiem wywołującym jest zwykle zakażenie dolnego odcinka układu moczowego, które rozprzestrzenia się na gruczoł krokowy.2
- Jatrogenne po cewnikowaniu dróg moczowych lub biopsji gruczołu krokowego.1
- Takie samo spektrum patogenów jak w zakażeniach układu moczowego u mężczyzn: E. coli (80%), Enterococcus spp., Pseudomonas spp., Proteus mirabilis, Klebsiella spp.i Serratia spp.1-2
- Mniej powszechnymi czynnikami chorobotwórczymi są Chlamydia trachomatis, Mycoplasma genitalium oraz Neisseria gonorrhoeae, przenoszone droga płciową
- U 1,3% mężczyzn z zapaleniem cewki moczowej wywołanym przez Chlamydia trachomatis, dochodzi w przebiegu choroby do zapalenia gruczołu krokowego.
- Może być wywołane także przez baterie Gram-dodatnie, w tym Enterococcus iStaphylococcus.
- Mniej powszechnymi czynnikami chorobotwórczymi są Chlamydia trachomatis, Mycoplasma genitalium oraz Neisseria gonorrhoeae, przenoszone droga płciową
ICD-10
- N41 Choroby zapalne gruczołu krokowego.
- N41.0 Ostre zapalenie gruczołu krokowego
- N41.3 Zapalenie gruczołu krokowego i pęcherza moczowego.
Diagnostyka
Kryteria diagnostyczne
- Ostry ból w okolicy krocza i za spojeniem łonowym; palpacyjnie powiększony i bardzo bolesny gruczoł krokowy, gorączka i wyraźnie złe samopoczucie.
- Wykrycie leukocytów i/lub bakterii odpowiedzialnych za obecność azotynów w moczu.
- Ostre zapalenie gruczołu krokowego uznaje się za powikłanie zakażenia układu moczowego u mężczyzn, któremu można zapobiec.
Diagnostyka różnicowa
- Zakażenie dolnego odcinka układu moczowego:
- mniej nasilony ból, brak bólu podczas badania per rectum.1
- Przewlekłe zapalenie gruczołu krokowego:
- dolegliwości utrzymujące się od co najmniej 3 miesięcy, często mniej nasilone.1
- Ostre odmiedniczkowe zapalenie nerek:
- bóle okolicy lędźwiowej i gorączka, często nudności i wymioty.
- Ostre zapalenie najądrzy:
- bolesność jąder/najądrzy z towarzyszącym obrzękiem moszny.
- Ostre zapalenie uchyłków:
- ból lewego podbrzusza, gorączka.
- Ropień odbytu:
- wyczuwalny guz/obrzęk w okolicy okołoodbytniczej, z zaczerwienieniem i tkliwością.
Wywiad lekarski
- Ostry ból podbrzusza o nagłym początku, który może promieniować do krocza i pleców.1
- Często gorączka, dreszcze, ból mięśni, osłabienie i złe samopoczucie.,
- Inne objawy:
- ból przy defekacji
- parcie na mocz
- dysuria i częstomocz
- ropny wyciek z cewki moczowej
- osłanienie strumienia moczu, czasem zatrzymanie moczu.
Badanie fizykalne
- Gruczoł krokowy jest powiększony i żywo bolesny palpacyjnie, dlatego badanie per rectum należy przeprowadzać bardzo ostrożnie.
- Zbyt energiczne badanie palpacyjne może spowodować bakteriemię.1
- Obrzęk prostaty powoduje zwężenie cewki moczowej, co może prowadzić do zalegania lub zatrzymania moczu.
Badania dodatkowe
- Zalecane badania diagnostyczne:
- badanie moczu na obecność leukocytów i azotynów w próbce moczu ze środkowego strumienia
- w przypadku gorączki i pogorszenia ogólnego stanu: morfologia krwi i posiew krwi (badanie niedostępne w POZ)
- posiew moczu.
Badanie moczu
- Badanie na obecność bakterii, białka, krwi, azotynów, esteraza leukocytów np. testy paskowe moczu.
- Posiew moczu.
- Mikrohematuria (krwinkomocz mikroskopowy) bez innych nieprawidłowości w badaniu moczu wskazuje na kamicę (czułość powyżej 90%).
- Zob. tabela Test paskowy moczu_
Badania uzupełniające w gabinecie lekarza rodzinnego
- Stężenie PSA jest często podwyższone.
- Masaż prostaty może prowadzić do bakteriemii i dlatego jest przeciwwskazany.1
- Badanie ultrasonograficzne w celu wykluczenia zastoju moczu.
- Ewentualnie morfologia krwi, posiew krwi (badanie niedostępne w POZ).
- U mężczyzn z zakażeniem układu moczowego przed rozpoczęciem antybiotykoterapii, należy wykonać posiew moczu celem ewentualnej korekty leczenia.
Diagnostyka specjalistyczna
- Posiew lub PCR wymazu z cewki moczowej w kierunku chlamydii i rzeżączki.
- Ultrasonografia transrektalna (TRUS - transrectal ultrasonography) przy podejrzeniu ropnia gruczołu krokowego.1
Wskazania do konsultacji specjalistycznej
- Podejrzenie przewlekłego zapalenia gruczołu krokowego lub atypowych patogenów.
- Nawracające zakażenia układu moczowego u mężczyzn.
- Wątpliwości diagnostyczne lub brak odpowiedzi na antybiotykoterapię.3
- Powikłania farmakoterapii.
Wskazania do hospitalizacji
- Zły stan ogólny.
- Podejrzenie sepsy.
- W przypadku objawów zastoju lub zatrzymania moczu.
Leczenie
Cele leczenia
- Wyeliminowanie zakażenia.
- Profilaktyka lub leczenie powikłań.
Farmakoterapia
- Pacjentów z zatrzymaniem moczu, złym stanem ogólnym lub podejrzeniem sepsy należy skierować do szpitala celem dożylnej antybiotykoterapii.5-6
- Zalecenia oparte są na doświadczeniu klinicznym; nie przeprowadzono żadnych kontrolowanych badań dotyczących leczenia ostrego zapalenia gruczołu krokowego.1
- Czas leczenia powinien być długi: 2–4 tygodnie.1
- Eksperci zaplecają zwalczanie dolegliwości bólowych za pomocą:
- paracetamolu, ewent. z dodatkiem niewielkiej dawki słabego opioidu, np. kodeiny
- stosowanie NLPZ, np. ibuprofenu jest również dopuszczalne, należy jednak uwzględnić możliwość ich interakcji z fluorochinolonami, zwiększającej ryzyko wystąpienia napadu padaczkowego.5
- Zalecane antybiotyki są takie same jak w przypadku powikłanego zakażenia układu moczowego.
- Jeśli konieczna, wstępna antybiotykoterapia pozajelitowa:
- fluorochinolony
- penicyliny o szerokim spektrum
- cefalosporyna III. generacji
- powyższe antybiotyki mogą być skojarzone z aminoglikozydem.
- Jeśli możliwe jest leczenie ambulatoryjne:
- ciprofloksacyna 500 mg 2 x na dobę
- lewofloksacyna 500 mg 1 x na dobę
- ofloksacyna 200 mg 2 x na dobę
- w razie uczulenia lub stwierdzenia oporności na fluorochinolony, można rozważyć kotrimoksazol 960 mg 2 x na dobę.6
- Leczenie skorygowane na podstawie wyniku posiewu moczu.1
Dalsze działania terapeutyczne
- Przyjmowanie odpowiedniej ilości płynów.1
- W razie potrzeby cewnikowanie, np. w zaburzeniach odpływu moczu.1
Przebieg, powikłania i rokowanie
Powikłania
- Sepsa.
- Zastój moczu z uszkodzeniem nerek.
- Zapalenie jądra i/lub najądrza.
- Ropień gruczołu krokowego.1
Rokowanie
- W ostrej fazie ryzyko sepsy, ale przy odpowiednim leczeniu rokowanie jest dobre.
- Rzadko: progresja do przewlekłego zapalenia gruczołu krokowego z nawracającymi zakażeniami układu moczowego.
Dalsze postępowanie
- Po kilku dniach leczenia:
- kontrolne badania moczu przy pomocy testów paskowych ani kontrola posiewu moczu nie są konieczne, ponieważ wyniki badania fizykalnego są wystarczające do oceny.1
- W przypadku braku poprawy: skierowanie do specjalisty:
- diagnostyka w kierunku obecności atypowych patogenów, a w przypadku wyniku dodatniego - leczenie partnerów seksualnych1
- Kontrolne oznaczenie PSA należy przeprowadzić po 3–6 miesiącach od ustąpienia objawów, jeśli wykryto podwyższone wartości.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
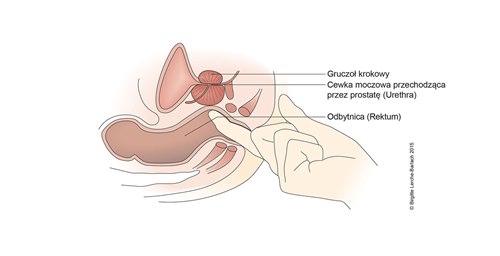
Badanie per rectum prostaty
Źródła
Wytyczne
- European Association of Urology (EAU). EAU Guidelines on Urological Infections 2024. uroweb.org
Piśmiennictwo
- European Association of Urology (EAU). EAU Guidelines on Urological Infections. 2024. uroweb.org
- Chapple C, Mangera A. Acute Prostatitis. BMJ Best Practice, last updated mar 25, 2022. bestpractice.bmj.com
- Coker TJ, Dierfeldt DM. Acute bacterial prostatitis: Diagnosis and management. Am Fam Physician 2016 Jan 15; 93(2): 114-20. pmid: 26926407 PubMed
- Mody L, et al. A targeted infection prevention intervention in nursing home residents with indwelling devices a randomized clinical trial. JAMA Internal Med, 2015, 175: 714. pubmed.ncbi.nlm.nih.gov
- Koźmińska EM. Wytyczne NICE: leczenie przeciwbakteryjne w ostrym zapaleniu stercza. (dostęp 7.11.2023) podyplomie.pl
- Meares EM. Jr. Acute and chronic prostatitis: diagnosis and treatment. Infect. Dis. Clin. N. Am., 1987; 1: 855-73 pubmed.ncbi.nlm.nih.gov
Opracowanie
- Tomasz Tomasik (recenzent)
- Mateusz Szmidt (recenzent)
- Sławomir Chlabicz (redaktor)
- Franziska Jorda (recenzent/redaktor)
- Dietrich August (recenzent/redaktor)
