Streszczenie
- Definicja: Niedokrwistość makrocytowa spowodowana niedoborem witaminy B12 (kobalaminy) wywołanym niedoborem czynnika wewnętrznego w autoimmunologicznym zanikowym zapaleniu błony śluzowej żołądka.
- Częstość występowania: Chorobowość całkowita ok. 0,1–0,2%, ok. 1,9% w przypadku osób powyżej 60. roku życia.
- Objawy: Zmęczenie, osłabienie, duszność, pieczenie języka, brak apetytu, parestezje, zaburzenia chodu, zaburzenia poznawcze.
- Objawy kliniczne: Bladość, tachykardia, zapalenie języka, deficyty neurologiczne.
- Diagnostyka: Badania laboratoryjne: niedokrwistość makrocytarna, witamina B12 (ewentualnie uzupełniająco w celu precyzyjnego określenia niedoboru witaminy B12 stężenie homocysteiny, holotranskobalaminy, kwasu metylomalonowego), przeciwciała przeciwko czynnikowi wewnętrznemu. Gastroskopia/biopsja w celu potwierdzenia zanikowego zapalenia błony śluzowej żołądka.
- Leczenie: Suplementacja witaminy B12, optymalnie pozajelitowo.
Informacje ogólne
Definicja
- Niedokrwistość makrocytarna spowodowana niedoborem witaminy B12 (kobalaminy) wywołanym niedoborem czynnika wewnętrznego w autoimmunologicznym zanikowym zapaleniu błony śluzowej żołądka.1
- Termin niedokrwistość złośliwa (choroba Addisona-Biermera) odnosi się do hematologicznych konsekwencji autoimmunologicznego zanikowego zapalenia błony śluzowej żołądka.
- Patofizjologicznie niedobór witaminy B12 oprócz zaburzeń hematologicznych objawia się również zaburzeniami neurologiczno-psychicznymi, zaburzeniami ze strony przewodu pokarmowego, skórnymi; może mieć również wiele innych przyczyn niż niedobór czynnika wewnętrznego.
Częstość występowania:
- Chorobowość
- łącznie około 0,1–0,2 %
- około 1,9% w przypadku osób powyżej 60. roku życia.2
- Wiek
- Płeć
- Stosunek liczby kobiet do mężczyzn około 1:1.4
- Związek z innymi chorobami
- częściej u pacjentów z innymi chorobami autoimmunologicznymi (np. chorobą Hashimoto, cukrzycą typu 1, chorobą Addisona, chorobą Basedowa, miastenią rzekomoporaźną).
Etiologia i patogeneza
Fizjologia witaminy B12
- Witamina B12 nie jest syntetyzowana w organizmie, ale musi być przyjmowana z pożywieniem (produkty mleczne, jaja, mięso, ryby).
- Uwolnienie witaminy B12 zawartej w pożywieniu w żołądku przez pepsynę i kwas solny.
- Związanie z czynnikiem wewnętrzneym (IF) w procesie zależnym od pH.
- Wychwyt kompleksu IF-B12 w końcowym odcinku jelita krętego i transfer witaminy B12 do krwiobiegu.
- Transport we krwi po związaniu z transkobalaminą.
- Witamina B12 jest niebędnym czynnikiem do prawidłowego przebiegu takich procesów jak4-5:
- erytropoeza
- mielinizacja nerwów.
Patogeneza niedokrwistości złośliwej
- Zniszczenie błony śluzowej, zwłaszcza w obszarze dna żołądka, spowodowane procesem autoimmunologicznym.2
- Można wykryć dwa rodzaje przeciwciał2:
- przeciwciała przeciw czynnikowi wewnętrznemu
- przeciwciała przeciwko komórkom okładzinowym (niespecyficzne).
- Reakcja immunologiczna jest skierowana bezpośrednio przeciwko ATPazie H+/K+.2
- Wynikiem jest zanik błony śluzowej dna ze zmniejszonym wydzielaniem kwasu solnego i zmniejszonym wydzielaniem czynnika wewnętrznego z zespołem złego wchłaniania witaminy B12.
- Niedobór witaminy B12 prowadzi do zaburzeń syntezy DNA i wpływa na różne układy:
- hematopoezę
- układ nerwowy/ psychika
- skórę/ błony śluzowe
- przewód pokarmowy.
Diagnostyka różnicowa niedoboru witaminy B126-7
Obniżone stężenie czynnika wewnętrznego
- Niedokrwistość złośliwa / zanikowe zapalenie błony śluzowej żołądka
- Prawdopodobnie około 20–50% przypadków niedoboru witaminy B12 jest związanych z niedokrwistością złośliwą.2
- Całkowita lub częściowa gastrektomia.
- Chirurgiczny zabieg bariatryczny.
Zaburzenia wchłaniania
- Choroba Leśniowskiego-Crohna.
- Resekcja jelita krętego.
- Przewlekłe zapalenie trzustki.
- Tasiemczyca.
Zmniejszona podaż
- Nadużywanie alkoholu.
- Dieta wegańska/ wegetariańska.
- Dzieci karmione piersią przez matki stosujące dietę wegańską/wegetariańską.
Długotrwałe przyjmowanie leków
- Inhibitory pompy protonowej.
- Blokery receptora H2.
- Metformina.
Genetyka
- Niedobór transkobalaminy II.
ICD-10
- D51 Niedokrwistość z niedoboru witaminy B12
- D51.0 Niedokrwistość z niedoboru witaminy B12 spowodowana niedoborem czynnika wewnętrznego
- D51.1 Niedokrwistość z niedoboru witaminy B12 spowodowana wybiórczym upośledzeniem wchłaniania witaminy B12 połączona z białkomoczem
- D51.2 Niedobór transkobalaminy II
- D51.3 Inna niedokrwistość z niedoboru witaminy B12 zależna od diety
- D51.8 Inne niedokrwistości z niedoboru witaminy B12
- D51.9 Niedokrwistość z niedoboru witaminy B12, nieokreślona
Diagnostyka
Kryteria diagnostyczne
- Obraz kliniczny.
- Elementy kluczowe w ustalaniu rozpoznania niedokrwistości złośliwej1
- Niedokrwistość makrocytarna w połączeniu z niedoborem witaminy B12
- morfologia/rozmaz krwi, stężenie w surowicy.
- Zanikowe zapalenie błony śluzowej żołądka
- gastroskopia/biopsja.
- Niedobór czynnika wewnętrznego
- przeciwciała przeciwko czynnikowi wewnętrznemu.
- Niedokrwistość makrocytarna w połączeniu z niedoborem witaminy B12
Diagnostyka różnicowa niedokrwistości makrocytowych
- Zaburzenia syntezy DNA
- niedobór witaminy B12
- niedobór kwasu foliowego
- dziedziczne zaburzenia syntezy DNA
- zaburzenia syntezy DNA wywołane przez leki i toksyny (antagoniści kwasu foliowego, trimetoprim, analogi puryn, analogi pirymidyn, substancje alkilujące, leki przeciwwirusowe, leki przeciwpadaczkowe, arsen, środki owadobójcze).
- Erytroleukemia.
- Choroby wątroby.
- Zespół mielodysplastyczny.
- Osteomielofibroza.
- Niedokrwistość aplastyczna.
- Niedokrwistość syderoachrestyczna.
- Dziedziczna dyserytropoetyczna niedokrwistość typu 1.
- Niedoczynność tarczycy.
- Złośliwa makrocytoza rodzinna.
Wywiad lekarski
- Często wolny postęp niedokrwistości złośliwej lub niedoboru witaminy B12, w związku z czym stopniowy rozwój objawów.
- Pacjenci często zdają sobie sprawę z objawów dopiero na późnym etapie lub niedokrwistość makrocytarna jest wykrywana przypadkowo podczas rutynowych badań laboratoryjnych.
- Klasycznym objawem klinicznym jest triada osłabienia, pieczenia języka i parestezji.
- Możliwe objawy
- ogólne objawy
- utrata masy ciała
- lekko podwyższona temperatura.
- objawy niedokrwistości
- objawy neurologiczno-psychiatryczne (często występują przed zmianami hematologicznymi)
- niezdarność
- zaburzenia chodu
- parestezje
- zaburzenia odczuwania drgań
- zaburzenia odczuwania położenia
- zaburzenia zmysłu powonienia i smaku
- bóle głowy
- zawroty głowy
- zaburzenia koncentracji
- depresja
- objawy ze strony przewodu pokarmowego
- pieczenie języka
- brak apetytu, uczucie pełności
- utrata masy ciała
- odbijanie
- niestrawność
- wzdęcia.
- ogólne objawy
- Wcześniejsze występowanie w wywiadzie
- choroby autoimmunologiczne
- nadużywanie alkoholu
- choroba Leśniowskiego-Crohna
- przewlekłe zapalenie trzustki
- stan po gastrektomii, zabiegu bariatrycznym
- stan po resekcji jelita krętego.
- Ciąża
- zwiększone zapotrzebowanie na witaminę B12.
- Dieta
- dieta wegetariańska, wegańska.
Badanie przedmiotowe
- Skóra
- bladość
- łagodna żółtaczka
- bielactwo
- hiperpigmentacja
- wypadanie włosów
- Jama ustna/ język
- zajady
- zaczerwieniony, gładki język („język lakierowany”)
- owrzodzenia błony śluzowej jamy ustnej.
- Układ krążenia
- tachykardia.
- Badanie neurologiczne/ psychiatryczne
- niepewny chód
- dodatni wynik testu Romberga
- zaburzenia odczuwania drgań
- hiporefleksja/arefleksja
- zaburzenia motoryczne
- zaburzenia węchu/smaku
- zaburzenia poznawcze.
Badania uzupełniające w gabinecie lekarza rodzinnego
- Pacjentów z objawami neurologicznymi o nieznanej etiologii należy poddać badaniom pod kątem niedoboru witaminy B12.
Badania laboratoryjne
- Morfologia krwi
- niedokrwistość (makrocytowa), leukopenia, małopłytkowość
- Niedokrwistość makrocytowa jest późniejszym wskaźnikiem niedoboru witaminy B12.
- niedokrwistość (makrocytowa), leukopenia, małopłytkowość
- Rozmaz krwi
- megalocyty, nadmiernie posegmentowane granulocyty.
- LDH, bilirubina (badanie LDH niedostępne w POZ) podwyższone (hemoliza).
- Witamina B12
- obniżona
- podczas interpretacji wyniku badania stężenia witaminy B12 należy wziąć pod uwagę, że
- dostępne oznaczenia nie są standaryzowane.
- Istnieją różne wartości graniczne
- Często stosowana dolna wartość graniczna wynosi <200 ng/ l (148 pmol/l).8
- Objawy często pojawiają się, zanim stężenie witaminy B12 zmniejszy się poniżej dolnej granicy, co prowadzi do niedoszacowania chorobowości rzeczywistego niedoboru witaminy B12.
- Podczas pomiaru stężenia witaminy B12 mogą pojawić się zarówno wyniki fałszywie dodatnie, jak i fałszywie ujemne.5,8
- Jeśli wynik oznaczenia witaminy B12 jest niejednoznaczny, można przeprowadzić dodatkową diagnostykę laboratoryjną (homocysteina, holotranskobalamina, kwas metylomalonowy); szczegółowy algorytm diagnozowania można znaleźć w artykule Niedobór witaminy B12.
- Kwas foliowy
- Ze względu na ścisły związek między metabolizmem witaminy B12 i kwasu foliowego, w diagnostyce dotyczącej witaminy B12 powinno być określane również stężenie kwasu foliowego.8
- Ferrytyna: niedobór żelaza może maskować zależną od witaminy B12 makrocytozę.
Diagnostyka specjalistyczna
- Przeciwciała przeciw czynnikowi wewnętrznemu
- wysoka dodatnia wartość predykcyjna (95%) dla obecności niedokrwistości złośliwej.8
- Czułość około 60%, zatem wynik ujemny nie wyklucza niedokrwistości złośliwej.
- Przeciwciała przeciwko komórkom okładzinowym są niespecyficzne, dlatego nie zaleca się ich oznaczania.8
- Homocysteina
- w niedoborze witaminy B12 stężenie podwyższone, czuły marker ze wczesnym wzrostem8
- jednakże nieswoiste, podwyższone również w niedoborze kwasu foliowego, niedoborze witaminy B6, niewydolności nerek, niedoczynności tarczycy.8
- Holotranskobalamina
- Kwas metylomalonowy
- Stężenie kwasu metylomalonowego w osoczu w niedoborze witaminy B12 jest podwyższone.8
- wysoka czułość i swoistość w przypadku niedoboru witaminy B128
Gastroskopia/biopsja
- Potwierdzenie zanikowego zapalenia błony śluzowej żołądka.
Wskazania do skierowania do specjalisty
- W przypadku podejrzenia niedokrwistości złośliwej do dalszych konsultacji.
Wytyczne: Diagnostyka i leczenie niedokrwistości złośliwej / niedoboru witaminy B128
Diagnostyka
Rozmaz krwi
- W przypadku obecności owalnych makrocytów i hipersegmentacji granulocytów przy jednocześnie podwyższonej wartości MCV należy rozważyć niedobor witaminy B12 lub kwasu foliowego.
Testy pod kątem przeciwciał IF, przeciwciał przeciwko komórkom okładzinowym
- Pacjenci z niedokrwistością, neuropatią lub zapaleniem języka oraz podejrzeniem niedokrwistości złośliwej powinni – niezależnie od stężenia witaminy B12 – zostać poddani badaniu pod kątem przeciwciał przeciw IF.
- Pacjentów z niskim stężeniem witaminy B12 i bez zaburzeń wchłaniania lub innych przyczyn niedoboru należy zbadać na obecność przeciwciał przeciwko czynnikowi wewnętrznemu w celu wykrycia wczesnej niedokrwistości złośliwej.
- Wykonywanie testów pod kątem przeciwciał przeciwko komórkom okładzinowym nie jest zalecane.
Witamina B12
- Stężenie witaminy B12 na poziomie <200 ng/l (148 pmol/l) w przypadku podejrzenia klinicznego należy traktować jako niedobór witaminy B12.
- Stężenia witaminy B12 i kwasu foliowego należy oznaczać jednocześnie.
Homocysteina, kwas metylomalonowy, holotranskobalamina
- Oznaczenia stężenie homocysteiny i kwasu metylomalonowego mogą być pomocne przy klinicznym podejrzeniu niedoboru witaminy B12, ale niejednoznacznym stężeniu w osoczu.
- Homocysteina jest czułym markerem niedoboru witaminy B12, ale kwas metylomalonowy jest bardziej specyficzny.
- Holotranskobalamina może być markerem w rutynowej diagnostyce w przyszłości.
- Pacjentów ze stężeniem witaminy B12 >200 ng/l (148 pmol/l) należy poddać dalszym badaniom obejmującym oznaczenie stężenia homocysteiny, kwasu metylomalonowego lub holotranskobalaminy, jeśli istnieje silne kliniczne podejrzenie niedoboru i, jeśli to konieczne, podawać im próbnie witaminę B12 w celu ewentualnego wykazania poprawy klinicznej.
Leczenie
- Pacjenci z niedokrwistością złośliwą i dodatnimi przeciwciałami przeciwko IF powinni otrzymywać witaminę B12 przez całe życie.
- Pacjenci z niedokrwistością złośliwą i ujemnymi przeciwciałami przeciwko IF również powinni otrzymywać witaminę B12 przez całe życie, jeśli efekt kliniczny leczenia jest pozytywny.
Leczenie
Cele leczenia
- Eliminacja niedoboru witaminy B12.
- Wyleczenie lub złagodzenie objawów klinicznych oraz poprawna wyników badań.
Ogólne informacje o leczeniu
- Zasadniczo witaminę B12 można suplementować pozajelitowo lub doustnie.9
- W przypadku niedokrwistości złośliwej leczenie powinno być realizowane drogą pozajelitową.4
- Leczenie niedokrwistości złośliwej trwa całe życie.8
Leczenie farmakologiczne
- Nie istnieją zalecane na całym świecie schematy terapii zastępczej.1
- Propozycje dawkowania i czasu trwania pozajelitowego i doustnego podawania witaminy B12 można znaleźć w artykule Niedobór witaminy B12.
- Czas upływający do momentu złagodzenia objawów i poprawy wyników6
- retikulocyty, stężenie kwasu metylmalonowego, stężenie homocysteiny: 1 tydzień
- niedokrwistość, leukopenia, trombocytopenia 8 tygodni
- objawy neurologiczne: od 6 tygodni do 3 miesięcy.
Przebieg, powikłania i rokowanie
Powikłania
- Jeśli choroba nie zostanie zdiagnozowana, może dojść do progresji z ciężkimi zaburzeniami neurologicznymi i hematologicznymi.
- Ryzyko zachorowania na raka żołądka rośnie 2–3-krotnie.3
Przebieg i rokowanie
- Przy wczesnym rozpoznaniu i leczeniu dobre rokowanie ze standardową oczekiwaną długością życia.3
- Zbyt późno rozpoczęte leczenie może skutkować przede wszystkim trwałymi uszkodzeniami neurologicznymi.3
- Jeśli leczenie niedokrwistości złośliwej trwające właściwie całe życie zostanie przerwane po wyzdrowieniu klinicznym, objawy neurologiczne pojawią się ponownie w ciągu 6 miesięcy, a niedokrwistość – po kilku latach.
Dalsze postępowanie
- Początkowo po rozpoczęciu leczenia częste kontrole morfologii krwi i objawów, następnie coroczna kontrola lekarska.
Informacje dla pacjentów
Informacje dla pacjentów w Medibas
Ilustracje
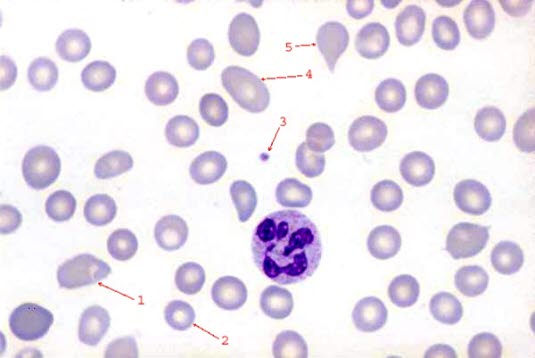
Niedokrwistość makrocytowa z hipersegmentacją granulocytów w rozmazie krwi (100-krotne powiększenie)
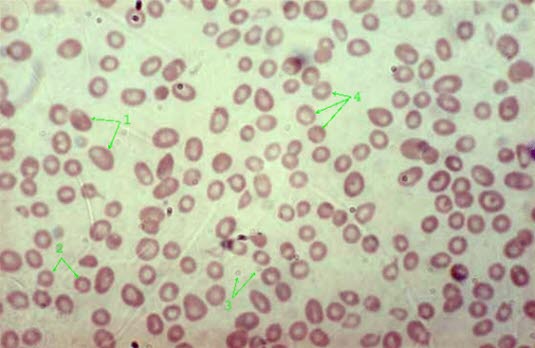
Niedokrwistość makrocytowa, rozmaz krwi (40-krotne powiększenie)
Źródła
Wytyczne
- British Committee for Standards in Haematology. Guidelines for the diagnosis and treatment of cobalamin and folate disorders. Stan na 2014 r. www.ncbi.nlm.nih.gov
- Sławek J, Araszkiewicz A, Stefańska-Windyga, E, i wsp. Zaburzenia związane z niedoborem witaminy B12 — diagnostyka i postępowanie. Zalecenia interdyscyplinarnej grupy ekspertów. Pol Przegl Neurol 2023; viamedica.pl
Piśmiennictwo
- Annibale B, Lahner E, Delle Fave G. Diagnosis and Management of Pernicious Anemia. Curr Gastroenterol Rep 2011; 13: 518-524. doi:10.1007/s11894-011-0225-5 DOI
- Andres E, Serraj K. Optimal management of pernicious anemia. J Blood Med 2012, 3:97-103 www.ncbi.nlm.nih.gov
- Nagalla S. Pernicious Anemia. Medscape, updated Feb 18, 2019. Zugriff 06.10.21. emedicine.medscape.com
- Ammouri W, Harmouche H, Khibri H, et al. Pernicious Anaemia: Mechanisms, Diagnosis, and Management. EMJ Hematol US 2020; 1: 71-80. www.emjreviews.com
- Stabler SP. Clinical practice. Vitamin B12 deficiency. N Engl J Med. 2013;368:149-160. PubMed
- Langan R, Goodbreed A. Vitamin B12 Deficiency: Recognition and Management. Am Fam Physician 2017; 96: 384-389. www.aafp.org
- Green R. Vitamin B12 deficiency from the perspective of a practicing hematologist. Blood 2017; 129: 2603–2611. pubmed.ncbi.nlm.nih.gov
- Devalia V, Hamilton M, Molloy A, et al. Guidelines for the diagnosis and treatment of cobalamin and folate disorders. Br J Haematol 2014; 166: 496–513. doi:10.1111/bjh.12959 DOI
- Vidal-Alaball J, Butler CC, Cannings-John R, et al. Oral vitamin B12 versus intramuscular vitamin B12 for vitamin B12 deficiency. Cochrane Database Syst Rev, issue 3, 2005: CD004655. pubmed.ncbi.nlm.nih.gov
Autorzy
- Slawomir Chlabicz (redaktor)
- Michael Handke (recenzent/redaktor)
