Streszczenie
- Definicja: Histologicznie potwierdzone zapalenie błony śluzowej żołądka.
- Epidemiologia: Brak rzetelnych danych dotyczących zapadalności i chorobowości. Chorobowość w ciągu całego życia przy uwzględnieniu przypadków rozpoznanych przez lekarzy wynosi około 20%.
- Objawy: Dolegliwości dyspeptyczne, często przebieg bezobjawowy.
- Badanie fizykalne: Zasadniczo brak typowych wyników badania przedmiotowego, ewentualnie tkliwość w nadbrzuszu lub objawy neurologiczne/bladość w przypadku niedoboru witaminy B12 lub niedokrwistości złośliwej.
- Diagnostyka: Endoskopia i biopsja z histologicznym potwierdzeniem zapalenia żołądka, ewentualnie potwierdzenie zakażenia Helicobacter pylori.
- Leczenie: W zależności od przyczyny: wykluczenie czynników uszkadzających, leczenie objawowe IPP (inhibitorami pompy protonowej), eradykacja H. pylori, suplementacja witaminy B12 w niedokrwistości złośliwej.
Informacje ogólne
Definicja
- Zapalenie żołądka definiuje się jako histologicznie potwierdzone zapalenie błony śluzowej żołądka.1
Terminologia
- Termin „zapalenie żołądka” lub „zapalenie błony śluzowej żołądka” często stosuje się w sposób niezróżnicowany, zarówno w odniesieniu do dolegliwości klinicznych (dyspepsja), jak i wyników badań endoskopowych (zmiany makroskopowe) i histologicznych, które są ze sobą powiązane tylko warunkowo.
- Zapalenie żołądka można rozpoznać tylko wtedy, gdy stan zapalny zostanie potwierdzony histologicznie.1
Klasyfikacja
Klasyfikacja według kryterium przebiegu choroby w czasie
- Ostre a przewlekłe zapalenie żołądka.
- Nie wskazano precyzyjnie czasu, który byłby kryterium rozróżniającym ostre od przewlekłego zapalenia żołądka.2 Terminy te są często używane w celu określenia przebiegu choroby ustępującej samoistnie i nieustępującej samoistnie.
Klasyfikacja proponowana według ustaleń konferencji w Kyoto (2015 r.), związana z czynnikiem etiologicznym
Zapalenie żołądka spowodowane czynnikami zewnętrznymi:
- Infekcyjne zapalenie błony śluzowej żołądka
- bakteryjne (Helicobacter pylori, Helicobacter heilmannii, Enterococcus spp., Mycobacteria, w przebiegu kiły drugorzędowej)
- wirusowe (CMV – wirus cytomegalii, EBV – wirus Epsteina–Barr, enterowirusy)
- grzybicze (mukormykoza, kandydoza, histoplazmoza, promienica)
- pasożytnicze (kryptosporydioza, węgorczyca, anisakioza).
- Nieinfekcyjne zapalenie błony śluzowej żołądka
- polekowe (NLPZ, ASA, glikokortykosteroidy, doksycyklina)
- alkoholowe
- popromienne
- chemiczne
- refluks żółciowy (szczególnie u osób po cholecystektomii, częściowej resekcji żołądka lub w zaburzeniach motoryki).
Zapalenie żołądka spowodowane czynnikami immunologicznymi/wewnętrznymi:
- Autoimmunologiczne zapalenie błony śluzowej żołądka.
- Alergiczne.
- Limfocytowe.
- Eozynofilowe.
- Choroba Ménétriera (zapalenie żołądka przerostowe).
- W przebiegu chorób układowych:
- choroby Leśniowskiego–Crohna
- sarkoidozy
- zapaleń naczyń.
Klasyfikacja oparta na systemie Sydney
- Kryteria klasyfikacji zapalenia żołądka wg systemu Sydney:3
- etiologia (przyczyny lub czynniki ryzyka)
- topografia (zasięg i układ przestrzenny)
- zapalenie części przedodźwiernikowej, trzonu lub całego żołądka
- morfologia (obraz i cechy charakterystyczne)
- nasilenie zapalenia, aktywność, cechy przewlekłego zapalenia
- zanik (atrofia)
- metaplazja
- obecność i gęstość kolonizacji H. pylori
- cechy rozpoznawalne endoskopowo (np. zaczerwienienie, krwawienie, nadżerka).
Epidemiologia
- Brak wiarygodnych danych epidemiologicznych dotyczących zapadalności i chorobowości.4
- Chorobowość w ciągu całego życia przy uwzględnieniu przypadków zapalenia żołądka rozpoznanych przez lekarzy wynosi około 20%.
- Często również przebieg bezobjawowy.
- Wiek
- Częstość występowania zapalenia żołądka wzrasta wraz z wiekiem.
- Płeć
- Częściej u kobiet niż u mężczyzn.
- Przyczyna
- W krajach uprzemysłowionych większość przypadków zapalenia żołądka jest związana z zakażeniem H. pylori lub jest wywołana czynnikami chemicznymi.
- W Polsce H.pylori jest przyczyną ponad 90% zapaleń żołądka.5
Etiologia
- Etiologię przedstawiono w punkcie klasyfikacja – klasyfikacja zaproponowana podczas konferencji w Kyoto6 opiera się na czynnikach etiologicznych wywołujących zapalenie błony śluzowej żołądka.
Przyczyny środowiskowe
- Zakaźne
- bakteryjne: H. pylori (najczęściej), Enterococcus, Treponema pallidum
- wirusowe: CMV (wirus cytomegalii), EBV (wirus Epsteina–Barr), enterowirusy
- grzybicze: kandydoza, mukormykoza, promienica (Actinomyces), histoplazmoza
- pasożytnicze: kryptosporydioza, zakażenie Strongyloides stercoralis, anisakioza.
- Niezakaźne
- chemiczne
- endogenne: żółć
- egzogenne: NLPZ, ASA, alkohol, doksycyklina
- fizyczne
- napromieniowanie.
- chemiczne
Związane z cechami osobniczymi
- Na tle immunologicznym:
- autoimmunologiczne
- alergiczne
- limfocytowe
- eozynofilowe
- kolagenowe
- choroba przeszczep przeciw gospodarzowi (graft versus host disease – GVHD)
- wrodzone niedobory odporności.
- Związane z chorobami układowymi:
- choroba Leśniowskiego–Crohna
- zapalenie naczyń (vasculitis)
- sarkoidoza
- niedokrwienie.
Patogeneza
- Istnieje wiele procesów charakteryzujących się ostrą lub przewlekłą reakcją zapalną i uszkodzeniem ochronnej błony śluzowej żołądka.
- Zakażenie H. pylori następuje drogą pokarmową, prowadzi do silnej reakcji zapalnej, której towarzyszy obniżenie poziomu mucyny i zwiększona przepuszczalność błony śluzowej, co powoduje działanie cytotoksyczne na komórki nabłonka.5
- NLPZ i alkohol zmniejszają przepływ krwi do błony śluzowej i powodują utratę ochronnej bariery śluzówkowej.
- W autoimmunologicznym zapaleniu żołądka przeciwciała skierowane przeciw komórkom okładzinowym powodują przewlekłe nacieki limfocytarne, które niszczą komórki okładzinowe i komórki główne w trzonie żołądka.
- W zanikowym zapaleniu żołądka funkcja barierowa kwaśnego odczynu żołądka chroniąca przed nadmiernym namnażaniem bakterii jest osłabiona, a w rzadkich przypadkach dochodzi do takiego uszkodzenia błony śluzowej (np. wrzód, nowotwór żołądka, połknięcie ciała obcego), które może prowadzić do inwazyjnego zakażenia bakteryjnego.7
Nowotwory żołądka na tle zanikowego zapalenia żołądka
- Zapalenia żołądka można podzielić histopatologicznie na 2 główne postaci:
- zanikowe (z atrofią) – gastritis atrophica
- inne niż zanikowe (bez atrofii).
- Klasyfikacja ta ma istotne znaczenie głównie z uwagi na odmienne ryzyko rozwoju nowotworu.2,7
- Ponad 90% nowotworów złośliwych żołądka rozwija się na podłożu zmian zanikowych.2
- Zanikowe zapalenie żołądka definiuje się jako utratę gruczołów żołądkowych z towarzyszącą metaplazją lub bez niej.7
- Główne przyczyny zanikowego zapalenia żołądka to:2,7
- zakażenie H. pylori (przyczyna ok. 90% nowotworów złośliwych żołądka)
- autoimmunologiczne zapalenie żołądka (zobacz także niedokrwistość złośliwa).
- Przypuszcza się, że powstawaniu nowotworów złośliwych sprzyja „mikrobiom powiązany z występowaniem zmian zanikowych”.1
- Szacunkowe ryzyko choroby nowotworowej na tle zanikowego zapalenia żołądka:7
- 0,1–0,3% w każdym roku życia w przypadku raka żołądka
- 0,4–0,7% w każdym roku życia w przypadku guza neuroendokrynnego (NET).
Czynniki predysponujące
- Czynniki predysponujące do autoimmunologicznego zapalenia żołądka
- pochodzenie północnoeuropejskie/skandynawskie
- inne zaburzenia autoimmunologiczne.
ICD–10
- K29.0 Ostre krwotoczne zapalenie żołądka.
- K29.1 Inne ostre zapalenie żołądka.
- K29.2 Alkoholowe zapalenie żołądka.
- K29.3 Przewlekłe powierzchowne zapalenie żołądka.
- K29.4 Przewlekłe zanikowe zapalenie żołądka.
- K29.5 Przewlekłe zapalenie żołądka, nieokreślone.
- K29.6 Inne zapalenia żołądka.
- K29.9 Zapalenie żołądka i dwunastnicy, nieokreślone.
Diagnostyka
Kryteria diagnostyczne
- Rozpoznanie na podstawie potwierdzonego histologicznie zapalenia błony śluzowej żołądka.
Diagnostyka różnicowa
- Ważne choroby, które należy uwzględnić w diagnostyce różnicowej:
- choroba wrzodowa
- choroba refluksowa przełyku
- dyspepsja czynnościowa
- chłoniak żołądka
- rak żołądka.
Wywiad
- Objawy zapalenia żołądka są niespecyficzne i mogą występować w przebiegu wielu innych chorób.
- Objawy ostrego zapalenia żołądka:
- ból i tkliwość w nadbrzuszu
- brak apetytu
- uczucie pełności, wczesnej sytości
- wzdęcia
- nudności i wymioty
- odbijanie.
- W przewlekłym zapaleniu żołądka często brak objawów lub są one łagodne.
- W przypadku etiologii autoimmunologicznej oprócz objawów żołądkowo–jelitowych mogą występować objawy neurologiczne (np. parestezje, zaburzenia chodu, upośledzenie funkcji poznawczych) i hematologiczne (niedokrwistość złośliwa) wynikające z przewlekłego niedoboru witaminy B12.
- Używki:
- alkohol
- palenie papierosów
- kawa.
- Leki:
- NLPZ
- glikokortykosteroidy
- ASA
- SSRI (selective serotonin reuptake inhibitor, selektywne inhibitory wychwytu zwrotnego serotoniny).
- Choroby współistniejące:
- choroba wrzodowa, zakażenie H. pylori
- zaburzenia autoimmunologiczne
- stan po operacjach w obrębie przewodu pokarmowego, dróg żółciowych.
- Objawy alarmowe (tzw. red flags):
- pierwsze wystąpienie objawów dyspepsji w wieku >45 lat
- nasilające się dolegliwości
- objawy wybudzające ze snu
- nawracające wymioty, fusowate lub krwiste wymioty
- dysfagia
- utrata masy ciała
- gorączka
- smoliste stolce, krew w stolcu.
Badanie fizykalne
- Przy występowaniu zapalenia żołądka nie wyróżnia się patognomonicznych objawów w badaniu przedmiotowym, objawy są niespecyficzne:
- ból w nadbrzuszu przy ucisku
- bladość (niedokrwistość złośliwa/niedobór witaminy B12)
- deficyty neurologiczne (niedobór witaminy B12/niedokrwistość złośliwa).
Badania uzupełniające w praktyce lekarza rodzinnego
Badania laboratoryjne
- Morfologia krwi (niedokrwistość?).
- Przy podejrzeniu niedokrwistości złośliwej, niedoboru witaminy B12
- witamina B12 i kwas foliowy
- przeciwciała przeciwko czynnikowi wewnętrznemu Castle'a (intrinsic factor – IFA) – poza pakietem badań w POZ
- interpretacja wyników i ewentualne oznaczenie innych parametrów laboratoryjnych, zobacz także niedokrwistość złośliwa, niedobór witaminy – B12.
- Nieinwazyjne badania w kierunku zakażenia H. pylori: w diagnostyce w praktyce lekarza rodzinnego można stosować nieinwazyjne testy na obecność H. pylori.
- Test z kału na obecność antygenu H. pylori.
- Test oddechowy z mocznikiem, przeciwciała przeciwko H. pylori (w wyjątkowych sytuacjach, np. u pacjentów przyjmujących IPP, z zanikowym zapaleniem żołądka, z krwawieniem z wrzodu żołądka) – poza pakietem badań w POZ.
- Szczegółowe informacje, zobacz zakażenie Helicobacter pylori.
USG jamy brzusznej
- Wykluczenie innych przyczyn dolegliwości w nadbrzuszu.
Gastroskopia (ezofagogastroduodenoskopia, gastrofiberoskopia)
- Gastroskopia umożliwia histologiczne potwierdzenie zapalenia żołądka, potwierdzenie zakażenia H. pylori oraz wykrycie wrzodów lub guzów.
- Badanie błony śluzowej przełyku, żołądka, dwunastnicy.
- Biopsje: po 2 biopsje z okolicy przedodźwiernikowej i trzonu żołądka, biopsja do szybkiego testu ureazowego, biopsje dwunastnicy.
- Wykrywanie innego zanikowego oraz innego niż zanikowe zapalenia żołądka
- Ryzyko rozwoju nowotworu na tle zanikowego zapalenia żołądka można dodatkowo oszacować indywidualnie za pomocą systemów punktacji.2
- Szczegóły dotyczące inwazyjnego wykrywania H. pylori, zobacz artykuł zakażenie Helicobacter pylori.
- Gastroskopię należy wykonać w przypadku:
- utrzymującej się dyspepsji, np. po 4 tygodniach nieskutecznej terapii IPP
- podejrzenia niedokrwistości złośliwej
- występowania objawów alarmowych
- u pacjentów z grup ryzyka raka żołądka.
- Wykonanie gastroskopii w przypadku utrzymującej się dyspepsji zwiększa satysfakcję pacjenta, niezależnie od wyników badania.8
Skierowanie do specjalisty
- Obecność objawów alarmowych.
- Brak odpowiedzi na leczenie.
Leczenie
Cele leczenia
- Celami leczenia są:
- zmniejszenie stanu zapalnego w obrębie żołądka
- złagodzenie objawów
- wyeliminowanie przyczyny.
Leczenie różnych postaci zapalenia żołądka
W zależności od etiologii:
- Zakażenie Helicobacter pylori – leczenie eradykacyjne za pomocą terapii trójlekowej lub czterolekowej4
- szczegółowe informacje na temat terapii, w tym schematów leczenia, zobacz zakażenie Helicobacter pylori.
- Inhibitory pompy protonowej (IPP) – standardowe dawki różnych IPP
- omeprazol 20 mg
- pantoprazol 40 mg
- lansoprazol 30 mg
- esomeprazol 20 mg
- rabeprazol 10 mg
- dekslansoprazol 30 mg.
- W przypadku stwierdzonego niedoboru witaminy B12 – wyrównanie niedoboru witaminy B12.
- szczegółowe informacje, zobacz niedobór witaminy B12 oraz niedokrwistość złośliwa.
- szczegółowe informacje, zobacz niedobór witaminy B12 oraz niedokrwistość złośliwa.
- W przypadku polekowego zapalenia błony śluzowej żołądka:
- odstawienie (jeśli to możliwe)/redukcja dawki leków wywołujących, zwłaszcza NLPZ, ASA.
- Zalecenia ogólne
- unikanie używek, które podrażniają błonę śluzową żołądka.
- alkoholu
- kofeiny
- nikotyny
- łagodna dieta
- np. herbata, kleik owsiany i sucharki
- 5–6 mniejszych, dobrze przeżutych posiłków zamiast nielicznych obfitych posiłków.
- unikanie używek, które podrażniają błonę śluzową żołądka.
- Leczenie chorób podstawowych/zaburzeń, takich jak:
- choroby układowe (np. sarkoidoza, zapalenia naczyń)
- rzadkie zakażenia wirusowe, bakteryjne (ropowicze zapalenie żołądka – phlegmonous gastritis) lub pasożytnicze
- refluks żółciowy
- zapalenie żołądka na tle stresu (pacjenci na intensywnej terapii).
Farmakoterapia
- Jeśli postępowanie ogólne nie wystarcza, należy zastosować inhibitory pompy protonowej (IPP)
- standardowe dawki różnych IPP
- omeprazol 20 mg
- pantoprazol 40 mg
- lansoprazol 30 mg
- esomeprazol 20 mg
- rabeprazol 10 mg
- dekslansoprazol 30 mg.
- standardowe dawki różnych IPP
Przebieg, powikłania i rokowanie
Powikłania
- Zwiększone ryzyko wystąpienia nowotworu złośliwego u pacjentów z zanikowym zapaleniem błony śluzowej żołądka1,7
- Choroba wrzodowa.
- Powikłania niedoboru witaminy B12.
Przebieg i rokowanie
- Przebieg i rokowanie zależą od chorób podstawowych.
- Zobacz także:
Dalsze postępowanie
- Nie wskazano optymalnej częstości kontrolnych badań endoskopowych u pacjentów z zanikowym zapaleniem żołądka; decyzja podejmowana indywidualnie wspólnie z pacjentem.7
- U pacjentów z zaawansowanym zanikowym zapaleniem żołądka (OLGA/OLGIM III lub IV) należy rozważyć kontrolę endoskopową co 3 lata.
- W przypadku zakażenia H. pylori po eradykacji zaleca się przeprowadzenie kontroli skuteczności terapii9
- najwcześniej 4 tygodnie po zakończonym leczeniu eradykacyjnym lub 2 tygodnie po odstawieniu IPP
- możliwość kontroli nieinwazyjnej za pomocą:
- testu z kału na obecność antygenu H. pylori
- testu oddechowego z mocznikiem – poza pakietem badań w POZ.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów:
Ilustracje
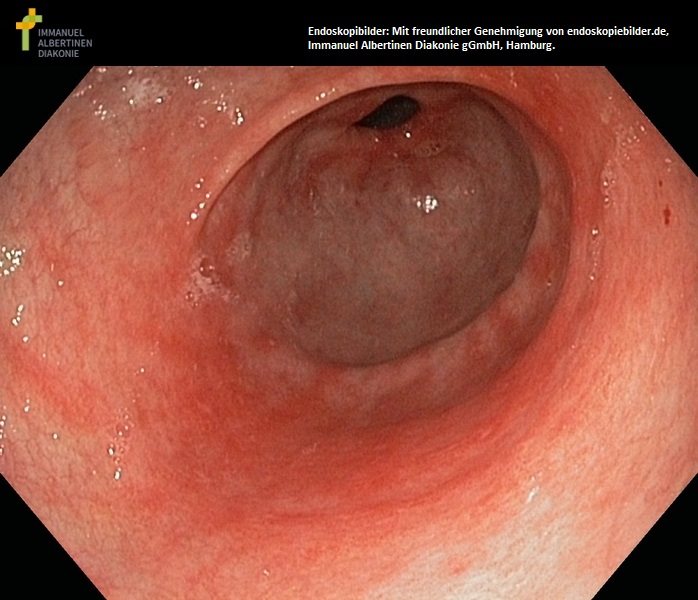
Jama odźwiernikowa z atrofią śluzówki, zanikowe zapalenie żołądka (dzięki uprzejmości endoskopiebilder.de, Immanuel Albertinen Diakonie gGmbH, Hamburg)
Źródła
Wytyczne
- Jaroń K., Pietrzak A., Daniluk J., et al. Diagnostic and therapeutic recommendations on Helicobacter pylori infection. Recommendations of the Working Group of the Polish Society of Gastroenterology, Gastroenterology Rev 2023, 18 (3): 225-48, termedia.pl
- Sugano K., Tack J., Juipers I.J., et al. Kyoto global konsensus report on Helicobacter pylori gastritis, Gut, 2015, 64: 1353-67, PubMed
Piśmiennictwo
- Rugge M., Savarino E., Sbaraglia M., et al. Gastritis: The clinico-pathological spectrum, Digestive and Liver Disease 2021, 53: 1-10, pubmed.ncbi.nlm.nih.gov
- Rugge M., Sugano K., Sacchi D., et al. Gastritis: An Update in 2020, Curr Treat Options Gastro 2020, 18: 488-503, doi:10.1007/s11938-020-00298-8, DOI
- Dixon M.F., Genta R.M., Yardley J.H. et al. Classification and grading of gastritis. The updated Sydney System. International Workshop on the Histopathology of Gastritis, Houston 1994, Am J Surg Pathol. 1996, 20(10): 1161-81, www.ncbi.nlm.nih.gov
- BMJ Best Practice. Gastritis, aktualizacja: 12.01.2023, dostęp: 07.09.2023, bestpractice.bmj.com
- Dąbrowski A., Marlicz K. "Zapalenie błony śluzowej wywołane przez H. pylori" w Gajewski P. (red.) Interna Szczeklika. Kraków: Medycyna Praktyczna, 2022, www.mp.pl
- Sugano K., Tack J., Kuipers E.J., Graham D.Y., El-Omar E.M., Miura S., Haruma K., Asaka M., Uemura N., Malfertheiner P., faculty members of Kyoto Global Consensus Conference. Kyoto global consensus report on Helicobacter pylori gastritis. Gut, 2015 Sep, 64(9): 1353-67, doi: 10.1136/gutjnl-2015-309252. Epub 17.07.2015, PMID: 26187502, PMCID: PMC4552923, pubmed.ncbi.nlm.nih.gov
- Shah S., Piazuelo M., Kuipers E., et al. AGA Clinical Practice Update on the Diagnosis and Management of Atrophic Gastritis: Expert Review, Gastroenterology 2021, 161: 1325-32, doi:10.1053/j.gastro.2021.06.078, DOI
- Rabeneck L., Wristers K., Souchek J. et al. Impact of upper endoscopy on satisfaction in patients with previously uninvestigated dyspepsia, Gastrointest Endosc 2003, 57: 295-9, pubmed.ncbi.nlm.nih.gov
- Fischbach W., Malfertheiner P: Helicobacter pylori infection—when to eradicate, how to diagnose and treat, Dtsch Arztebl Int 2018, 115: 429-36, www.aerzteblatt.de
- Dąbrowski A.: Zapalenie błony śluzowej żołądka spowodowane zakażeniem Helicobacter pylori w ujęciu światowego konsensusu z Kioto, Med. Prakt., 2016, 1: 63-7, www.mp.pl
Opracowanie
- Grzegorz Margas (recenzent)
- Adam Windak (redaktor)
- Michael Handke (recenzent/redaktor)
