informacje ogólne
Definicja
- Całkowite lub częściowe zerwanie więzadła krzyżowego przedniego (ACL), ewentualnie ze złamaniem awulsyjnym
- Zwykle w wyniku ostrego, bezkontaktowego urazu przy hamowaniu z połączonym przyłożeniem siły koślawiącej i siły rotacji zewnętrznej1
- Uraz może wystąpić w izolacji, ale częściej występują połączone urazy torebkowo-więzadłowe.
- częste zajęcie więzadła pobocznego przyśrodkowego, łąkotki przyśrodkowej, torebki tylno-przyśrodkowej i/lub więzadła krzyżowego tylnego
- Więzadło krzyżowe przednie jest podstawową strukturą stabilizującą staw kolanowy.
- Ogranicza ono przesuwanie części wewnętrznej (ślizg do przodu) i rotację stawu kolanowego2.
częstość występowania
- Zapadalność
- około 60 przypadków zerwania więzadła kolanowego przedniego na 100 000 mieszkańców rocznie
- wiek i płeć
- Częsty uraz sportowy
- około 70% wypadków bezkontaktowych5
Anatomia kliniczna
- Staw kolanowy zbudowany jest z kości piszczelowej, kości udowej i rzepki.
- Stabilizują go więzadła poboczne przyśrodkowe i boczne oraz więzadła krzyżowe przednie i tylne.
- Wewnętrzna i zewnętrzna łąkotka pochłania wstrząsy, zapewniając równomierne rozłożenie obciążenia.
Funkcja więzadła krzyżowego przedniego
- Lokalizacja
- centralnie w stawie kolanowym
- wewnątrztorebkowo, ale poza płynem maziowym
- przebieg
- od przedniego plateau kości piszczelowej ukośnie w górę i do tyłu do kłykcia bocznego kości udowej
- funkcjonowanie
- Zapobiega przesuwaniu się kości piszczelowej do przodu w stosunku do kości udowej i zapobiega wewnętrznej rotacji kości piszczelowej.
- wkład w przednio-boczną stabilność rotacyjną
- Budowa
- dwa główne pęczki
- Jedna część więzadła stabilizuje kolano w trakcji, a druga w zgięciu.
Etiologia i patogeneza
- Mechanizmem urazu jest zwykle zewnętrzna rotacja nogi z przyłożeniem siły koślawiącej z unieruchomioną stopą.
- Przykłady:
- zablokowanie końcówki narty podczas jazdy na nartach
- utknięcie buta piłkarza w trawie
- Przykłady:
- Rotacja nogi z unieruchomioną stopą często powoduje połączone urazy.
- Nadmierne wyprostowanie kolana może powodować urazy izolowane.
- Urazy kontaktowe stanowią 30% wszystkich urazów, podczas gdy pozostałe 70% to urazy bezkontaktowe5.
- Istnieją różne teorie dotyczące różnic między płciami w urazach więzadła krzyżowego przedniego.
- m.in. mniej stabilizujące mięśnie lub słabsza tkanka łączna u sportowców płci żeńskiej
- Ważna jest przy tym intensywność aktywności fizycznej, która prowadzi do urazów.
- Ryzyko kontuzji jest od 3 do 5 razy wyższe podczas zawodów w porównaniu do treningu6.
- U dzieci takie mechanizmy urazów zamiast urazami więzadeł często skutkują złamaniami awulsyjnymi7.
- Więzadło krzyżowe przednie jest dobrze ukrwione.
- Rozdarcie szybko prowadzi do hemartrozy.
czynniki predysponujące
- sport
- Niewystarczające umięśnienie nóg, zwłaszcza mięśnie kulszowo-goleniowe
- Podłoże zwiększające podatność na urazy
- sztuczna murawa, dywan
Klasyfikacja
- Dla ewentualnego zszycia ACL ważny jest czas, który upłynął od zerwania.
- świeże: <3 tygodnie>
- szew teoretycznie możliwy
- przewlekła: >3 tygodnie
- świeże: <3 tygodnie>
ICD-10
- S83 Zwichnięcie, skręcenie i naderwanie stawów i więzadeł kolana
- S83.5 Skręcenie i naderwanie w obrębie więzadła krzyżowego (przedniego) (tylnego) kolana
- S83.53 Skręcenie i naderwanie w obrębie więzadła krzyżowego przedniego kolana, częściowe lub całkowite
- S83.7 Uraz licznych struktur kolana
- w tym uraz (zewnętrznej)/(wewnętrznej) łąkotki w połączeniu z więzadłami (przybocznymi)/(krzyżowymi)
- S83.5 Skręcenie i naderwanie w obrębie więzadła krzyżowego (przedniego) (tylnego) kolana
diagnostyka
- Ponieważ leczenie chirurgiczne zerwania ACL ma ogromne znaczenie i ma większe szanse powodzenia, jeśli zostanie rozpoczęte natychmiast po urazie, ważne jest, aby diagnoza została postawiona szybko.
- Dlatego w przypadku podejrzenia zerwania ACL zaleca się szybkie wykonanie diagnostyki obrazowej.
- W przypadku odpowiedniego urazu i utrzymujących się objawów należy postawić jednoznaczną diagnozę.
- na przykład powtarzane w odstępach czasu badanie przedmiotowe, RM na wczesnym etapie
Kryteria diagnostyczne
- Typowy wywiad lekarski z mechanizmami urazu, które budzą podejrzenie urazu więzadła krzyżowego.
- Wynik pozytywny: test Lachmana
- potwierdzenie na podstawie RM
Różicowanie
- Inne współistniejące urazy
- więzadło poboczne przyśrodkowe
- łąkotka przyśrodkowa
- torebka tylno-przyśrodkowa
- wyrostek tylno-boczny
- więzadło krzyżowe tylne
- Aktywna postać gonartrozy
- Aplazja ACL
- Złamania w stawie kolanowym
- Urazy aparatu prostowników (ścięgno rzepki, ścięgno mięśnia czworogłowego)
Wywiad lekarski
- Dokładna rekonstrukcja mechanizmu wypadku
- ważne wskazówki dotyczące potencjalnie uszkodzonych struktur
- Wyjaśnienie wypadku w drodze do pracy lub wypadku przy pracy
Uraz ostry
- Często ostry i „dramatyczny“ z słyszalnymi pęknięciami
- Ból kolana
- Osoby poszkodowane nie są w stanie kontynuować poruszania się.
- poczucie niestabilności
- Obrzęk
- hemartroza spowodowana silnym przepływem krwi do ACL
- uczucie zablokowania
Uraz przewlekły
- Niestabilność, uporczywy ból i opuchlizna stawu kolanowego
- Nie musi dojść do jednoznacznego urazu.
- Zerwanie więzadła krzyżowego może być również wynikiem kilku drobnych urazów.
- Nie postawiono dokładnej diagnozy dotyczącej wcześniejszego urazu.
- Leczenie zachowawcze nie doprowadziło do pożądanej stabilności.
Badanie fizykalne
- Ze względu na częste współistniejące urazy wskazane jest badanie wszystkich struktur stawu kolanowego.
- 60–75% wszystkich urazów więzadła krzyżowego przedniego wiąże się z jednoczesnym urazem łąkotki.
- do 46% z urazami więzadeł pobocznych
- 5–24% z całkowitym zerwaniem więzadła pobocznego8
- Oględziny i badanie palpacyjne
- opuchlizna tkanek miękkich
- cechy urazu
- badanie palpacyjne wysięku
- Objawy zakrzepicy
- Palpacja przyczepów więzadeł pobocznych (punkty bólowe, ewentualnie wady w przebiegu więzadła)
- Palpacja przestrzeni stawowej (punkty bólowe, ewentualnie wady w przebiegu więzadła)
- Badania łąkotki
- Bierne i czynne badanie ruchu
- Obserwacja wzorca chodu, rozważenie możliwego postawa odciążająca
- W przypadku związanego z bólem ograniczenia zdolności do badania:
- powtórzenie badania w odstępie czasu, zwykle po kilku dniach odpoczynku, chodzenia o kulach i uśmierzania bólu
- test stabilności w porównaniu bocznym
- Wszystkie badania przeprowadza się z pacjentem w zrelaksowanej pozycji leżącej, unikając w miarę możliwości bólu.
- stosowanie znieczulenia wymaganego w przypadku innych środków do kontroli stabilności i dokumentacja
- na przykład w przypadku osteosyntetycznego leczenia złamań stawu kolanowego
- otwarcie szpotawiące i koślawiące
- w wyproście i przeproście (jeśli to możliwe)
- w zgięciu stawu kolanowego
- przednia i tylna szuflada zgięte pod kątem 90 stopni
- test Lachmana: przednie przesunięcie kości piszczelowej w zgięciu od 20 do 30 stopni
- test Pivot Shift: test podwichnięcia
Uraz ostry
- Rozwój hemartrozy w ciągu kilku godzin
- Testy stabilności mogą być trudne do wykonania i interpretacji w ostrej fazie z powodu bólu i mogą wymagać powtórzenia.
- powtórzyć po 3–4 dniach
- Ograniczenie ruchomości stawu kolanowego
- W przypadku zerwania ACL ograniczona jest w szczególności trakcja2.
- Szczegółowy opis wskazanych testów klinicznych znajduje się w sekcji Testy więzadła krzyżowego.
Uraz przewlekły
- Niestabilność w kolanie
- Patrz sekcja Testy więzadła krzyżowego.
Testy więzadła krzyżowego
- Kluczowe znaczenie dla oceny testów ma to, aby były one przeprowadzane delikatnie i ostrożnie, a pacjenci byli odprężeni.
- Gdy pacjenci są spięci, mięśnie kurczą się, co może prowadzić do fałszywie ujemnego wyniku.
- Test Lachmana
- Uważany jest za najlepszy test w ostrej fazie9.
- procedura
- Umieścić dół podkolanowy pacjenta nad kolanem badającego.
- Tym samym kolano pacjenta zgina się o 20–30 stopni.
- zabezpieczyć udo jedną ręką tuż nad kolanem
- przesunięcie podudzia do przodu i do tyłu
- dokumentacja zatrzymania: twarde – miękkie – bez zatrzymania
- Umieścić dół podkolanowy pacjenta nad kolanem badającego.
- Brak ogranicznika lub bardziej miękki ogranicznik z większą ruchomością boczną wskazuje na zerwanie ACL.
- pozytywny wynik testu Lachmana
- czułość na poziomie 86% i swoistość na poziomie 91%4
- Test Pivot Shift
- Uważany jest za najlepszy test w przypadku przewlekłych dolegliwości i w znieczuleniu9.
- Często bolesny dla pacjentów, dlatego najlepiej wykonywać go w znieczuleniu.
- Ilustruje niestabilność w przypadku urazu więzadła krzyżowego przedniego.
- procedura
- Pacjent w pozycji leżącej na plecach
- Rozpocząć od zgięcia kolana pacjenta pod kątem 45 stopni.
- Wyprostować kolano przy jednoczesnym nacisku koślawiącym na kość piszczelową i rotacji wewnętrznej kości piszczelowej.
- przy zgięciu 20–30 stopni podwichnięcia bocznej części kości piszczelowej w kierunku wewnętrznym
- czułość 27–95% (średnio 62%) i swoistość 97–99%10
- Uważany jest za najlepszy test w przypadku przewlekłych dolegliwości i w znieczuleniu9.
- Stabilność w ramach testu szuflady przedniej10
- Wskazuje na brak stabilizacji ACL podczas ruchu przesuwania do wewnątrz.
- procedura
- Pacjent w pozycji leżącej na plecach
- Zgiąć nogę, podnieś stopę.
- Badający siada na stopie w celu unieruchomienia nogi.
- Chwycić podudzie, kciuk na guzowatości kości piszczelowej.
- Zbadać ruchomość podudzia do wewnątrz w porównaniu bocznym.
- dodatni wynik testu: nadmierne przesuwanie się w porównaniu bocznym
- Dodatni objaw szuflady tylnej wskazuje na zerwanie więzadła krzyżowego tylnego.
- czułość na poziomie 62% i swoistość na poziomie 88%11
- Pułapka w teście przedniej szuflady:
- pozorna szuflada przednia z zerwaniem więzadła krzyżowego tylnego i szuflada tylna jako pozycja wyjściowa ruchu przesuwającego
Stabilność boczna
- Niestabilność boczna z podwiniętym kolanem
- Wskazuje na poważny uraz z zerwaniem więzadła krzyżowego, więzadła pobocznego i torebki stawowej.
- Niestabilność boczna tylko przy zgięciu kolana 20–30 stopni
- Wskazuje na uraz więzadła pobocznego przyśrodkowego lub bocznego.
- Poważna niestabilność wskazuje na uraz więzadła krzyżowego.
Diagnostyka u specjalisty
- Badania obrazowe
- RTG w celu wykluczenia złamania, staw kolanowy w 2 płaszczyznach
- zerwania więzadeł kostnych (złamanie wyniosłości, złamanie awulsyjne więzadła krzyżowego tylnego, złamania Segonda)
- zerwanie przyczepu ACL do kości piszczelowej
- tomografia komputerowa w przypadku podejrzenia zmian kostnych
- RM w przypadku klinicznego podejrzenia niestabilności lub utrzymywania się objawów
- RTG w celu wykluczenia złamania, staw kolanowy w 2 płaszczyznach
- Badania laboratoryjne
- z uwzględnieniem wieku pacjenta i chorób współistniejących
- badania laboratoryjne w odniesieniu do planowanej operacji
- koagulacja, hemoglobina itp.
Wskazania dla skierowania do specjalisty
- W przypadku podejrzenia urazu więzadła krzyżowego lub złożonego urazu torebkowo-więzadłowego stawu kolanowego
- W przypadku hemartrozy
Lista kontrolna w przypadku skierowania do specjalisty
Uraz więzadła
- Cel skierowania
- Potwierdzenie diagnostyki? Leczenie zachowawcze? Leczenie chirurgiczne?
- Wywiad lekarski:
- Początek i czas trwania: świeży czy przewlekły? mechanizm urazu?
- ból? Sytuacje wywołujące ból? wysięk do stawu: jak szybko? Blokady stawów? Niestabilność?
- przebieg i rozwój? uporczywe dolegliwości?
- Inne istotne schorzenia?
- Leki przyjmowane regularnie?
- skutki: upośledzenie czynności? Niezdolność do pracy?
- Badanie fizykalne
- stadium ostre czy przewlekłe?
- umiejscowienie bólu? Linia stawów wrażliwa na ból? Opuchlizna? Ograniczona mobilność? Opadająca stopa?
- Ból lub „trzeszczenie” łąkotki podczas rotacji kolana w czasie ruchu?
- Stabilność boczna (więzadło poboczne)?
- test Lachmana, testy szuflady (więzadło krzyżowe)?
- Badanie uzupełniające
- RM stawu kolanowego? Wynik?
- Prześwietlenie rentgenowskie: Złamanie?
Leczenia
Cele terapii
- łagodzenie objawów
- Przywrócenie funkcji.
- zapobieganie powikłaniom
Ogólne informacje o leczeniu
- Schemat leczenia (chirurgiczny vs. zachowawczy) po potwierdzonym zerwaniu ACL jest nadal przedmiotem dyskusji.
- Leczenie chirurgiczne jest bardziej powszechną metodą leczenia, która jest szczególnie konieczna w przypadku młodych i aktywnych pacjentów, aby umożliwić bezpieczny powrót do aktywności przy jednoczesnym zminimalizowaniu ryzyka uszkodzeń następczych.
- Postępowanie doraźne
- odciążenie, odpoczynek, chłodzenie, ucisk, uniesienie i stosowanie ortezy
- w razie potrzeby kule
- Profilaktyka przeciwzakrzepowa
- w razie potrzeby nakłucie odciążające
- w razie potrzeby środki przeciwbólowe
- odciążenie, odpoczynek, chłodzenie, ucisk, uniesienie i stosowanie ortezy
- rehabilitacja: Ćwiczenia i treningi rozpoczyna się natychmiast po zakończeniu fazy ostrej.
- Postęp terapeutyczny sprawił, że wiek nie jest już postrzegany jako decydujący czynnik przy podejmowaniu decyzji za lub przeciw operacji.
Zalecenia dla pacjentów
- Terapia zachowawcza
- wzmocnienie mięśni ścięgien podkolanowych
- Stan po operacji
- jak najszybsza mobilizacja i rehabilitacja kolana
- rehabilitacja przez ½–1 roku w celu zapobiegania atrofii mięśnia czworogłowego
- Punkcja wysięku w przypadku hemartrozy prowadzi do bólu i ograniczenia ruchu.
- Unieruchomienie kolana nie jest konieczne.
- Pomoce do chodzenia tylko przez krótki czas, jeśli pacjenci odczuwają ból podczas chodzenia2.
Leczenie farmakologiczne
- W ostrej fazie metamizol lub NLPZ mogą wykazywać działanie przeciwbólowe.
- Metamizol 500 mg, dawka pojedyncza 1–2 tabletki, dawka maksymalna 8 tabletek/dobę
- ibuprofen 1200 mg jako dawka początkowa, następnie 1800–2400 mg na dobę, podzielone na 3–4 dawki
- Naproxen 375–500 mg jako dawka początkowa, następnie 750-1000 mg na dobę, podzielone na 2 dawki
- Profilaktyka przeciwzakrzepowa (wczesny powrót do ruchu, instrukcje samodzielnej aktywizacji mięśni łydki i farmakologiczna profilaktyka przeciwzakrzepowa)
Terapia zachowawcza
- Decydując się na leczenie zachowawcze, konieczne jest ścisłe monitorowanie w celu rozpoczęcia leczenia chirurgicznego na wczesnym etapie w przypadku niepowodzenia.
- W szczególności niestabilność stanowi czynnik ryzyka kolejnych urazów i wskazanie do operacji.
- Wskazania do leczenia zachowawczego
- niewielka niestabilność
- niski poziom aktywności
- wysoko zaawansowana gonartroza w wywiadzie
- podeszły wiek (zawsze do oceny biologicznej)
- Nie ma ogólnych ograniczeń wiekowych dla zabiegu chirurgicznego12.
- ogólne lub miejscowe przeciwwskazania do zabiegu, np. rumień
- Postępowanie
- Natychmiast rozpoczyna się wczesna terapia funkcjonalna.
- stopniowe obciążanie, zależnie od bólu
- trening koordynacji i propriocepcji
- budowanie mięśni
- orteza ruchowa
- Środki unieruchamiające zazwyczaj nie są konieczne.
- Natychmiast rozpoczyna się wczesna terapia funkcjonalna.
- Czas trwania: Odpowiada w przybliżeniu chirurgicznemu leczeniu uzupełniającemu.
Terapia chirurgiczna
- Wskazania do leczenia chirurgicznego należy zawsze ustalać indywidualnie13.
- cel: Leczenie stabilne wysiłkowo z opcją wczesnej funkcjonalnej terapii ruchowej i szybkiego obciążenia
- zmniejszenie uszkodzeń związanych z niestabilnością, takich jak zerwania łąkotki, urazy chrząstki i wtórna gonartroza
- Udowodniono działanie ochronne, szczególnie w przypadku młodych, aktywnych fizycznie pacjentów14.
- zmniejszenie uszkodzeń związanych z niestabilnością, takich jak zerwania łąkotki, urazy chrząstki i wtórna gonartroza
- Wskazania do operacji
- młody wiek;
- wysokie wymagania dotyczące funkcji kolana w przyszłości
- sportowiec, praca wymagająca fizycznie
- towarzyszące uszkodzenie łąkotki
- złożony uraz torebkowo-więzadłowy
- Niestabilność
Technika chirurgiczna
- Nie ma jasnych zaleceń dotyczących odpowiedniego czasu na wykonanie operacji
.- w ciągu pierwszych 48 godzin
- szczególnie w przypadku współistniejących urazów kostno-chrzęstnych lub łąkotkowych
- po ustąpieniu fazy zapalnej ze swobodnie ruchomym stawem kolanowym
- w ciągu pierwszych 48 godzin
- Istnieje wiele różnych technik chirurgicznych bez wyraźnej przewagi jednej procedury15.
- Wybór procedury chirurgicznej zależy od doświadczenia chirurga i prośby pacjenta o informacje na temat zalet i wad poszczególnych metod chirurgicznych.
- Obecnie istnieje bardzo niewiele badań po operacjach więzadeł krzyżowych z okresem obserwacji dłuższym niż 10 lat.
- Plastyka ścięgien podkolanowych jest obecnie najczęściej stosowaną procedurą.
- plastyka więzadła krzyżowego ze ścięgien M. gracilis i/lub M. semitendinosus16
- możliwa anatomicznie precyzyjna i mechanicznie stabilna implantacja
- W czasie ok. 1 roku tworzą się nowe ścięgna, a funkcja mięśni zostaje zachowana.
- plastyka więzadła krzyżowego ze ścięgien M. gracilis i/lub M. semitendinosus16
- Przeszczep ścięgna rzepki lub przeszczep ścięgna mięśnia czworogłowego
- Niegdyś była to najczęściej stosowana technika16.
- zaleta: brak osłabienia mięśni zginaczy kolana (szczególnie istotne dla profesjonalnych sportowców)
- Wada: częściowo ból przedniej części kolana
- Szew ACL
- tylko w przypadku świeżych (<3 tygodni) zerwań>
- różne techniki szycia
- na przykład np. refiksacja kikuta ACL z jednoczesną wewnątrzwięzadłową stabilizacją dynamiczną17
- Sztuczne więzadło krzyżowe
- jak dotąd równie dobre wyniki jak alloprzeszczep więzadeł krzyżowych w średnim okresie obserwacji18
Urazy więzadeł krzyżowych u dzieci
- Dzieci <12 lat: przeważnie kostne naderwania więzadeł bez zerwania>
- zazwyczaj chirurgiczna refiksacja fragmentacji kości
- Dzieci <12 lat: częstsze zerwania zamiast naderwań więzadeł>
- Problem z leczeniem chirurgicznym
- wiercenie kanałów przez płytki wzrostu
- Metaanaliza wczesnej i późnej operacji w porównaniu z leczeniem zachowawczym
- najlepsze wyniki przy wczesnej operacji19
Rehabilitacja pooperacyjna
- Pozycjonowanie pooperacyjne w pozycji wyprostowanej w celu umożliwienia wygojenia się więzadła krzyżowego.
- W zależności od zabiegu chirurgicznego terapię ruchową należy rozpocząć jak najwcześniej.
- Intensywna fizjoterapia z treningiem propriocepcji i budowaniem siły
- Uprawianie sportów obciążających kolano należy wznowić najwcześniej po 6 miesiącach.
- W przypadku sportów wyczynowych zaleca się wcześniejsze wykonanie specjalnych testów Back to Sports20.
fizjoterapii
- Brak przeciążenia przeszczepu lub stawu kolanowego przy jednoczesnej mobilności, szybkie przywrócenie siły mięśni i równowagi.
- Wczesne ruchy bierne w pierwszym okresie po operacji są uważane za przydatne. Jedno z badań nie wykazało jednak żadnych szczególnych korzyści płynących z tego środka21.
- W początkowym okresie po operacji wymagane jest wsparcie chodzenia.
- Większość programów rehabilitacyjnych obejmuje od 10 do 12 tygodni intensywnego treningu siłowego.
- Kanadyjskie badanie przeprowadzone na „sportowcach rekreacyjnych“ wykazało, że program rehabilitacji oparty na samodzielnym treningu — nawet jeśli przeprowadzono kilka sesji z fizjoterapeutą — zapewnia akceptowalne rezultaty w ciągu 3 miesięcy22.
Profilaktyka
- Trening koordynacyjny poprawiający kontrolę nerwowo-mięśniową stawu kolanowego23
- Dla niektórych dyscyplin dostępne są już programy treningowe dostosowane do danej dyscypliny sportowej24.
- na przykład FIFA 11+ dla piłki nożnej
- Wsparcie kolana może poprawić propriocepcję25.
- Mechanicznie stabilizujące ortezy stawu kolanowego nie przynoszą żadnych rezultatów26.
- Program rozgrzewki z powtarzającymi się szybkimi skurczami zginaczy i prostowników kolana, treningiem siłowym i ćwiczeniami równowagi27.
Przebieg, powikłania i rokowanie
przebieg
- Nieodpowiednie leczenie może prowadzić do przewlekłej niestabilności i wynikających z niej urazów.
- Im częściej występują ostre podwichnięcia, tym poważniejsze jest wewnętrzne uszkodzenie kolana14.
- Usunięcie implantu zazwyczaj nie jest konieczne.
powikłania
- Zakrzepy/zator
- Przewlekła niestabilność
- Uraz łąkotki
- Zmniejszenie siły
- Wtórna gonartroza
- po chirurgicznej rekonstrukcji izolowanego zerwania ACL
- 0–13% pacjentów po 10 latach28
- w przypadku połączonych urazów więzadła krzyżowego i łąkotki
- 21–48% pacjentów po 10 latach28
- Rekonstrukcja więzadła krzyżowego przedniego zmniejsza ryzyko rozwoju choroby zwyrodnieniowej stawów w porównaniu z podejściem zachowawczym29.
- Awaria/ponowne zerwanie implantu
Rokowania
- Zależy od pierwotnej niestabilności, typu konstytucyjnego i współistniejących urazów.
- Większość pacjentów osiąga dobrą stabilność kolana po rekonstrukcji więzadła krzyżowego przy użyciu nowoczesnej technologii (ścięgno rzepki, ścięgno podkolanowe) i po okresie obserwacji wynoszącym 6–8 lat.
- Ponowne zerwanie
- Rozwój choroby zwyrodnieniowej stawu kolanowego
- Pacjenci bez zabiegu chirurgicznego
- Obecnie przeprowadza się niewiele badań po operacjach więzadeł krzyżowych z okresem obserwacji wynoszącym 6–10 lat.
- Duży odsetek pacjentów leczonych zachowawczo, którzy dążą do osiągnięcia wysokiego poziomu sprawności, wymaga operacji uzupełniającej.
- Około połowa z nich wydaje się mieć gorsze wyniki niż pacjenci, którzy przeszli operację
informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
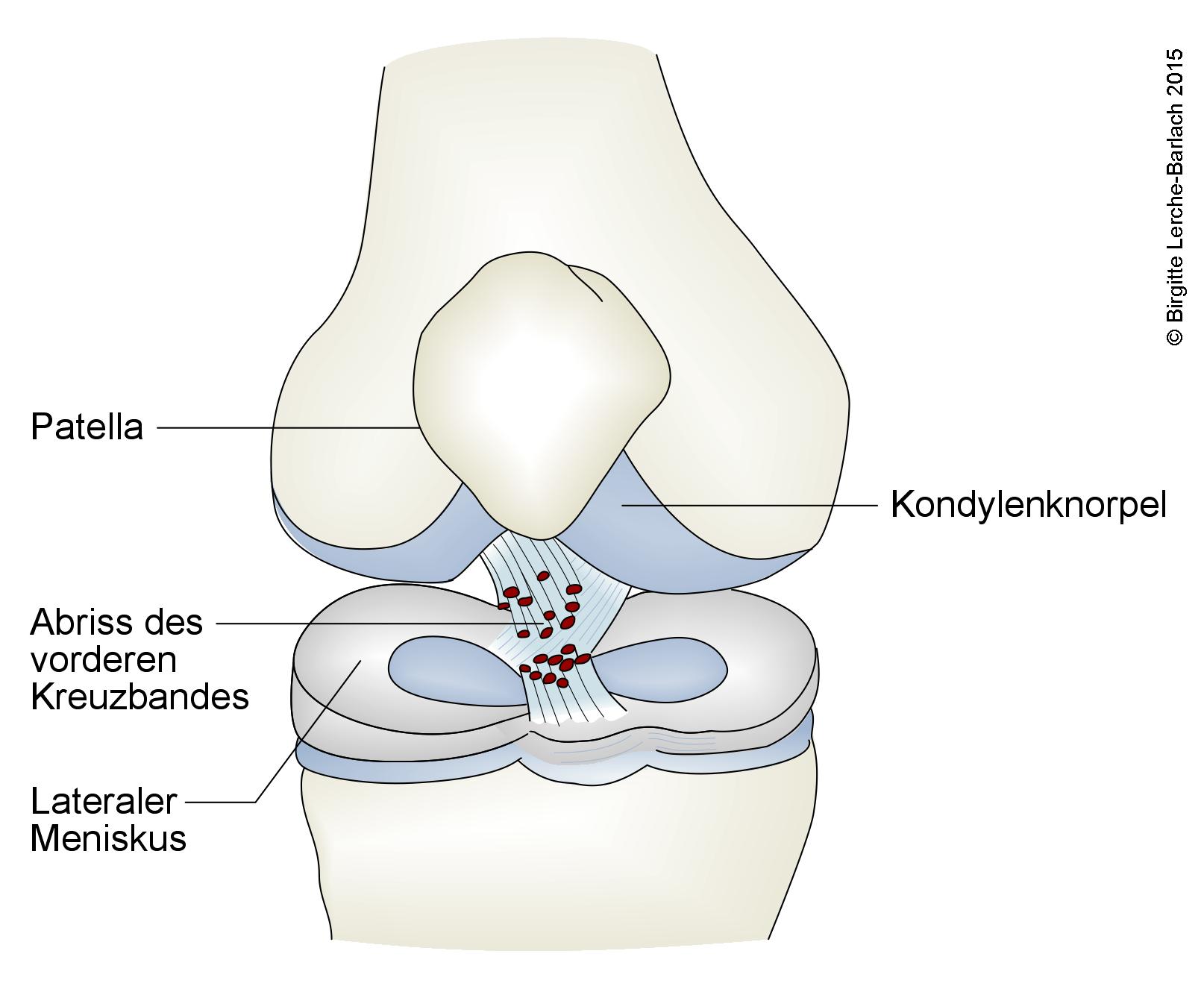
Kolano, zerwanie wszystkich włókien w więzadle krzyżowym przednim
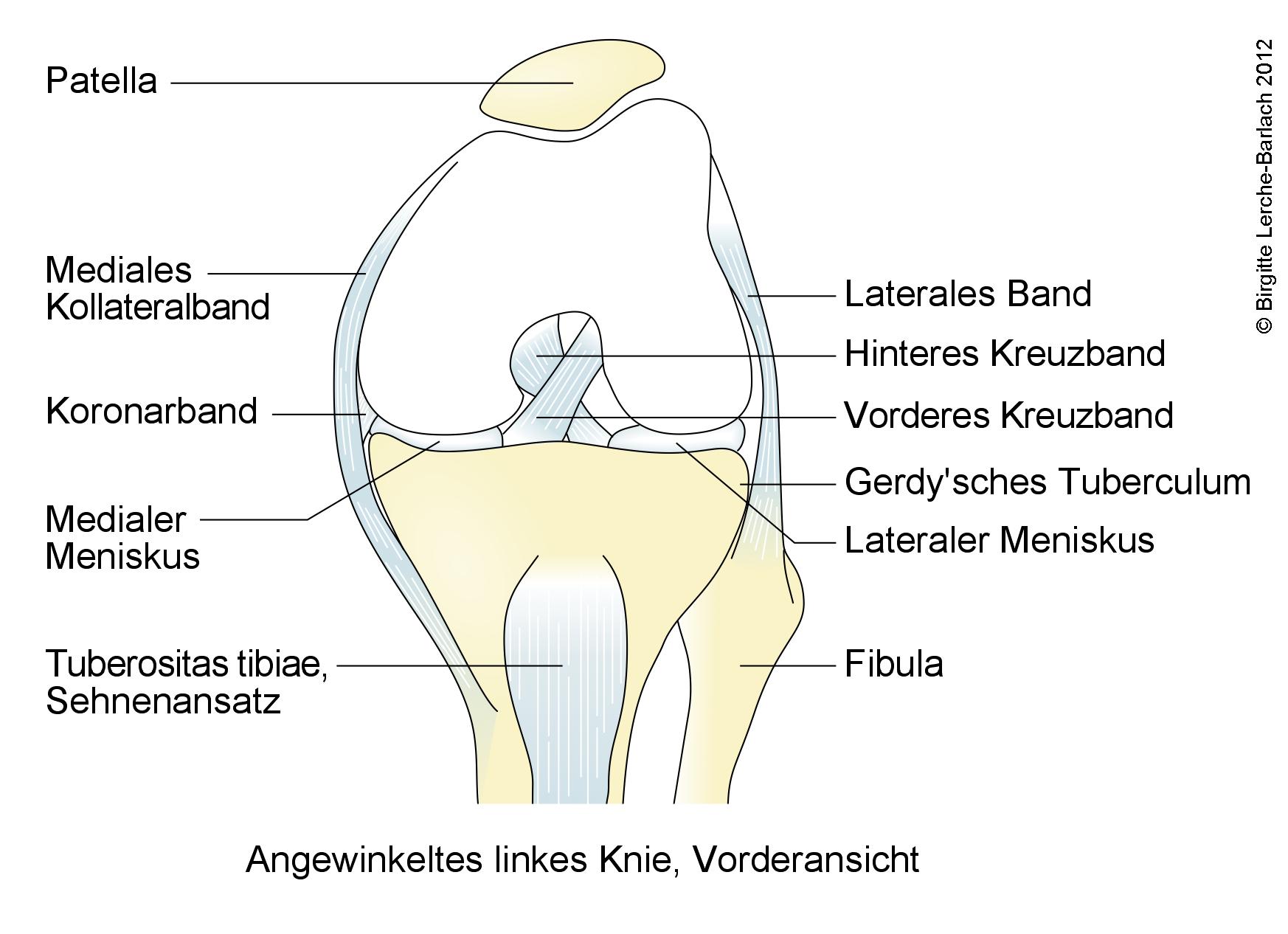
Kolano, zgięte lewe kolano, widok z przodu
Quellen
Literatur
- Boden BP, Dean GS, Feagin JA, et al. Mechanisms of anterior cruciate ligament injury. Orthopedics. 2000;23:573-578. PubMed
- Cimino F, Volk BS, Setter D. Anterior cruciate ligament injury: diagnosis, management, and prevention. Am Fam Physician 2010; 82: 917-22. American Family Physician
- Myklebust G, Engebretsen L, Brækken IH, et al. Prevention of Anterior Cruciate Ligament Injuries in Female Team Handball Players: A Prospective Intervention Study Over Three Seasons. Clin J Sport Med 2003; 13(2): 71-8. www.ncbi.nlm.nih.gov
- Myklebust G, Maehlum S, Holm I, et al. A prospec- tive cohort study of anterior cruciate ligament injuries in elite Norwegian team handball. Scand J Med Sci Sports 1998; 8(): 149-53. www.ncbi.nlm.nih.gov
- Shimokochi Y, Shultz SJ. Mechanisms of noncontact anterior cruciate ligament injury. J Athl Train 2008; 43: 396-408. PubMed
- Bjordal JM, Arnly F, Hannestad B, Strand T. Epidemiology of anterior cruciate ligament injuries in soccer. Am J Sports Med 1997; 25: 341-5. PubMed
- Slauterbeck JR, Hickox JR, Beynnon B, et al. Anterior cruciate ligament biology and its relationship to injury forces. Orthop Clin North Am. 2006;37:585-591. PubMed
- Spindler KP, Wright RW. Clinical practice. Anterior cruciate ligament tear. N Engl J Med 2008; 359: 2135-42. New England Journal of Medicine
- Benjaminse A, Gokeler A, van der Schans CP. Clinical diagnosis of an anterior cruciate ligament rupture: a meta-analysis. J Orthop Sports Phys Ther. 2006;36:267-288. PubMed
- Solomon DH, et al. The rational clinical examination. Does this patient have a torn meniscus or ligament of the knee? Value of the physical examination. JAMA 2001; 286: 1610-20. Journal of the American Medical Association
- Scholten RJPM, Opstelten W, van der Plas CG, Bijl D, Devillé WLJM, Bouter LM. Accuracy of physical diagnostic tests for assessing ruptures of the anterior cruciate ligament: A meta-analysis. J Fam Pract 2003; 52: 689-94. PubMed
- Toanen C, Demey G, Ntagiopoulos PG, et al. Is There Any Benefit in Anterior Cruciate Ligament Reconstruction in Patients Older Than 60 Years. Am J Sports Med 2017; 45(4): 832-7. www.ncbi.nlm.nih.gov
- Cohen PH, . Anterior cruciate ligament injury. BMJ Best Practice, last updated March 2018 bestpractice.bmj.com
- Sanders TL, Kremers HM, Bryan AJ, et al. Is Anterior Cruciate Ligament Reconstruction Effective in Preventing Secondary Meniscal Tears and Osteoarthritis?. Am J Sports Med 2016; 44(7): 1699-707. www.ncbi.nlm.nih.gov
- Freedman KB, D'Amato MJ, Nedeff DD et al. Arthroscopic anterior cruciate ligament reconstruction: a metaanalysis comparing patellar tendon and hamstring tendon autografts. Am J Sports Med 2003; 31: 2-11. PubMed
- Eriksson K, Anderberg P, Hamberg P et al. A comparison of quadruple semitendinosus and patellar tendon grafts in reconstruction of the anterior cruciate ligament. J Bone Joint Surg 2001; 83B: 348-54. www.ncbi.nlm.nih.gov
- Kohl S, Evangelopoulos DS, Schär MO, et al. Dynamic intraligamentary stabilisation: initial experience with treatment of acute ACL ruptures. Bone Joint J 2016; 6: 793-8. www.ncbi.nlm.nih.gov
- Jia ZY, Zhang C, Cao SQ et al. Comparison of artificial graft versus autograft in anterior cruciate ligament reconstruction: a meta-analysis. BMC Musculoskelet Disord. 2017; 18(1): 309. pmid:28724372 PubMed
- Ramski DE, Kanj WW, Franklin CC, et al. Anterior cruciate ligament tears in children and adolescents: a meta-analysis of nonoperative versus operative treatment. Am J Sports Med. 2014; 42: 2769-76. doi: 10.1177/0363546513510889 DOI
- Hildebrandt C, Müller L, Zisch B, et al. Functional assessments for decision-making regarding return to sports following ACL reconstruction. Part I: develop- ment of a new test battery. Knee Surg Sports Traumatol Arthrosc 2015; 23: 1273–1281. www.ncbi.nlm.nih.gov
- Kim YS, Chung SW, Kim JY, et al. Is early passive motion exercise necessary after arthroscopic rotator cuff repair? Am J Sports Med 2012; 40: 815-21. PubMed
- Grant JA, Mohtadi NG, Maitland ME, Zernicke RF. Comparison of home versus physical therapy-supervised rehabilitation programs after anterior cruciate ligament reconstruction: a randomized clinical trial. Am J Sports Med 2005; 33: 1288-97. PubMed
- Bahr R. Sports medicine. Recent advances, Clinical revirew . BMJ 2001; 323: 328-31. PubMed
- Gilchrist J, Mandelbaum BR, Melancon H, et al. A randomized controlled trial to prevent noncontact anterior cruciate ligament injury in female collegiate soccer players. Am J Sports Med 2008; 36: 1476-83. PubMed
- Hanzlíková I, Richards J, Tomsa M, et al. The effect of proprioceptive knee bracing on knee stability during three different sport related movement tasks in healthy subjects and the implications to the management of Anterior Cruciate Ligament (ACL) injuries. Gait Posture 2016; 48: 165-70. www.ncbi.nlm.nih.gov
- Harilainen A, Sandelin J, Vanhanen I, et al. Knee brace after bone-tendon-bone anterior cruciate ligament re- construction. Randomized, prospective study with 2-year follow-up. Knee Surg Sports Traumatol Arthrosc 1997; 5: 10-13. www.ncbi.nlm.nih.gov
- Gagnier JJ, Morgenstern H, Chess L. Interventions designed to prevent anterior cruciate ligament injuries in adolescents and adults: a systematic review and meta-analysis. Am J Sports Med 2012 Sep 12. PMID: 22972854. PubMed
- Øiestad BE, Engebretsen L, Storheim K, Risberg MA. Knee osteoarthritis after anterior cruciate ligament injury. A systematic review. Am J Sports Med 2009; 08: 1434-43. doi:10.1177/0363546509338827 DOI
- Ajuied A, Wong F, Smith C, et al. Anterior cruciate ligament injury and radiologic progression of knee osteoarthritis: a systematic review and meta-analysis. Am J Sports Med. 2014;42(9):2242-52. doi: 10.1177/0363546513508376. www.ncbi.nlm.nih.gov
- Ardern CL, Webster KE, Taylor NF, et al. Return to sport following anterior cruciate ligament reconstruction surgery: a systematic review and meta-analysis of the state of play. Br J Sports Med. 2011;45:596-606. PubMed
- Gammons M. Anterior cruciate ligament injury. Medscape, last updated Oct 06, 2014. emedicine.medscape.com
- Salmon L, Russell V, Musgrove T, Pinczewski L, Refshauge K. Incidence and risk factors for graft rupture and contralateral rupture after anterior cruciate ligament reconstruction. Arthroscopy 2005; 21: 948-57. PubMed
- Sommerlath K, Odensten M, Lysholm J. The late course of acute partial anterior cruciate ligament tears. Clin Orthop 1992; 152-8. www.ncbi.nlm.nih.gov
- Myer GD, Ford KR, Paterno MV, Nick TG, Hewett TE. The effects of generalized joint laxity on risk of anterior cruciate ligament injury in young female athletes. Am J Sports Med 2008; 36: 1073-80. PubMed
- Myer GD, Ford KR, Barber Foss KD, Liu C, Nick TG, Hewett TE. The relationship of hamstrings and quadriceps strength to anterior cruciate ligament injury in female athletes. Clin J Sport Med 2009; 19: 3-8. PubMed
Autoren
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt