Streszczenie
- Definicja: Ból poniżej łuku żeber i powyżej fałdu pośladkowego trwający dłużej niż 12 tygodni.
- Epidemiologia: Częstość występowania zwiększa się z wiekiem. 11% osób <30. r.ż. zgłasza przewlekły ból okolicy lędźwiowo-krzyżowej w ostatnim roku, wśród osób >65. r.ż. wskaźnik ten sięga 30%.
- Objawy: Ból. Objawy alarmowe (sygnały ostrzegawcze) mogą świadczyć o swoistym bólu pleców.
- Badanie fizykalne: Wywołane bólem ograniczenie ruchomości i postawa wymuszona, często miejscowe wzmożone napięcie mięśni.
- Diagnostyka: Jeśli nie ma sygnałów ostrzegawczych i przeprowadzono podstawową diagnostykę, dodatkowe badania zwykle nie są konieczne. Bardzo ważne jest odnotowanie okoliczności towarzyszących o charakterze psychospołecznym i związanych z miejscem pracy (sygnały ostrzegawcze, żółte flagi).
- Leczenie: Zastosowanie terapii multimodalnej (bólu) w celu utrzymania zdolności do pracy i codziennej aktywności. Należy wziąć pod uwagę czynniki psychospołeczne, które mogą przyczyniać się do przejścia w stan przewlekły.
Informacje ogólne
Definicja
- Ból okolicy lędźwiowo-krzyżowej definiuje się jako ból poniżej łuku żeber i powyżej fałdu pośladkowego, z promieniowaniem lub bez promieniowania.
- Przewlekły ból okolicy lędźwiowo-krzyżowej to epizod bólu trwający dłużej niż 12 tygodni.
- <6 tygodni: ostry ból pleców.
- 6–12 tygodni: podostry ból pleców.
Klasyfikacja według przyczyny
- Pozakręgosłupowy ból krzyża (ok. 2%), ból w okolicy lędźwiowej udzielony z innych narządów:
- kamica moczowa
- odmiedniczkowe zapalenie nerek
- tętniak aorty
- zapalenie trzustki
- i wiele innych.
- Nieswoisty ból okolicy lędźwiowo-krzyżowej (80–90%):
- bak wyraźnych oznak istnienia określonej przyczyny, którą należy leczyć
- obejmuje również rozpoznania czynnościowe, np. zablokowanie stawu krzyżowo-biodrowego
- zmiany zwyrodnieniowe także są zwykle uznawane za nieswoiste.
- Swoisty ból w dolnej części pleców (10–20%):
- przyczyna somatyczna z określoną możliwością leczenia, np. wypadnięcie krążka międzykręgowego (przepuklina krążka międzykręgowego), stenoza kanału kręgowego, ból okolicy lędźwiowo-krzyżowej spowodowany zapaleniem, złamanie, zakażenie, guz, kręgozmyk i inne.
Epidemiologia
- Ból dolnego odcinka kręgosłupa jest jedną z najczęstszych dolegliwości w populacji.
- Wiek i płeć:
- częstość występowania wzrasta wraz z wiekiem
- 11% osób <30. r.ż. zgłasza przewlekły ból okolicy lędźwiowo-krzyżowej w ostatnim roku, wśród osób >65. r.ż. wskaźnik ten sięga 30%
- we wszystkich grupach wiekowych przewlekły ból pleców występuje częściej u kobiet niż u mężczyzn.
- częstość występowania wzrasta wraz z wiekiem
- Czynniki społeczno-ekonomiczne:
- we wszystkich grupach wiekowych osoby o niskim statusie społecznym (mierzonym wykształceniem, statusem zawodowym i dochodami) zgłaszają ból dolnej części pleców częściej niż osoby o średnim lub wysokim statusie społecznym.
- Ból okolicy lędźwiowo-krzyżowej od lat przewodzi w statystykach przyczyn niezdolności do pracy i rehabilitacji medycznej, obok chorób dróg oddechowych i chorób psychicznych.
- W Polsce wśród schorzeń wchodzących w skład chorób układu kostno-mięśniowego, najwyższą zapadalnością cechują się choroby kręgosłupa o róznej etiologii (w 2014 r. 605,9 tys. przypadków); stanowiły one około 10,8% wszystkich porad w poradniach neurologicznych.1
Etiologia i patogeneza
- Patrz także Klasyfikacja według przyczyn.
- Tylko w 10–20% przypadków ból można przypisać konkretnym przyczynom.
- Często dolegliwości czynnościowe, np. blokada, niedostateczne wsparcie przez mięśnie tułowia lub nierównowaga mięśniowa.
- Przewlekły ból dolnej części pleców, który prowadzący do niezdolności do pracy, jest często spowodowany połączeniem kilku czynników: fizycznych, psychologicznych, społecznych i związanych z pracą.
Czynniki predysponujące
- Istnieje wiele czynników ryzyka przejścia ostrego bólu pleców w stan przewlekły, między innymi2:
- psychospołeczne („żółte flagi”):
- depresja, niepokój
- bierne zachowania bólowe: np. wyraźne oszczędzanie bolącego miejsca i zachowania unikające spowodowane strachem
- chęć uzyskania renty
- związane z miejscem pracy („niebieskie/czarne flagi”):
- niezadowolenie z pracy
- ciężka praca fizyczna
- narażenie na wibracje
- mobbing
- jatrogenne:
- długie zwolnienie lekarskie
- nadmierne zlcanie badań diagnostycznych
- inne:
- psychospołeczne („żółte flagi”):
- Przewlekły ból pleców nierzadko wiąże się z przewlekłymi bólami głowy, dolegliwościami ze strony układu pokarmowego, lękiem i depresją, problemami z alkoholem, rozwodem lub problemami w związku.
ICD-10
- M54.5 Ból okolicy lędźwiowo-krzyżowej.
Diagnostyka
Ogólne informacje dotyczące diagnostyki
- Rozpoznanie kliniczne na podstawie wywiadu lekarskiego i wyników badania przedmiotowego.
- Badanie przedmiotowe w gabinecie lekarza rodzinnego ma na celu odróżnienie swoistego od nieswoistego bólu okolicy lędźwiowo-krzyżowej oraz wyodrębnienie przypadków wymagających natychmiastowej oceny ortopedycznej lub chirurgicznej, a także wykrycie przypadków, których przyczyną jest ciężka choroba podstawowa (np. nowotwór złośliwy), zakażenia, tętniak aorty brzusznej lub zespół ogona końskiego (sygnały ostrzegawcze).
- Czerwone flagi są sygnałami ostrzegającymi o swoistej przyczynie i potwierdzają wymóg pilnej diagnostyki.2-3
- podejrzenie złamania
- uraz, zarówno ciężki, jak i drobny
- układowa terapia steroidowa
- podejrzenie nowotworu/przerzutu
- dodatni wywiad lekarski w kierunku raka
- starszy wiek
- nocne poty, utrata masy ciała
- silny ból w nocy
- podejrzenie zakażenia
- gorączka
- bóle nocne
- pobyt za granicą
- immunosupresja
- wyniszczająca choroba podstawowa
- dożylne przyjmowanie narkotyków
- podejrzenie zespołu stożka rdzeniowego i ogona końskiego:
- porażenia znaczniejszego stopnia
- zaburzenia pęcherza moczowego i odbytnicy
- zaburzenia czucia okołoodbytniczego, znieczulica siodłowa
- porażenie kończyn dolnych
- podejrzenie złamania
- Jeżeli przy pierwszym kontakcie wywiad lekarski i badanie przedmiotowe pacjenta z bólem okolicy lędźwiowo-krzyżowej nie wskazują na niebezpieczny przebieg ani inne poważne patologie, nie należy początkowo prowadzić dalszych działań diagnostycznych.
- Od początku bólu okolicy lędźwiowo-krzyżowej i w przebiegu leczenia należy w szczególności uwzględnić psychospołeczne i związane z pracą czynniki ryzyka.
- W celu nawiązania lub utrzymania korzystnej relacji lekarz-pacjent autorzy wytycznych zalecają bezpośrednie zajęcie się ryzykiem przejścia w stan przewlekły.
- Ocena wskazania do rehabilitacji
Diagnostyka różnicowa
- Objawy, patrz również: Ból pleców.
Konkretne przyczyny bólu w dolnej części pleców
- Objawy korzeniowe z powodu przepukliny krążka międzykręgowego w odcinku lędźwiowym.
- Objawy korzeniowe z powodu stenozy kanału kręgowego (zwłaszcza u starszych pacjentów), chromanie przestankowe rdzeniowe jako objaw wiodący.
- Złamanie kompresyjne/złamanie osteoporotyczne kręgów.
- W wyniku osteoporozy lub przerzutów.
- Kręgozmyk znacznego stopnia.
- Zespół mięśnia gruszkowatego: powoduje objawy podobne do rwy kulszowej (L5/S1).
- Ciężka choroba podstawowa (rzadko):
- przerzuty do kości
- choroby nowotworowe kręgosłupa
- szpiczak mnogi
- zapalenie trzonów kręgów i przestrzeni międzykręgowej
- tętniak aorty brzusznej
- guzy śródrdzeniowe.
- Zesztywniające zapalenie stawów kręgosłupa (ZZSK) i inne spondyloartropatie.
Wywiad lekarski
- Identyfikacja sygnałów ostrzegawczych.
- Od chwili pojawienia się bólu okolicy lędźwiowo-krzyżowej i w przebiegu leczenia należy w szczególności uwzględnić psychospołeczne i związane z pracą czynniki ryzyka.
- Czas trwania dolegliwości (ostre/podostre/przewlekłe).
- Promieniowanie:
- korzeniowe (związane z dermatomem w przypadku uszkodzenia nerwu rdzeniowego)
- pseudokorzeniowe (np. tylko pośladkowe lub do bliższej części uda w przypadku zablokowania stawu krzyżowo-biodrowego).
- Przebyte choroby/operacje kręgosłupa.
- Subiektywna teoria choroby.
- Należy aktywnie pytać o objawy towarzyszące.
- Częste przy przewlekłym bólu pleców.
- Przykładowe objawy: bóle głowy, nadużywanie alkoholu, dolegliwości żołądkowo-jelitowe, gorączka, spadek masy ciała.
- Dotychczas przeprowadzone działania terapeutyczne.
Badanie fizykalne
- Jeśli w wywiadzie lekarskim nie stwierdzono czerwonych flag i pacjenci opisują ból pleców bez obecnych lub przeszłych oznak ucisku nerwu (objawy towarzyszące, takie jak promieniowanie bólu do kończyny dolnej), wystarcząjące jest przeprowadzenie badań podstawowych.
Badania podstawowe
- Ocena:
- ogólny stan fizyczny, ograniczenie sprawności fizycznej, postawa, ułożenie miednicy, deformacje/skrzywienie kręgosłupa, oznaki urazu, wygląd skóry
- Palpacja miejscowa mięśni w okolicy kręgosłpua lędźwiowego pod kątem tkliwości i napięcia.
- Miejscowy ból uciskowy lub opukowy wyrostka kolczystego.
- Podejrzenie złamania.
- Test kierunkowy ruchomości: zgięcie do przodu, do tyłu i do boku kręgosłupa lędźwiowego
- Wartość diagnostyczna jest ograniczona, ale pomaga w monitorowaniu przebiegu choroby.
- Objaw Lasègue'a, ewentualnie uzupełniony testem Bragarda.
- Radikulopatia lub naciągnięcie nerwu.
- Badanie stawu krzyżowo-biodrowego:
- palpacja miejscowa
- prowokacja bólu poprzez kompresję stawu:
- przykładowy sposób prowadzenia badania: pacjent w pozycji leżącej na plecach; badający układa dłonie na prawym i lewym kolcu biodrowym przednim górnym pacjenta; nacisk dłoni w kierunku bocznym prowadzi do ucisku stawu krzyżowo-biodrowego
- zamiennie test Patricka (FABER).
Specjalne techniki badania
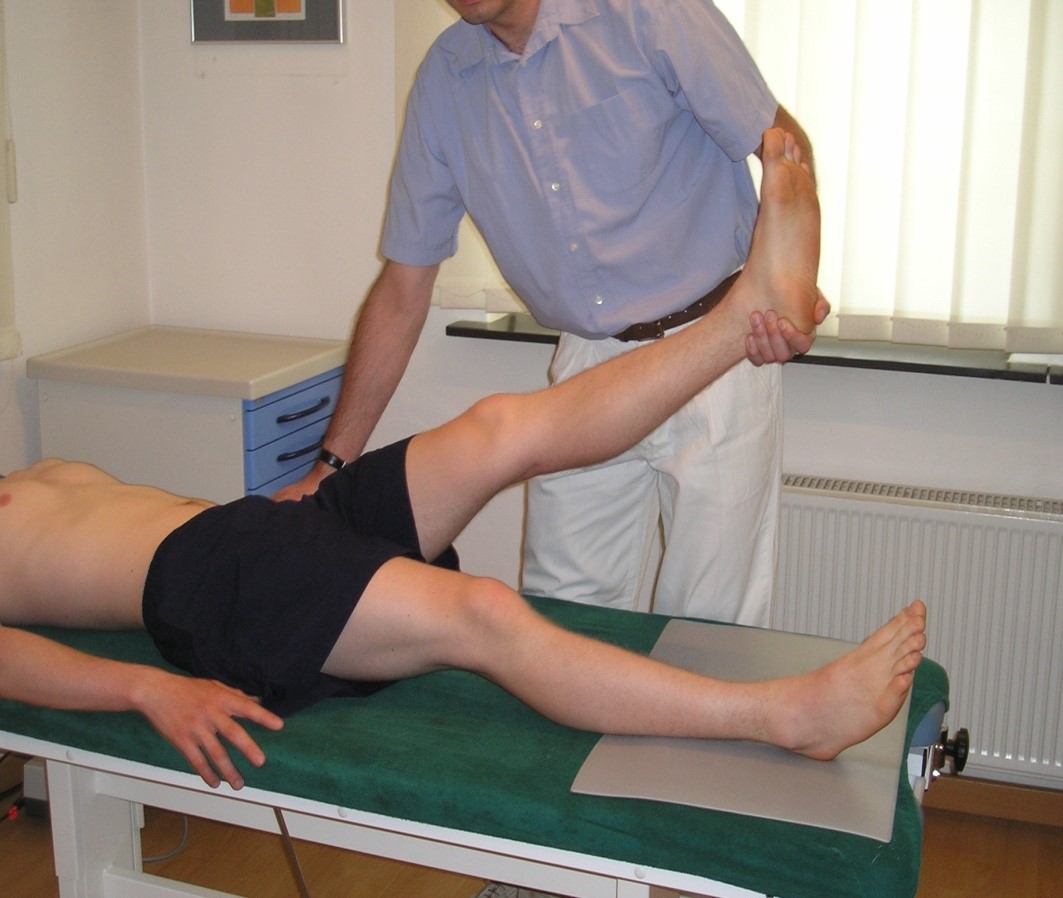
Test Lasègue'a
- Test Lasègue'a4:
- procedura: pacjent w pozycji leżącej na plecach; Należy powoli unosić wyprostowaną w stawie kolanowym kończynę do ok. 60 stopni lub do momentu, gdy ruch nie może być kontynuowany z powodu bólu
- jeśli wystąpi lub nasili się promieniowanie bólu poniżej kolana, test jest dodatni (L4, L5 i S1): należy podać, do którego miejsca promieniuje ból (czułość ok. 90%, swoistość 30–40 %)
- ciągnięcie w tylnej części uda przy zespole krótkiego ścięgna udowego występuje często i nie jest spowodowane zajęciem korzeni nerwowych
- skrzyżowany objaw Lasègue'a:
- promieniowanie bólu do drugiej kończyny
- odwrócony objaw Lasègue'a (objaw rozciągania nerwu udowego; nie jest to badanie rutynowe):
- Pacjent w pozycji leżącej na brzuchu, należy powoli podnosić kończynę (rozciągając biodro)
- wynik jest dodatni w przypadku bólu promieniującego do przednio-przyśrodkowej powierzchni uda (L3) oraz przednio-przyśrodkowo do biodra i górnej części uda (L2) – ewentualnie dodatni również w przypadku rwy kulszowej L4
- wynik jest dodatni również w razie meralgii z parestezjami.
- procedura: pacjent w pozycji leżącej na plecach; Należy powoli unosić wyprostowaną w stawie kolanowym kończynę do ok. 60 stopni lub do momentu, gdy ruch nie może być kontynuowany z powodu bólu
- Badanie neurologiczne (siła/czucie/odruchy) w przypadku podejrzenia udziału korzeni nerwowych:
- zgięcie podeszwowe stawu skokowego: chodzenie na palcach stóp (S1)
- zgięcie grzbietowe stawu skokowego: chodzenie na piętach (L5)
- w szczególności należy sprawdzić grzbietowe zgięcie dużego palca u nogi, ponieważ łatwiej tutaj stwierdzić niedobory siły niż w całym stawie skokowym
- prostowanie kolana: przykucnięcie na jednej nodze i wstanie (L4)
- badanie czucia: dermatomy L4, L5 i S1
- wskazówka: po przyśrodkowym brzegu brzegu stopy (L4) i bocznie po grzbiecie stopy (L5) i po bocznym brzegu stopy (S1)
- odruch rzepkowy (L4) i odruch ze ścięgna Achillesa (S1).
- Patrz także tabela Ból dolnego odcinka kręgosłupa, charakterystyczne mięśnie i odruchy na potrzeby diagnostyki neurologicznej.
- Test Patricka (FABER):
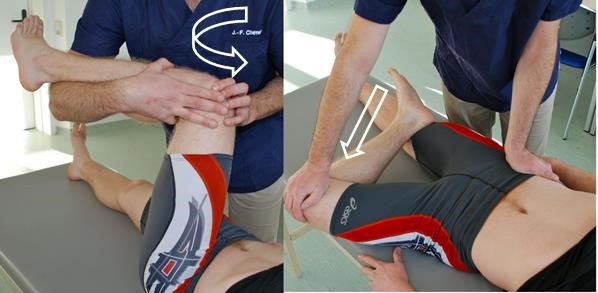 Test Patricka
Test Patricka- najpierw należy wykluczyć udział stawu biodrowego poprzez wymuszoną rotację wewnętrzną
- następnie należy odwieść poprzez nacisk kończynę zgiętą w stawie kolanowym i obrócić na zewnątrz, przytrzymując miednicę po przeciwnej stronie; stopa kończyny zgiętej może znajdować się obok lub na kolanie drugiej kończyny; udo służy jako dźwignia, za pomocą której nacisk przenoszony jest na staw krzyżowo-biodrowy poprzez staw biodrowy.
Badania uzupełniające
- Tylko do diagnostyki różnicowej w przypadku sygnałów ostrzegawczych, np:
- CRP oraz leukocyty w przypadku podejrzenia zapalenia trzonów kręgów i przestrzeni międzykręgowej
- elektroforeza przy podejrzeniu guza plazmatycznokomórkowego
- OB oraz LDH przy podejrzeniu nowotworu.
Diagnostyka specjalistyczna
Badania obrazowe
- U pacjentów z utrzymującym się ograniczającym aktywność lub postępującym bólem dolnego odcinka kręgosłupa (po 4–6 tygodniach) pomimo leczenia zgodnego z wytycznymi, należy zweryfikować wskazania do diagnostyki obrazowej.
- Nie należy wykonywać powtórnych badań obrazowych bez istotnej zmiany w obrazie klinicznym.
- RM:
- przy objawach korzeniowych.
- RTG:
- przy podejrzeniu kręgozmyku, złamania lub guza/przerzutów.
Wskazania do skierowania do specjalisty/szpitala
- Przy podejrzeniu zespołu ogona końskiego, wyraźnych lub postępujących niedowładach - przyjęcie do szpitala w trybie pilnym.
- W przypadku utrzymujących się sygnałów alarmowych, których nie można wyjaśnić samodzielnie, należy niezwłocznie skierować pacjenta do specjalisty (ortopedy, neurologa, neurochirurga).
- W przypadku znacznych ograniczeń czynnościowych, postępujących dolegliwości bólowych lub przedłużającej się niezdolności do pracy (6–8 tygodni lub dłużej) należy wdrożyć leczenie multimodalne i interdyscyplinarne (neurologiczne, fizjoterapeutyczne i psychoterapeutyczne).
Wskazania do leczenia rehabilitacyjnego
- Główne wskazanie:
- profilaktyka, eliminacja, zmniejszenie, wyrównanie, zapobieganie nasileniu lub złagodzenie skutków niepełnosprawności lub konieczności opieki.
- Inne wskazania:
- upośledzenie aktywności i uczestnictwa w życiu społecznym z powodu choroby
- znaczne zagrożenie zdolności do pracy i zarobkowania
- już istniejące ograniczenie zdolności dopracy i zarobkowania
- zagrożenie potrzebą opieki
- wymagające leczenia następstwa choroby
- grożąca lub istniejąca niepełnosprawność z powodu choroby.
- Konieczna jest zdolność i motywacja do rehabilitacji.
Leczenie
Cele leczenie
- Złagodzenie bólu i powrót do normalnej aktywności.
- Zapobieganie przejściu w stan przewlekły i długotrwałej niezdolności do pracy.
Ogólne informacje o leczeniu
- Jeśli istnieje konkretna przyczyna, należy zastosować terapię celowaną.
- Ból należy leczyć wcześnie w sposób wielodyscyplinarny.
- Jeśli ból utrzymuje się dłużej niż 6 tygodni, pacjentom należy zaproponować terapię multimodalną, która łączy terapię bólu, psychoterapię i kinezyterapię.
- Ruch zamiast odpoczynku w łóżku.
- Pacjentów należy zachęcać do utrzymywania aktywności fizycznej i odradzać odpoczynek w łóżku.
- Należy prowadzić ciągłą edukację i motywować pacjenta do prowadzenia zdrowego stylu życia, który obejmuje regularną aktywność fizyczną.
- Środki przeciwbólowe: tyle, ile potrzeba, tak mało, jak to możliwe.
- Niesteroidowe leki przeciwzapalne są najczęściej zalecanymi środkami przeciwbólowymi.
- Patrz niżej Farmakoterapia
- Masaż, akupunktura i inne środki bierne.
- Należy unikać wszystkiego, co sprzyja bierności, lub należy stosować te środki tylko w połączeniu z działaniami aktywizującymi.
- Zaleca się takie dostosowanie sytuacji zawodowej we współpracy pracownika z pracodawcą, aby w najbliższej przyszłości pacjenci mogli kontynuować aktywność zawodową lub wznowić pracę..
- Należy opracować plan działań zapobiegawczych w przypadku zaostrzenia bólu, a pacjenci powinni w dalszym ciągu otrzymywać regularną opieką.
Komentarz
- Każdy trudny do leczenia ból przewlekły zaczynał się jako ból ostry. Dlatego zaleca się intensywne leczenie bólu obarczonego wysokim ryzykiem przewlekłości tak wcześnie, jak to możliwe– kiedy można na niego jeszcze skuteczniej oddziaływać.
Zalecenia dla pacjentów
- Unikać odpoczynku w łóżku.
- Uruchamianie.
- Wczesne, stopniowe uruchamianie po fazie ostrej w decydujący sposób zapobiega przejściu w stan przewlekły.
- Należy rozważyć stopniową reintegrację.5
- Analgezja.
- Aby pomóc w stopniowym uruchamianiu można sięgnąć po środki przeciwbólowe.
- Preferowaną grupą leków stanowią NLPZ.
- Ciepło.
- Leczenie ciepłem okazało się korzystne w łagodzeniu bólu i przynosi nieznaczną poprawę czynnościową.6
- Rezygnacja z obciążenia.
- Należy unikać podnoszenia dużych ciężarów i ruchów skrętnych.
- Trening:
Farmakoterapia
- Niesteroidowe leki przeciwzapalne (NLPZ) są najczęściej zalecanymi środkami przeciwbólowymi.
- Nie należy przekraczać dawki dobowej ibuprofenu (1,2 g), diklofenaku (100 mg) lub naproksenu (750 mg).
- Jeśli efekt jest niewystarczający, dawkę można na krótko zwiększyć do 2,4 g ibuprofenu, 150 mg diklofenaku lub 1,25 g naproksenu, uwzględniając i w razie potrzeby stosując profilaktykę możliwych działań niepożądanych. Co do zasady, NLPZ należy stosować w najmniejszej skutecznej dawce przez jak najkrótszy czas.
- NLPZ nie należy podawać pozajelitowo.
- Jeśli NLPZ są przeciwwskazane lub nie są tolerowane, można stosować inhibitory COX-2 lub metamizol (np. etorykoksyb 60 mg lub metamizol 500 mg).
- Paracetamol nie powinien być stosowany w leczeniu nieswoistego bólu dolnej części pleców.
- Nie należy stosować środków rozluźniających mięśnie.
- W leczeniu nieswoistego bólu dolnej części pleców nie należy stosować gabapentyny, pregabaliny, topiramatu ani karbamazepiny.
- W leczeniu nieswoistego bólu dolnego odcinka kręgosłupa nie należy stosować leków przeciwdepresyjnych.
- Leki przeciwdepresyjne można stosować w leczeniu przewlekłego nieswoistego bólu okolicy lędźwiowo-krzyżowej przy towarzyszącej depresji lub zaburzeniach snu.
- Opioidy (np. tilidyna/nalokson 50/4 mg - lek niedostępny w Polsce) można stosować w leczeniu przewlekłego nieswoistego bólu okolicy lędźwiowo-krzyżowej jako opcja terapeutyczna przez 4–12 tygodni.
- Dobór środków.
- Preparaty galenowe (apteczne) o opóźnionym uwalnianiu lub o przedłużonym czasie działania (w Polsce niedostępne).
- Preferowane przyjmowanie doustne, w razie przeciwwskazań ewentualnie systemy transdermalne.
- Należy rozpoczynać od małej dawki, stopniowo zwiększając ją w zależności od skuteczności i tolerancji.
- Nie należy stosować „w razie potrzeby” analgetyków opioidowych bez opóźnionego uwalniania.
- Opioidy można również stosować jako długoterminową opcję terapeutyczną w leczeniu przewlekłego nieswoistego bólu okolicy lędźwiowo-krzyżowej, jeśli w trakcie ograniczonej czasowo terapii (4–12 tygodni) nastąpiło istotne klinicznie zmniejszenie bólu i/lub odczuwanej niesprawności fizycznej przy braku lub niewielkiej liczbie działań niepożądanych.
- Terapię opioidami należy regularnie poddawać ponownej ocenie, w przypadku przewlekłego bólu okolicy lędźwiowo-krzyżowej najpóźniej po 3 miesiącach.
- Opioidy należy stosować w długotrwałym leczeniu przewlekłego, nieswoistego bólu okolicy lędźwiowo-krzyżowej jedynie jako element całościowej koncepcji terapeutycznej.
- Krótko-, średnio- i długoterminowe stosowanie analgetyków opioidowych powinno być ograniczone do pacjentów, u których na podstawie oceny medycznej/psychologicznej/fizjoterapeutycznej istotny jest komponent somatyczny w rozwoju i utrzymywaniu się bólu i niewystarczająca odpowiedź na leczenie niefarmakologiczne.
- Dobór środków.
Leczenie niefarmakologiczne
- Jeżeli u pacjentów z podostrym i przewlkełym nieswoistym bólem okolicy lędźwiowo-krzyżowej mniej intensywne leczenie oparte na dowodach naukowych okaże się niewystarczająco skuteczne, należy zastosować programy terapii multimodalnej.
- Akupunktura.
- W leczeniu przewlekłego nieswoistego bólu okolicy lędźwiowo-krzyżowej można stosować akupunkturę.
- Bez odpoczynku w łóżku.
- Pacjentom należy odradzić odpoczynek w łóżku.
- Ruch i kinezyterapia.
- Można zastosować kinezyterapię połączoną z działaniami edukacyjnymi zgodnie z zasadami terapii behawioralnej, wspierającej aktywność fizyczną.
- Rehabilitacja i trening funkcjonalny
- Pacjentom należy zalecić udział w rehabilitacji grupowej lub treningu funkcjonalnym w następująych sytuacjach:
- Utrzymujące się ograniczenia w czynnościach życia codziennego.
- Zagrożenie reintegracji zawodowej.
- Pacjentom należy zalecić udział w rehabilitacji grupowej lub treningu funkcjonalnym w następująych sytuacjach:
- „Szkoła pleców”:
- Tzw. szkoła pleców to program profilaktyki i rehabilitacji schorzeń kręgosłupa, który łączy elementy fizjoterapii (terapia manualna/gimnastyka lecznicza) i edukacji w podejściu interdyscyplinarnym.
- Program oparty na podejściu biopsychospołecznym można stosować w przypadku przedłużającego się (>6 tygodni) lub nawracającego nieswoistego bólu okolicy lędźwiowo-krzyżowej
- Pojęcie „szkoła pleców” nie jest zastrzeżone, dlatego trudno jest wypowiadać się na temat jakości i skuteczności takich programów; za przestarzałą uważa się tzw. klasyczną szkołę pleców, która uczy nienaturalnych postaw, które rzekomo odciążają plecy podczas codziennych czynności; tak zwane podnoszenie odpowiednie dla pleców jest wskazane tylko w przypadku większych ciężarów.
- Techniki relaksacyjne (progresywna relaksacja mięśni, progressive muscle relaxation - PMR):
- Metodę napinania i rozluźniania określonych grup mięśni należy stosować w leczeniu przewlekłego nieswoistego bólu okolicy lędźwiowo-krzyżowej.
- Ergoterapia:
- działania z zakresu terapii zajęciowej można stosować jako część programów terapii multimodalnej.
- Terapia manualna:
- w leczeniu można zastosować manipulację/ćwiczenia uruchamiające.
- Masaż:
- Masaż można stosować w połączeniu ze środkami aktywizującymi.
- Ciepło:
- W leczeniu nieswoistego bólu dolnej części pleców w ramach autoterapii można stosować terapię ciepłem, w połączeniu z działaniami aktywizującymi.
- Psychoterapia behawioralna:
- terapię poznawczo-behawioralną należy stosować w ramach programów ćwiczeń ruchowych lub koncepcji terapii multimodalnej.
Działania niezalecane
- Odradza się wszelkie inne metody, oprócz wymienionych w rozdziale Leczenie niefarmakologiczne.
- Nie są zalecane m.in.:
- TENS
- kinesiotaping (taśmy kinezjologiczne)
- urządzenia do trakcja (wyciąg)
- iniekcje okołostawowe/dostawowe
Leczenie inwazyjne
- W leczeniu nieswoistego bólu okolicy lędźwiowo-krzyżowej nie należy stosować:
- leczenia przezskórnego (np. iniekcje do punktów spustowych)
- zabiegów operacyjnych
- Operacja jest wskazana tylko w przypadku swoistego bólu okolicy lędźwiowo-krzyżowej, np. przy przepuklinie krążka międzykręgowego z niedowładami.
DMP przewlekłego bólu pleców
- Programy zarządzania chorobą (Disease Management Program – DMP) są ustrukturyzowanymi programami leczenia, których celem jest pomoc przewlekle chorym pacjentom w kontrolowaniu ich choroby oraz poprawa i utrzymanie jakości życia.12
- Pacjenci włączeni do programu13:
- pacjenci z przewlekłym nieswoistym bólem okolicy lędźwiowo-krzyżowej z istotnym upośledzeniem czynnościowym w stopniu II-IV w kwestionariuszu pacjenta Chronic Pain Grade14 w trakcie prowadzonego leczenia.
- Pacjenci wykluczeni z programu13:
- pacjenci ze swoistą przyczyną, np. guzem lub złamaniem
- pacjenci, u których ból pleców zakwalifikowano jako chorobę zawodową zgodnie z przepisami o chorobach zawodowych.
- DMP w przewlekłym bólu pleców obejmuje13:
- planowanie leczenia
- na podstawie sytuacji psychicznej i somatycznej
- działania terapeutyczne, m.in.:
- edukacja na temat biopsychospołecznego podejścia do choroby
- indywidualne działania terapeutyczne, takie jak gimnastyka lecznicza i metody relaksacyjne
- leki
- lekarskie badania kontrolne
- m.in. ocena nasilenia bólu, ograniczeń czynnościowych i psychospołecznych czynników stresowych
- stopień osiągnięcia wspólnie ustalonych celów, zwłaszcza w zakresie aktywności fizycznej
- kontrola konieczności kontynuacji leków przeciwbólowych, jeżeli są stosowane przez ponad 4 tygodnie
- współpraca między różnymi poziomami opieki.
- lekarz specjalista, leczenie szpitalne, świadczenia rehabilitacyjne
- planowanie leczenia
Zapobieganie
- Aktywność fizyczna i ruch.
- W ramach profilaktyki lub w celu skrócenia epizodów bólu dolnego odcinka kręgosłupa i okresów niezdolności do pracy chorym należy zalecać aktywność fizyczną.
- Forma ruchu powinna wynikać z indywidualnych preferencji i uwarunkowań pacjenta.
- Edukacja (informacje/szkolenia).
- Informacje i szkolenia, oparte na biopsychospołecznym modelu choroby, na temat rozwoju i przebiegu bólu okolicy lędźwiowo-krzyżowej – należy je włączyć do profilaktyki.
- Działania w miejscu pracy.
- Środki stosowane w miejscu pracy (ergonomiczne projektowanie, zapobieganie określonym zachowaniom, promowanie zadowolenia z pracy) powinny być stosowane w ramach profilaktyki bólu okolicy lędźwiowo-krzyżowej.
Przebieg, powikłania i rokowanie
Przebieg
- W jednym z badań dotyczących przewlekłego bólu pleców we wczesnej fazie (pierwszy epizod bólu utrzymującego się przez >3 miesiące), 35% chorych było wolnych od bólu po 9 miesiącach, a 42% po 12 miesiącach.15
- Przebieg bólu okolicy lędźwiowo-krzyżowej w czasie od punktu początkowego, po 6 tygodniach, po 6 miesiącach i po 12 miesiącach pod względem nasilenia bólu i ograniczeń czynnościowych (skala 0–100 punktów; 100 punktów = w pełni wykształcony ból)16:
- Ból: 51–33–26–23
- Ograniczenie czynnościowe: 27–21–18–17.
Powikłania
- Ograniczenia aktywności społecznej i zwolnienia lekarskie mogą prowadzić do zmiany zachowań i poczucia choroby oraz depresji.
- Trwała niezdolność do pracy.
Rokowanie
- Ryzyko przewlekłości wzrasta wraz liczbą dni bólowych.
- Negatywne czynniki prognostyczne w nieswoistym bólu dolnego odcinka kręgosłupa.
- Po leczeniu w poradni rehabilitacyjnej lub poradni leczenia bólu, około 50% pacjentów jest w stanie ponownie wrócić do pracy.
Dalsze postępowanie
- W trakcie zwolnienia lekarskiego:
- Wizyty kontrolne zwykle co tydzień
- Należy zmotywować osoby chore do szybkiego powrotu do pracy
- Nie należy wystawiać zwolnień lekarskich z powodu nieswoistego bólu okolicy lędźwiowo-krzyżowej na okres dłuższy niż 1 tydzień (dłuższe zwolnienie lekarskie jest czynnikiem ryzyka przewlekłości).
- Należy promować aktywność fizyczną mimo bólu.
- W razie potrzeby należy zaplanować ćwiczenia we współpracy z fizjoterapeutą.
- Jeśli niezdolność do pracy trwa dłużej niż 6 tygodni, należy zbadać możliwości reintegracji społeczno-zawodowej.
- Jeśli niezdolność do pracy trwa dłużej niż 4–6 tygodni, należy ocenić wskazania do rehabilitacji.
Informacje dla pacjentów
O czym należy poinformować pacjentów, u których występuje utrzymujący sie ból pleców?
- O znaczeniu aktywności fizycznej i samodzielnych ćwiczeń.
- Nie wystarczą jedynie środki bierne, takie jak akupunktura czy masaż.
- O znaczeniu czynników ryzyka psychospołecznego i zawodowego, które sprzyjają rozwojowi stanu przewlekłego.
- Patrz Zalecenia dla pacjentów.
Materiały edukacyjne dla pacjentów
Ilustracje

Test Patricka (FABER)

Test Lasègue'a
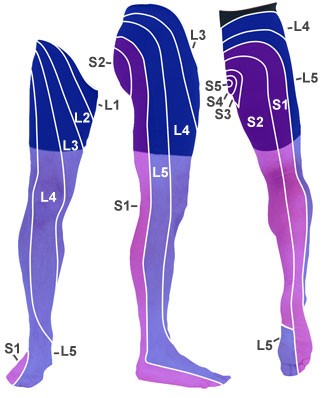
Dermatomy
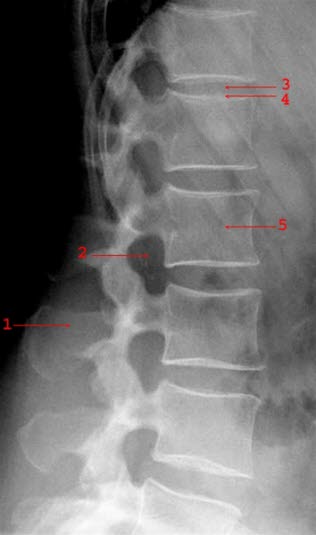
Kręgosłup lędźwiowy z boku: wyrostek kolczysty (1), otwór międzykręgowy (2), krążek międzykręgowy (3), płytka graniczna pokrywająca trzon kręgu (4), trzon kręgu (5)
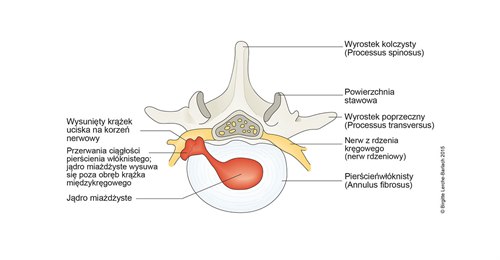
Wypadnięcie krążka międzykręgowego (jądra krążka), wydostającego się przez rozdarcia w pierścieniu (widok z góry)
Źródła
Piśmiennictwo
- Agencja Oceny Technologii Medycznych i Taryfikacji. Profilaktyka przewlekłych bólów kręgosłupa. Raport nr OT.423.3.2019. bip.aotm.gov.pl
- Kinkade S. Evaluation and treatment of acute low back pain. Am Fam Physician. 2007; 75: 1181-8. PubMed
- Verhagen AP, Downie A, Popal N, et al. Red flags presented in current low back pain guidelines: a review. Eur Spine J. 2016 Sep; 25(9): 2788-802. www.ncbi.nlm.nih.gov
- van der Windt DA, et al. Physical examination for lumbar radiculopathy due to disc herniation in patients with low-back pain. Cochrane Database Syst Rev. 2010. www.ncbi.nlm.nih.gov
- Staal JB, Hlobil H, Twisk JWR, et al. Graded activity for low back pain in occupational health care. Ann Intern Med. 2004; 140: 77-84. annals.org
- French SD, Cameron M, Walker BF, et al. Superficial heat or cold for low back pain. Cochrane Database of Systematic Reviews. 2006, Issue 1. Art. No.: CD004750. pubmed.ncbi.nlm.nih.gov
- Schaafsma FG, Whelan K, van der Beek AJ, et al. Physical conditioning as part of a return to work strategy to reduce sickness absence for workers with back pain. Cochrane Database of Systematic Reviews. 2013, Issue 8. Art. No.: CD001822. DOI: 0.1002/14651858.CD001822.pub3 pubmed.ncbi.nlm.nih.gov
- Smith BE, Littlewood C, May S. An update of stabilisation exercises for low back pain: a systematic review with meta-analysis. BMC Musculoskelet Disord. 2014 Dec 9; 15: 416. doi: 10.1186/1471-2474-15-416. bmcmusculoskeletdisord.biomedcentral.com
- Patti A, Bianco A, Paoli A, et al. Effects of Pilates exercise programs in people with chronic low back pain: a systematic review. Medicine (Baltimore). 2015; 94(4): e383. PMID: 25634166 PubMed
- Cramer H, Lauche R, Haller H, Dobos G. A systematic review and meta-analysis of yoga for low back pain. Clin JPain. 2013; 29: 450-60. pmid: 23246998 PubMed
- Sherman KJ, Cherkin DC, Erro J, et al. Comparing yoga, exercise, and a self-care book for chronic low back pain: A randomized, controlled trial. Ann Intern Med. 2005; 143: 849-56. www.ncbi.nlm.nih.gov
- Gesundheitsinformation. Was sind Disease-Management-Programme (DMP)? Stand 17.04.20. Letzter Zugriff 16.12.22. www.gesundheitsinformation.de
- Gemeinsamer Bundesausschuss. DMP-Anforderungen-Richtlinie. Stand 01.10.22. Letzter Zugriff 16.12.22. www.g-ba.de
- Klasen BW, Hallner D, Schaub C, et al. Validation and reliability of the German version of the Chronic Pain Grade questionnaire in primary care back pain patients. Psychosoc Med. 2004. www.ncbi.nlm.nih.gov
- Costa LCM, Maher CG, McAuley JH, et al. Prognosis for patients with chronic low back pain: inception cohort study. BMJ. 2009; 339: b3829. BMJ (DOI)
- Costa LMC, Maher CG, Hancock MJ, et al. The prognosis of acute and persistent low-back pain: a meta-analysis. CMAJ. 2012; 184(11): 613-24. www.ncbi.nlm.nih.gov
Opracowanie
- Katarzyna Kosiek (recenzent)
- Tomasz Tomasik (redaktor)
- Lino Witte (recenzent/redaktor)
- Jean-François Chenot (recenzent/redaktor)
