Informacje ogólne
Definicja
- Wewnętrzna powierzchnia ściany klatki piersiowej i powierzchnia płuc są pokryte odpowiednio opłucną ścienną i trzewną. Pomiędzy nimi znajduje się przestrzeń opłucnowa, która fizjologicznie zawiera tylko około 0,1 ml płynu na kilogram masy ciała i panuje w niej podciśnienie.
- W wyniku wielu patologii, w opłucnej może pojawić się płyn i mieć postać:
- przesięku
- spowodowany wzrostem ciśnienia hydrostatycznego w naczyniach opłucnej ściennej, przenikania plynu przesiękowego z jamy otrzewnej, zmniejszenia ciśnienia osmotycznego bądź onkotycznego krwi
- wysięku
- powstający w wyniku nowotworów lub stanów zapalnych
- chłonkotoku
- wysięk opłucnowy utworzony przez chłonkę
- krwiaka
- przedostanie się krwi do jamy opłucnej
Częstość występowania
- Ze względu na różnorodność możliwych przyczyn, objaw ten występuje stosunkowo często.
- Najczęstsze przyczyny to urazy, niewydolność serca, zatorowość płucna, marskość wątroby, zapalenie płuc, nowotwory złośliwe i gruźlica.
Etiologia
- Przesięk
- powstaje w wyniku wzrostu ciśnienia hydrostatycznego w naczyniach opłucnej ściennej, przenikania plynu przesiękowego z jamy otrzewnej, zmniejszenia ciśnienia osmotycznego bądź onkotycznego krwi
- płyn: przejrzysty, słomkowy, pH >7,35, nieskie stężenie LDH, niska zawartość białka, niska cytoza (limfocyty)
- przyczyny:
- Wysięk
- powstający przede wszystkim w wyniku nowotworów lub stanów zapalnych
- płyn:
- w infekcji: przejrzysty, pH >7,2, LDH <1000 IU/l, glc >2,2 mmol/l, brak bakterii w posiewie
- w przebiegu gruźlicy: surowiczy lub ropny, wysokie stężęnie białka, wysoka cytoza (limfocyty)
- ropniak: mętny, cuchnący, bakterie w posiewie
- przyczyny:
- zapalenie płuc
- gruźlica
- nowotwory
- zatorowość płucna
- polekowo - amiodaron, beta-blokery, alkaloidy sporyszu, L-tryptofan, metotreksat, nitrofurantoina, fenytoina
- przyczyny autoimmunologiczne - RZS, toczeń rumieniowaty układowy
- stan po radioterapii klatki piersiowej
- zawał serca
- zapalenie trzustki
- przyczyny jatrogenne
- Chłonkotok
- wysięk opłucnowy utworzony przez chłonkę spowodowany uszkodzeniem przewodu piersiowego lub dużego naczynia chłonnego
- płyn: mlecznobiały, bezwonny, zawierający chylomikrony, triglicerydy >1,24 mmol/l, cholesterol <2,59 mmol/l
- UWAGA: konieczne odróżnienie od pseudochylothorax – powstaje w wyniku nagromadzenia kryształów cholesterolu w długo utrzymującym się płynie w jamie opłucnej w przebiegu gruźlicy lub ropniaka; stężenie cholesterolu >6,45 mmol/l, obecne kryształy cholesterolu, triglicerydy <0,56 mmol/l
- przyczyny:
- nowotwory (najczęściej chłoniaki)
- urazy
- przyczyny jatrogenne (zwłaszcza operacje przełyku)
- limfangioleiomiomatoza
- amyloidoza
- Krwiak
- przedostanie się krwi do jamy opłucnej
- płyn: hematokryt płynu ≥50% hematokrytu krwi obwodowej
- przyczyny:
- uraz
- przyczyny jatrogenne (zabiegi operacyjne)
ICD-10
- J90 Wysięk opłucnowy niesklasyfikowany gdzie indziej
- J91 Wysięk opłucnowy w przebiegu chorób sklasyfikowanych gdzie indziej
- J94 Inne choroby opłucnej
- J94.0 Wysięk opłucnowy mleczowy
- J94.2 Krwiak opłucnej
- R09.1 Zapalenie opłucnej
- A15 Gruźlica układu oddechowego, potwierdzona bakteriologicznie i histologicznie
- A16 Gruźlica układu oddechowego, niepotwierdzona bakteriologicznie lub histologicznie
Diagnostyka różnicowa
- Obrzęk płuc
- Zawał mięśnia sercowego
- Nowotwory
- Urazy
- Zapalenie płuc
- Gruźlica
- Zatorowość płucna
- Leki
- amiodaron
- beta-blokery
- alkaloidy sporyszu
- L-tryptofan
- metotreksat
- nitrofurantoina
- fenytoina
- Przyczyny autoimmunologiczne
- Stan po radioterapii klatki piersiowej
- Zapalenie trzustki
- Niewydolność serca
- Marskość wątroby
- Zwężenie zastawki mitralnej
- Zaciskające zapalenie osierdzia
- Hipoalbuminemia
- Zespół żyły głównej górnej
- Zespół nerczycowy
- Niedoczynność tarczycy
- Przyczyny jatrogenne
- Limfangioleiomiomatoza
- Amyloidoza
Wywiad lekarski
Duszność
- Objaw wiodący
- Częstość oddechów, zależność od pozycji, duszność zmuszająca do przyjęcia pozycji siedzącej lub stojącej, duszność w spoczynku, duszność przy mówieniu
Ból w klatce piersiowej
- Ból jest zwykle opisywany jako ostry i kłujący, nasila się przy głębokim wdechu i często promieniuje do ramienia oraz może zmniejszać się wraz ze wzrostem ilości płynu w opłucnej
Krwioplucie
- W przypadku nowotworów złośliwych, zatoru płucnego, gruźlicy
Objawy niewydolności serca
- Oprócz obrzęku płuc również obrzęki kończyn dolnych, napady nocnego ciężkiego oddechu, nykturia
Gorączka
- Wskazuje zarówno na zakażenie, jak i nowotwór złośliwy
Podejrzenie nowotworu złośliwego
- Gorączka, nocne poty, utrata masy ciała
Wodobrzusze
- Niewydolność wątroby, nowotwory
Podejrzenie choroby zakrzepowo-zatorowej
- Zwiększone ryzyko w ciąży, w okresie okołoporodowym i połogu, po operacji, w przypadku długotrwałego unieruchomienia, podczas przyjmowania doustnych środków antykoncepcyjnych, zakrzepicy w kończynach dolnych, zakażenia, choroby nowotworowej, niewydolności serca, udaru i trombofilii
Gruźlica
- Nocne poty, gorączka, krwioplucie, utrata masy ciała, kaszel
Uraz
- Niedawna operacja klatki piersiowej lub jamy brzusznej
- Uraz
Substancje szkodliwe i używki
- W szczególności nikotyna
Przyjmowane leki
- Przede wszystkim amiodaron, beta-blokery, alkaloidy sporyszu, L-tryptofan, metotreksat, nitrofurantoina, fenytoina
Wywiad rodzinny
- W odniesieniu do nowotworów złośliwych i innych częstych chorób
Badanie przedmiotowe
Informacje ogólne
Gorączka
- Zapalenie płuc, gruźlica, nowotwór złośliwy, ropniak
Osłuchiwanie
- Ściszony lub niemal niesłyszalny szmer oddechowy
- Drżenie głosowe niemal niewyczuwalne przy dużych ilościach płynu
Opukiwanie
- Odgłos opukowy stłumiony, jeżeli objętość wysięku wynosi min. 300 ml.
Szczególne objawy
Objawy niewydolności serca
- Obrzęki obwodowe, obrzęk płuc, poszerzenie żył szyjnych
Objawy zatorowości płucnej
- Tachypnoe (przyśpieszony oddech), tachykardia, niedociśnienie aż do wstrząsu, jednostronny obrzęk kończyny dolnej
Wodobrzusze
- Przyczyny wątrobowe
Hepatosplenomegalia
- Choroby nowotworowe
Limfadenopatia
- Choroby nowotworowe
Badania uzupełniające
W gabinecie lekarza rodzinnego
Badania laboratoryjne
- Morfologia krwi, CRP, parametry czynności nerek (mocznik, kreatynina), parametry czynności wątroby (GGTP, ALP, ALT, AST, bilirubina, albuminy), krzepliwość (INR, PTT)
Badanie ultrasonograficzne
- Czuła metoda wykrywania płynu w opłucnej (od około 20 ml)
- Niekiedy uwidocznienie zgrubienia/guza opłucnej
- Stanowi uzupełnienie badania fizykalnego, jest czułe i łatwe w użyciu.1-2
- Badanie to dużo lepiej sprawdza się w wykrywaniu wysięku opłucnowego niż badanie RTG
RTG klatki piersiowej
- Płyn w opłucnej można wykryć w projekcji tylno-przedniej, jeżeli obecne jest co najmniej 200 ml płynu, a na zdjęciach w projekcji bocznej już przy 50 ml płynu1
- W przypadku nagromadzenia dużej ilości płynu może dojść do przemieszczenia śródpiersia
- W ponad 80% przypadków niewydolności serca występuje obustronny przesięk opłucnowy
Diagnostyka specjalistyczna
TK
- Wykrywa mniejsze objętości płynu opłucnowego niż badanie RTG, pomaga rozróżnić wysięk opłucnowy od zgrubienia opłucnej i uzyskać wstępne informacje o możliwych przyczynach3
- Angio-TK jest szczególnie istotna w wykrywaniu zatorowości płucnej
Nakłucie opłucnej
- W celach diagnostycznych i/lub terapeutycznych, zwykle pod kontrolą USG
- Badanie płynu: kliniczno-biochemiczne (pH, białko, LDH), cytologiczne, mikrobiologiczne (barwienie metodą Grama, posiew bakteryjny i test antybiotykooporności; barwienie i specjalne posiewy w zależności od sytuacji klinicznej i historii choroby oraz, w razie potrzeby, molekularne metody genetyczne do wykrywania prątków)
- Różnicowanie przesięku/wysięku, chłonkotoku
- W przypadku krwistego wysięku opłucnowego zakłada się, że wysięk ma charakter złośliwy, dopóki nie wykryje się innej przyczyny (za pomocą cytologii, RTG, TK, biopsji opłucnej, bronchoskopii, torakoskopii)
- Swoistość diagnostyczna badania cytologicznego w wykrywaniu komórek nowotworowych w wysiękach opłucnowych jest bardzo różna (50–90%) i zależy nie tylko od rozległości choroby nowotworowej i rodzaju materiału do badania, ale także od doświadczenia badającego
- Po udanym nakłuciu opłucnej i ewakuacji płynu, należy zawsze wykonać kontrolne badanie obrazowe (RTG, ewentualnie tomografię komputerową klatki piersiowej) w celu wykluczenia jatrogennej odmy opłucnowej i/lub krwiaka opłucnej lub braku rozprężenia płuca
- Po zbyt szybkim usunięciu dużej ilości płynu opłucnowego (objętość materiału z nakłucia >1,5 l), istnieje ryzyko jednostronnego rozprężeniowego obrzęku płucnego, który może wiązać się ze śmiertelnością do nawet 20%
Bronchoskopia
- Szczególnie istotna w podejrzeniu nowotworu wewnątrzoskrzelowego
Torakoskopia
- Wskazaniami do torakoskopii są wysięki opłucnowe o niejasnej etiologii lub podejrzenie przerzutów w obrębie opłucnej z ujemnym wynikiem badania cytologicznego
- Czułość diagnostyczną można zwiększyć dzięki badaniu patomorfologicznemu tkanki uzyskanej podczas torakoskopii
Biopsja opłucnej
- Biopsja opłucnej może być konieczna, jeśli wyniki badań obrazowych i analizy płynu opłucnowego są niejednoznaczne4 - biopsja igłowa opłucnej pod kontrolą TK o wysokiej czułości4
Mediastinoskopia
- W przypadku powiększonych węzłów chłonnych możliwość morfologicznego potwierdzenia raka płuca z czułością 80–90%
Leczenie
Wskazania do hospitalizacji
- W każdym przypadku obecności istotnie klinicznej objętości płynu w opłucnej
Zalecenia
- Leczenie zależy bezpośrednio od przyczyny obecności płynu
- Pacjenci niestabilni i w stanie krytycznym wymagają natychmiastowej interwencji
- elewacja górnej części ciała, tlenoterapia bierna, leczenie odwadniajace i antybiotykoterapia lub też nakłucie opłucnej w zależności od etiologii i objawów
Metody leczenia wysięku opłucnowego o charakterze złośliwym
- Leczenie najczęściej ma charakter paliatywny
Lecznicze nakłucie opłucnej
- W przypadku narastania objętości płynu i towarzyszących objawów
- Nawrót wysięku u większości chorych
- Powtarzane nakłucia zalecane jedynie u pacjentów z krótkim prognozowanym czasem przeżycia
Cewniki opłucnowe założone na stałe
- Zakładane na stałe tunelizowane cewniki opłucnowe stały się w ostatnich latach standardem w paliatywnym leczeniu przewlekłych wysięków opłucnowych
- Zalecane szczególnie w przypadku braku rozprężenia płuca, nawracającego wysięku opłucnowego i pogorszenia stanu ogólnego pacjenta
- Znaczna poprawa jakości życia i zmniejszenie duszności
Pleurodeza
- Zalecana w przypadku nawracającego wysięku
- Jako środków sklerotyzujących do chemicznej pleurodezy używa się zarówno substancji przeciwnowotworowych (np. bleomycyny), jak i substancji bez działania przeciwnowotworowego (np. talku).
- Bleomycyna i tetracyklina są mniej skuteczne niż talk.
- Najskuteczniejszą metodą jest pleurodeza talkiem pod kontrolą torakoskopii
Pleurektomia
- Pleurektomia jest wskazana u wybranych objawowych pacjentów z lepszym rokowaniem (np. z rakiem piersi), u których bez powodzenia wykonano kilka zabiegów pleurodezy chemicznej
Leczenie wysięku opłucnowego w pozaszpitalnym zapaleniu płuc
- Skuteczny drenaż należy wykonać natychmiast w przypadku przejrzystego wysięku o pH <7,2, objawów przemawiających za organizacją, obecności wysięku ropnego, wykrycia bakterii w opłucnej lub obecności ropniaka opłucnej
- W przypadku wysięku przegrodowego i nieskutecznego drenażu lub ropniaka, należy przeprowadzić interdyscyplinarne konsultacje ze specjalistą chirurgii klatki piersiowej na temat VATS (torakoskopia z asystą wideo) u pacjentów, którzy pod względem czynnościowym kwalifikują się do operacji. Jeśli VATS nie jest wskazana lub pożądana, należy podjąć próbę leczenia za pomocą podania doopłucnowego t-PA lub DNAzy
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
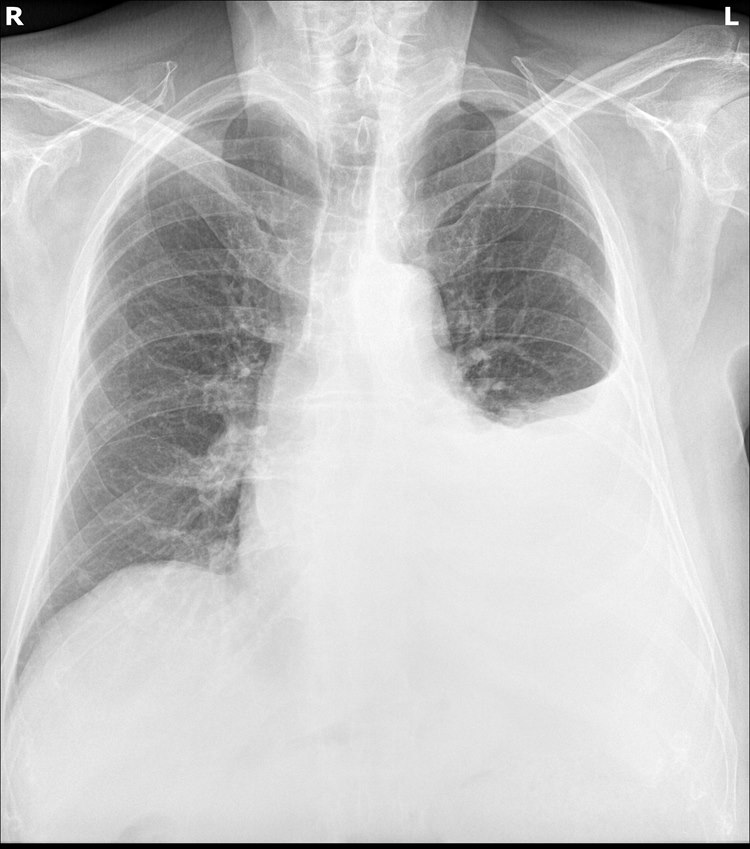
Krwiak lewej opłucnej
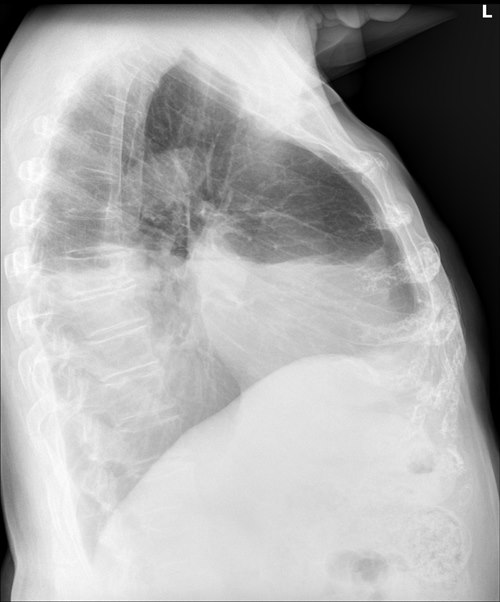
Krwiak lewej opłucnej
Źródła
Piśmiennictwo
- Marczak J, Majewski S, Białas A. Płyn w jamie opłucnej (hydrothorax). W: Wielka Interna. Pulmonologia, s. 424-440. Red. Antczak A. Wyd II, Medical Tribune Polska. Warszawa, 2020.
- Hooper C, et al. Investigation of a unilateral pleural effusion in adults: British Thoracic Society pleural disease guideline 2010. thorax.bmj.com
- Lichtenstein D, Goldstein I, Mourgeon E et al. Comparative Diagnostic Performances of Auscultation, Chest Radiography, and Lung Ultrasonography in Acute Respiratory Distress Syndrome. The Journal of the American Society of Anesthesiologists 2004. anesthesiology.pubs.asahq.org
- Saguil A, Wyrick K, Hallgren J. Diagnostic Approach to Pleural Effusion. American Family Physician 2014. www.aafp.org
- Jany B, Welte T. Pleural effusion in adults—etiology, diagnosis, and treatment. Dtsch Arztebl Int 2019; 116: 377-386. doi:10.3238/arztebl.2019.0377 DOI
Autorzy
- Lekarz Natalia Jagiełła, (redaktor)
- Anna Grzeszczuk, Prof. dr hab. n. med., specjalista chorób zakaźnych, Klinika Chorób Zakaźnych i Neuroinfekcji, Uniwersytet Medyczny w Białymstoku (recenzent)
- Sławomir Chlabicz, Prof. dr hab. n. med., specjalista medycyny rodzinnej, Uniwersytet Medyczny w Białymstoku (redaktor)
- Miriam Spitaler, Dr med. univ., Ärztin für Allgemeinmedizin, Innsbruck/Österreich
