Informacje ogólne
- O ile nie zaznaczono inaczej, niniejszy artykuł został oparty na tych źródłach.1-3
Definicja
- Dyskomfort/dolegliwości w okolicy odbytu i odbytnicy, szczególnie podczas defekacji.
- Możliwe objawy to krwawienie (jasnoczerwona krew), ból, pieczenie, świąd i wypadanie odbytnicy.
Anatomia
- Kanał odbytu ma długość 3–5 cm. U mężczyzn jest dłuższy niż u kobiet. Dotyczy to zwłaszcza kobiet, które urodziły dziecko.
- Linia grzebieniasta, położona około 2 cm w kierunku bliższym od odbytu, wyznacza patofizjologicznie istotną granicę między nabłonkiem płaskim odbytu a błoną śluzową odbytnicy.
- W odcinku dalszym od linii grzebieniastej błona śluzowa posiada wolne zakończenia nerwowe włókien bólowych somatyczno-nocyceptywnych. W kierunku bliższym błona śluzowa jest w dużej mierze niewrażliwa na ból i posiada jedynie trzewne nocyceptory.
Epidemiologia
- Częsty problem w gabinecie lekarza rodzinnego.
- Dolegliwości częściej występują u kobiet niż u mężczyzn.
Kryteria diagnostyczne
- Świąd okołoodbytniczy
- Miejscowo wilgotna skóra i sączenie.
- Często długo się utrzymuje, gdyż rozwija się błędne koło świądu, drapania i dalszego swędzenia. Infekcja jest rzadką przyczyną tych dolegliwości.
- Krwawienie z odbytu i odbytnicy
- Krwawienie jest najczęściej spowodowane hemoroidami, szczelinami lub polipami.
- Inne możliwe przyczyny to choroba uchyłkowa, przewlekłe nieswoiste zapalenia jelit oraz rak okrężnicy i odbytnicy.
- Objawy ostrzegawcze
- Zaawansowany wiek, utrata masy ciała, niedokrwistość z niedoboru żelaza, rodzinna predyspozycja do chorób zapalnych lub raka okrężnicy i odbytnicy, a także uporczywe krwawienie z odbytu i odbytnicy pomimo leczenia schorzenia sklasyfikowanego jako łagodne.
Przyczyna konsultacji
- Niewielu pacjentów szuka porady lekarskiej.
- Jeśli pacjenci decydują się na wizytę u lekarza, często mają nasilone objawy lub obawiają się poważnej choroby.
ICD–10
- K62.9 Choroba odbytu i odbytnicy, nieokreślona.
- L29.0 świąd odbytu.
- R19 Inne objawy i dolegliwości dotyczące przewodu pokarmowego i jamy brzusznej.
- R19.8 Inne określone objawy dotyczące przewodu pokarmowego i jamy brzusznej.
- R52.9 Ból, nieokreślony.
Diagnostyka różnicowa
Diagnostyka różnicowa świądu odbytu
- Patrz artykuł świąd odbytu.
- Najczęstszy objaw w proktologii
- Dotyczy do 5% populacji.
- Możliwe przyczyny:
- Nadmierna lub niedostateczna higiena.
- Substancje drażniące w żywności.
- Biegunka.
- Hemoroidy lub inna choroba odbytu (patrz poniżej).
- Zapalne choroby skóry, np.:
- wyprysk, np. w przebiegu alergii kontaktowych lub atopowego zapalenia skóry
- liszaj twardzinowy i zanikowy
- liszaj płaski
- łuszczyca.
- Infekcje:
- grzybicze, np. drożdżyca
- pasożytnicze, np. owsica – najczęstsza przyczyna u dzieci
- bakteryjne, np. okołoodbytnicze paciorkowcowe zapalenie skóry (S. pyogenes lub S. pneumoniae), Haemophilus influenzae, Staphylococcus aureus, Yersinia, Shigella
- łupież rumieniowy
- Giardia lamblia
- mięczak zakaźny
- świerzb.
- Nowotwory:
- choroba Bowena
- erytroplazja Queyrata
- pozasutkowa postać choroby Pageta
- histiocytoza z komórek Langerhansa
- choroba Hodgkina
- rak płaskonabłonkowy
- rak gruczołu krokowego, rak okrężnicy i odbytnicy
- gruczolaki potowe.
- Endokrynologiczno–metaboliczne/zapalne:
- niedobór żelaza (uogólniony świąd)
- zapalne choroby jelit
- cukrzyca
- zespół Sjögrena.
- Psychogenne (patrz także artykuł świąd):
- świąd somatoformiczny
- depresja.
- Rumień polekowy.
- Neuropatyczne:
- np. w przypadku ucisku korzeni nerwów lędźwiowo–krzyżowych.
Diagnostyka różnicowa nietrzymania stolca
- Patrz artykuł nietrzymanie stolca (niedomykalność odbytu).
- Głównie z powodu związanego z wiekiem osłabienia funkcji zwieracza odbytu.
- U kobiet często w wyniku uszkodzenia mięśnia zwieracza odbytu podczas porodu.
- Występuje nawet u 10% osób starszych.
- Często związany ze schorzeniami odbytu – takimi jak hemoroidy, wyprysk odbytu, stan po pęknięciu krocza.
- Objawy mogą być różne: od nietrzymania gazów, minimalnego wycieku stolca i trudności w oczyszczaniu odbytu, do powtarzającej się enkoprezy (nietrzymania stolca).
- Leczenie: pierwszy wybór stanowi leczenie przyczyny nietrzymania stolca, np. leczenie operacyjne pęknięcia krocza. W leczeniu objawowym przewlekłego nietrzymania stolca wystarczające są zazwyczaj środki ogólne, takie jak zmiana diety, trening toaletowy, pielęgnacja odbytu i fizjoterapia, uzupełnione w razie potrzeby o biofeedback i elektrostymulację odbytu. Rzadziej wskazane są zabiegi inwazyjne, takie jak neurostymulacja czy wszczepienie wypełniaczy.
Choroby naczyniowe
Hemoroidy
- Najczęstsza przyczyna dyskomfortu w okolicy odbytu.
- Etiopatogeneza jest w dużej mierze niewyjaśniona.
- Ostatecznie nie udało się potwierdzić znaczenia większości czynników, które wcześniej uważano za predysponujące.
- Nadciśnienie wrotne np. sprzyja rozwojowi żylaków odbytu, ale nie guzków krwawniczych.
- Nie udowodniono jednoznacznie zaburzeń czynnościowych zwieracza odbytu jako czynnika sprzyjającego powstawaniu hemoroidów.
- Hipoteza czy powstawaniu hemoroidów sprzyjają dieta niskobłonnikowa, zaparcia albo ciąża, pozostaje dyskusyjna.
- Kluczową rolę mogą odgrywać przetoki tętniczo–żylne, hiperwaskularyzacja i zwiększone wypełnienie podnabłonkowego splotu naczyniowego.
- W przebiegu choroby splot żył odbytniczych wydaje się być coraz bardziej przesunięty dystalnie, a na końcowym etapie dochodzi do degeneracji włókien elastycznych i mięśniowych splotu naczyniowego.
- Rozważa się również rolę czynników zapalnych.
- Ostatecznie nie udało się potwierdzić znaczenia większości czynników, które wcześniej uważano za predysponujące.
- Mogą występować epizody obecności jasnoczerwonej krwi na stolcu lub bardziej intensywne krwawienia powodujące widoczne zanieczyszczenia muszli klozetowej. Często historia choroby jest długa i doprowadza do trwałych zmian w okolicy odbytu.
- W badaniu przedmiotowym można zaobserwować wypadające hemoroidy (guzki krwawnicze).
Zakrzepica żył odbytu
- Jest to zakrzepica żylna okolicy zewnętrznej odbytu, często błędnie nazywana zakrzepowymi hemoroidami zewnętrznymi.
- Przebiega najczęściej z ostrym bólem.
- Może być widoczny jeden lub więcej niebieskawych, bolesnych guzków; w przypadku pęknięcia naczynia może wystąpić krwiak, a niekiedy krwawienie z zakrzepami.
- Leczenie zwykle nie jest konieczne ze względu na przeważnie łagodny przebieg i często samoistne wyleczenie.
Choroby spowodowane mechanicznie
Wypadnięcie odbytu
- Wysunięta część ma maksymalną długość 2 cm.
- Składa się z błony śluzowej i skóry kanału odbytu i zwykle towarzyszy wypadającym hemoroidom (hemoroidalne wypadanie odbytu).
- Może dotyczyć całego obwodu kanału odbytu lub tylko jego części.
- W czasie badania palpacyjnego kanału odbytu można wsunąć palec obok wypadnięcia maksymalnie na 1–2 cm.
- Pod wpływam nacisku na odbytnicę dochodzi do jej wysunięcia.
- Leczenie jak w przypadku hemoroidów.
Wypadanie odbytnicy
- Może osiągnąć długość około 10 cm. Wysuwają się wszystkie warstwy ściany odbytnicy.
- W czasie badania palpacyjnego kanału odbytu można wsunąć palec obok wypadnięcia aż do zwieracza.
- Pod wpływem nacisku na odbytnicę dochodzi do jej wysunięcia.
- Niepowikłane wypadnięcie może być odprowadzone ręcznie.
- Skuteczne wyleczenie wymaga zwykle interwencji chirurgicznej.
Obniżenie narządu rodnego u kobiet
- Obniżenie pęcherza moczowego (cystocele), odbytu (rektocele), jelita cienkiego i/lub grubego (enterocele), pochwy lub macicy.
- Obniżenia niskiego stopnia są często bezobjawowe.
- W zaawansowanych przypadkach obniżenia narządu rodnego, pęcherz moczowy i odbytnica mogą nie opróżniać się prawidłowo.
- Rektocele może być wyczuwalne w badaniu przez odbyt i pochwę jako wypukłość przedniej ściany odbytnicy w kierunku pochwy.
Szczelina odbytu
- Szczeliny odbytu występują czasem u małych dzieci oraz kobiet po porodzie i są zwykle spowodowane zaparciami. Nieleczone mają często charakter nawrotowy.
- Jest to nagłe, bolesne pęknięcie błony śluzowej. Defekacja powoduje ból, a na stolcu widoczna jest świeża krew.
- Może wystąpić sączenie, świąd i miejscowy obrzęk.
- U pacjentów leżących na plecach szczelina prawie zawsze znajduje się „na godzinie 6”.
- W przewlekłej szczelinie widoczna jest przerośnięta brodawka odbytu oraz fałd skórny na brzegu odbytu (fałd brzeżny).
- Często występuje zwiększone napięcie zwieracza wewnętrznego, powodujące skurcz odbytu.
Zapalenie i zakażenie
Ropnie okołoodbytnicze
- Bolesne i nawracające.
- Objawy nasilają się, gdy chory siedzi lub porusza się. Można zaobserwować obrzęk i zaczerwienienie, ale zazwyczaj nie towarzyszą objawy ogólne.
- Typowe zmiany zapalne mogą być widoczne na zewnątrz odbytu lub przy palpacji odbytnicy.
- Przetoki i ropnie odbytu mogą wystąpić jako objawy choroby Leśniowskiego–Crohna i wrzodziejącego zapalenia jelita grubego.
Wyprysk odbytu
- W wyniku zwiększonej wilgotności i/lub na skutek nadkażenia bakteryjnego lub grzybiczego może pojawić się wyprysk okołoodbytniczy.
- Może towarzyszyć takim chorobom odbytu jak przetoki, szczeliny, częściowe wypadnięcie odbytu lub występować w przypadku zakażeń ginekologicznych. Choroby skóry takie jak wyprysk atopowy lub alergiczny wyprysk kontaktowy mogą również wystąpić w okolicy odbytu.
- Leczenie jest uzależnione od przyczyny.
Okołoodbytowy trądzik odwrócony (hidradenitis suppurativa, acne inversa)
- Częste, ale rzadko rozpoznawane, przewlekłe zapalenie w mieszkach włosowych fałdów skórnych.
- Może prowadzić do powstawania blizn, bólu i ograniczenia ruchomości odbytu, wyzwalając problemy natury psychologicznej.
- Przyczyna jest niejasna.
- Do rozwoju choroby przyczyniają się:
- Powikłania:
- róża
- ropowica tkanek miękkich z następową sepsą
- obrzęk limfatyczny (słoniowacizna w okolicy narządów płciowych)
- w przypadku zmian w okolicy narządów płciowych i odbytu
- w rzadkich przypadkach może dojść do powstania raka płaskonabłonkowego
- zwężenia cewki moczowej, odbytu i odbytnicy
- przetoki okołoodbytnicze i okołocewkowe.
- Leczenie
- adalimumab (inhibitor TNF–alfa, rekombinowane ludzkie przeciwciało monoklonalne o działaniu immunomodulującym) jest jedynym dopuszczonym lekiem w umiarkowanym i nasilonym trądziku odwróconym
- inne możliwości
- wycięcie chirurgiczne
- leczenie laserem ablacyjnym
- miejscowe lub ogólnoustrojowe antybiotyki.
Zapalenie odbytnicy
- Może być spowodowane przewlekłym zapaleniem jelit, radioterapią, antybiotykoterapią, alergiami lub infekcjami.
- Objawy obejmują nagłą potrzebę wypróżnienia, bolesne parcie na stolec, skurcze okrężnicy i odbytnicy z bólem brzucha i odbytu podczas wypróżniania, krew w stolcu, ewentualnie wydzielinę z odbytu.
- Okolica odbytu jest obolała. Po defekacji pacjenci mają niekiedy uczucie niepełnego opróżnienia jelita.
- Badanie palpacyjne odbytnicy powoduje ból.
- Rozpoznanie stawiane jest na podstawie rektoskopii.
- Zapalenie odbytnicy przenoszone drogą płciową (weneryczne)
- Zakażenie przenosi się podczas stosunku analnego.
- Trudne do odróżnienia od zapalenia odbytnicy z innych przyczyn ze względu na podobny obraz kliniczny.
- Zapalenie odbytnicy jest powszechne wśród mężczyzn uprawiających seks z mężczyznami (MSM).
- Przyczyną są zwykle patogeny przenoszone drogą płciową, takie jak wirus Herpes simplex (HSV) typu 2, zakażenie Neisseria gonorrhoeae, Chlamydia trachomatis (u mężczyzn/u kobiet) oraz Treponema pallidum.
- Zobacz też artykuł choroby przenoszone drogą płciową u mężczyzn uprawiających seks z mężczyznami.
Brodawki narządów płciowych (Condylomata acuminata)
- Małe, charakterystycznie ukształtowane brodawki w okolicy anogenitalnej.
- Wywołują je wirusy brodawczaka ludzkiego (HPV) typu 6 i 11. HPV jest przenoszony drogą płciową.
- Szczególnie częste w grupie wiekowej 20–24 lata.
- Zazwyczaj nie powodują dyskomfortu, ale mogą ulec podrażnieniu lub zacząć krwawić na skutek urazów mechanicznych.
- Leczone miejscowo przez nałożenie środków cytotoksycznych lub immunosupresyjnych, ewentualnie krioterapię, chirurgię laserową lub elektrodyssekcję. Zakażeniu można zapobiec stosując prezerwatywę. Dostępna profilaktyka – dziewięciowalentna szczepionka przeciwko HPV.
Przetoki
Przetoka odbytu
- Przyczyną jest najczęściej wcześniejszy ropień odbytu, przewlekła choroba zapalna jelit, uraz porodowy, miejscowe zakażenie, nowotwór złośliwy, napromieniowanie lub interwencja chirurgiczna w obrębie odbytnicy.
- Często zaczyna się w wewnętrznym kanale odbytu, a kończy na skórze w okolicy odbytu.
- Wydzielina pojawia się etapami.
- Częste sączenie i wyprysk okolicy odbytu.
- Otwór zewnętrzny może być widoczny, otwór wewnętrzny może być ewent. wyczuwalny palpacyjnie 1–2 cm wewnątrz kanału odbytu przy linii grzebieniastej.
Przetoka odbytniczo–pochwowa
- Przetrwała przetoka odbytniczo–pochwowa wymaga zwykle korekcji chirurgicznej.
- W niektórych przypadkach konieczne jest wytworzenie stomii.
Nowotwory
Rak odbytnicy
- Objawy zależą od umiejscowienia i zwykle pojawiają się w zaawansowanym stadium choroby.
- Najczęstsze (późne) objawy to zmieniony wygląd/kształt stolca, uczucie niecałkowitego wypróżnienia, niedokrwistość, krew lub śluz w stolcu oraz ból podczas wypróżniania.
- Guz może być wykryty w badaniu palpacyjnym odbytnicy.
- Rozpoznanie stawiane jest na podstawie rektoskopii i biopsji.
Dysplazja odbytu i rak odbytu
- Rak odbytu występuje rzadko, częściej u osób z zakażeniem HIV.
- Główne objawy to świąd, krwawienie i wyczuwalny palpacyjnie guz w okolicy odbytu.
- Zwykle guz ma wygląd polipowaty i może mieć twardą konsystencję.
- Diagnostyka: badanie per rectum, rektoskopia z biopsją i badaniem histopatologicznym, a także endosonografia i ewentualnie TK.
Napadowy ból odbytu
- Nagle pojawiający się, krótkotrwały, skurczowy ból w odbytnicy.
- Najczęściej występuje w nocy.
- Predysponowane są osoby z zaburzeniami psychicznymi, takimi jak depresja oraz dolegliwościami psychosomatycznymi, np. kobiety z przewlekłym bólem w podbrzuszu.
- Terapia, oparta na biopsychospołecznym modelu choroby, jest zwykle multimodalna i obejmuje zarówno interwencje psychoterapeutyczne, jak i fizjoterapeutyczne.
Choroby gruczołu krokowego
Zapalenie gruczołu krokowego, przewlekłe
- Przewlekłe zapalenie gruczołu krokowego, zwane również przewlekłym zespołem bólowym miednicy, występuje stosunkowo często.
- Należy je odróżnić od ostrego zapalenia prostaty (patrz poniżej), przewlekłego bakteryjnego zapalenia prostaty i bezobjawowego zapalenia prostaty.
- Należy dokonać różnicowania na zapalny i niezapalny przewlekły zespół bólowy miednicy.
- Występują zmienne objawy. Ból jest zlokalizowany w przestrzeni miednicy mniejszej i może promieniować do moszny, pachwiny, pleców lub brzucha. Możliwy jest ból podczas lub po wytrysku.
- Występują problemy z mikcją takie jak: ból, problemy z opróżnianiem pęcherza, nykturia, parcie na pęcherz, wysiłkowe nietrzymanie moczu, wydzielina z cewki moczowej oraz hematospermia.
- Występuje bolesność uciskowa gruczołu krokowego.
- Leczenie
- Antybiotykoterapia empiryczna budzi kontrowersje.
- W przypadku czynnościowej przeszkody podpęcherzowej ewentualnie bloker receptorów alfa.
- Leczenie objawowe zaburzeń mikcji, np. w przebiegu nadreaktywności pęcherza moczowego.
Ostre zapalenie gruczołu krokowego
- Częstość występowania wynosi około 2 przypadki na 1000 mężczyzn rocznie.
- Występuje silny ból miednicy mniejszej promieniujący do zewnętrznych narządów płciowych, brzucha lub pleców, gorączka, dreszcze, pogorszenie stanu ogólnego, dysuria, częstomocz i ewentualnie upośledzenie/osłabienie strumienia moczu. Możliwe jest zatrzymanie moczu.
- Występuje bolesność uciskowa gruczołu krokowego.
- Diagnostyka:
- staranne badanie per rectum w celu oceny stanu gruczołu krokowego
- badanie moczu: leukocyty i azotyny w moczu ze środkowego strumienia
- w przypadku gorączki i pogorszenia stanu ogólnego: morfologia krwi 8–parametrowa i posiewy krwi
- posiew moczu
- podwyższone CRP.
- Leczenie antybiotykami (fluorochinolony są lekami z wyboru); w razie potrzeby hospitalizacja.
Wywiad lekarski
- Pytania dotyczące różnych problemów zdrowotnych wskazanych powyżej.
Badanie fizykalne
Szczelina
- Patrz artykuł szczelina odbytu.
- Badanie jest utrudnione ze względu na znaczną bolesność.
- W ponad 90% przypadków szczelina jest umiejscowiona dokładnie w kierunku tylnej części ciała.
- Przewlekła szczelina
- Szczelinę uznaje się za przewlekłą, jeśli utrzymuje się przez 3 miesiące lub dłużej.
- W okolicy dalszej może powstać niewielka wypukłość skóry.
- Często konieczne jest leczenie chirurgiczne.1
Dermatologiczne zmiany skórne
- Wyprysk.
- Wykwity.
- Infekcje.
Hemoroidy
- Hemoroidy zawsze mają swoje źródło wewnątrz kanału odbytu, ale mimo to rozróżnia się hemoroidy zewnętrzne, pokryte skórą i hemoroidy wewnętrzne, pokryte błoną śluzową.
- Stopień 1: nie ma wypadania, a hemoroidy nie są widoczne przy oglądaniu odbytu.
- Stopień 2: wypadają w trakcie defekacji, cofają sie samoistnie.
- Stopień 3: są widoczne na zewnątrz odbytu, wymagają ręcznego odprowadzenia.
- Stopień 4: nie ma możliwości ręcznej repozycji.
- Jeśli hemoroidy znajdują się wewnątrz, zwykle nie można ich wyczuć palpacyjnie.
Badania uzupełniające
U specjalistów
Proktoskopia
- Na przykład w celu potwierdzenia obecności hemoroidów lub zapalenia odbytu.
Rektoskopia
Kolonoskopia
Wskazania do skierowania do specjalisty
- Podejrzenie choroby nowotworowej, przewlekłe zapalne choroby jelit.
- W celu diagnostyki endoskopowej.
- W celu leczenia operacyjnego, np. przetoki.
Środki i zalecenia
- Krwawienia:
- głównie z powodu hemoroidów
- należy wykluczyć proces złośliwy.
- Bóle:
- ewentualnie leczenie zaparć
- unikanie długich wizyt w toalecie
- ewentualnie leki przeciwbólowe lub maści w celu łagodzenia objawów.
- Zabieg operacyjny jest wskazany w przypadku:
- Środki ogólne, np. w przypadku zaparć, hemoroidów lub nietrzymania stolca:
- przyjmowanie odpowiedniej ilości płynów
- dieta wysokobłonnikowa
- regularna aktywność fizyczna, w tym ćwiczenia dna miednicy.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
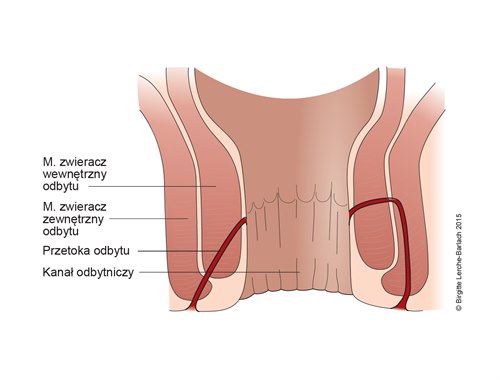
Przetoki odbytu
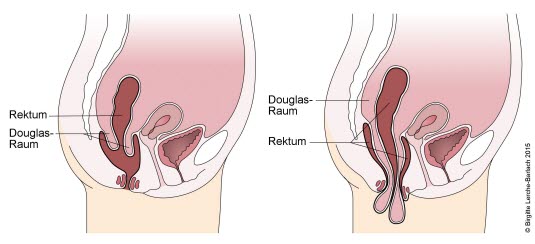
Wypadanie odbytnicy
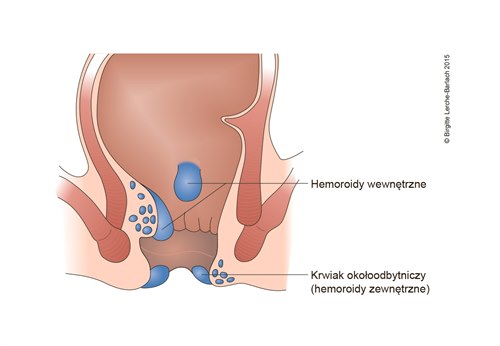
Hemoroidy
Źródła
Piśmiennictwo
- Fargo M.V., Latimer K.M. Evaluation and management of common anorectal conditions, Am Fam Physician 2012, 85: 624-30, pubmed.ncbi.nlm.nih.gov
- Foxx-Orenstein A.E., Umar S.B., Crowell M.D. Common Anorectal Disorders, Gastroenterol Hepatol (NY) 2014, 10(5): 294-301, www.ncbi.nlm.nih.gov
- American College of Gastroenterology. ACG Clinical Guideline: Management of Benign Anorectal Disorders, Am J Gastroenterol 2014, 109: 1141-57, PMID: 25022811, PubMed
Opracowanie
- Honorata Błaszczyk (recenzent)
- Tomasz Tomasik (redaktor)
- Thomas M. Heim (recenzent/redaktor)
