Streszczenie
- Definicja: Nowotwór złośliwy wywodzący się z endometrium.
- Częstość występowania: Najczętszy nowotwór narządu rodnego u kobiet, roczna zapadalność ok. 15 na 100 000 kobiet.
- Objawy: Krwawienie pomenopauzalne (najczęstszy wczesny objaw), ból lub objawy miejscowego nacieku wskazują na wysokie zaawansowanie kliniczne.
- Obraz kliniczny: We wczesnych stadiach chroba ograniczona do mięśniowki trzonu macicy. Dalszy rozwój choroby poprzez miejscowe naciekanie szyjki macicy i pochwy oraz struktur miednicy mniejszej. Przerzuty do lokalnych węzłów chłonnych miednicznych i okołoaortalnych. Przerzuty odległe najczęściej do wątroby i płuc.
- Diagnostyka: Złoty standard: histeroskopia z wyłyżeczkowaniem jamy macicy.
- Leczenie: Podstawą postępowania jest leczenie chirurgicznie. Jako leczenie uzupełniające w zaawansowanych stadiach - uzupełniająca brachy/teleradioterapia lub radiochemioterapia.
Informacje ogólne
Definicja
- Nowotwór endometrium to złośliwy nowotwór wywodzący się z błony śluzowej macicy, jest najczęstszym nowotworem narządu rodnego u kobiet
- Większość z nich to gruczolakoraki endometrioidalne (ok. 85% przypadków) - raki typu I o korzystniejszym rokowaniu
- Rzadziej występującym typem są raki surowicze, jasnokomórkowe, mieszane, raki odróżnicowane/niezróżnicowane, mięsaki i guzy neuroendokrynne - rak typu II o znacznie gorszym rokowaniu
- Ze względu na zdecydowaną przewagę gruczolakoraków endometrioidalnych, niniejszy artykuł odnosi się głównie do tej grupy nowotworów
Analiza stopnia zaawansowania
- Ocena stopnia zaawansowania (według FIGO) opiera się na ocenie przedoperacyjnej i jest decydująca dla dalszego leczenia
- Po badaniu histologicznym guz jest klasyfikowany według stopnia zróżnicowania jako G1 (wysoko zróżnicowany), G2 (średnio zróżnicowany) lub G3 (nisko zróżnicowany lub niezróżnicowany).
- FIGO I: guz ograniczony do trzonu macicy
- FIGO IA: brak nacieku lub naciekanie <50% mięśniówki
- FIGO IB: naciekanie ≥50% mięśniówki
- klasyfikacja TNM: T1a i T1b
- FIGO II: rak nacieka podścielisko szyjki macicy, bez rozprzestrzeniania się poza macicę
- klasyfikacja TNM: T2
- FIGO III: rozprzestrzenianie się miejscowe i/lub regionalne
- FIGO IIIA: nacieka błonę surowiczą lub przydatki (T3A)
- FIGO IIIB: nacieka pochwę lub przymacicza lub narządy miednicy - jelito, pęcherz moczowy bez zajęcia śluzówki (T3B)
- FIGO IIIC: przerzuty do regionalnych węzłów chłonnych (N1)
- FIGO IV
- FIGO IVA: naciek śluzówki pęcherza moczowego i/lub odbytnicy (T4)
- FIGO IVB: przerzuty odległe (M1) lub do pozaregionalnych węzłów chłonnych (N2)
- FIGO I: guz ograniczony do trzonu macicy
- Schemat rozsiewu
- bezpośredni wzrost w dół do szyjki macicy i/lub do przymacicz i jamy brzusznej
- rozprzestrzenianie się przez jajowody do jamy brzusznej
- limfogenny rozsiew do węzłów chłonnych miednicy lub paraaortalnych
- hematogenny rozsiew, najczęściej do wątroby lub płuc
Częstość występowania
- Drugi najczęstszy nowotwór ginekologiczny po raku sutka, najczęstszy nowotwór kobiecego narządu rodnego
- Roczny wskaźnik zapadalności wynosi około 14,8/100 000, współczynnik śmiertelności wynosi 2,5/100 000
- Szczyt zapadalności przypada na 69. rok życia
- Przed 40. rokiem życia występuje bardzo rzadko i prawie wyłącznie u kobiet z zespołem policystycznych jajników.
- U 90% pacjentek występuje po 50. roku życia
Etiologia i patogeneza
Podział histopatologiczny
- Rak endometrioidny
- gruczolakorak powstający na podłożu atypowego rozrostu endometrium
- stanowi 85% przypadków raka endometrium
- rokowanie najczęściej korzystne
- najczęściej u kobiet z hiperestrogenizmem i wysokim wskaźnikiem BMI
- wykazuje ekspresję receptorów erstrogenowych i progesteronowych
- Rak surowiczy
- rak zbudowany z komórek z atypią dużego stopnia
- powstaje najczęściej na bazie polipa endometrialnego lub atroficznego endometrium u kobiet w wieku pomenopauzalnym
- stanowi 3-10% raków endometrium
- większość wykazuje obecność mutacji p53
- agresywny przebieg, odpowiedzialne za około 40% zgonów w przypadku raka endometrium
- Rak jasnokomórkowy
- stanowi <5% przypadków raka endometrium
- wszystkie zaliczane do stopnia zróżnicowania G3
- agresywny przebieg
- Rak niezróżnicowany (odróżnicowany)
- złośliwy nowotwór nabłonkowy nie wykazujący cech różnicowania w kierunku żadnej z linii komórkowej
- częste przypadku mutacji p53 i POLE oraz niestabilności mikrosatelitarnej
- agresywny przebieg
- Gruczolakorak mieszanokomórkowy
- zbudowany z dwóch lub więcej podtypów histologicznych raka trzonu, z których przynajmniej jeden z typów ma postać raka jasnokomórkowego lub surowiczego
- stanowi około 10% przypadków raka endometrium
- agresywny przebieg
- Mięsakorak
- nowotwór dwufazowy na którego utkanie składa się komponent miąsakowy oraz rak o wysokim stopniu złośliwości
- stanowi około 5% przypadków raka endometrium
- w 90% przypadków wykazuje mutacje p53
- przebieg agresywny
- Rak płaskonabłonkowy
- utkanie tworzą atypowe komórki nabłonka płaskiego
- stanowi <0,5% przypadków raków endometrium
- rokowanie zależne od stopnia zróżnicowania, w większości przypadków niekorzystne
- Rak śluzowy typu jelitowego
- nowotwór o wysokim stopniu zróżnicowania z komórek cechujących się zdolnością do produkcji śluzu
- bardzo rzadki typ nowotworu endometrium
- rokowanie w stadium FIGO I-II względnie dobre
- Gruczolakorak z pozostałości przewodów Wolffa
- komórki raka wywodzą się z pozostałości śródnercza
- bardzo rzadki typ nowotworu endometrium
- nie wykazuje ekspresji receptorów steroidowych, wykazuje ekspresję kalretyniny oraz antygenów CD10 i GATA3
- Gruczolakorak imitujący raka z przewodów Wolffa
- imituje komórki raka wywodzące się z pozostałości śródnercza
- nie wykazuje ekspresji receptorów steroidowych
- bardzo rzadki typ nowotworu endometrium
- przebieg agresywny
Dwustopniowa klasyfikacja według Bokhmana
- typ I - rak (gruczolakorak) endometrioidny, 80-90% wszystkich przypadków raka edometrium
- typ II - rak nieendometrioidny (raki surowicze, raki jasnokomórkowe, mięsakoraki, raki odróżnicowane i niezróżnicowane)
Podział według podtypu molekularnego
- Molekularna klasyfikacja raków endometrium została wprowadzona w 2013 roku i zakłada podział na 4 główne podtypy molekularne, co pozwala na dokładniejszą ocenę rokowania i odpowiedzi na leczenie
- podtyp molekularny POLE
- podtyp molekularny TP53-mutated
- podtyp molekularny MMRD/MSI-h
- niespecyficzny podtyp molekularny NSMP
Rozrost endomentrium
- Rozrost endometrium bez atypii => łagodny, ryzyko zezłośliwienia ≤1%
- Rozrost endometrium z atypią => wymaga leczenia, ryzyko zezłośliwienia ≥30%
- uwaga: rak surowiczy może rozwinąć się wtórnie do zaniku endometrium
Patogeneza
- Endometrium ulega modyfikacjom strukturalnym i zmianom na poziomie komórkowym w odpowiedzi na wahania estrogenu i progesteronu podczas cyklu miesiączkowego
- Długotrwała, ciągła ekspozycja na estrogeny prowadzi do niekontrolowanego rozrostu endometrium, co zwiększa ryzyko rozwoju atypowego rozrostu i ostatecznie nowotworu błony śluzowej trzonu macicy typu I
- Czynniki genetyczne również odgrywają pewną rolę w tym procesie
Czynniki predysponujące
- U ponad 50% kobiet z nowotworem błony śluzowej trzonu macicy identyfikowalne czynniki predysponujące
- u kobiet w okresie przed menopauzą nadwaga i otyłość prowadzi do rozwoju insulinooporności, zwiększonej produkcji androgenów w jajnikach, braku owulacji i przewlekłego niedoboru progesteronu
- u kobiet po menopauzie nadwaga i otyłość prowadzi do zwiększonego stężenia estrogenów wynikającego z konwersji androgenów
- BMI >25 podwaja, a BMI >30 potraja ryzyko zachorowania na nowotwór błony śluzowej trzonu macicy
- Niska liczba ciąż
- Późna menopauza, wczesne rozpoczęcie miesiączkowania
- Zespół policystycznych jajników (PCOS)
- Guzy jajników wytwarzające estrogeny (guzy komórek ziarnistych)
- Długotrwałe stosowanie estrogenów bez substytucji progestagenów po menopauzie
- zwiększone ryzyko nadal istnieje przez ok. 10 lat po odstawieniu hormonów
- Zwiększona częstość występowania u kobiet z rakiem piersi, cukrzycą, nadciśnieniem tętniczym i chorobami sercowo-naczyniowymi
- Długotrwałe leczenie tamoksyfenem (trzykrotnie zwiększa ryzyko)
Czynniki ochronne
- Stosowanie dwuskładnikowych doustnych środków antykoncepcyjnych
- Wkładka wewnątrzmaciczna
- Aktywność fizyczna
- Późna pierwsza miesiączka
- Ciąża
ICD-10
- C54 Nowotwór złośliwy trzonu macicy
- C54.0 Cieśń macicy
- C54.1 Błona śluzowa macicy
- C54.2 Mięśniówka macicy
- C54.3 Dno macicy
- C54.8 Zmiana przekraczająca granice jednego umiejscowienia w obrębie trzonu macicy
- C54.9 Trzon macicy, nieokreślone
- C55 Nowotwór złośliwy nieokreślonej części macicy
Diagnostyka
Kryteria diagnostyczne
- Rozpoznanie na podstawie badania histopatologicznego materiału pobranego w trakcie biopsji celowanej endometrium lub materiału z zabiegu łyżeczkowania lub materiału pooperacyjnego
- W razie potrzeby śródoperacyjna szybka diagnostyka histopatologiczna w celu określenia głębokości inwazji i ustalenia zakresu leczenia chirurgicznego
Różnicowanie
- Mięśniaki
- Rak szyjki macicy z inwazją endometrium
- Rozrost endometrium z atypią
- Guzy trofoblastyczne
- Rak jajnika lub jajowodu z przerzutami do endometrium
- Dysfunkcyjne krwawienie maciczne
- Zakażenia
- Mięsak macicy
Wywiad lekarski
- Nieprawidłowe krwawienie z dróg rodnych - objaw wiodący u ok. 90% kobiet
- Rzadko ropniak macicy
- Późne objawy
- ból
- objawy nacieku na sąsiednie narządy
- kacheksja
- zakrzepica
- powikłania spowodowane przerzutami odległymi
Badanie fizykalne
- Badanie fizykalne (podejrzane objawy w trakcie badania jamy brzusznej/podejrzane węzły chłonne?)
- Odchylenia w wynikach badań laboratoryjnych (niedokrwistość wtórna do krwawień, czynność wątroby i nerek)
- Oznaczanie markerów nowotworowych w ramach podstawowej diagnostyki nie ma zastosowania
Wskazania do skierowania do specjalisty
- W przypadku krwawień występujących w okresie po menopauzie i nieprawidłowych krwawień przed menopauzą: konieczna konsultacja z ginekologiem (obecnie w Polsce nie jest wymagane skierowanie w celu rejestracji do poradni ginekologicznej)
Diagnostyka w poradni ginekologicznej
Badanie ginekologiczne
- W badaniu ręcznym i wziernikowaniem w większości przypadków bez odchyleń
- W pojedynczych przypadkach tkanka nowotworowa jest widoczna w szyjce macicy/pochwie, jeśli naciek jest rozległy
Ultrasonografia przezpochwowa
- Ocena endometrium i myometrium
Cytologia szyjki macicy
- Prawidłowy wynik cytologii nie wyklucza nowotworu błony śluzowej trzonu macicy, wyniki patologiczne wskazują natomiast na zaawansowaną chorobę
Histeroskopia z wyłyżeczkowaniem lub biopsją celowaną
- Z późniejszą oceną histopatologiczną pobranego materiału
Diagnostyka obrazowa nowotworu błony śluzowej trzonu macicy
- Diagnostyka obrazowa uzupełnia chirurgiczną ocenę stopnia zaawansowania o ważne dodatkowe informacje, ale jak dotąd żadna z poniższych metod nie może jej zastąpić
RTG klatki piersiowej
- Wydolność krążeniowo-oddechowa przed operacją
- Wykrycie ewentualnych przerzutów do płuc
USG jamy brzusznej
- Wykluczenie zastoju moczu
USG przezpochwowe
- Powinno być wykonywane w przypadku histologicznie potwierdzonego nowotworu błony śluzowej trzonu macicy w celu oceny grubości myometrium i wykluczenia naciekania szyjki macicy.
MRI
- Przy ograniczonej możliwości oceny ultrasonografii przezpochwowej
- Do oceny naciekania mięśniówki macicy
- Do oceny naciekania podścieliska szyjki macicy, zwłaszcza przed planowaną pierwotną radioterapią/chemoterapią
- Do oceny węzłów chłonnych lokalnych/biodrowych/okołoaortalnych
- Dodatkowe informacje dotyczące planowania leczenia operacyjnego
Tomografia komputerowa z kontrastem lub PET-CT
- Do wykrywania przerzutów odległych
- Do planowania dalszego postępowania terapeutycznego
Badania przesiewowe
- Na podstawie obecnie dostępnych danych nie ma dowodów na to, że badania przesiewowe u bezobjawowych kobiet bez czynników ryzyka mogą zmniejszyć śmiertelność z powodu nowotworu trzonu macicy, w związku z tym nie zaleca się wykonywania przesiewowej ultrasonografii przezpochwowej
- To samo dotyczy bezobjawowych kobiet z czynnikami ryzyka (nadwaga, cukrzyca, zespół Lyncha, stosowanie tamoksyfenu) — w tych przypadkach również nie ma wskazań do badań przesiewowych
Wczesne wykrywanie
- Objaw główny: nieprawidłowe krwawienie z jamy macicy przed menopauzą lub wystąpienie krwawienia po menopauzie
Leczenie
Ogólne informacje o leczeniu
- Strategia leczenia jest określana na podstawie stadium zaawansowania klinicznego choroby
- Ostateczna klasyfikacja stopnia zaawansowania opiera się na wynikach operacji
- Podstawowym sposobem leczenia jest zwykle zabieg chirurgiczny
- W większości przypadków postępowanie mające na celu wyleczenie
Postępowanie na etapach poprzedzających
Hiperplazja bez atypii
- Podejście zachowawcze, obserwacja/regularne kontrole
- ryzyko zezłośliwienia 1%
Hiperplazja z atypią
- Kobiety po menopauzie i kobiety przed menopauzą nieplanujące kolejnych dzieci: histerektomia i jeśli to konieczne wycięcie przydatków
- ryzyko zezłośliwienia do 30%
- rak inwazyjny nawet w 60% próbek po histerektomii
- wyleczenie w 99% przypadków
- Kobiety pragnące mieć dzieci — leczenie zachowawcze progestagenami jest możliwe pod następującymi warunkami:
- szczegółowe wyjaśnienie postępowania i wiążącego się z nim ryzyka
- histologia wykonana przez doświadczonych patologów po celowanej biopsji/wyłyżeczkowaniu
- obecność dobrze zróżnicowanego (G1), wczesnego gruczolakoraka endometrioidalnego (pT1a) z dodatnim wynikiem badania w kierunku ekspresji receptora progesteronu
- laparoskopia z ultrasonograficznym badaniem przezpochwowym lub RM w celu oceny zajęcia jajników i/lub mięśniówki macicy
- ścisłe monitorowanie z biopsjami co 6 miesięcy
- dążenie do zajścia w ciążę, jeśli to możliwe, niezwłocznie po uzyskaniu całkowitej remisji
- po zakończonej ciąży - histerektomia i jeśli to konieczne, resekcja jajników
Leczenie nowotworu błony śluzowej trzonu macicy
Leczenie chirurgiczne
- Ma najwyższy priorytet w leczeniu raka endometrium
- We wczesnych stadiach, jeśli to możliwe, preferuje się zabieg metodą laparoskopową
- Standardem postępowania chirurgicznego jest całkowite proste wycięcie macicy z jajowodami i jajnikami
- w stadium II (pT2) bez zajęcia przymacicz bez radykalnej histerektomii
- Dodatkowa limfadenektomia (LNE) w przypadku1
- rak endometrioidny low-grade z inwazją mięśniówki >50% z wyjątkiem podtypu molekularnego POLEmut
- niendometrioidny typ raka
- podtyp molekularny TP53mut
- rak endometrioidny high-grade z wyjątkiem podtypu molekularnego POLEmut
- Usunięcie węzłów chłonnych miednicy, podnerkowych i paraaortalnych
- nie należy wykonywać rutynowego LNE w przypadkach innych niż powyższe, ponieważ nie zwiększa przeżywalności i nie wydłuża czasu do progresji, a niesie za sobą znaczącą liczbę powikłań
- W przypadku zaawansowanego nowotworu błony śluzowej trzonu macicy ewentualne chirurgiczne zmniejszenie masy guza
- Dodatkowa resekcja sieci większej wykonywana w przypadku raka surowiczego i niezróżnicowanego, jako dodatkowy element stagingu
Leczenie uzupełniające
Radioterapia
Brachyterapia dopochwowa
- Zmniejsza ryzyko nawrotu w pochwie
- Kwalifikacja do radioterapii powinna odbywać się po określeniu ryzyka nawrotu - na podstawie typu molekularnego raka, stopnia zróżnicowania histopatologicznego, zajęcia przestrzeni naczyniowo-limfatycznych oraz głębokości nacieku mięśniówki macicy
- Kryteria ryzyka nawrotu:
- niskie ryzyko
- stopień FIGO IA, guz endometrioidny low-grade, z negatywną lub ogniskową angioinwazją
- FIGO I,II, III z podtypem molekularnym POLEmut
- pośrednie ryzyko:
- stopień FIGO IA, guz endometrioidny high-grade, z negatywną lub ogniskową angioinwazją
- FIGO IA, guzy endometrioidne z podtypem molekularnym TP53abn i/lub raki nieendometrioidne bez naciekania błony mięśniowej trzonu macicy oraz z negatywną lub ogniskową angioinwazją
- pośrednio-wysokie ryzyko:
- FIGO I typ rak endometrioidny z każdym stopniem zróżnicowania (G) oraz z każdym naciekiem błony mięśniowej trzonu macicy, z pozytywną angioinwazją (LVSI)
- FIGO IB typ endometrioidny high-grade, niezależnie od obecności LVSI
- FIGO II rak endometrioidny
- wysokie ryzyko:
- wszystkie guzy trzonu macicy z naciekiem błony mięśniowej i obecnością mutacji TP53 niezależnie od stopnia zaawansowania FIGO oraz typu histologicznego raka
- wszystkie stopnie FIGO raka surowiczego, undifferentiated carcinoma oraz carcinosarcoma z inwazją błony mięśniowej trzonu macicy
- FIGO III-IVA rak endometrioidny bez choroby resztkowej po zakończeniu leczenia skojarzonego
- niskie ryzyko
- Wskazania do radioterapii:
- w grupie niskiego ryzyka - niezalecana
- w grupie pośredniego i pośrednio-wysokiego ryzyka - brachyterapia
- w grupie wysokiego ryzyka - brachyterapia i teleterapia
Pooperacyjna teleradioterapia narządów miednicy
- W grupie wysokiego ryzyka nawrotu:
- wszystkie guzy trzonu macicy z naciekiem błony mięśniowej i obecnością mutacji TP53 niezależnie od stopnia zaawansowania FIGO oraz typu histologicznego raka
- wszystkie stopnie FIGO raka surowiczego, undifferentiated carcinoma oraz carcinosarcoma z inwazją błony mięśniowej trzonu macicy
- FIGO III-IVA rak endometrioidny bez choroby resztkowej po zakończeniu leczenia skojarzonego
Pierwotna terapia radiacyjna jako jedyna metoda leczenia
- W przypadku pacjentek nieoperacyjnych - niewyrażających zgody na zabieg operacyjny lub mających przeciwwskazania do zabiegu operacyjnego
Reakcje niepożądane i leczenie wspomagające podczas radioterapii
- Nudności i wymioty
- leki przeciwwymiotne (antagoniści receptora 5-HT3, neuroleptyki, benzodiazepiny, leki blokujące receptor H1)
- Popromienne zapalenie odbytnicy
- leczenie miejscowe butyranami
- nie stosować 5-ASA (kwasu aminosalicylowego)
- współpraca interdyscyplinarna
- Popromienne zapalenie pęcherza moczowego
- objawy: dyzuria, zwiększona częstotliwość mikcji, ból
- wspomagająco: analgezja, spazmoliza, alkalizacja moczu
- Popromienne zapalenie sromu i pochwy
- może wystąpić do 3 miesięcy po rozpoczęciu terapii radiacyjnej.
- leczenie wspomagające: dekspantenol, nasiadowe kąpiele rumiankowe, L. acidophilus
- Obrzęk limfatyczny
- leczenie: manualny drenaż limfatyczny i terapia uciskowa
- Suchość pochwy
- leczenie: wspomagające, stosowanie lubrykantów, estrogeny zwykle przeciwwskazane
- Dysfunkcja seksualna
- informacja i edukacja pacjentek
- stosowanie lubrykantów, w razie potrzeby rozszerzanie naczyń krwionośnych
Leczenie farmakologiczne
Uzupełniająca terapia progestagenowa
- U pacjentek wymagających leczenia uzupełniającego z ekspresją receptorów progesteronowych (raki endometrioidne low-grade)
Chemoterapia uzupełniająca
- Wskazana jako leczenie uzupełniające w stadium ≥FIGO III
- U pacjentek w zaawansowanych stadiach z wysokim ryzykiem chemoterapia adjuwantowa zmniejsza występowanie odległych przerzutów i wydłuża czas przeżycia wolny od progresji.
- Stosowane schematy leczenia:
- 2 cykle cisplatyny, a następnie 4 cykle karboplatyny i paklitakselu
Reakcje niepożądane i leczenie wspomagające podczas chemoterapii,
- Nudności/wymioty
- odpowiednie leki przeciwwymiotne — w zależności od potencjału emetogennego — antagoniści receptora 5-HT3, antagoniści receptora NK, deksametazon
- Biegunka
- loperamid
- Niedokrwistość
- w przypadkach twgo wymagających - transfuzje
- Gorączka neutropeniczna
- możliwa profilaktyka z wykorzystaniem G-CSF w. przypadkach tego wymagających (czynnik stymulujący tworzenie kolonii granulocytów)
- ewentualnie profilaktyka antybiotykowa/antywirusowa
- wczesne i odpowiednie leczenie przeciwzakaźne
- Zmęczenie
- definiowane jako uporczywe zmęczenie, którego nie można znacząco poprawić poprzez fizyczny odpoczynek/sen
- nastrój, koncentracja i sprawność fizyczna ulegają pogorszeniu
- wywołane przez wiele czynników: sam nowotwór, leczenie i związane z nim obciążenia fizyczne i psychiczne
- leczenie
- szczegółowa ocena zaangażowanych czynników
- leczenie modyfikowalnych przyczyn, takich jak np.:
- depresja
- zaburzenia snu
- niedoczynność tarczycy
- niedobory witamin
- umiarkowana aktywność fizyczna
- wsparcie psychologiczne
Leczenie w przypadku nawrotu
- Jeśli to możliwe, potwierdzenie histologiczne i ponowna ocena stopnia zaawansowania z badaniem histopatologicznym
- Procedura w przypadku izolowanego nawrotu w kikucie pochwy: podejście ukieunkowane na wyleczenie
- radioterapia
- jeśli podczas leczenia pierwotnego nie wykonywano radioterapii: radioterapia z napromienianiem narządów miednicy i brachyterapią
- stan po brachyterapii: terapia radiacyjna +/- resekcja guza
- w przypadku stanu po teleradioterapii narządów miednicy (+/- brachyterapii): czy możliwa jest powtórna radioterapia +/- resekcja guza?
- radioterapia
- Inne lokalizacje nawrotów
- leczenie chirurgiczne
- w przypadku perspektywy całkowitej resekcji i M0
- leczenie hormonalne
- brak korzyści w zakresie przeżywalności według aktualnych danych
- może być brane pod uwagę w określonych warunkach (raki z dodatnim receptorem hormonalnym, raki o wysokim lub umiarkowanym stopniu zróżnicowania).
- chemioterapia
- szczególnie w przypadku nieuleczalnych miejscowo nawrotów
- w przypadku przerzutów odległych
- stosowane substancje: leki zawierające platynę, antracykliny, taksany
- immunoterapia
- zwykle skojarzenie pembrolizumabu z ievantinibem
- leczenie chirurgiczne
Terapia paliatywna
- W razie potrzeby miejscowa radioterapia w przypadku krwawienia lub bólu
- W razie potrzeby paliatywna chemioterapia lub paliatywna terapia hormonalna
- Leczenie wspomagające:
- ból
- nudności i wymioty
- zaparcia
- niedrożności (przewód pokarmowy, zatrzymanie moczu)
- suchość w jamie ustnej
- kacheksja i odwodnienia
- trudności w oddychaniu
- depresja
- lęk
- majaczenie
- zmęczenie
- Rozważenie leczenia pod kątem zasady najlepszej opieki wspomagającej
- Wsparcie psychospołeczne dla pacjentki i jej krewnych
- Wczesne włączenie specjalisty medycyny paliatywnej do strategii leczenia w przypadku nieuleczalnej choroby
Psychoonkologia
- Opieka psychoonkologiczna nad pacjentkami z nowotworem błony śluzowej trzonu macicy jest zalecana jako integralna część diagnostyki i leczenia onkologicznego
- Wczesne informowanie o możliwości uzyskania stacjonarnego i ambulatoryjnego wsparcia psychoonkologicznego oraz, w razie potrzeby, skierowanie do wykwalifikowanej opieki psychoonkologicznej
- Regularna ocena jakości życia pacjentki podczas leczenia, rehabilitacji i opieki pooperacyjnej, również w celu oceny ewentualnej potrzeby działań psychoonkologicznych
- Regularne rejestrowanie czynników stresu psychospołecznego
Przebieg i rokowanie
Przebieg
- Wyleczenie w wielu przypadkach jest możliwe!
- Nawroty są często zlokalizowane w obrębie miednicy mniejszej
- Częstość występowania nawrotów zależy od grupy ryzyka
- wysokie ryzyko
- wszystkie guzy trzonu macicy z naciekiem błony mięśniowej i obecnością mutacji TP53 niezależnie od stopnia zaawansowania FIGO oraz typu histologicznego raka
- wszystkie stopnie FIGO raka surowiczego, undifferentiated carcinoma oraz carcinosarcoma z inwazją błony mięśniowej trzonu macicy
- FIGO III-IVA rak endometrioidny bez choroby resztkowej po zakończeniu leczenia skojarzonego
- wskaźnik nawrotów po leczeniu chirurgicznym: w ok. 35 %
- pośrednio-wysokie ryzyko
- FIGO I typ rak endometrioidny z każdym stopniem zróżnicowania (G) oraz z każdym naciekiem błony mięśniowej trzonu macicy, z pozytywną angioinwazją (LVSI)
- FIGO IB typ endometrioidny high-grade, niezależnie od obecności LVSI
- FIGO II rak endometrioidny
- wskaźnik nawrotów po leczeniu chirurgicznym: w ok. 15 %
- pośrednie ryzyko
- stopień FIGO IA, guz endometrioidny high-grade, z negatywną lub ogniskową angioinwazją
- FIGO IA, guzy endometrioidne z podtypem molekularnym TP53abn i/lub raki nieendometrioidne bez naciekania błony mięśniowej trzonu macicy oraz z negatywną lub ogniskową angioinwazją
- wskaźnik nawrotów po leczeniu chirurgicznym ok. 10 %
- niskie ryzyko
- stopień FIGO IA, guz endometrioidny low-grade, z negatywną lub ogniskową angioinwazją
- FIGO I,II, III z podtypem molekularnym POLEmut
- wskaźnik nawrotów po leczeniu chirurgicznym ok. 10 %
- wysokie ryzyko
- Leczenie mające na celu wyleczenie jest również możliwe w przypadku nawrotu choroby
- Pacjentki leczone wyłącznie chirurgicznie podczas terapii pierwotnej mają dobre rokowanie przy wczesnym leczeniu nawrotów
Rokowania
- Obecnie prowadzonych jest wiele badań nad czynnikami prognostycznymi na poziomie molekularnym
- Czynniki istotne prognostycznie i terapeutycznie to:
- stopień zaawansowania nowotworu
- głębokość nacieku mięśniówki macicy
- stan węzłów chłonnych
- histologiczny typ guza
- podtyp molekularny nowotworu
- zajęcie naczyń limfatycznych
- krawędzie resekcji (R0/R1/Rx)
- stopień złośliwości (G1, G2, G3)
Przeżywalność i śmiertelność
- W zależności od rodzaju ryzyka (patrz wyżej)
- Względne 5-letnie przeżycie wynosi ok. 80 %
- Pięcioletnie przeżycie u pacjentek niskiego ryzyka leczonych chirurgicznie: w ok. 90 %
- Pięcioletnie przeżycie w grupie wysokiego ryzyka po leczeniu chirurgicznym: w ok. 50 %
Dalsze postępowanie i nadzór onkologiczny2
- Harmonogram i zakres badań w kontroli zależą od wyjściowego poziomu ryzyka choroby
- Zalecenia ogólne dotyczące kontroli po leczeniu:
- badania kontrolne po leczeniu (follow-up) w ośrodku onkologicznym przez 5 lat od zakończenia leczenia pierwotnego (lub do progresji choroby)
- przy utrzymaniu pełnej remisji po okresie 5-letniej obserwacji, pacjentki powinny być kierowane do lekarza POZ i/lub AOS z zaleceniami dalszej kontroli (na ogół corocznej)
- podczas wizyty kontrolnej w poradni specjalistycznej (najlepiej w poradni ginekologii onkologicznej):
- każdorazowo wywiad i badanie fizykalne (w tym badanie ginekologiczne z wziernikowaniem pochwy oraz badanie usg ginekologiczne)
- badania obrazowe (TK, PET-CT, MR) wykonywane według wskazań klinicznych- brak wskazań do wykonywania rutynowych, regularnych badań obrazowych w grupie pacjentek niskiego ryzyka
- ocena genetycznych czynników ryzyka (o ile nie zostało to wykonane podczas leczenia pierwotnego) na podstawie klasyfikatora molekularnego podtypu raka
- w przypadku obecności niestabilności mikrosatelitarnej (MSI), potwierdzonej w tkance guza, konsultacja i badania w poradni genetycznej pod kątem obecności zespółu Lyncha
- w przypadku obecności mutacji BRCA 1/2 – ścisły nadzór również w poradni chorób piersi
- edukacja pacjentki w kierunku zachowań prozdrowotnych (diety, unikania używek, adekwatnego do wieku i możliwości wysiłku fizycznego i ćwiczeń)
- leczenie objawowe (farmakologiczne, rehabilitacja uroginekologiczna) objawów ubocznych po przebytym leczeniu onkologicznym
- Zalecenia szczegółowe dotyczące kontroli po leczeniu w zależności od wyjściowego poziomu choroby
- niskie ryzyko (stopień FIGO IA, guz endometrioidny low-grade, z negatywną lub ogniskową angioinwazją; FIGO I,II, III z podtypem molekularnym POLEmut):
- wywiad i badanie fizykalne z badaniem ginekologicznym co 6 miesięcy przez 5 lat
- rutynowe badania obrazowe celem wykrycia bezobjawowego nawrotu choroby nie są wskazane
- pośrednie ryzyko (stopień FIGO IA, guz endometrioidny high-grade, z negatywną lub ogniskową angioinwazją; FIGO IA, guzy endometrioidne z podtypem molekularnym TP53abn i/lub raki nieendometrioidne bez naciekania błony mięśniowej trzonu macicy oraz z negatywną lub ogniskową angioinwazją):
- pierwsze 2 lata obserwacji: wywiad i badanie fizykalne z badaniem ginekologicznym co 4 miesiące, dodatkowo badanie TK klatki piersiowej, jamy brzusznej i miednicy co rok
- od 3 do 5 roku obserwacji: wywiad i badanie fizykalne z badaniem ginekologicznym co 6 miesięcy, kontrola w ośrodku onkologicznym przez 5 lat, następnie raz do roku w POZ/AOS
- pośrednio-wysokie ryzyko (FIGO I typ rak endometrioidny z każdym stopniem zróżnicowania (G) oraz z każdym naciekiem błony mięśniowej trzonu macicy, z pozytywną angioinwazją (LVSI); FIGO IB typ endometrioidny high-grade, niezależnie od obecności LVSI; FIGO II rak endometrioidny):
- pierwsze 2 lata obserwacji: wywiad i badanie fizykalne z badaniem ginekologicznym co 4 miesiące przez pierwsze 2 lata, badanie TK klatki piersiowej, jamy brzusznej i miednicy co rok
- od 3 do 5 roku obserwacji: wywiad i badanie fizykalne z badaniem ginekologicznym co 6 miesięcy, kontrola w ośrodku onkologicznym przez 5 lat, następnie raz do roku w POZ/AOS
- wysokie ryzyko (wszystkie guzy trzonu macicy z naciekiem błony mięśniowej i obecnością mutacji TP53 niezależnie od stopnia zaawansowania FIGO oraz typu histologicznego raka; wszystkie stopnie FIGO raka surowiczego, undifferentiated carcinoma oraz carcinosarcoma z inwazją błony mięśniowej trzonu macicy; FIGO III-IVA rak endometrioidny bez choroby resztkowej po zakończeniu leczenia skojarzonego):
- pierwsze 3 lata obserwacji: wywiad i badanie fizykalne z badaniem ginekologicznym, USG ginekologicznym i jamy brzusznej oraz oznaczeniem CA-125 co 4 miesiące przez pierwsze 3 lata obserwacji, wymaz cytologiczny z kikuta pochwy oraz badanie TK klatki piersiowej, jamy brzusznej i miednicy co rok
- od 4 do 5 roku obserwacji: wywiad i badanie fizykalne z badaniem ginekologicznym, USG ginekologicznym i jamy brzusznej oraz oznaczeniem CA-125 co 6 miesięcy, wymaz cytologiczny z kikuta pochwy oraz badanie TK klatki piersiowej, jamy brzusznej i miednicy co rok, kontrola w ośrodku onkologicznym przez 5 lat, następnie raz do roku w POZ/AOS
- niskie ryzyko (stopień FIGO IA, guz endometrioidny low-grade, z negatywną lub ogniskową angioinwazją; FIGO I,II, III z podtypem molekularnym POLEmut):
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
- Terapie nowotworowe, leki
- Skutki uboczne terapii radiacyjnej
- Ból i leczenie bólu
- Depresja w opiece paliatywnej
Ilustracje
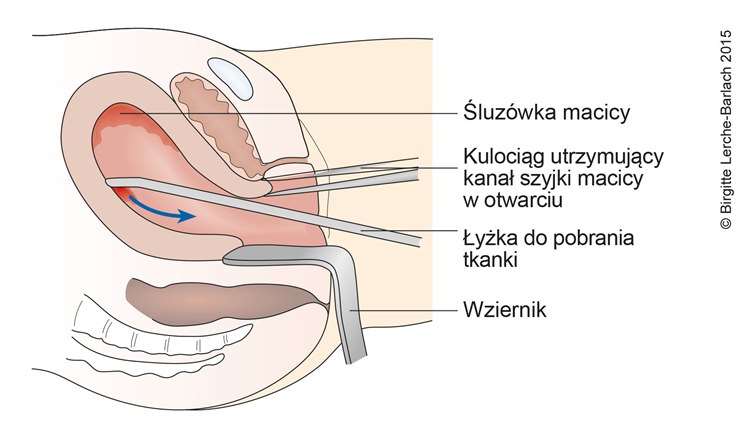
Zabieg wyłyżeczkowania jamy macicy
Źródła
Piśmiennictwo
- Sznurkowski J., Ryś J., et. al. Zalecenia Polskiego Towarzystwa Ginekologii Onkologicznej dotyczące diagnostyki i leczenia raka endometrium, 2023 ptgo.pl
- Zalecenia Sekcji Standaryzacji Nadzoru Po Leczeniu Onkologicznym Polskiego Towarzystwa Onkologicznego w zakresie badań kontrolnych po zakończonym leczeniu pacjentek z rakiem błony śluzowej trzonu macicy, maj 2025 www.pto.med.pl
Autorzy
- Natalia Jagiełła (redaktor)
- Kristin Haavisto, specjalista chorób wewnętrznych i hematoonkologii, Münster
