Co to jest wrodzona wada serca?
Istnieją różne rodzaje wad serca. W przypadku większości z nich stopień i zakres nieprawidłowości może być różny. Zdarzają się również kombinacje różnych wad. Spośród wszystkich wad wrodzonych, wady serca należą do najczęstszych, a także stanowią najczęstszą przyczynę zgonów.
Wrodzone wady serca lub dużych naczyń krwionośnych otaczających serce nie są rzadkością. Wiele z nich nigdy nie powoduje dolegliwości. Łagodne wrodzone wady serca nie wpływają na długość i jakość życia, natomiast poważniejsze wady serca wymagają terapii i często operacji, aby dziecko mogło prowadzić normalne życie.
Wrodzone wady serca powstają w momencie formowania się serca, czyli w pierwszym okresie ciąży. Niemniej jednak często zdarza się, że wada serca zostaje zdiagnozowana dopiero wtedy, gdy dziecko ma już kilka lat.
Jak działa serce?

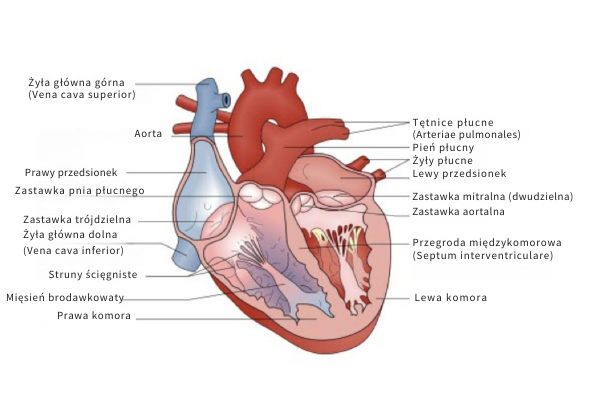
Budowa serca
Serce to mięsień, który działa jak pompa i zaopatruje cały organizm w krew. Jest ono podzielone na cztery jamy: przedsionki i komory. Są dwa przedsionki i dwie komory, po jednej jamie każdego typu po prawej i lewej stronie. Z przedsionka krew najpierw przepływa do komory serca, która podczas silnego skurczu pompuje krew do organizmu (lewa strona) lub do krążenia płucnego (prawa strona). Między przedsionkami a komorami znajdują się zastawki. Umożliwiają one przepływ krwi tylko w jednym kierunku i zapobiegają cofaniu się jej.
Krwiobieg
Krew płynie w niekończącym się cyklu. Przepływa z prawej strony serca (prawej komory) do płuc, gdzie jest wzbogacana w tlen. Bogata w tlen krew ma jasnoczerwony kolor i jest transportowana z powrotem do serca (do lewego przedsionka). Lewa strona serca (lewa komora) jest najsilniejszą częścią mięśnia sercowego i pompuje krew z aorty przez tętnice do tkanek oraz narządów w całym organizmie.
Tętnice to wspólna nazwa naczyń krwionośnych, które dostarczają do organizmu krew bogatą w tlen. Gdy tlen jest zużyty, krew staje się ciemniejsza. Ciemna, niebieskawa krew jest kierowana z powrotem do prawej strony serca (prawego przedsionka) przez żyły (naczynia krwionośne, które zwracają odtlenowaną krew do serca) i w ten sposób wraca do punktu wyjścia, gdzie krążenie jest kontynuowane.
Co to jest tetralogia Fallota?
Tetralogia Fallota to połączenie czterech wad serca, które uniemożliwiają dotarcie dużej części krwi do płuc.
- Żwężenie otworu prawej komory serca prowadzącego do płuc.
- Ściana dzieląca prawą i lewą komorę nie jest całkowicie zamknięta - otwór w przegrodzie międzykomorowej.
- Aorta nie wychodzi tylko z lewej komory, ale zarówno z prawej, jak i z lewej komory.
- Z powodu zablokowania prawej komory serca, potrzebuje ona więcej siły, aby pompować krew do płuc. Następuje nadmierny rozrost mięśni (przerost prawej komory serca), co upośledza czynność serca.
Krew nie jest wzbogacana w wystarczającą ilość tlenu przez płuca i organizm nie jest dostatecznie zaopatrywany w tlen. Dziecko ma zasinioną skórę, staje się słabe i częściej choruje. Stopień zamknięcia otworu prawej komory, prowadzącego do płuc, zwykle decyduje o ciężkości całej choroby.
Nowe techniki chirurgiczne umożliwiają wczesną korekcję tych wad, dzięki czemu większość dzieci z tym schorzeniem może prowadzić normalne lub prawie normalne życie. Tetralogia Fallota dotyczy około 2,5% wszystkich dzieci z wrodzoną wadą serca, których jest mniej więcej 1% w populacji.
Przyczyny
W Europie na 100 000 mieszkańców rocznie ok. 8–9 dzieci rodzi się z wrodzonymi wadami serca , co stanowi około 0,8% wszystkich noworodków. Tylko w niewielkim odsetku można z całą pewnością stwierdzić, co było przyczyną wady serca.
Z wadami serca związane są niektóre choroby genetyczne, z których najczęstszą jest zespół Downa. Połowa wszystkich dzieci z zespołem Downa ma wady serca. Istotna wydaje się być również predyspozycja dziedziczna. Jeśli rodzice lub rodzeństwo mają choroby serca, kolejne dziecko jest narażone na zwiększone ryzyko rozwoju wady serca.
Istnieją również czynniki środowiskowe/zewnętrzne, które mogą powodować wady serca. Do najczęstszych należą niektóre wirusy i leki. Dzieci matek, które zachorują w pierwszym trymestrze ciąży na różyczkę, posiadają zwiększone ryzyko pojawienia się u nich wrodzonej wady serca.
Niektóre leki zwiększają ryzyko wystąpienia wad serca u noworodka, jeśli są przyjmowane w czasie ciąży — zwłaszcza w pierwszym trymestrze. Spożywanie alkoholu w czasie ciąży również zwiększa ryzyko wystąpienia wad serca u dziecka. Szczególnie dzieci urodzone z tzw. „alkoholowym zespołem płodowym” mają zwiększoną liczbę wrodzonych wad serca.
Ponadto niektóre choroby przewlekłe matki zwiększają ryzyko urodzenia dziecka z wadami rozwojowymi serca. Dotyczy to m.in. cukrzycy. Jednak ryzyko u kobiet, które mają cukrzycę może być zmniejszone i jest nieistotne, jeśli stężenie glukozy we krwi jest dobrze regulowane przed i w czasie ciąży.
Matki z rzadką chorobą fenyloketonurią (wrodzonym zaburzeniem metabolicznym) ponoszą wysokie ryzyko urodzenia dzieci z wadami serca, jeśli nie stosują starannie dobranej diety przed i w trakcie ciąży.
Rozpoznanie
Z reguły najcięższe wady serca są rozpoznawane przed wypisaniem dziecka ze szpitala do domu po urodzeniu. Inne choroby serca są zwykle wykrywane podczas rutynowych badań kontrolnych bez wcześniejszych objawów. Nawet u dzieci z prawidłowym sercem można wysłuchać szmery podczas osłuchiwania, a dalsze badania są często potrzebne, aby dowiedzieć się, czy szmer jest spowodowany przez wadę serca.
Wady serca mogą objawiać się zwiększoną częstością zakażeń dróg oddechowych. Małe dzieci mogą mieć problemy z oddychaniem podczas jedzenia, często też przybierają na wadze mniej niż rówieśnicy. Obrzęk nóg, brzucha lub wokół oczu może również wystąpić jako oznaka słabej funkcji serca.
Tetralogia Fallota i inne wady serca powodują niebiesko-bladą barwę skóry, tzw. sinicę. Często jest ona rozpoznawana wcześnie po urodzeniu, ale w niektórych przypadkach ujawnia się w późniejszym okresie dzieciństwa. Niebieski kolor jest spowodowany tym, że krew nie zawiera wystarczającej ilości tlenu. Dzieci z sinicą łatwo się męczą, szybko tracą oddech i mogą łatwo zemdleć — zwłaszcza podczas wysiłku.
U małych dzieci można zauważyć tzw. objaw kucania, gdy z powodu niedotlenienia dziecko przyjmuje pozycję kucającą, która umozliwia napływ utlenowanej krwi do odpowiednich narządów.
Jeśli podejrzewa się niewydolność serca, dziecko jest dokładnie badane w szpitalu. Można wykonać różne badania, ale najwięcej informacji dostarcza na ogół badanie ultrasonograficzne serca ). Badanie to nazywa się echokardiografią (ECHO) i jest całkowicie bezpieczne i nieinwazyjne. Przedstawia, jak wygląda serce i ilustruje zarówno kierunek, jak i prędkość pompowania krwi przez serce.
Inne badania w szpitalu to pomiar ciśnienia tętniczego, pomiar ilości tlenu we krwi, EKG oraz tzw. cewnikowanie serca.
Leczenie
W leczeniu wrodzonych wad serca takich jak tetralogia Fallota medycyna dysponuje bardzo nowoczesnymi technikami. Szereg terapii umożliwia obecnie większości chorych prowadzenie normalnego lub prawie normalnego życia. Rodzaj terapii zależy od rodzaju i rozległości choroby.
Ostateczna korekcja tetralogii Fallota jest zwykle możliwa tylko poprzez zabieg kardiochirurgiczny. Można go dziś przeprowadzić znacznie wcześniej niż jeszcze kilka lat temu. Ponad połowa chorych dzieci jest obecnie operowana przed ukończeniem drugiego roku życia. W celu poprawy funkcji serca do czasu, gdy możliwa będzie operacja, można również prowadzić inne drobne zabiegi oraz farmakoterapię.
Rokowanie
Rokowanie jest różne w zależności od przypadku. Jeśli operacja się powiedzie, długoterminowe rokowanie jest bardzo dobre. Niemniej jednak wkrótce po operacji, a także później mogą wystąpić komplikacje. Dlatego zalecane są coroczne badania kontrolne.
Chorzy mogą nawet uprawiać sport dostosowany do ich stanu zdrowia. Po wcześniejszym doradztwie i ocenie ryzyka możliwa jest także ciąża.
Dodatkowe informacje
- Zespół Downa.
- Ciąża i alkohol.
- Alkoholowy zespół płodowy.
- Różyczka.
- Cewnikowanie serca u dzieci.
- Wrodzone wady serca — informacje dla personelu medycznego.
- Tetralogia Fallota — informacje dla personelu medycznego.
Autorzy
- Joanna Dąbrowska-Juszczak, lekarz (redaktor)
- Markus Plank, MSc BSc, dziennikarz medyczny i naukowy, Wiedeń
- Aleksandra Kucharska-Janik, lekarz rezydent, Oddział Okulistyczny MSSW (edytor)