Informacje ogólne
Definicja
- Niedobór jodu jest w wielu krajach na świecie zjawiskiem endemicznym.
- WHO definiuje niedobór jodu w odniesieniu do populacji ogólnej na podstawie mediany wydalania jodu w moczu na litr w próbce moczu oddanego spontanicznie.1
- Łagodny niedobór jodu: mediana wydalania z moczem 50–99 mcg/l.
- Umiarkowany niedobór jodu: mediana wydalania z moczem 20–49 mcg/l.
- Ciężki niedobór jodu: mediana wydalania z moczem poniżej 20 mcg/l.
- Stężenie normalne/optymalne: 150–249 mcg/l.
- Zalecane spożycie (wg WHO)2:
- dzieci poniżej 2 lat: 90 mcg/d
- 6–12 lat: 120 mcg/d
- młodzież i dorośli: 150 mcg/d
- w okresie ciąży/karmienia piersią: 200 mcg/d.
- Górna granica normy (wg Komitetu Naukowego ds. Żywności UE)2:
- 1–3 lata: 200 mcg/d
- 4–6 lat: 250 mcg/d
- 7–10 lat: 300 mcg/d
- 11–14 lat: 450 mcg/d
- 15–17 lat: 500 mcg/d
- dorośli: 600 mcg/d.
- Źródła jodu:
- jodowaną sól kuchenna uznaje się za najważniejsze źródło jodu w diecie (5 g soli zawiera ok. 100 mcg).
- chude ryby to kolejne ważne źródło jodu w diecie:
- chude ryby zawierają około 90 mcg jodu na 100 g filetu
- tłuste ryby zawierają około 40 mcg jodu na 100 g filetu
- nabiał również zawiera jod3:
- zawartość jodu w mleku zmienia się w zależności od pory roku (rodzaju paszy)
- mleko odtłuszczone zawiera tyle samo jodu co mleko pełne.
- Skutki niedoboru jodu4:
- przewlekły niedobór jodu prowadzi do rozwoju wola (powiększenia tarczycy) z eutyreozą3
- początkowo najczęściej rozwija się wole rozlane
- z czasem choroba postępuje do wola guzkowego
- spożycie jodu poniżej 50 mcg/d powoduje niedoczynność tarczycy.
- Niedoczynność tarczycy u kobiet w ciąży (nieleczona) prowadzi do ciężkiego wrodzonego upośledzenia umysłowego dziecka.
- Niedobór jodu jest najczęstszą przyczyną niepełnosprawności umysłowej, której można zapobiec.
- Nawet łagodny niedobór jodu bez niedoczynności tarczycy w czasie ciąży, ma negatywny wpływ na rozwój umysłowy dziecka.5
- U młodzieży z niedoborem jodu:
Epidemiologia
- Szacuje się, że w całej Europie 59,9% dzieci w wieku szkolnym (6–12 lat) i 56,9% dorosłych nie spożywa wystarczającej ilości jodu.2
- W badaniu przeprowadzonym w Niemczech u 1/3 osób stosujących dietę wegańską stwierdzono ciężki niedobór jodu (wydalanie jodu z moczem).7
- Kobiety w ciąży spożywają mniej jodu niż jest to zalecane.
- Umiarkowany niedobór jodu występuje u prawie 50% kobiet w ciąży.8
- WHO zaleca dzienne spożycie jodu na poziomie 200 mcg w okresie ciąży i karmienia piersią.2
- W Polsce niedobór jodu (względny w stosunku do zwiększonego zapotrzebowania) można stwierdzić u kobiet w ciąży i karmiących.
- Jod jest niezbędnym pierwiastkiem śladowym, który występuje niemal wyłącznie w tarczycy, gdzie jest składnikiem hormonów tarczycy.
- Powstawanie wola:
- w wyniku niskiego spożycia jodu organizm wytwarza mniejszą ilość T4 i T3, a poziom TSH wzrasta, co nasila kompensacyjne powiększanie się tarczycy.3
- U kobiet w ciąży zapotrzebowanie na jod jest większe niż normalnie, ze względu na fizjologicznie zwiększoną produkcję hormonów tarczycy, zwiększone wydalanie jodu przez nerki oraz zapotrzebowanie dziecka na jod.9
- Hormony tarczycy odgrywają kluczową rolę w prawidłowym rozwoju, zwłaszcza w rozwoju neurologicznym dziecka w łonie matki.
- Tkanka tarczycy płodu rozwija się dopiero pod koniec I trymestru ciąży, przedtem zarodek jest uzależniony od hormonów tarczycy matki.
- Nieleczona niedoczynność tarczycy u matki lub niedobór jodu u płodu w późniejszym okresie ciąży może prowadzić do ciężkiego upośledzenia umysłowego (zobacz również Powikłania).3
Czynniki predysponujące
- Niewystarczające spożycie jodu w diecie.
- Zagrożone są w szczególności:
- kobiety w okresie ciąży i karmienia piersią (zwiększone zapotrzebowanie)
- młode dziewczęta
- osoby, które świadomie ograniczają swoją dietę (wegetarianie/weganie/ograniczanie soli)
- alergicy.
ICD-10
- E00 Wrodzony zespół niedoboru jodu.
- E00.0 Wrodzony zespół niedoboru jodu, typ neurologiczny.
- E00.1 Wrodzony zespół niedoboru jodu, typ obrzęku śluzowatego.
- E00.2 Wrodzony zespół niedoboru jodu, typ mieszany.
- E00.9 Wrodzony zespół niedoboru jodu, nieokreślony.
- E01 Niedoczynność tarczycy z powodu niedoboru jodu i pokrewnych przyczyn.
- E01.0 Rozlane (endemiczne) wole z powodu niedoboru jodu.
- E01.1 Wieloguzkowe (endemiczne) wole z powodu niedoboru jodu.
- E01.2 Wole z powodu niedoboru jodu (endemiczne), nieokreślone.
- E01.8 Niedoczynność tarczycy z powodu niedoboru jodu i pokrewnych przyczyn.
- E02 Subkliniczna postać niedoczynności tarczycy z powodu niedoboru jodu.
- E61 Niedobór innych składników pokarmowych
- E61.8 Niedobór innych określonych substancji odżywczych.
Diagnostyka
Kryteria diagnostyczne
- Podejrzenie niedoboru jodu może pojawić się w przypadku:
- wywiadu dietetycznego wskazującego na niskie spożycie jodu (mało ryb w diecie, ograniczenie soli, dieta wegańska)
- niedoczynności tarczycy
- niedobór jodu może powodować wole guzkowe lub miąższowe.
- Niedobór jodu rozpoznaje się na podstawie zmniejszonego wydalania jodu w próbce moczu ze zbiórki dobowej (badanie wykorzystywane do oceny stopnia niedoboru jodu w populacji).
Diagnostyka różnicowa
- Wole powstałe z innej przyczyny.
- Niedoczynność tarczycy o innej etiologii.
Zagadnienia diagnostyczne
- Czy może występować niedobór jodu?
- U kobiet w ciąży, kobiet planujących ciążę oraz kobiet w okresie karmienia piersią.
- U osób, które świadomie unikają w swojej diecie soli, ryb morskich i nabiału (wegetarianie, alergicy, osoby z nadciśnieniem tętniczym).
Wywiad
- Należy dopytać o nawyki żywieniowe, zwłaszcza dotyczące spożywania soli i chudych ryb.
- Wrodzone zaburzenia neurologiczne bez innej podejrzewanej przyczyny u małych dzieci.
- Wole.
Badanie fizykalne
- Wole (powiększenie tarczycy):
- początkowo powiększona w sposób rozlany, później pojawiają się zmiany guzkowe
- u dzieci występuje wole rozlane, natomiast u dorosłych z długotrwałym niedoborem jodu występuje wole guzkowe.3
Badania uzupełniające
- Jako dodatkowe badanie można oznaczyć stężenie TSH w surowicy. Przy niedoborze jodu, TSH może być podwyższone.
- U noworodków oznaczenie TSH jest częścią badania przesiewowego.
- Jod w moczu spontanicznym w celu wykrycia niedoboru jodu (badanie niezalecane, niedostępne w POZ).
- Wydalanie jodu podlega wahaniom w ciągu doby i z dnia na dzień. Aby otrzymać w miarę wiarygodny wynik, należałoby oddać ponad 10 próbek moczu spontanicznego.
- Ze względu na wahania z dnia na dzień, nawet oznaczenie z dobowej zbiórki moczu nie zawsze jest wiarygodne. Aby uzyskać wiarygodny wynik, należałoby kilkakrotnie przeprowadzić dobową zbiórkę moczu i oznaczyć wydalanie jodu.3,10
- USG:
- określenie wielkości tarczycy (obliczenie objętości)
- wizualizacja i ocena guzków.
Leczenie
Cel leczenia
- Wystarczająca podaż jodu.
Ogólne informacje o leczeniu
- W przypadku jawnego wola z powodu niedoboru jodu oraz autonomicznych guzków, przy zwiększeniu spożycia jodu istnieje ryzyko wystąpienia nadczynności tarczycy.
Zalecenia dla pacjentów
- Wystarczające spożycie ryb morskich i stosowanie jodowanej soli kuchennej.
- Ewentualnie przyjmowanie tabletek zawierających jod w celu osiągnięcia wskazanego dziennego spożycia. Dostępne są tabletki w dawkach 100 lub 200 mcg i zwykle można je łatwo dzielić. Zalecane u kobiet w ciąży i karmiących.
Farmakoterapia
- Suplementacja jodu w przypadku niedoboru, nawyków żywieniowych, które nie zapewniają wystarczającej podaży jodu z diety, lub zwiększonego zapotrzebowania:
- niemowlęta i dzieci: 50–100 mcg jodu dziennie
- młodzież i dorośli: 100–200 mcg jodu dziennie
- ciąża i laktacja: 100–150 (–200) mcg jodu dziennie
- W przypadku wola związanego z niedoborem jodu:
- u dzieci i młodzieży przed okresem dojrzewania terapią z wyboru jest podawanie jodku (150–200 mcg jodku potasu na dobę).11
- szczegóły, zobacz artykuł Wole guzkowe.
Zapobieganie
- Informowanie kobiet w ciąży o znaczeniu spożywania wystarczającej ilości jodu na wczesnym etapie ciąży, w miarę możliwości już na etapie planowania dziecka.
Przebieg, powikłania i rokowanie
Powikłania
- Niewystarczające spożycie jodu w ciąży:
- I i II trymestr (matka jest dla płodu niemal wyłącznym źródłem hormonów tarczycy)
- może wystąpić wrodzony zespół niedoboru jodu (w przeszłości nazywany neurologicznym kretynizmem endemicznym), charakteryzujący się znacznym upośledzeniem umysłowym, spastycznym porażeniem obustronnym i upośledzeniem słuchu
- III trymestr
- ciężka niewydolność tarczycy z opóźnieniem wzrostu, obrzękiem śluzowatym i opóźnieniem rozwoju (w przeszłości nazywany neurologicznym kretynizmem z towarzyszącym obrzękiem śluzowatym)m
- I i II trymestr (matka jest dla płodu niemal wyłącznym źródłem hormonów tarczycy)
- Noworodki:
- zaburzony rozwój intelektualny
- podwyższony poziom TSH.
- Starsze dzieci i dorośli:
- wole
- jeśli współistnieje wole spowodowane niedoborem jodu oraz guzki autonomiczne przy zwiększeniu spożycia jodu do odpowiedniego poziomu, istnieje ryzyko nadczynności tarczycy.
- wole
Rokowanie
- Skutki niedostatecznego spożycia jodu w okresie ciąży są nieodwracalne.
- Jeśli spożycie jodu zostanie zwiększone do odpowiedniego poziomu, u dorosłych można zaobserwować normalizację wczesnego wola.3
Dalsze postępowanie
- Kontrolne badania przedmiotowe, oznaczenie TSH i wielkości tarczycy w przebiegu choroby.
Informacje dla pacjentów
Edukacja pacjenta
- Regularne spożywanie ryb morskich (największa zawartość jodu w chudych rybach) oraz stosowanie jodowanej soli kuchennej. Jeśli zalecane jest ograniczenie spożycia sodu ze względu na inne choroby, należy rozważyć suplementację jodu w postaci tabletek. Tabletki z jodem dostępne są w dawkach 100 i 200 mcg i zazwyczaj łatwo je przełamać.
- Tabletki zawierające jod (100–150 mcg dziennie) należy przyjmować szczególnie w przypadku planowanej ciąży i niskiego spożycia pokarmów zawierających jod, po przeprowadzeniu wywiadu dotyczącego spożycia jodu i w porozumieniu z ginekologiem.
Materiały edukacjne dla pacjentów
Ilustracje
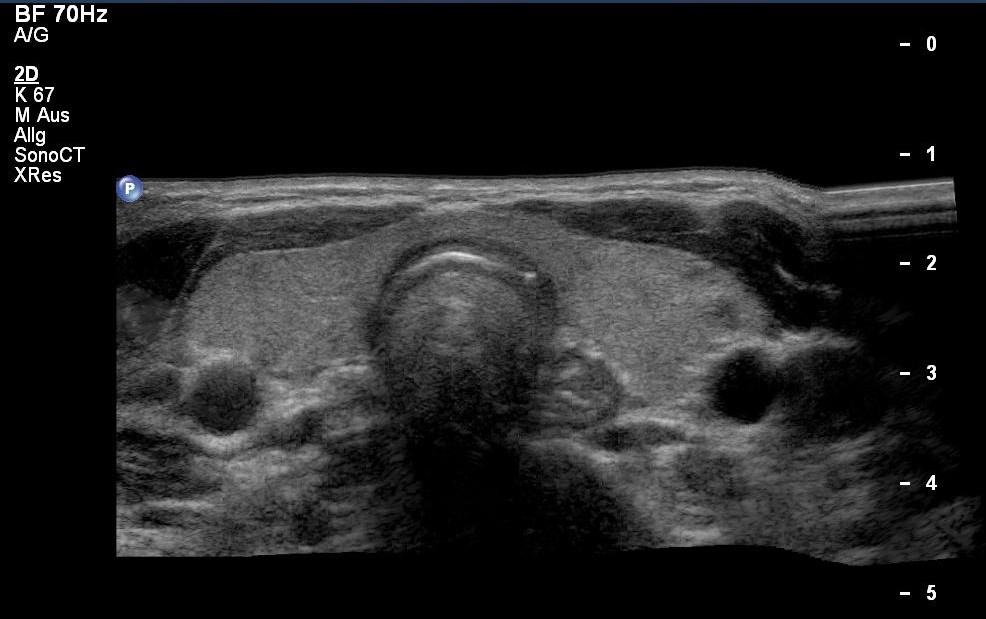
Prawidłowy wygląd tarczycy z górną częścią przełyku, obraz z badania USG (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg)
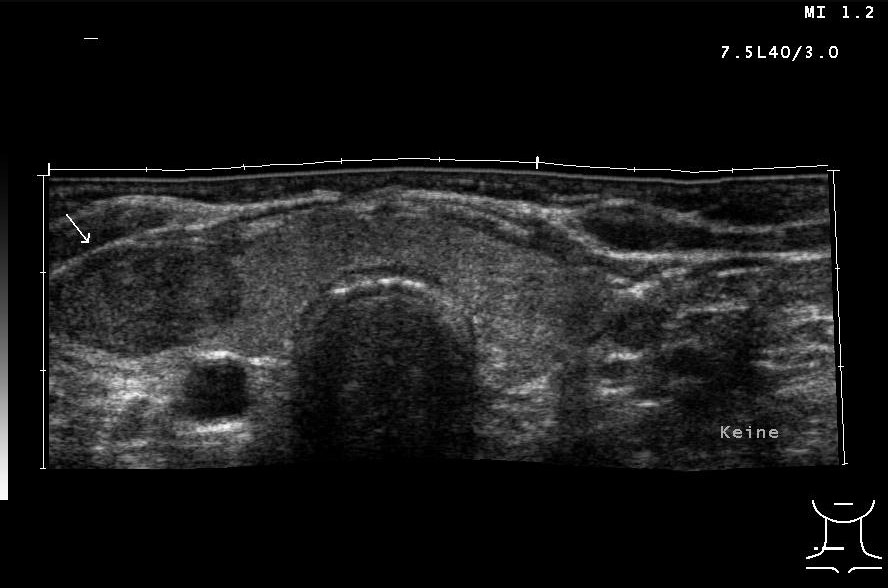
Duży guzek w prawym płacie tarczycy w badaniu USG (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg)
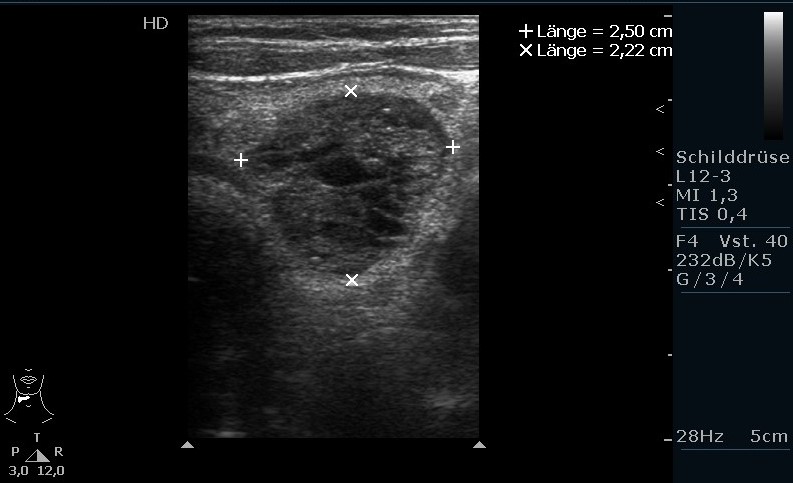
Wole wieloguzkowe, obraz z badania USG, duży guzek w lewym płacie tarczycy (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg)
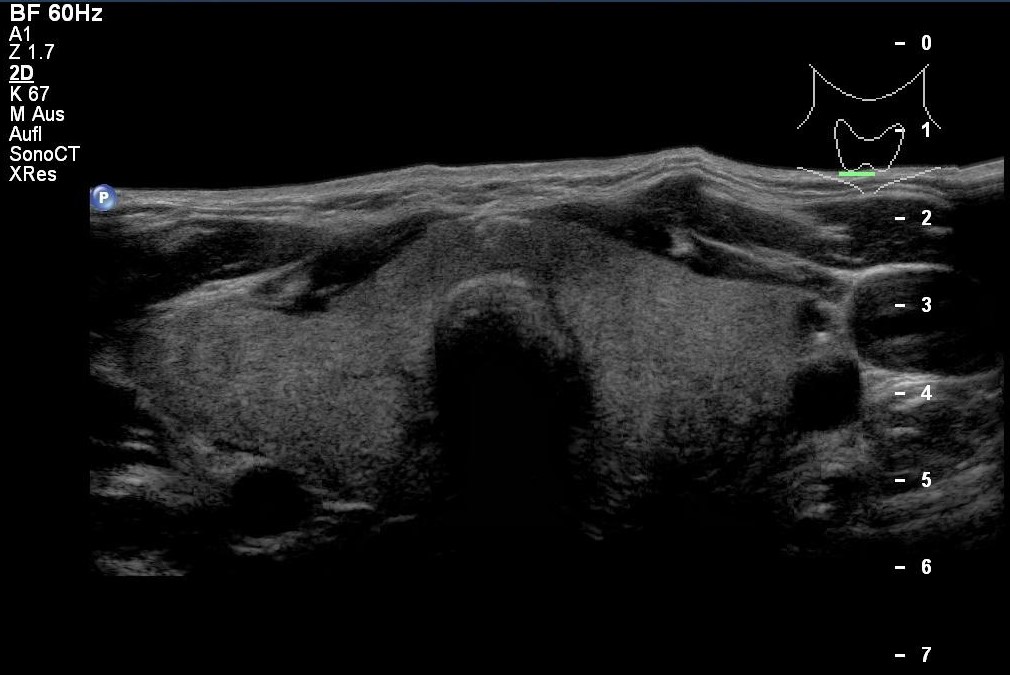
Rozlane wole, obraz z badania USG (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg)
Źródła
Piśmiennictwo
- Vanderpump MP, Lazarus JH, Smyth PP, et al. Iodine status of UK schoolgirls: a cross-sectional survey. Lancet. 2011; 377: 2007-12. PubMed
- Andersson M, de Benoist B, Darnton-Hill I, Delange F. Iodine deficiency in Europe: a continuing public health problem. World Health Organization. 2007. apps.who.int
- Niwattisaiwong S, Burman KD, Li-Ng M. Iodine deficiency: Clinical implications. Cleve Clin J Med. 2017 Mar; 84(3): 236-44. www.ccjm.org
- Zimmermann MB. Iodine deficiency. Endocr Rev. 2009 Jun; 30(4): 376-408. pmid:19460960 PubMed
- Hynes KL, Otahal P, Hay I, Burgess JR. Mild iodine deficiency during pregnancy is associated with reduced educational outcomes in the offspring: 9-year follow-up of the gestational iodine cohort. J Clin Endocrinol Metab. 2013; 98: 1954-62. pubmed.ncbi.nlm.nih.gov
- Scinicariello F, Buser MC. Association of Iodine Deficiency With Hearing Impairment in US Adolescents Aged 12 to 19 Years. Analysis of NHANES 2007-2010 Data. JAMA Otolaryngol Head Neck Surg. 2018; 144(7): 644-5. jamanetwork.com
- Weikert C, Trefflich I, Menzel J, et al. Vitamin and mineral status in a vegan diet. Dtsch Arztebl Int. 2020; 117: 575-82. www.aerzteblatt.de
- Bolz M, Körber S, Reimer T, et al. The treatment of illnesses arising in pregnancy. Dtsch Arztebl Int. 2017; 114: 616-26. www.aerzteblatt.de
- Bath SC, Steer CD, Golding J, et al. Effect of inadequate iodine status in UK pregnant women on cognitive outcomes in their children: results from the Avon Longitudinal Study of Parents and Children (ALSPAC). Lancet 2013. DOI:10.1016/S0140-6736(13)60436-5 DOI
- König F, Andersson M, Hotz K, et al. Ten repeat collections for urinary iodine from spot samples or 24-hour samples are needed to reliably estimate individual iodine status in women. J Nutr. 2011; 141: 2049-54. pmid:21918061 PubMed
- Führer D, Bockisch A, Schmid KW. Euthyroid goiter with and without nodules – diagnosis and treatment. Dtsch Arztebl Int. 2012; 109(29-30): 506-16. www.aerzteblatt.de
Opracowanie
- Aleksandra Gilis-Januszewska (recenzent)
- Adam Windak (redaktor)
- Franziska Jorda (recenzent/redaktor)