Informacje ogólne
Definicja
- Czerniak złośliwy oka jest nowotworem złośliwym, który rozwija się z melanocytów i występuje głównie w naczyniówce.
- Etiologia, zachowanie mutacji i obraz kliniczny różnią się od skórnego czerniaka złośliwego1.
- W momencie rozpoznania często nie występują przerzuty, ale częste są przerzuty metachroniczne, zwłaszcza do wątroby
Częstość występowania
- Najczęstszym pierwotnym nowotworem złośliwym oka jest czerniak błony naczyniowej oka2.
- Zapadalność wynosi od 0,6 do 0,7 nowych zachorowań na 100 000 mieszkańców2.
- W przypadku osób o jasnej karnacji ok. 10 razy wyższa zapadalność niż u osób o ciemnym zabarwieniu skóry2.
- Lokalizacja czerniaków złośliwych oka
- Średni wiek w momencie rozpoznania to 6. dekada życia2.
- Nie odnotowano znaczących różnic w częstości występowania w zależności od płci.
- Współczynnik chorobowości jest najwyższy wśród osób pochodzenia europejskiego i wzrasta wraz ze wzrostem odległości od równika1.
Etiologia i patogeneza
- Czerniaki błony naczyniowej rozwijają się z melanocytów w błonie naczyniowej.
- Błona naczyniowa to środkowa warstwa ściany gałki ocznej, która jest chroniona przez twardówkę i rogówkę oraz zapewnia dopływ krwi do siatkówki.
- Czerniaki naczyniówkowe zwykle powstają ze znamion barwnikowych4.
- Wewnątrzgałkowe czerniaki złośliwe mogą wrastać w otaczającą tkankę wewnątrzgałkową lub rosnąć poza okiem, ale mogą również rozprzestrzeniać się hematogennie.
Cytogenetyka
- Czerniaki błony naczyniowej różnią się od czerniaków złośliwych skóry pod względem profilu cytogenetycznego1.
- Zdecydowanie najczęstszą aberracją chromosomalną w czerniakach błony naczyniowej jest utrata chromosomu 3 (monosomia 3), która wiąże się ze złym rokowaniem1.
Czynniki predysponujące
- Przebarwienia
- jasny kolor oczu (OR 1,75), jasne zabarwienie skóry (OR 1,80), predyspozycje do oparzeń słonecznych (OR 1,64)5
- Znamiona na skórze lub na tęczówce
- nietypowe znamiona skórne (OR 2,82), zwykłe znamiona skórne (OR 1,74), piegi (OR 1,22), znamiona na tęczówce (OR 1,53)6
- Znamiona w błonie naczyniowej i spojówce występują u około 6,5% populacji ogólnej.
- Przekształcenie znamienia w czerniaka złośliwego szacuje się na <1:15 000 rocznie.>
- Narażenie na promieniowanie UV
- zwiększone ryzyko czerniaka złośliwego błony naczyniowej oka (OR 2,05) przy przerywanym narażeniu w związku z wykonywanym zawodem (spawanie)7
- W przeciwieństwie do skóry nie ma dowodów na wzrost ryzyka związany ze zwiększoną ekspozycją na światło słoneczne (promieniowanie UVA i UVB).
ICD-10
- C43 Czerniak złośliwy skóry
- C43.1 Czerniak złośliwy powieki, łącznie z kątem oka
- C43.9 Czerniak złośliwy skóry, umiejscowienie nieokreślone
- C44 Inne nowotwory złośliwe skóry
- C44.1 Skóra powieki, łącznie z kątem oka
- C44.9 Nowotwór złośliwy skóry, umiejscowienie nieokreślone
- C69 Nowotwór złośliwy oka i przydatków oka
- C69.3 Naczyniówka
- C69.9 Oko, umiejscowienie nieokreślone
Diagnostyka
Kryteria diagnostyczne
- Wyniki badań oftalmoskopowych i uzupełniająca diagnostyka obrazowa
- Ostateczne potwierdzenie przez biopsję i badanie histologiczne1
Diagnostyka różnicowa
- Znamiona
- Przerzuty (np. raka piersi)
Wywiad lekarski
- Niespecyficzne objawy, w dużym stopniu zależne od umiejscowienia guza w oku
- Guzy zlokalizowane obwodowo często pozostają niewykryte przez miesiące lub lata. Objawy w takim przypadku:
- Guzy w tylnym biegunie: wczesne zaburzenia widzenia2
- U niektórych pacjentów z powodu wysięku guza i wtórnego odwarstwienia siatkówki może wystąpić nagłe pogorszenie wzroku, metamorfopsja (zniekształcenie percepcji wzrokowej) i fotopsja (błyski światła).
Badanie przedmiotowe
- Czerniaki złośliwe oka mogą zostać wykryte we wczesnym stadium przez przypadek podczas badania oftalmoskopowego.
- Około 30% czerniaków błony naczyniowej jest wykrywanych podczas badania w kierunku innej choroby oczu. Często są one stosunkowo małe.
- Czerwony refleks z dna oka jest zmniejszony podczas patrzenia w określonym kierunku.
- W zaawansowanym stadium: guz jest rozpoznawalny podczas oftalmoskopii. Może wystąpić odwarstwienie siatkówki, odbarwienie tęczówki i deformacja źrenicy.
- Guzy, które rosną w kącie komory oka, mogą powodować jaskrę wtórną, zwiększone ciśnienie wewnątrzgałkowe i ból, który może również wystąpić w wyniku stanu zapalnego.
Diagnostyka u specjalisty
Badania
- Oftalmoskopia
- Czerniak często pojawia się jako szaro-brązowy, okrągły lub owalny, wyraźny guz.
- Różnicowanie oftalmoskopowe łagodnego znamienia może być trudne.
- Badanie ultrasonograficzne
- Może ono być stosowane wraz z badaniem RM w celu określenia rozmiaru i lokalizacji guza.
- Angiografia fluorescencyjna
- informacje na temat zaopatrzenia naczyniowego guza
- Biopsja cienkoigłowa
- w celu badania histologicznego i cytogenetycznego, a tym samym do potwierdzenia rozpoznania i oceny rokowania1
Diagnostyka przerzutów
- USG jamy brzusznej
- RTG klatki piersiowej
- W przypadku niepewności lub uzasadnionego podejrzenia również TK1
Wskazania dla skierowania do specjalisty
- Natychmiastowe skierowanie do okulisty w przypadku podejrzenia
Terapia
Cele terapii
- W momencie rozpoznania często nie ma przerzutów, więc celem miejscowego leczenia guza jest wyleczenie i zachowanie ostrości widzenia.
- Przerzuty ogólnoustrojowe są dość powszechne w przebiegu choroby, wtedy koncepcja terapii paliatywnej.
Ogólne informacje o terapii
- Terapia zachowawcza gałki ocznej
- terapia radiacyjna, taka jak brachyterapia lub radiacyjna terapia przezskórna
- chirurgiczne usunięcie2
- Enukleacja: ze względu na dobre możliwości leczenia zachowującego gałkę oczną jest to obecnie jedynie procedura rezerwowa.
- Nie ma prawie żadnych satysfakcjonujących opcji leczenia przerzutów.
Terapia radiacyjna
- Najbardziej ugruntowana procedura miejscowej kontroli guza
Brachyterapia
- Z aplikatorami beta (106 Ru) lub gamma (125 J)
- Wymagane chirurgiczne wszczepienie aplikatora radioaktywnego
- W ten sposób oszczędza się struktury pozagałkowe, w tym przydatki oka.
- Aplikatory beta: gwałtowny spadek dawki, wysoka dawka w obszarze docelowym możliwa przy rozległej ochronie sąsiednich struktur2
Radioterapia przezskórna
- Przezskórna radioterapia protonami (60–70 MeV): bardzo gwałtowny spadek dawki z boku i na końcu zasięgu wiązki; zaleta w przypadku guzów w pobliżu tarczy nerwu wzrokowego lub dołka
- Oba rodzaje radioterapii pozwalają osiągnąć wskaźnik miejscowej kontroli guza wynoszący ponad 95% po 5 latach w przypadku guzów o wysokości mniejszej niż 6–7 mm2.
Terapia chirurgiczna
- Wskazana w przypadku dużych czerniaków wewnątrzgałkowych (>8 mm wysokości).
- Typ dostępu: przeztwardówkowy od zewnątrz lub przezsiatkówkowy
- Cel: zachowanie narządu i funkcji chorego oka8
- Ograniczenia resekcji chirurgicznej
- średnica guza podstawowego nie większa niż 15 mm
- lokalizacja guza (poza dużym łukiem naczyniowym)2
- Enukleacja: w przypadku dużych guzów, nawrotów lub powikłań innych terapii1
Leczenie czerniaka błony naczyniowej z przerzutami
- Do tej pory żadna terapia adjuwantowa nie była w stanie poprawić rokowania w przypadku przerzutów2.
- Należy dążyć do udziału w badaniach klinicznych.
- Do tej pory w badaniach wykorzystywano głównie substancje stosowane w czerniakach skóry pomimo biologicznych różnic między tymi dwiema postaciami czerniaka2.
- Wszystkie opublikowane do tej pory badania z zastosowaniem klasycznej chemioterapii wykazują wskaźniki remisji niewiele przekraczające zero2,9.
Zapobieganie
- Nie są znane żadne środki, które mogłyby zapobiec chorobie.
Przebieg, powikłania i rokowanie
Przebieg
- Często można uzyskać miejscową kontrolę guza, ale w przebiegu choroby często występują przerzuty, szczególnie do wątroby
- Przerzuty hematogenne
- Przerzuty głównie do wątroby: od 85 do 90% chorych1,10
- Okres między napromienianiem czerniaka oka a rozpoznaniem przerzutów: średnio 3,45 roku10
Powikłania
- Powikłania związane z promieniowaniem z częściową następczą utratą ostrości widzenia
- zaćma wywołana promieniowaniem
- retinopatia popromienna
- makulopatia
- krwotok do ciała szklistego
- odklejenie siatkówki
- jaskra z powodu neowaskularyzacji
- wznowa guza
- madaroza rzęs
- suchość oka
- neuropatia nerwu wzrokowego1,11
- zespół toksycznego guza: trwałe powikłanie terapii radiacyjnej spowodowane rozpadem martwiczej tkanki nowotworowej w przypadku dużych guzów2
- Resekcja chirurgiczna pozwala uniknąć długoterminowych powikłań terapii radiacyjnej2.
Rokowanie
- Rokowanie dotyczące ostrości wzroku: zależy od wielkości i umiejscowienia guza, najlepsze rokowanie w przypadku guzów płaskich w okolicy równika2.
- W badaniu obejmującym 200 przypadków z okresem obserwacji wynoszącym 32,3 miesiąca:
- zachowanie oka w 89% przypadków
- zachowanie zdolności czytania (ostrość widzenia 0,5 i lepsza) w 13,4% przypadków8
- W badaniu obejmującym 200 przypadków z okresem obserwacji wynoszącym 32,3 miesiąca:
- Brak poprawy całkowitego przeżycia w przypadku choroby z przerzutami w ciągu ostatnich dziesięcioleci: w badaniu kohortowym z Bostonu określono następujące czasy przeżycia od momentu rozpoznania przerzutów u 661 pacjentów w stadium przerzutowym:
- średni wskaźnik przeżycia 1 roku: 21,3%
- wskaźnik przeżycia 3 lat: 4,3%
- W grupie porównawczej z lat 1970–80: ok. 13% pacjentów z przerzutami przeżyło wtedy przez co najmniej 1 rok10.
- Wprowadzone obecnie terapie, takie jak keton metylowo-etylowy czy inhibitory punktów kontrolnych, nie wydają się mieć znaczącego wpływu na przeżycie całkowite10.
- Około 50% pacjentów z czerniakiem błony naczyniowej umiera z powodu przerzutów guza pierwotnego2,12.
- Guzy z utratą chromosomu 3 (monosomia 3) mają wysokie ryzyko przerzutów, podczas gdy guzy bez monosomii 3 mają dobre rokowanie13.
Dalsze postępowanie
- Ultrasonografia lub RM jamy brzusznej i ocena laboratoryjnych parametrów wątroby co 6 miesięcy w celu wczesnej identyfikacji przerzutów1
- Kontrole okulistyczne zgodnie z zaleceniami oddziału okulistycznego prowadzącego leczenie
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
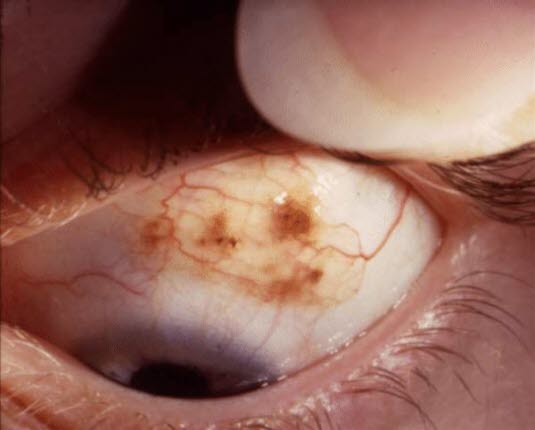
Znamiona spojówkowe
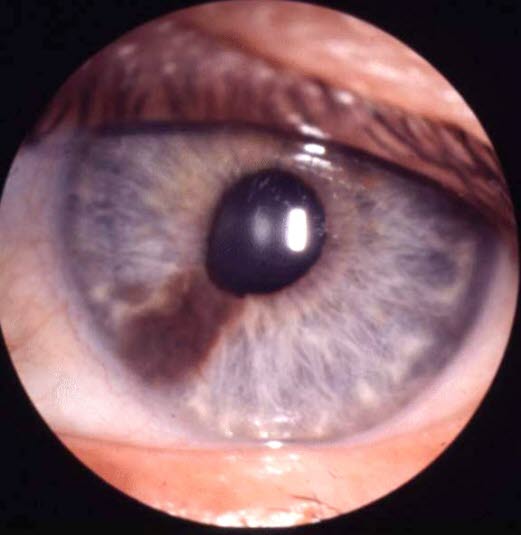
Czerniak złośliwy tęczówki: źrenica jest owalna i występuje ektopia warstwy pigmentu.
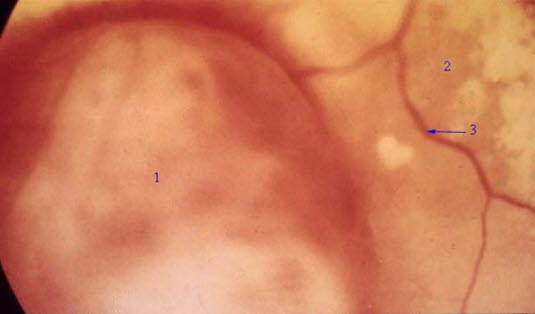
Czerniak złośliwy błony naczyniowej oka
Źródła
Literatur
- 14. Grisanti S, Tura A. Uveal Melanoma. In: Scott JF, Gerstenblith MR, editors. Noncutaneous Melanoma [Internet]. Brisbane (AU): Codon Publications; 2018 Mar. Chapter 1. pubmed.ncbi.nlm.nih.gov
- Bornfeld N, Biewald E, Bauer S, Temming P, Lohmann D, Zeschnigk M: The interdisciplinary diagnosis and treatment of intraocular tumors. Dtsch Arztebl Int 2018; 115: 106–11. DOI: 10.3238/arztebl.2018.0106. pubmed.ncbi.nlm.nih.gov
- Shields CL, Kaliki S, Furuta M, Mashayekhi A, Shields JA. Clinical spectrum and prognosis of uveal melanoma based on age at presentation in 8033 cases. Retina. 2012 Jul;32(7):1363–72. pubmed.ncbi.nlm.nih.gov
- Shields CL, Furuta M, Berman EL, et al. Choroidal nevus transformation into melanoma: analysis of 2514 consecutive cases. Arch Ophthalmol 2009; 127:981. PubMed
- Weis E, Shah CP, Lajous M, et al. The association between host susceptibility factors and uveal melanoma: a meta-analysis. Arch Ophthalmol 2006; 124:54. PubMed
- Weis E, Shah CP, Lajous M, et al. The association of cutaneous and iris nevi with uveal melanoma: a meta-analysis. Ophthalmology 2009; 116:536. PubMed
- Shah CP, Weis E, Lajous M, et al. Intermittent and chronic ultraviolet light exposure and uveal melanoma: a meta-analysis. Ophthalmology 2005; 112:1599. PubMed
- Biewald E, Lautner H, Gok M, et al.: Endoresection of large uveal melanomas: clinical results in a consecutive series of 200 cases. Br J Ophthalmol 2017: 101: 204–8. pubmed.ncbi.nlm.nih.gov
- Schmittel AH, Schmidt-Hieber M, Bechrakis NE, et al.: A randomized phase II trial of gemcitabine plus treosulfan versus treosulfan alone in patients with metastatic uveal melanoma. J Clin Oncol 2006; 24: 8018. pubmed.ncbi.nlm.nih.gov
- Lane AM, Kim I, et al.: Survival rates in patients after treatment for metastasis from uveal melanoma. JAMA Ophthalmol 2018; 136: 981–86. pubmed.ncbi.nlm.nih.gov
- Desjardins L, Lumbroso-Le Rouic L, Levy-Gabriel C, Cassoux N, Dendale R, Mazal A, et al. Treatment of uveal melanoma by accelerated proton beam. Dev Ophthalmol. 2012;49:41–57. pubmed.ncbi.nlm.nih.gov
- Kivela T, Kujala E: Long-term risk of melanoma-related mortality after uveal melanoma. JAMA Ophthalmol 2016; 134: 238–9. pubmed.ncbi.nlm.nih.gov
- Thomas S, Putter C, Weber S, Bornfeld N, Lohmann DR, Zeschnigk M: Prognostic significance of chromosome 3 alterations determined by microsatellite analysis in uveal melanoma: a long-term follow-up study. Br J Cancer 2012; 106: 1171–6. pubmed.ncbi.nlm.nih.gov
- Augsburger JJ, Correa ZM, Shaikh AH: Effectiveness of treatments for metastatic uveal melanoma. Am J Ophthalmol 2009; 148: 119–27. pubmed.ncbi.nlm.nih.gov
Autor*innen
- Franziska Jorda, Dr. med., Fachärztin für Viszeralchirurgie, Ärztin in Weiterbildung Allgemeinmedizin, Kaufbeuren