Informacje ogólne
Definicja
- Naczyniaki są łagodnymi guzami naczyniowymi o charakterystycznym przebiegu klinicznym cechującym się szybką, wczesną proliferacją, po której następuje wolniejsza spontaniczna regresja (inwolucja).1
- W zależności od lokalizacji i rozmiaru, mogą występować zaburzenia lub
powikpozostałaniaości, które wymagają leczenia. - W przypadku naczyniaków w niepowikłanym położeniu i
nie powodującychbez ograniczeń funkcjonalnych,można oczekiwać spontanicznej inwolucji.
Częstość występowania
- Naczyniaki niemowlęce są najczęstszymi łagodnymi guzami
występującymiw dzieciństwie i występują u 4–5% wszystkich niemowląt.2 - Częściej
występująu dziewczynek (3-6:1, zależnie od źródła).3
Etiologia
- Patogeneza nie została jeszcze całkowicie wyjaśniona.
43 - Prawdopodobnie dochodzi do zaburzenia równowagi czynników angiogenezy i wzrostu poziomu czynnika wzrostu śródbłonka naczyniowego (VEGF), podstawowego czynnika wzrostu fibroblastów (bFGF) oraz metaloproteinaz macierzy (MMP) 2 i 9, co prowadzi do proliferacji naczyniaka.
43 - Niedotlenienie tkanki wydaje się być kolejnym czynnikiem.
- W fazie regresji
naczyniakastężeniepowyższychbiałek ponownie spada. NaczyniakiRozróżnia się nieskomplikowane i skomplikowane naczyniaki niemowlęcemożna podzielić ze względu na ich głębokość (powierzchowne, mieszane i głębokie) oraz rozległość zajęcia skóry (ogniskowe, wieloogniskowe, segmentarne, pośrednie).
Patogeneza
- Naczyniaki niemowlęce nie występują jeszcze w chwili narodzin. Diagnoza jest zwykle stawiana w ciągu pierwszych 4–6 tygodni życia.
54 - Naczyniaki mają charakterystyczny przebieg kliniczny:
teleangiektazjeTeleangiektazje lub anemiczne, czerwonawealbolub blado-jasne plamki mogą czasami być już widoczne jako etap wstępny.wW fazie proliferacyjnej naczyniak rośnie szybko, najszybciej w wieku 2–3 miesięcy.65poPo proliferacji naczyniak krwionośny jest stabilny przez pewien okres czasu (faza przejściowa).fazaFaza inwolucji (kurczenia się)pojawia sięzazwyczaj w drugiej połowie pierwszego roku życia,.moMoże ona trwać od 2 donawet10 lat.
- Powikłania
- upośledzenie czynnościowe
- Szczególnie w obrębie twarzy, rozprzestrzenianie się naczyniaka może prowadzić do zaburzeń
czynnościfunkcji powiek, upośledzać możliwość przyjmowania pokarmów w przypadku lokalizacji w okolicy ust, wzrostu zębów lub trwałych deformacji lub asymetrii twarzy. - W skrajnych przypadkach moż
eliwadochodzić dojest niedrożnościć dróg oddechowych. - Owrzodzenie spowodowane szybkim wzrostem naczyniaków może powodować ból i krwawienie, a także istnieje ryzyko nadkażenia
(. - często
w przypadku naczyniaków zlokalizowanych w okolicy anogenitalnejanogenitalne lubw przestrzeniachmiędzypalcowych).dzypalcowe
- Szczególnie w obrębie twarzy, rozprzestrzenianie się naczyniaka może prowadzić do zaburzeń
tkankaTkanka naczyniaka krwionośnego uwalnia duże ilości dejodynazy, która dezaktywuje hormony tarczycy, co możerzadkoprowadzić do niedoczynności tarczycy.moMoże dojść do zajęcia narządów wewnętrznych i związanych z tym wad rozwojowych.
- upośledzenie czynnościowe
Czynniki predysponujące
- Niska masa urodzeniowa
76 - Pochodzenie związane z jasną karnacją
- Starszy wiek matki
- Anomalie łożyska
54 - Przedwczesny poród lub niska masa urodzeniowa
ICD-10
- D18 Naczyniaki krwionośne i chłonne o dowolnym umiejscowieniu
- D18.0 Naczyniak krwionośny o dowolnym umiejscowieniu
Q82 Inne wrodzone wady rozwojowe skóryQ82.5 Wrodzone znamię barwnikowe niezłośliwiejące
Diagnostyka
Kryteria diagnostyczne
W większości przypadkówCzasami można jednoznacznie rozpoznać naczyniaka niemowlęcego na podstawiejedyniewywiadu lekarskiego i badania przedmiotowego. Wówczas dalsza diagnostyka nie jest konieczna.- Jeśli zmiana jest już obecna przy urodzeniu i prawie nie zmienia rozmiaru
z czasem, należy raczej założyćobecnośćmalformacjęmalformacji naczyniowejnaczyniową. - W przypadku obecności kilku naczyniaków zaleca się wykluczenie zajęcia narządów wewnętrznych
izadalszpomocądiagnostykędalszejobrazowądiagnostyki.
Diagnostyka różnicowa
- Nevus flammeus
- Inne guzy naczyniowe
- ziarniniak ropotwórczy
- śródbłoniak Kaposipodobny
Masamasa nienaczyniowa- torbiel dermoidalna
- glejak nosa
- mięśniakowłókniak
- mięsak
- Malformacje naczyniowe
mogMogą dotyczyć żył, tętnic i naczyń limfatycznych.
Wywiad lekarski
- Czas
pojawienia sięwystąpienia zmianyi jej ewolucja w czasie. - Zmiana wielkości:
niekiedyCzasamicotygodniowacotygodniowekontrolasprawdzanie rozmiaruzmianypomaga w diagnostyce różnicowej.87 - Objawy towarzyszące, takie jak opóźnienie wzrostu, zmniejszona aktywność i senność, mogą wskazywać na współistniejącą niedoczynność tarczycy.
Badanie przedmiotowe
- Naczyniaki niemowlęce pojawiają się zwykle w ciągu pierwszych 4–6 tygodni życia.
54 - Charakterystyczny przebieg kliniczny
teleangiektazjeTeleangiektazje lub anemiczne, czerwonawe lub blado-jasne plamki mogą czasami być już widoczne jako etap wstępny.wW fazie proliferacyjnej naczyniak rośnie szybko, najszybciej w wieku 2–3 miesięcy.65poPo proliferacji naczyniak krwionośny jest stabilny przez pewien okres czasu (faza przejściowa).fazaFaza inwolucji (kurczenia się) zazwyczaj w drugiej połowie pierwszego roku życia. Faza ta może trwać od 2 do 10 lat.
- Większość naczyniaków niemowlęcych ma charakter miejscowy, występuje w postaci uniesionej lub
wna poziomie skóry, bardzo częstow okolicyna głowyowie i szyi. - Istnieją również naczyniaki segmentalne, którym mogą
współtowarzyszyć wady rozwojowe naczyń krwionośnych lub narządów wewnętrznych. - Inna specyficzna postać: wieloogniskowe naczyniaki niemowlęce (
tzn.5 lub więcej) z zajęciemobszarówpozaskórnychrnym lub bez niego - 80% naczyniaków niemowlęcych ma charakter ogniskowy i pojedynczy.
- Umiejscowienie
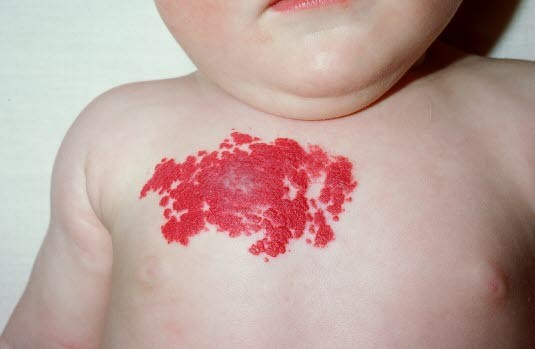
 Naczyniak: Faza proliferacji
Naczyniak: Faza proliferacji- 60% naczyniaków skórnych występuje
w okolicyna głowyowie lub szyi. - 25% na tułowiu
- 15% na kończynach
naczyniakiNaczyniaki mogą występować nie tylko na skórze, ale takżew narządach wewnętrznych -np. w wątrobie, przewodzie pokarmowym, krtani, ośrodkowym układzie nerwowym, trzustce, pęcherzyku żółciowym, grasicy, śledzionie, węzłach chłonnych, płucach, pęcherzu moczowym i nadnerczach.
- 60% naczyniaków skórnych występuje
- Wczesne objawy (0–6 tygodni)
miejscowo skSkóra zaczyna blednąć,.nastNastępnie tworzą się drobne teleangiektazje, po których następujepojawienei się czerwonegoczerwone lubbordowegogłębokoznamieniaczerwone znamię lubgrudkigrudkaotoczonejotoczonabladymsłabym pierścieniem krwotoku naczyniowego.
- Późniejsze objawy (0–12 miesięcy)
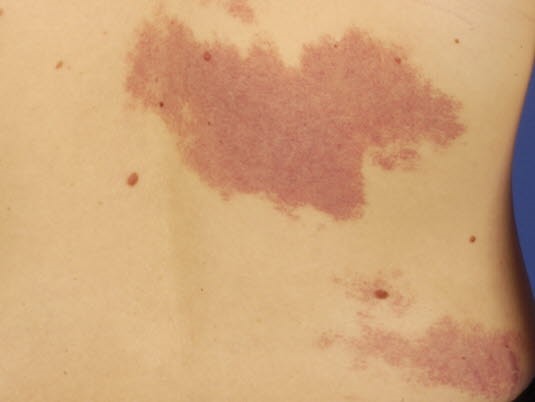
 Naczyniak: Faza regresji
Naczyniak: Faza regresjiwW miarę wzrostu naczyniakmoże przybieraćma kształt kopuły, guzka, blaszki, guza lub ich kombinacji.jeJeśli naczyniak znajduje się w fazie inwolucji, kolorstopniowoblednie,zmianaazmniejszaobrzęksiustępuje.- 50–60% naczyniaków pozostawia trwałe zmiany na skórze, takie jak teleangiektazje,
powierzchowniepowierzchowneposzerzonerozszerzone żyły, blizny przypominające pęcherze lub hipo-/hiperpigmentacjęhiperpigmentacja.
Dalsza diagnostyka
- Jeśli rozpoznanie naczyniaka niemowlęcego nie jest pewne lub jeśli podejrzewa się zajęcie narządów wewnętrznych,
nalemożyna rozważyć dalsze badaniaw ramach diagnostyki specjalistycznej:
Badania ultrasonograficzne
- Naczyniak wykazuje typowy wzorzec przepływu w badaniu ultrasonograficznym, a jego rozległość i stopień zaawansowania można
dokładnieokreślić. - Można wykryć zajęcie narządów wewnętrznych.
- Jeśli podejrzewa się zajęcie
mięśnia sercowegoserca, zaleca się wykonanie echokardiografii.
Rezonans magnetycznyRM
- Może być również pomocny w diagnostyce różnicowej
zmiany. - W przypadku rozległych naczyniaków segmentalnych w lokalizacji lędźwiowo-krzyżowej należy
zawszewykluczyć wady rozwojowe kręgosłupa, układu moczowo-płciowego i odbytu.
Badanie okulistyczne
- Jeśli naczyniak znajduje się blisko
narządu wzrokuoka, może wpływać na ostrość widzenia.
Laryngoskopia
- W przypadku naczyniaków w górnych drogach oddechowych w celu wykluczenia obturacji.
Oznaczenie poziomu TSH
- W przypadku bardzo dużych naczyniaków lub klinicznego podejrzenia niedoczynności tarczycy
Biopsja i badanie histopatologiczne
PogłębienieWdiagnostykicelu dalszego wyjaśnienia w przypadku niejasnychzmianguzów,wymagającychabywykluczenia obecnościwykluczyć nowotwórur złośliwegoliwy
Wskazania dla skierowania do specjalisty
- Małe, niepowikłane naczyniaki
nie wymagajgojąleczenia,sięnajczęściej ulegaja samoistnej inwolucji z czasemsamoistnie.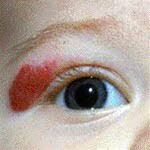
 Naczyniak: Zmiana okołooczodołowa
Naczyniak: Zmiana okołooczodołowa - W przypadku niekorzystnej
lub potencjalnie groźnejlokalizacji (oko, twarz, drogi oddechowe), bardzo dużych naczyniaków, wątpliwości co do prawidłowej diagnozy lub w celu rozpoczęcia leczenia należy skierować pacjenta na specjalistyczne badania/dalsze leczenie (w zależności od problemu do okulisty dziecięcego, laryngologa, pediatry, kardiologa dziecięcego).
Leczenie
Cele leczeniaterapii
- Zatrzymanie wzrostu i szybka regresja
zmiany - Zapobieganie funkcjonalnym i estetycznym powikłaniom
- Leczenie
powikłań, np.owrzodzeń lub wtórnych nadkażeń
Ogólne informacje o leczeniuterapii
- W wielu przypadkach leczenie nie jest konieczne.
- W przypadku powikłanych naczyniaków leczenie należy rozpocząć jak najwcześniej.
- Leczeniem z wyboru jest
wczesneleczenie propranololem.
Leczenie farmakologiczne
Propanolol
- Przed zastosowaniem propranololu należy wykonać EKG, a w przypadku podejrzenia choroby serca i/lub dodatniego wywiadu rodzinnego
wskazanenależyjestwykonaćwykonanie echokardiografiiechokardiografię. - Leczenie propranololem rozpoczyna się stopniowo od dawki 1 mg/kg mc. na dobę i zwiększa
stopniowocodziennie w warunkach szpitalnych i co tydzień w warunkach ambulatoryjnych do dawki docelowej 2 (-3) mg/kg mc. na dobę, podzielonej na 2 lub, w uzasadnionych przypadkach, 3 dawki pojedyncze. - Hospitalizacja z monitorowaniem ciśnienia krwi, częstości akcji serca i glikemii jest zalecana w następującym przypadku:
- dzieci poniżej 8 tygodnia życia
- istotne współistniejące choroby serca lub
- choroby układu oddechowego
- powiązane wady rozwojowe
- trudna sytuacja społeczna
- Leczenie powinno trwać co najmniej 6 miesięcy, a dawkowanie może wymagać dostosowania do rosnącej masy ciała dziecka.
DziałaniaReakcje niepożądane- zaburzenia snu
- zimne kończyny
- biegunka
- nocny niepokój
- skurcz oskrzeli
- bradykardia
- hipoglikemia (szczególnie na początku terapii)
- niedociśnienie tętnicze
Nadolol i atenolol
- Skuteczne są również inne selektywne beta-blokery.
Glikokortykosteroidy
- Ogólnoustrojowe glikokortykosteroidy są dodatkowo wskazane tylko w przypadku niepowodzenia leczenia propranololem lub zagrażającej życiu niedrożności
dróg oddechowych lub w przypadku innej lokalizacji naczyniaka powodującej potencjalnie zagrożenie.- dawkowanie: 2–5 mg ekwiwalentu prednizolonu/kg mc. dziennie
Inne formy leczenia
- Alternatywą może być miejscowe leczenie beta-blokerami.
98 Laseroterapia/krioterapiaLasermoMoże byćprzydatnaprzydatny w leczeniu zarówno proliferujących, jak i pozostałych naczyń z naczyniaków.9-10-11- do zmniejszania objętości bardzo dużych naczyniaków przed planowanym zabiegiem chirurgicznym
- Chirurgiczne usunięcie
moMoże być konieczne w przypadku wrzodziejących, krwawiących lub zagrażających życiu naczyniaków.- w razie potrzeby późniejsze usunięcie pozostałych naczyniaków ze względów estetycznych lub funkcjonalnych
najlepszymNajlepszym momentem jest czas po regresji, tj. w 4–5 roku życia.
Przebieg, powikłania i rokowanie
Przebieg
SchorzenieChoroba rozpoczyna się w okresie niemowlęcym i stopniowo ustępujezwyklew wieku 1–5 latwraz z naturalną inwolucją naczyniaka.- Czas trwania fazy regresji jest różny i nie można go przewidzieć na podstawie wielkości lub wyglądu zmian.
- W 80–90% guzów regresja kończy się w wieku 4 lat.
Powikłania
OwrzodzeniaOwrzodzeniewystWystępująpuje w 5–10% naczyniaków, szczególnie wprzypadku zmianmieszanych powierzchownych/głębokich oraz w naczyniakachzlokalizowanych w okolicy wargwargi, krocza i obszarów międzypalcowych.1211moMożew takich przypadkach dochodzidojść do zakażeń wtórnych.
WObturacja dróg oddechowych w przypadku naczyniaków, którez powodu lokalizacji lub rozmiaruuciskają drogi oddechowe, może dojść do ich obturacji.WZaburzeniaprzypadkuwidzenia spowodowane naczyniakiem: Dotyczy to głównie naczyniaków zlokalizowanychw okolicy narządu wzroku -na górnej, przyśrodkowej powiecemoże dojść do upośledzenia widzenia.12- Duże naczyniaki skórne lub trzewne (zwłaszcza
zlokalizowanew wątrobie) występują rzadko. Mogą onejednakprowadzić do niewydolności serca w wyniku zwiększonejpojemnoobjętości minutowej.
RokowanieRokowania
- Niepowikłane naczyniaki zwykle
rozwijajgoją sięi podlegają samoistnej inwolucjibez komplikacji; w przypadku powikłanych naczyniaków zależy to od ich wielkości, liczby, lokalizacjiistopniazajęcia narządów wewnętrznych. - Wczesne leczenie propranololem jest skuteczne.
- Po leczeniu propranololem efekt z odbicia występuje w 15–20% wszystkich przypadków, zwykle w ograniczonym zakresie. Powtórna terapia rzadko jest konieczna.
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje


Naczyniak: Faza proliferacji


Naczyniak: Faza regresji
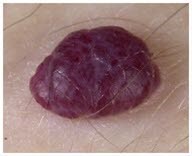

Naczyniak


Naczyniak: Faza proliferacji


Naczyniak: Zmiana okołooczodołowa
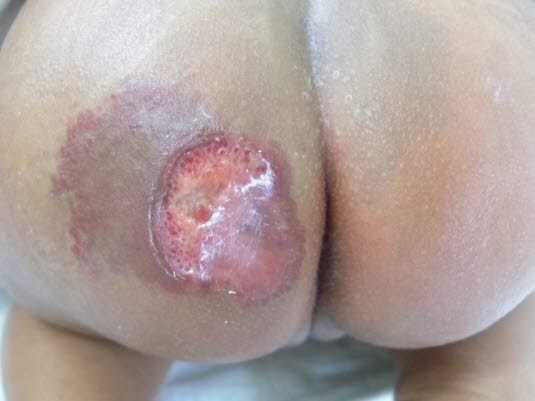

Naczyniak: Owrzodzenia
ŹródłaQuellen
LiteraturaLiteratur
- Antaya RJ. Infantile hemangioma. Medscape, last updated Nov 2020 emedicine.medscape.com
- Krowchuk DP, Frieden IJ, Mancini AJ, et al. Clinical Practice Guideline for the Management of Infantile Hemangiomas. Pediatrics 2019; 143: e20183475. pmid:3058406. www.ncbi.nlm.nih.gov
Wyrzykowski D., Bukowski M., Jaśkiewicz, J. Guzy naczyniowe i wrodzone malformacje naczyniowe. Cancer Surg. 2005, 1. 1-25.cancersurgery.pl- Rotter A, de Oliveira ZNP. Infantile hemangioma: pathogenesis and mechanisms of action of propranolol. J Dtsch Dermatol Ges. 2017 onlinelibrary.wiley.com
- Léauté-Labrèze C, Hoeger P, Mazereeuw-Hautier J, et al. A randomized, controlled trial of oral propranolol in infantile hemangioma. N Engl J Med 2015; 372: 735-46. doi:10.1056/NEJMoa1404710 DOI
- Tollefson MM, Frieden IJ. Early growth of infantile hemangiomas: what parents' photographs tell us. Pediatrics. 2012; 130: e314-20. doi:10.1542/peds.2011-3683 DOI
- Hemangioma Investigator Group, Haggstrom AN, Drolet BA, et al. Prospective study of infantile hemangiomas: demographic, prenatal, and perinatal characteristics. J Pediatr 2007; 150: 291-4. PMID: 17307549 PubMed
- Chang LC, Haggstrom AN, Drolet BA, et al. Growth characteristics of infantile hemangiomas: implications for management. Pediatrics 2008; 122: 360-7. pmid:18676554 PubMed
- Ni N, Langer P, Wagner R, Guo S. Topical timolol for periocular hemangioma: report of further study. Arch Ophtalmol 2011; 377-9. 10.1001/archophthalmol.2011.24. pubmed.ncbi.nlm.nih.gov
- Stier MF, Glick SA, Hirsch RJ. Laser treatment of pediatric vascular lesions: Port wine stains and hemangiomas. J Am Acad Dermatol 2008; 58: 261-85. PMID: 18068263 PubMed
- Brightman LA, Brauer JA, Terushkin V, et al. Ablative fractional resurfacing for involuted hemangioma residuum. Arch Dermatol 2012; 148: 1294-8. pmid: 22910902 PubMed
- Kim HJ, Colombo M, Frieden IJ. Ulcerated hemangiomas: clinical characteristics and response to therapy. J Am Acad Dermatol 2001; 44: 962-72 PubMed
- Ceisler, EJ, Santos, L, Blei, F. Periocular hemangiomas: what every physician should know. Pediatr Dermatol 2004; 21: 1. PubMed
- Poetke M, Frommeld T, Berlien HP. PHACE syndrome: new views on diagnostic criteria. Eur J Pediatr Surg 2002; 12: 366-74. PubMed
- Winter PR, Itinteang T, Leadbitter P, et al. PHACE syndrome--clinical features, aetiology and management. Acta Paediatr 2016 Feb; 105(2: 145-53. pmid:26469095 PubMed
- Munden A, Butschek R, Tom W, et al. Prospective study of infantile hemangiomas: Incidence, clinical characteristics, and association with placental anomalies. Br J Dermatol 2014 doi.org/10.1111/bjd.12804 pubmed.ncbi.nlm.nih.gov
- North, PE, Waner, M, Brodsky, MC. Are infantile hemangiomas of placental origin?. Ophthalmology 2002; 109: 633. PubMed
- Regnier S, Dupin N, Le Danff C, et al. Endothelial cells in infantile haemangiomas originate from the child and not from the mother (a fluorescence in situ hybridization-based study. Br J Dermatol 2007; 157: 158-60. pmid:17578438 PubMed
- Drolet BA, Frommelt PC, Chamlin SL, et al. Initiation and use of propranolol for infantile hemangioma: report of a consensus conference. Pediatrics 2013;131:128-140 pubmed.ncbi.nlm.nih.gov
- Chinnadurai S, Fonnesbeck C, Snyder KM, Pharmacologic Interventions for Infantile Hemangioma. A Meta-analysis. Pediatrics 2016 pubmed.ncbi.nlm.nih.gov
AutorzyAutor*innen
Natalia Jagiełła, lekarz (redaktor)- Monika Lenz,
specjalistaFachärztinmedycynyfürrodzinnejAllgemeinmedizin, Neustadt am Rübenberge