Informacje ogólne
Definicja
- Pasożyty to organizmy, które żywią się i rozmnażają kosztem organizmu gospodarza.
- Endopasożyty żyją w organizmie żywiciela.
- Jednokomórkowe pierwotniaki, np. lamblie, zarodźce, ameby.
- Organizmy wielokomórkowe, helminty pasożytujące na człowieku (choroby wywołane przez robaki pasożytnicze).
- Ektopasożyty żyją na organizmie żywiciela, np. wszy głowowe, kleszcze.
- Ten artykuł dotyczy zakażeń endopasożytami u osób, które przebywały w tropikach. Skupiono się na robaczycach jelitowych. Robaczyce są wywoływane przez robaki pasożytnicze o złożonym cyklu życiowym wewnątrz ciała człowieka i poza nim.
- Więcej informacji na temat chorób wywoływanych przez pierwotniaki i ektopasożyty można znaleźć w odpowiednich artykułach.
- Choroby charakterystyczne dla tropików, wywoływane przez pierwotniaki:
- malaria
- leiszmanioza
- ameboza
- toksoplazmoza
- trypanosomatoza (mniejj powszechna).
- Artykuły dotyczące infestacji ektopasożytami:
- Choroby charakterystyczne dla tropików, wywoływane przez pierwotniaki:
Epidemiologia
- Europejczycy, którzy spędzają dużo czasu w krajach tropikalnych, stosunkowo rzadziej zapadają na robaczyce, częściej rozwijają się one u migrantów spoza kontynentu po odwiedzinach w kraju pochodzenia.
- Do chorób przywożonych z tropików należą głównie zakażenia pierwotniakowe, bakteryjne lub wirusowe. Więcej informacji na ten temat można znaleźć również w artykule Gorączka u osób powracających z rejonów tropikalnych.
- Klasyczne robaczyce przywożone z regionów tropikalnych, np. filarioza (słoniowacizna), onchocerkoza (ślepota rzeczna) i fascjoloza, są bardzo rzadko spotykane, zarówno u turystów, jak i u osób o pochodzeniu migracyjnym.
- Niektóre pasożyty mogą przeżyć w organizmie człowieka przez długi czas.
- Węgorki jelitowe (Strongyloides) można znaleźć w ciele żywiciela nawet 40 lat po zakażeniu tym pasożytem.
- Przywry wywołujące schistosomatozę można znaleźć w ciele żywiciela ponad 20 lat po zakażeniu.
- Jednak najczęstsze zakażenia robakami pasożytniczymi rzadko utrzymują się dłużej niż przez kilka lat.
Powody konsultacji
- Czasowe zamieszkiwanie w złych warunkach sanitarnych.
- Wcześniejsze ryzykowne zachowania.
- Chęć kontroli stanu zdrowia.
- Dolegliwości wzbudzające niepokój po powrocie z podróży.
Niebezpieczne choroby wymagające leczenia
- Inne choroby zakaźne.
- W zależności od narządu — inne łagodne lub złośliwe choroby, np. przewodu pokarmowego lub wątroby.
ICD-10
- B65 Schistosomatoza [bilharcjoza].
- B66 Inne zakażenia wywołane przez przywry.
- B67 Bąblowica.
- B68 Tasiemczyca.
- B69 Wągrzyca.
- B70 Dyfilobotrioza i sparganoza.
- B71 Zakażenia innymi tasiemcami.
- B72 Drakunkuloza.
- B73 Onchocerkoza.
- B74 Filarioza.
- B75 Włośnica.
- B76 Choroby wywołane przez tęgoryjca.
- B77 Glistnica.
- B78 Węgorczyca.
- B79 Trichurioza.
- B80 Owsica.
- B81 Inne robaczyce jelitowe niesklasyfikowane gdzie indziej.
- B82 Zakażenie pasożytami jelitowymi, nieokreślone.
- B83 Inne robaczyce.
- B88 Inne infestacje.
- B89 Choroby pasożytnicze, nieokreślone.
Diagnostyka
Rozważania diagnostyczne
- Zagrożenia zależą od grupy, do której przynależy dana osoba: turyści lub osoby po dłuższym pobycie w krajach o jakościowo odmiennych warunkach higienicznych lub osoby o pochodzeniu migracyjnym, które wracają z odwiedzin u krewnych i znajomych w krajach z potencjalnymi problemami sanitarnymi lub higienicznymi.
- To, czy dana osoba naraziła się na zakażenie podczas pobytu za granicą, ocenia się na podstawie wywiadu dotyczącego podróży oraz możliwej ekspozycji na choroby i zakażenia.
Diagnostyka różnicowa
- O dalszej diagnostyce różnicowej można również przeczytać w artykułach Biegunka podróżnych oraz Gorączka u osób powracających z rejonów tropikalnych.
Nicienie: glista ludzka, tęgoryjec, włosogłówka
-
Osoby zarażone takimi nicieniami zwykle nie wykazują żadnych objawów lub wykazują tylko nieswoiste objawy, takie jak bóle brzucha lub biegunka.1
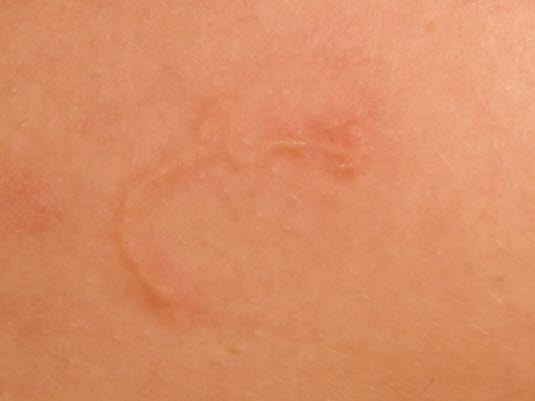 Larwa wędrująca
Larwa wędrująca - Zarażenie tęgoryjcem może skutkować wystąpieniem charakterystycznych objawów skórnych (zespół larwy wędrującej - larva curens). Są to czerwone i swędzące obrzęki, które rozprzestrzeniają się wraz z przemieszczaniem się robaka w ciele żywiciela.
- W wypadku wszystkich tych pasożytów dorosłe osobniki pojawiają się po pewnym czasie (okres utajony, 2–3 miesiące) od spożycia jaj inwazyjnych; można je wykryć pośrednio poprzez stwierdzenie obecności jaj pasożytów w stolcu.
- W okresie prepatentnym (utajonym) larwy przenikają przez błonę śluzową jelita, docierają do płuc poprzez krwiobieg, migrują w górę dróg oddechowych, a następnie docierają przez przełyk do jelita, w którym się ostatecznie osadzają.
- Może być zatem wskazane (ponowne) zbadanie stolca 3 miesiące po powrocie do kraju.
- Należy leczyć mebendazolem doustnie 100 mg 2 razy na dobę przez 3 dni lub 500 mg doustnie jednorazowo lub albendazolem doustnie 400 mg jednorazowo na czczo.
Nicienie: węgorek jelitowy
- Początkowe zarażenie poprzez wniknięcie larwy do skóry
- Larwy migrują do płuc i przedostają się z górnych dróg oddechowych do przewodu pokarmowego.
- Po złożeniu jaj młode osobniki wylęgają się w jelicie.
- Ponieważ larwy wylęgają się krótko po złożeniu jaj, rzadko wykrywa się jaja w stolcu. Larwy o wielkości 0,15 mm również zazwyczaj nie są wykrywane w stolcu.
- Węgorek jest jedynym pasożytem jelitowym, którego pełny cykl rozrodczy odbywa się w organizmie człowieka. Choroba może powodować manifestacje skórne (larva currens, pokrzywka) oraz wyraźne i nieprzyjemne objawy przypominające wrzody przewodu pokarmowego.
- Typowym objawem jest wysypka skórna w kształcie serpentyn na pośladkach, która szybko się przemieszcza i jest otoczona pokrzywką.
- W trakcie leczenia immunosupresyjnego lub w chorobach obniżających odporność, takich jak zakażenie HIV i AIDS, zarażenie węgorkiem jelitowym może skutkować wystąpieniem zespołu nadkażenia z larwami rozsianymi po całym organizmie, zależnie od zajętego narządu, np. silnymi krwotokami z przewodu pokarmowego, niedrożnością jelita, zapaleniem płuc lub zapaleniem opon mózgowo-rdzeniowych. Ta postać progresji często kończy się zgonem.2-3
- W wypadku podejrzenia zarażenia węgorczycą należy poddać badaniom na obecność węgorka dwie próbki świeżego stolca (z tego samego dnia).
- Leczenie polega na podaniu pojedynczej dawki iwermektyny 150–200 mcg/kg m.c. przez 1 lub 2 dni, a w razie potrzeby ponownie po 14 dniach.4-5
Owsiki (owsica, Enterobius vermicularis)
-
Zakażenie jest możliwe również w Europie i często występuje u dzieci w wieku przedszkolnym oraz szkolnym.
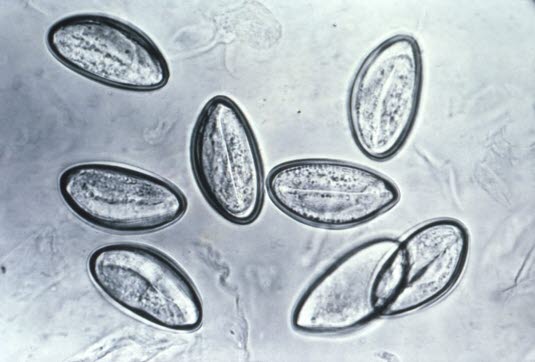 Enterobius vermicularis (owsiki)
Enterobius vermicularis (owsiki) - Głównym objawem jest świąd odbytu.
- Dorosłe osobniki o wielkości ok. 1 cm mogą być widoczne w stolcu.
- Samica robaka nie składa jaj w stolcu, lecz na skórze bezpośrednio przy ujściu odbytu, co często jest przyczyną świądu.
- Jaja nie zawsze są wykrywalne w próbce kału. Zamiast tego można docisnąć kawałek taśmy samoprzylepnej do okolicy odbytu, a następnie przymocować taśmę do szkiełka przedmiotowego i zbadać ją pod mikroskopem.
Schistosomatoza (bilharcjoza)
- Schistosomy są przywrami krwi i żyją w słodkiej wodzie; większość zawleczonych przypadków pochodzi z Afryki; większość osób chorych to migranci.6
- Dorosłe przywry składają liczne jaja w żyłach oplatających pęcherz moczowy (S. haematobium) i jelito grube (S. mansoni); w łagodniejszych przypadkach choroba może być początkowo również bezobjawowa.7
- Przywry żyją przez wiele lat i z czasem mogą powodować poważne powikłania w drogach moczowych (zobacz także Rak pęcherza moczowego), wątrobie i płucach, a w rzadkich przypadkach nawet paraplegię rdzeniową.
- Prawidłowe rozpoznanie jest więc bardzo ważne; leczenie jest nieskomplikowane (prazykwantel).
- Rozpoznanie
- Należy zwrócić uwagę na hematurię u młodych osób z regionów endemicznych.
- Chorobę zwykle łatwo rozpoznać na podstawie badania mikroskopowego moczu.
- Okres prepatentny (utajony) pasożytów trwa 2–3 miesiące i dopiero po tym okresie od ekspozycji można wykryć charakterystyczne jaja Schistosomatoza (S. mansoni są trudne do wykrycia).
- Niezbędnym uzupełnieniem badania mikroskopowego stolca jest test serologiczny.8-9
Pierwotniaki
- Niektóre zakażenia pierwotniakami przewodu pokarmowego można łatwo pomylić z robaczycami, ponieważ mogą być również bezobjawowe lub przebiegać jedynie z nieswoistymi objawami ze strony przewodu pokarmowego. Dwa z najczęściej spotykanych zakażeń pierwotniakami to:
- Entamoeba histolytica
- U ok. 1–4% wszystkich początkowo bezobjawowych nosicieli Entamoeba histolytica w ciągu roku dochodzi do rozwoju choroby amebowej.
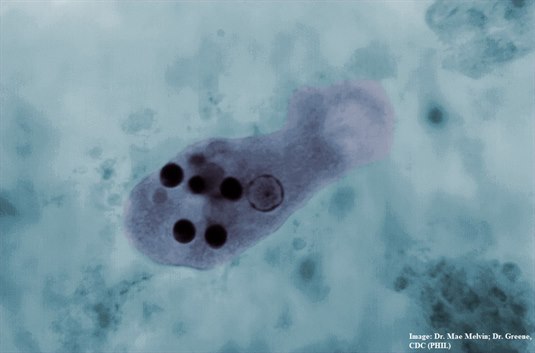 Entamoeba histolytica
Entamoeba histolytica - W rutynowych badaniach mikroskopowych kału Entamoeba histolytica jest bardzo trudny do odróżnienia morfologicznie od całkowicie niepatogennego pierwotniaka Entamoeba dispar.
- Leczenie metronidazolem oparte na wynikach badań mikroskopowych wiąże się co prawda z wysokimi wskaźnikami zbędnego leczenia, jednak jest wskazane, aby uniknąć potencjalnych powikłań (dyzenteria amebowa, ameba w jelicie grubym, ropień amebowy wątroby).
- U ok. 1–4% wszystkich początkowo bezobjawowych nosicieli Entamoeba histolytica w ciągu roku dochodzi do rozwoju choroby amebowej.
- Giardia lamblia
- Pasożyt jelitowy, który bardzo często występuje u podróżujących do obszarów tropikalnych, ale nie zawsze daje objawy.
- Wydalanie cyst Giardia w stolcu może być bardzo nieregularne, dlatego cysty nie zawsze są wykrywalne w pobranych próbkach.
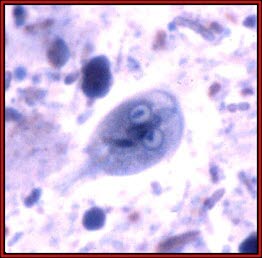 Giardia lamblia
Giardia lamblia - Standardowe leczenie polega na podawaniu metronidazolu, np. u dorosłych pojedyncza dawka 2 g przez 3 dni przed snem.10 W wielu przypadkach leczenie należy powtórzyć.11
- Po zakończeniu leczenia może przejściowo wystąpić nietolerancja laktozy z uporczywą biegunką, podobnie jak po innych zapaleniach jelit. Pacjenci powinni zatem przez co najmniej 1 miesiąc unikać pokarmów zawierających laktozę.12-13
Wywiad lekarski
- Objawy przedmiotowe lub podmiotowe choroby?
- Gdzie podróżowali pacjenci? Jak długo? Znane endemie lub epidemie w tym regionie?
- Czy pacjenci kąpali się w słodkiej wodzie w krajach tropikalnych (Afryka)?
- Ryzykowne zachowanie; seks bez zabezpieczenia? Z osobami mieszkającymi tam na stałe? (zobacz artykuł Turystyka a choroby przenoszone drogą płciową).
- Czy u pacjentów występują choroby alergiczne?
Badanie przedmiotowe
- Pełne badanie fizykalne, w tym płuca, serce, jama brzuszna (wątroba, śledziona), węzły chłonne oraz przegląd całej powierzchni skóry
Badania uzupełniające w ramach podstawowej opieki zdrowotnej
Propozycja standardowego programu badań przesiewowych dla osób powracających z tropików
- Dwie próbki stolca na pasożyty (jaja robaków i cysty), czyli pobrane podczas dwóch różnych wypróżnień.
- W przypadku podejrzenia węgorzycy (Strongyloides) lub ostrej dyzenterii amebowej należy zbadać świeże próbki stolca.
- W przypadku węgorczycy należy wykonać posiew stolca na obecność larw. W przypadku podejrzenia ameby należy zbadać ciepły stolec w poszukiwaniu trofozoitów Entamoeba histolytica.
- Oznaczenia albumin, krwi i glukozy w moczu
- W przypadku wykrycia krwi w moczu mocz z dobowej zbiórki bada się mikroskopowo w celu wykrycia jaj Schistosoma haematobium.
- Morfologia
- zwłaszcza w kontekście eozynofilii.
- Przeciwciała IgE
- Należy zapytać o rozpoznane alergie, bo one również mogą powodować eozynofilię i umiarkowane podwyższenie IgE.
- Białko C-reaktywne (CRP)
- Nieswoiste; jeśli wynik jest prawidłowy, taki jak u zdrowych pacjentów, dalsze badania poza wymienionymi powyżej zasadniczo nie są zasadne.
- Próby wątrobowe
- fosfataza alkaliczna, GGTP, GPT, bilirubina, układ krzepnięcia.
- Testy serologiczne: w zależności od możliwego narażenia
Propozycja diagnostyki w przypadku eozynofilii po pobycie w tropikach
- Dokładny wywiad lekarski. Należy zwrócić uwagę na ewentualne alergie. Bardzo wysoki poziom IgE potwierdza podejrzenie choroby pasożytniczej.
- U wszystkich pacjentów należy badać 2 próbki stolca pod kątem obecności pasożytów i jaj robaków.
- W przypadku ujemnego wyniku badania stolca, wykonać posiew z 2 świeżych próbek stolca na obecność Strongyloides.
- Jeśli i te próbki są ujemne, należy następnie dokładnie zbadać skórę w kierunku świerzbu i zespołu larwy wędrującej. W razie potrzeby wykonać RTG klatki piersiowej w celu wykluczenia rozpoznań różnicowych.
- W razie potrzeby dalsze badania w ośrodku medycyny tropikalnej lub przez specjalistów chorób zakaźnych/tropikalnych, w tym badanie krwi stabilizowanej cytrynianem na obecność mikrofilarii, ewentualnie biopsje skóry w kierunku onchocerkozy, jeśli doszło do narażenia. Ewentualnie testy serologiczne na obecność Echinococcus granulosus i Toxocara canis.
Diagnostyka specjalistyczna
Parazytologiczne badania jelitowe
- Jaja robaków
- Pasożyty jelitowe (nitkowce, nicienie) występują u 1/3 populacji świata. Niemniej jednak jaja robaków rzadko wykrywa się u osób, które wracają po długim pobycie w tropikach.
- Zakażenia pasożytami jelitowymi są zwykle bezobjawowe lub towarzyszą im nieswoiste objawy.1
- Obleniec, tęgoryjec, włosogłówka
- Należy zwrócić uwagę na okres prepatentny, który trwa 2–3 miesiące. Badanie kontrolne zaleca się wykonać po 3 miesiącach.
- Owsiki (Enterobius vermicularis)
- Jaja nie zawsze są wykrywalne w próbce kału. Zamiast tego można docisnąć kawałek taśmy samoprzylepnej do okolicy odbytu, a następnie przymocować taśmę do szkiełka przedmiotowego i zbadać ją pod mikroskopem.
- Strongyloides stercoralis
- Jaja praktycznie nigdy nie są wykrywalne w kale, a larwy wykrywa się rzadko.
- W przypadku podejrzenia Strongyloides należy pobrać 2 świeże próbki kału i tego samego dnia wykonać posiew w laboratorium w kierunku Strongyloides.
- Badanie kontrolne
- Zalecane po 1–2 miesiącach od zakończenia leczenia.
- Cysty
- W stolcu może znajdować się szereg dość pospolitych i niepatogennych pierwotniaków; ich leczenie nie jest konieczne.
- Są to na przykład Entamoeba coli, Endolimax nana, Jodamoeba bütschlii, Entamoeba hartmanni i Chilomastix mesnili.
- Czasami stwierdza się obecność pierwotniaka Blastocystis hominis, który jest prawdopodobnie patogenny.14-15
- Jeśli u osób z objawami żołądkowo-jelitowymi i licznymi Blastocystis hominis w kale nie występują inne poważne przyczyny biegunki, pomocne może być leczenie metronidazolem.16
- Entamoeba histolytica
- W rutynowych badaniach mikroskopowych kału Entamoeba histolytica jest morfologicznie nie do odróżnienia od całkowicie niepatogennego pierwotniaka Entamoeba dispar.
- Giardia lamblia
- Wydalanie cyst Giardia w kale może być bardzo nieregularne; dlatego cysty nie zawsze są wykrywalne w próbkach kału.
- W przypadkach przedłużającej się biegunki u osób powracających bez wykrywalnych przyczyn, zaleca się wykonanie zmodyfikowanego barwienia metodą Ziehla-Neelsena.
- Czasami można wykryć pierwotniaki takie jak Cyclospora cayetanensis lub Cryptosporidium parvum.
- Można stosować kotrimoksazol.
- Badanie kontrolne
- Zalecane 1–2 miesiące po zakończeniu leczenia.
- W stolcu może znajdować się szereg dość pospolitych i niepatogennych pierwotniaków; ich leczenie nie jest konieczne.
Schistosomatoza
- Należy zwrócić uwagę na hematurię u młodych osób z regionów endemicznych.
- Chorobę zwykle łatwo rozpoznać na podstawie badania mikroskopowego moczu.
- Okres prepatentny (utajony) pasożytów trwa 2–3 miesiące i dopiero po tym okresie od ekspozycji można wykryć charakterystyczne jaja Schistosoma (S. mansoni są trudne do wykrycia).
- Niezbędnym uzupełnieniem badania mikroskopowego kału jest test serologiczny.
- W przypadku kontaktu ze słodką wodą w regionach schistosomatozy
- testy paskowe do analizy moczu
- w przypadku wykrycia krwi: mocz z dobowej zbiórki do badania na obecność jaj S. haematobium
- w przypadku niewykrycia krwi: test serologiczny w kierunku schistosomatozy; w razie wyniku dodatniego — biopsja odbytnicy na obecności jaj S. mansoni
- do dalszej diagnostyki lub w przypadku dodatnich wyników: leczenie w ośrodku medycyny tropikalnej lub przez specjalistów chorób zakaźnych/medycyny tropikalnej.
Eozynofilia i przeciwciała IgE
- Podwyższony poziom eozynofilów obserwuje się w zakażeniach złożonymi wielokomórkowymi pasożytami jelitowymi, takimi jak nitkowce oraz pasożytami tkankowymi, takimi jak Onchocerca volvulus (wywołujący ślepotę rzeczną), jak również Wuchereria bancrofti (wywołujący filariozę/słoniowaciznę).
- Często występuje zarówno eozynofilia, jak i wyraźny zespół hiper IgE.17
- Ponieważ znacznie rzadsze zawleczone pasożyty tkankowe są często trudne do wykrycia, stosuje się oznaczenia granulocytów eozynofilowych i IgE jako rodzaj zgrubnego przesiewu w kierunku zawleczonych utajonych chorób pasożytniczych.
- Wyniki te należy jednak interpretować z ostrożnością, ponieważ:
Przeciwciała anty-HIV
- Stosunkowo duża liczba kobiet i mężczyzn z dodatnim wynikiem testu na HIV została zakażona za granicą.
- Dlatego zasadne jest, aby osobom powracającym, a zwłaszcza imigrantom z regionów o wysokiej częstości występowania zakażenia HIV, zalecać wykonanie testu na HIV.
- Wielu turystów krótkoterminowych, a jeszcze częściej wiele osób przebywających za granicą przez dłuższy czas, uprawia przygodny seks bez zabezpieczenia.20-21
- Zobacz także artykuł Turystyka a choroby przenoszone drogą płciową.
Białko C-reaktywne i próby wątrobowe
- Wynik CRP jest nieswoisty; u pacjentów, którzy czują się zdrowi, z CRP poniżej 10 mg/l, dodatkowe badania w kierunku zawleczonych chorób zakaźnych poza wymienionymi powyżej są zbędne.
- W przypadku podwyższonych parametrów wątrobowych (transaminaz) oraz u osób skądinąd bezobjawowych, bezwzględnie konieczne jest wykonanie badań w kierunku zapalenia wątroby typu B oraz zapalenia wątroby typu C.
Dobowa zbiórka moczu
- W przypadku wykrycia krwi w moczu, mocz z dobowej zbiórki bada się mikroskopowo w celu wykrucia jaj Schistosoma haematobium.
Wskazania do skierowania do specjalisty
- W przypadku każdego rozpoznania choroby tropikalnej należy zawsze indywidualnie ocenić, w jakim stopniu konieczna jest konsultacja specjalisty medycyny tropikalnej lub skierowanie do specjalisty chorób zakaźnych/tropikalnej lub do specjalistycznego ośrodka.
Wskazania do hospitalizacji
- W przypadku wystąpienia objawów ciężkiej choroby, np. odwodnienia lub poważnego pogorszenia ogólnego stanu fizycznego.
Dalsze postępowanie
- Ponowne badanie kału zalecane jest po 2–3 miesiącach od powrotu.
- W przypadku ryzyka HIV zaleca się wykonanie badania po 8–12 tygodniach od ewentualnej ekspozycji.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje

Tęgoryjce mogą powodować zespół larwy wędrującej. Choroba jest bardzo powszechna w wilgotnych regionach tropikalnych o złych warunkach sanitarnych.

Jaja owsików (Enterobius vermicularis): Owsiki nie składają jaj w kale, ale w skórze bezpośrednio przy ujściu odbytu, co często powoduje świąd odbytu. Jaja te najlepiej wykryć za pomocą kawałka taśmy klejącej, którą przyciska się do okolicy odbytu, a następnie umieszcza na szkiełku przedmiotowym i bada mikroskopowo (zdjęcie dzięki uprzejmości CDC).

Entamoeba histolytica (pełzak czerwonki) jest bardzo trudny do odróżnienia od E. dispar. Entamoeba histolytica jest chorobotwórczy, E. dispar — nie. Erytrofagocytoza (obecność czerwonych krwinek w cytoplazmie ameby) jest właściwością, którą wykazuje tylko E. histolytica, a E. dispar jest jej pozbawiony. Daje to możliwość odróżnienia tych dwóch gatunków od siebie (zdjęcie dzięki uprzejmości CDC, PHIL).
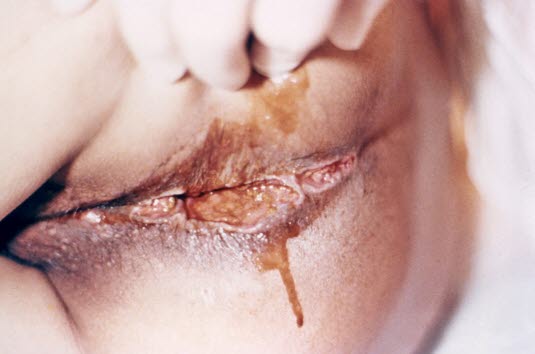
W ciężkich przypadkach zakażenie Entamoeba histolytica może być zlokalizowane w tkankach poza przewodem pokarmowym. U tego pacjenta zakażenie spowodowało uszkodzenie tkanek i powstanie tkanki ziarninowej w okolicy odbytu (zdjęcie dzięki uprzejmości CDC, PHIL).

Zarażenie Giardia lamblia. W tym przypadku należy pobrać co najmniej trzy próbki kału w różnym czasie, ponieważ wydalanie cyst w kale u osób chorych na giardiozę może mieć charakter nieciągły.

Pierwsza larwa węgorka jelitowego (czarna strzałka: ameba z gatunku Entamoeba coli) (Źródło: Wikipedia).
Źródła
Piśmiennictwo
- Fryatt RJ, Teng J, Harries ADet al. Intestinal helminthiasis in ex-patriates returning to Britain from the tropics. Trop Geogr Med 1990; 42: 119-22. PubMed
- Chu E, Whitlock WL, Dietrich RA. Pulmonary hyperinfection syndrome with Strongyloides sterchoralis. Chest 1990; 97: 1475-7. PubMed
- Orlent H, Crawley C, Cwynarski K et al. Strongyloidiasis pre and post autologous peripheral blood stem cell transplantation. Bone Marron Transplant 2003; 32: 115-7. PubMed
- Datry A, Hilmarsdottir I, Mayorga-Sagastume R et al. Treatment of Strongyloides stercoralis with ivermectin compared with albendazol: results of an open study of 60 cases. Trans R Soc Trop Med Hyg 1994; 88: 344-5. PubMed
- Gann PH, Neva FA, Gam AA. A randomized trial of single- and two-dose ivermectin versus thiabendazol for treatment of strongyloidiasis. J Infect Dis 1994; 169: 1076-9. PubMed
- Tarp BD, Andersen PL. Schistosomiasis på Marselisborg Hospital fra 1981 til 1991. Ugeskr Læger 1996; 158: 911-4. PubMed
- Jelinek T, Lotze M, Eichenlaub S, Loscher T, Nothdurft HD. Prevalence of infection with Cryptosporidium parvum and Cyclospora cayetanensis among international travellers. Gut 1997; 41: 801-4. Gut
- Whitty CJM, Mabey DC, Armstrong M et al. Presentation and outcome of 1107 cases of schistosomiasis from Africa diagnosed in a non-endemic country. Transact R Soc Trop Med Hyg 2000; 94: 531-4. PubMed
- Bierman WFW, Wetsteyn JC, van Gool T. Presentation and diagnosis of imported schistosomiasis: relevance of eosinofilia, microscopy for ova, and serology. J Travel Med 2005; 12: 9-13. PubMed
- Zaat JOM, Mank thG, Assendelft WJJ. Drugs for treating giadiasis. The Cochrane Database of Systemic Reviews 1998, Issue 3. Art. No.: CD000217. Cochrane (DOI)
- Karabay O, Tamer A, Gunduz H et al. Albendazole versus metronidazole treatment of adult giardiasis: An open randomized clinical study. World J Gastroenterol 2004; 10: 1215-7. PubMed
- Hill DR, Nash TE. Intestinal flagellate and ciliate infections. In: Tropical Infectious Diseases: Principles, Pathogens and Practice, 3rd ed, Guerrant RL, Walker DA, Weller PF (Eds), Saunders Elsevier, Philadelphia 2011. p.623.
- Farthing MJ . Giardiasis. Gastroenterol Clin North Am 1996; 25(3): 493. pmid:8863037 PubMed
- Jelinek T, Peyerl G, Loscher T et al. The role of Blastocystis hominis as a possible intestinal pathogen in travellers. J Infect 1997; 35: 63-6. PubMed
- Tan KS, Singh M, Yap EH. Recent advances in Blastocystis hominis research: hot spots in terra incognita. Int J Parasitol 2002; 32: 789-804. PubMed
- Nigro L, Larocca L, Patamia I et al. A placebo-controlled treatment trial of Blastocystis hominis infection with metronidazol. J Travel Med 2003; 10: 128-30. PubMed
- Falcone FH, Loukas A, Quinnell RJ et al. The innate allergenicity of helminth parasites. Clin Rev Allergy Immunol 2004; 26: 61-72. PubMed
- Poirriez J. A three years follow-up of total serum IgE levels in three patients treated for strongyloidiasis. Parasite 2001; 8: 359-62. PubMed
- Schulte C, Krebs T, Jellinek T et al. Diagnostic significance of blood eosinophilia in returning travelers. Clin Infect Dis 2002; 34: 407-11. PubMed
- Matteelli A, Carosi G. Sexually transmitted disease in travelers. Clin Infect Dis 2001; 32: 1063-7. PubMed
- Tveit KS, Nielsen A, Nyfors A. Casual sexual experience abroad in patients attending an STD clinic and at high risk for HIV infection. Genitouterin Med 1994; 70: 12-4. PubMed
Autorzy
- Joanna Dąbrowska-Juszczak (redaktor)
- Paweł Lewek (recenzent)
- Adam Windak (redaktor)
- Thomas M. Heim (recenzent/redaktor)
