Streszczenie
- Definicja: Zaburzenia erekcji to utrzymująca się przez co najmniej 6 miesięcy niezdolność do osiągnięcia albo utrzymania wzwodu prącia umożliwiającego odbycie satysfakcjonującego aktu seksualnego.
- Epidemiologia: Zapadalność wzrasta z wiekiem i dotyczy 20–25% mężczyzn po 65. roku życia.
- Objawy: Brak wzwodu prącia należy różnicować z obniżonym libido, zaburzeniami orgazmu czy zaburzeniami wytrysku.
- Badanie fizykalne: Z reguły brak nieprawidłowości w badaniu fizykalnym oraz podstawowych badaniach laboratoryjnych. Mogą występować objawy uogólnionej miażdżycy, czynniki ryzyka sercowo-naczyniowego, objawy neurologiczne lub endokrynologiczne, zaburzenia psychologiczne lub stres w związku partnerskim.
- Diagnostyka: Różnicowanie psychologicznych i organicznych czynników sprawczych na podstawie wywiadu lekarskiego. Poszukiwana etiologia sercowo-naczyniowa, endokrynologiczna, neurologiczna i psychospołeczna. Badanie zewnętrznych i wewnętrznych narządów płciowych przez lekarzy doświadczonych w andrologii oraz urologii.
- Leczenie: Przede wszystkim skupia się na eliminacji przyczyn leżących u podstaw choroby, rozpoczynając od terapii par. Można rozważyć leczenie objawowe środkami stymulującymi erekcję. W farmakoterapii doustnej najczęściej stosuje się inhibitory fosfodiesterazy typu 5 (PDE-5). W większości przypadków może to prowadzić do poprawy erekcji.
Informacje ogólne
Definicja
- Patrz również artykuł o objawach Zaburzenia erekcji.
- Zaburzenia erekcji definiuje się jako utrzymującą się przez co najmniej 6 miesięcy niezdolność do osiągnięcia lub utrzymania erekcji prącia umożliwiającej odbycie satysfakcjonującego stosunku seksualnego.1
- U wielu osób dotkniętych tym problemem zaburzenia erekcji prowadzą do istotnych negatywnych następstw w zakresie jakości życia, poczucia własnej wartości i relacji partnerskiej.
Epidemiologia
- Chorobowość w zakresie zaburzeń erekcji wzrasta z około 2% w 3. dekadzie życia do ponad 50% w 7. dekadzie życia.
- W przypadku współwystępowania np. cukrzycy, chorób naczyń krwionośnych, choroby alkoholowej, przyjmujących niektóre leki chorobowość jest znacznie wyższa.
- Rozpowszechnienie zaburzenia rośnie z powodu wydłużania się średniej długości życia i zwiększania występowania chorób cywilizacyjnych, zwłaszcza cukrzycy i chorób sercowo-naczyniowy oraz depresji.2
Etiologia i patogeneza
- W sferze seksualności czynniki psychologiczne, społeczne (zwłaszcza dotyczące związku partnerskiego) i organiczne są zawsze ze sobą powiązane. Dotyczy to również zaburzeń.
- Brak wystarczających danych, by określić częstość występowania zaburzeń erekcji o podłożu psychologicznym i somatycznym.
Patofizjologia
- Zaburzenia następujących układów mogą zmniejszać zdolność do erekcji:
- uwarunkowania fizjologiczne erekcji pod wpływem stymulacji seksualnej:
- prawidłowa czynność układu nerwowego
- odruchowe rozszerzanie się tętnic ciał jamistych
- sprawny mechanizm zamknięcia żylnego ciał jamistych
- wystarczający poziom testosteronu
- uwarunkowania psychiczne, które mogą w znacznym stopniu przyczynić się do zaburzeń erekcji:
- obniżone libido
- zdolność do rozluźnienia się w sytuacji seksualnej
- brak pewności siebie
- zaufanie do partnera/partnerki.
- uwarunkowania fizjologiczne erekcji pod wpływem stymulacji seksualnej:
Psychicznie uwarunkowania zaburzenia erekcji
- Przykłady czynników psychologicznych, które mogą powodować, wyzwalać lub nasilać zaburzenia erekcji:
- konflikty w związku
- presja sukcesu
- reakcja po stracie
- zaburzenia psychiczne (np. depresja, uzależnienie).
Zaburzenia erekcji o podłożu neurogennym
- Zmiany w ośrodkowym układzie nerwowym mające znaczenie dla erekcji, spowodowane np. przez:
- Zmiany w nerwach obwodowych mających znaczenie dla erekcji:
- polineuropatia, występująca w:
- cukrzycy: jest to najczęstsza przyczyna zaburzeń erekcji o podłożu neurogennym i czynnik ryzyka potencjalnie uszkadzający naczyniowy komponent erekcji
- przewlekłym alkoholizmie
- jatrogenne, po terapii radiacyjnej lub leczeniu chirurgicznym, np. :
- zmiany w korzeniach nerwowych, spowodowane np.:
- jazda rowerem:
- ucisk na nerwy krocza może spowodować czasową utratę unerwienia prącia
- u rowerzystów występuje dwukrotnie większe ryzyko zaburzeń erekcji niż u mężczyzn nieuprawiających tego sportu (po uwzględnieniu danych dotyczących wieku i chorób współistniejących)3
- aby zapobiec uszkodzeniom nerwów, zasadne wydaje się więc zwrócenie uwagi na anatomicznie dopasowany kształt siodełka, wielokrotną zmianę pozycji siedzącej podczas jazdy oraz wstawanie co 10 minut
- dla przepływu krwi i unerwienia krocza szczególnie oszczędzające są rowery poziome.
- polineuropatia, występująca w:
Przyczyny i mechanizmy o podłożu naczyniowym
- Czynniki ryzyka miażdżycy ogólnej, takie jak hiperlipidemia, cukrzyca, palenie tytoniu, otyłość oraz nadciśnienie, są również związane ze zwiększonym ryzykiem miażdżycowego uszkodzenia naczyń prącia.
- Zaburzenia tętnicze mogą ograniczać przepływ krwi, a tym samym uniemożliwiać utrzymanie prawidłowego ciśnienia w zatokach ciał jamistych prącia.
- Niedostateczne wypełnienie naczyń zatokowych upośledza funkcję uszczelniania żylnego ciała jamistego.
Zaburzenia erekcji o podłożu hormonalnym
- Najczęstszym objawem obniżonego poziomu testosteronu jest zmniejszone libido.
- Niedobór testosteronu rzadko stanowi przyczynę zaburzeń erekcji.
Zaburzenia erekcji jako działanie niepożądane leków
- Do zaburzeń seksualnych mogą prowadzić leki wpływające na serotoninergiczny, dopaminergiczny i adrenergiczny układ nerwowy, np. :
- leki przeciwpsychotyczne (leki neuroleptyczne)
- leki przeciwdepresyjne (np. SSRI/SNRI)
- leki przeciwnadciśnieniowe (amlodypina, enalapril, chlortalidon, doksazosyna). Beta blokery wykazują jedynie niewielki wpływ na zaburzenia wzwodu.
- diuretyki tiazydowe
- leki antyandrogenowe (cymetydyna)
- estrogeny
- leki antyandrogenowe
- agoniści LHRH
- steroidy anaboliczne
- leki antyarytmiczne (np. amiodaron)
- statyny:
- statyny mają potencjalne działanie farmakologiczne pobudzające i zmniejszające erekcję
- przypuszczalnie przeważa działanie lekko pobudzające erekcję.4-8
Inne czynniki
- Czynnikami potencjalnie osłabiającymi erekcję są :
- nikotyna
- nadmierne spożywanie alkoholu
- stosowanie konopi indyjskich
- heroina
- kokaina
- pornografia
- jazda na rowerze (zawodowe kolarstwo)
- zaburzenia snu.
Zaburzenia narządów płciowych
- Choroby i wady rozwojowe ciał jamistych prącia:
- zwłóknienie ciał jamistych w następstwie priapizmu
- odchylenie prącia: skrzywione prącie:
- wrodzone
- nabyte: stwardnienie plastyczne prącia (choroba Peyroniego)
- rozdarcie prącia.
- Przewlekłe zapalenie gruczołu krokowego.
- Zapalenie najądrza.
- Stulejka.
Czynniki predysponujące
- Następujące czynniki wydają się zwiększać ryzyko wystąpienia zaburzeń erekcji9:
- zaawansowany wiek
- niski poziom wykształcenia, bezrobocie
- nadwaga
- brak aktywności fizycznej
- cukrzyca
- dyslipidemia/hipercholesterolemia
- zaburzenia sercowo-naczyniowe
- zaburzenia ze strony gruczołu krokowego
- palenie tytoniu
- nadciśnienie.
- Inne czynniki (patrz sekcja Etiologia i patogeneza):
- psychiczne (np. depresja)
- neurogenne
- naczyniowe
- hormonalne
- leki
- uraz narządw płciowych.
ICD-10
- F52 Zaburzenia seksualne niespowodowane zaburzeniem organicznym ani chorobą somatyczną.
- F52.2 Brak reakcji genitalnej.
- N48 Inne patologie prącia.
- N48.4 Impotencja z przyczyn organicznych.
Diagnostyka
Kryteria diagnostyczne
- Patrz sekcja Definicja.
- Rozpoznanie zaburzeń erekcji wymaga zróżnicowania:
- braku libido
- zaburzeń i zakłóceń orgazmu
- zaburzeń w zakresie wytrysku.
Diagnostyka różnicowa
- Patrz sekcja Etiologia i patogeneza.
Wywiad lekarski
Główne aspekty wywiadu lekarskiego (więcej szczegółów w artykule Zaburzenia erekcji, objawy):
- seksualne
- medyczne
- społeczne.
Czynniki wskazujące na przyczyny psychiczne
- Nagłe pojawienie się problemu.
- Krótka erekcja.
- Dobre lub lepsze doświadczenia ze spontaniczną, samostymulowaną lub poranną erekcją.
- Zbyt wczesny wytrysk lub jego brak.
- Problemy lub zmiany w związku partnerskim.
- Ważne wydarzenia życiowe lub problemy psychiczne.
Czynniki, które mogą wskazywać na przyczynę somatyczną
- Problem narasta stopniowo.
- Brak nocnych lub porannych erekcji.
- Normalny wytrysk.
- Normalne libido.
- Zaburzenia somatyczne, które mogą stanowić przyczynę.
- Operacje, radioterapia lub urazy w okolicy narządów płciowych.
- Przyjmowanie leków, w których jako potencjalne działanie niepożądane wskazane są zaburzenia erekcji (patrz sekcja Zaburzenia erekcji jako działania niepożądane leków).
- Palenie tytoniu.
- Nadmierne spożywanie alkoholu.
- Stosowanie narkotyków.
Badanie fizykalne
Informacje ogólne
- Badanie pierwszo- i drugorzędnych cech płciowych.
- Sprawdzenie, czy występuje ginekomastia i dalsza diagnostyka w kierunku:
- guza wytwarzającego prolaktynę
- przyjmowane leki (np. neuroleptyki, ketokonazol, enalapril).
- Obecność objawów miażdżycy: badanie tętna obwodowego, szmery nad tętnicą szyjną, wartość ciśnienia tętniczego.
- Badanie dolnej części jamy brzusznej w poszukiwaniu:
- przepukliny pachwinowej
- pełnego zstąpienia jądra.
- Badanie per rectum:
- odruch odbytniczy
- napięcie zwieracza
- gruczoł krokowy.
- Poszukiwanie przyczyny neurologicznej:
- orientacyjne badanie neurologiczne
- odruch odbytniczy i mosznowy
- badanie nerwów czaszkowych: np. w kierunku zaburzeń pola widzenia.
Fizykalno-andrologiczne
- Badanie to wymaga odpowiedniego doświadczenia w tej dziedzinie i w razie potrzeby powinno być przeprowadzone przez specjalistę.
- Oglądanie i badanie palpacyjne prącia pod kątem:
- stulejki
- obecności wydzieliny
- bólu
- nieprawidłowego kształtu
- możliwe wyczuwalne stwardnienia w chorobie Peyroniego
- guza, np. raka prącia.
- Badanie palpacyjne zawartości moszny w poszukiwaniu:
- zaniku jąder
- bólu jąder
- guza jądra
- zapalenia najądrza.
- Badania tkliwości w obszarze moczowo-płciowym i okołoodbytniczym.
Badania uzupełniające w gabinecie lekarza rodzinnego
- U wszystkich pacjentów oznaczyć poziom HbA1c, ewentualnie inne parametry glikemii.10
- Dalsze istotne badania:
Diagnostyka specjalistyczna
- Testy hormonalne:
- w przypadku zmian libido
- w przypadku ewidentnych objawów niedoboru androgenów, np. :
- ginekomastia
- jądra atroficzne
- nieprawidłowe owłosienie łonowe
- testosteron, np. w podejrzeniu hipogonadyzmu
- LH: przy obniżonym testosteronie
- prolaktyna:
- w ginekomastii
- przy obniżonym testosteronie
- przy zaniku libido
- ewentualne dalsze istotne badania:
- globulina wiążąca hormony płciowe (SHBG)
- FSH.
Test iniekcji do ciała jamistego
- Może być wykonywany w celu oceny przepływów w naczyniach prącia - sprawdzenie działania leków rozszerzających naczynia przed ewentualnym włączeniem leczenia.
- Erekcja (pozytywny wynik testu) świadczy o prawidłowej czynności tętniczo-żylnej, aczkolwiek badanie daje ograniczone informacje na temat stanu naczyń krwionośnych.
- Wskazanym leczeniem w tym przypadku mogą być iniekcje leków roszerzających naczynia.
USG Doppler naczyń krwionośnych prącia
- Badanie bardziej dokładne od testu iniekcji, obrazowo ukazuje patologie hemodynamiczne odpowiedzialne za zaburzenia erekcji.
- W praktyce klinicznej jest zalecane u pacjentów z cukrzycą, chorobami nerek, wysokim ryzykiem sercowo- naczyniowym oraz miażdżycą naczyń obwodowych, czyli w populacji z wysokim ryzykiem uszkodzenia naczyń; także w przypadku braku efektu leczenia farmakologicznego.
- Może być wykonane przed włączeniem leczenia falą uderzeniową o niskiej intensywności.
Wskazania do skierowania do specjalisty
- W celu szczegółowego badania i dalszego postępowania. W zależności od przyczyny zaburzenia można rozważyć skierowanie do specjalistów w następujących dziedzinach:
- urologia
- andrologia
- psychoterapia, psychosomatyka:
- terapia par
- terapia seksualna
- neurologia
- endokrynologia
- kardiologia.
- Jeśli nie można w sposób pewny wyjaśnić podstawowej przyczyny zaburzeń erekcji w gabinecie lekarza rodzinnego.
- Jeśli leczenie inhibitorami PDE-5 nie przynosi efektu.
Lista kontrolna przy skierowaniu do specjalisty
Zaburzenia erekcji
- Cel skierowania
- Diagnostyka potwierdzająca? Terapia? Inne?
- Wywiad lekarski
- Jaki był początek zaburzeń i kiedy nastąpił? Rozwój zaburzeń - nagły czy stopniowy? Jak często? Problemy psychospołeczne? Uraz?
- Zaburzenia erekcji? Zmiany libido? Problem z wytryskiem? Przedwczesny wytrysk? Brak orgazmu? Oddawanie moczu i stolca?
- Potencjalne choroby sprawcze i towarzyszące? Somatyczne? Psychiczne?
- Regularnie przyjmowane leki?
- Używki i narkotyki?
- Badanie fizykalne
- Poszukiwanie zaburzeń psychicznych lub somatycznych?
- Cechy płciowe?
- Oznaki patologii zewnętrznych narządów płciowych (prącie, jądra, gruczoł krokowy)?
- Objawy miażdżycy
- Badanie uzupełniające
- poziom glikemii na czczo, HbA1c
- ewentualnie poranny testosteron, SHBG, FSH, LH, PSA.
Leczenie
Cele leczenia
- Przywrócenie erekcji.
Ogólne informacje o leczeniu
- Przed rozpoczęciem leczenia pacjentów należy poinformować o przyczynach rozpoczęcia i opcjach terapeutycznych:
- w proces leczenia należy w miarę możliwości zaangażować partnerów.
Ukierunkowane na przyczynę
- Leczenie przyczyny i profilaktyka są na pierwszym miejscu, np. w przypadku:
- przyczyny natury psychicznej
- cukrzycy
- łagodnego rozrostu gruczołu krokowego
- zaburzeń neurologicznych
- zaburzeń endokrynologicznych, np. niedobór testosteronu.
- Wskazabe wdrożenie również zmian stylu życia, nawyków i nałogów (patrz poniżej).
- Dopiero potem, w razie potrzeby, leczenie objawowe:
- odkąd na rynku pojawiły się inhibitory PDE-5, ta kolejność często nie jest zachowana
- inne opcje terapii narządowej są rzadko stosowane i zarezerwowane dla lekarzy specjalistów.
Zalecenia dla pacjentów
- W przypadku nadwagi: redukcja masy ciała:
- 30% mężczyzn zmagających się z zaburzeniami erekcji i wyraźną otyłością może odzyskać i utrzymać funkcje seksualne po zmniejszeniu masy ciała i podjęciu/kontynuowaniu aktywności fizycznej.
- Zaprzestanie palenia tytoniu.
- Unikanie innych czynników ryzyka sercowo-naczyniowego.
- Ograniczenie spożycia alkoholu.
- Odpoczynek i unikanie stresu.
Konsultacja i psychoterapia
- W zależności od problemu, jako interwencja indywidualna, grupowa lub w parze.
- Połączenie psychoterapii grupowej ze stosowaniem sildenafilu jest skuteczniejsze niż sama farmakoterapia.
Inhibitory fosfodiesterazy typu 5
Informacje ogólne
- Skuteczność:
- wyższa skuteczność niż placebo
- poprawę można uzyskać u niemal 80% mężczyzn z zaburzeniami erekcji
- efekt poprawiający erekcję występuje tylko przy stymulacji seksualnej
- oprócz objawów zaburzeń erekcji, inhibitory PDE-5 mogą również wpłynąć na poprawę dolegliwości ze strony dolnych dróg moczowych
- więcej informacji można znaleźć w artykule Łagodny rozrost gruczołu krokowego (BPH).
- Tolerancja:
- najczęstsze działania niepożądane inhibitorów fosfodiesterazy typu 5 to:
- ból głowy
- uderzenia gorąca
- zaczerwienienie twarzy
- uczucie zatkania nosa
- dyspepsja
- zawroty głowy
- ostry ból pleców (szczególnie tadalafil; ze względu na długi okres półtrwania należy uważać na interakcje z innymi lekami, np. SSRI)
- wrażliwość na światło i przejściowe zaburzenia postrzegania kolorów (sildenafil).
- najczęstsze działania niepożądane inhibitorów fosfodiesterazy typu 5 to:
- Bezpieczeństwo:
- u większości pacjentów z chorobami serca lub leczonych z powodu nadciśnienia tętniczego nie występuje wzrost ryzyka wystąpienia działań niepożądanych ze strony układu sercowo-naczyniowego. Są jednak wyjątki (patrz również sekcja Przeciwwskazania):
- pacjenci leczeni lekami zawierającymi azotany
- pacjenci, u których ryzyko sercowo-naczyniowe jest tak duże, że stosunek płciowy stanowiłby dla nich zagrożenie
- przed przepisaniem leku należy ocenić ryzyko sercowo-naczyniowe.
- u większości pacjentów z chorobami serca lub leczonych z powodu nadciśnienia tętniczego nie występuje wzrost ryzyka wystąpienia działań niepożądanych ze strony układu sercowo-naczyniowego. Są jednak wyjątki (patrz również sekcja Przeciwwskazania):
- Przeciwwskazania:
- leczenie azotanami i donorami NO (np. molsidominem)
- „poppersy” (azotyn amylu lub azotan amylu)
- blokery receptora alfa-adrenergicznego
- np. doksazosyna w leczeniu łagodnego rozrostu gruczołu krokowego
- po zażyciu 50 lub 100 mg sildenafilu w ciągu 4 godzin od przyjęcia alfa-blokera odnotowano nasiloną hipotonię ortostatyczną.
- substancje, które mogą opóźniać eliminację inhibitorów PDE-5 poprzez hamowanie CYP3A4, nie powinny być podawane w połączeniu z inhibitorami PDE-5 lub nalezy je podawać po odpowiednim dostosowaniu dawki.
- nadciśnienie tętnicze z wartościami powyżej 170/110 mmHg
- stosowanie złożonych leków przeciwnadciśnieniowych
- zawał mięśnia sercowego, udar lub arytmia w ciągu ostatnich 6 miesięcy
- kardiomiopatia:
- obstrukcyjna lewokomorowa
- przerostowa
- zwężenie aorty
- niedociśnienie tętnicze z wartościami ciśnienia tętniczego poniżej 90/50 mmHg:
- np. hipotonia ortostatyczna pod wpływem leków przeciwnadciśnieniowych
- barwnikowe zapalenie siatkówki
- zdekompensowana niewydolność wątroby
- przednia nietętnicza neuropatia niedokrwienna nerwu wzrokowego (NAION - non-arteritic anterior ischemic optic neuropathy.):
- możliwe nagłe zaburzenia widzenia i trwała utrata wzroku w związku czasowym z przyjmowaniem inhibitorów PDE-5
- w przypadku nagłego upośledzenia lub utraty słuchu w związku czasowym z przyjmowaniem leku należy odstawić inhibitory PDE-5.
- Substancje czynne:
- do stosowania dopuszczono awanafil, sildenafil, tadalafil i wardenafil
- nie ma istotnych różnic pomiędzy poszczególnymi inhibitorami PDE-5 pod względem skuteczności i ogólnej tolerancji
- różnice dotyczą głównie początku działania i czasu trwania działania. Profil działań niepożądanych i częstość ich występowania w przypadku poszczególnych substancji różnią się tylko nieznacznie.
Farmakoterapia miejscowa
- Jeśli przyjmowanie inhibitorów PDE-5 zgodnie z potrzebami jest nieskuteczne lub nie jest wskazane ze względu na działania niepożądane:
- prostaglandyna E1 (alprostadil) działa bezpośrednio w ciele jamistym:
- rozluźnienie mięśni gładkich
- zwiększony dopływ krwi tętniczej
- zmniejszony odpływ żylny
- podwyższona objętość krwi.
- prostaglandyna E1 (alprostadil) działa bezpośrednio w ciele jamistym:
-
MUSE (medical urethral system for erection):
- miejscowe aplikowanie peletek zawierających alprostadil do cewki moczowej
- prowadzi do satysfakcjonującej erekcji u 40% mężczyzn
- potencjalne działania niepożądane: ból prącia lub cewki moczowej u 1/3 pacjentów
- stosowane jako uzupełnienie leczenia inhibitorami PDE-5.
- Miejscowa aplikacja kremu z alprostadilem:
- możliwość stosowania alprostadiu w kremie, miejscowo w okolicy ujścia cewki moczowej
- preparat zawiera wzmacniacz przenikania
- działania niepożądane obejmują rumień, pieczenie prącia i ból ustępujące w ciągu 2 godzin od zastosowania.
- Atoiniekcja do ciał jamistych (cavernous body autoinjection therapy):
- alprostadil 5/10/20 mcg/ml
- przeznaczony do wstrzykiwania do ciała jamistego przed aktywnością seksualną:
- pacjent może samodzielnie przeprowadzać zabieg po szczegółowym instruktażu i przećwiczeniu w gabinecie specjalistycznym
- erekcja jest niezależna od stymulacji seksualnej:
- występuje u 60–80% pacjentów.
- trwa 30–60 minut
- działania niepożądane:
- przedłużające się erekcje, łącznie z priapizmem
- zakrzepica i miejscowe zwłóknienie ciał jamistych z możliwą trwałą utratą czynności
- wiele osób przerywa leczenie, bo uważa je za nieprzyjemne.
Miejscowe środki pomocnicze
- Prezerwatywa wspomagająca wzwód.
- Pierścień na prącie.
- Pompki próżniowe:
- zasada działania:
- na prąciu umieszcza się cylinder próżniowy
- za pomocą żelu zamyka się go szczelnie wokół podstawy prącia
- pompka wytwarza podciśnienie w cylindrze; dzięki temu krew jest zasysana do ciał jamistych
- po osiągnięciu pełnej erekcji ciasny gumowy pierścień jest zwijany wokół podstawy prącia, aby utrzymać je w stanie erekcji
- jedynie sporadyczne i łagodne powikłania:
- miejscowe krwiaki skóry
- bóle
- niemniej jest to alternatywa możliwa do zaakceptowania tylko przez nielicznych pacjentów:
- wielu mężczyzn uważa pompkę próżniową i ciasny pierścień za nieprzyjemne i preferuje samodzielne iniekcje alprostadilu do ciała jamistego.
- zasada działania:
- Miejscowa elektroterapia:
- stymulacja mięśnia kulszowo-jamistego
- jako monoterapia w przypadku łagodnych i umiarkowanych zaburzeń okluzji żylnej
- w celu poprawy odpowiedzi na farmakoterapię doustną.
Zabiegi chirurgiczne
- Umieszczana w ciele jamistym proteza prącia, półsztywny lub funkcjonalnie nadmuchiwany implant:
- zabieg chirurgiczny powinien być terapią ostatniego wyboru:
- po implantacji protezy prącia dochodzi do trwałego uszkodzenia tkanek, co uniemożliwia rozluźnienie mięśni gładkich
- 70% pacjentów i 90% ich partnerów jest zadowolonych z implantacji protezy prącia
- najczęstszym powikłaniem wszczepienia implantu prącia jest zakażenie protezy, które występuje w 2–4% przypadków
- połowa pacjentów wymaga ponownego zabiegu z powodu powikłań.
- zabieg chirurgiczny powinien być terapią ostatniego wyboru:
Testosteron11-13
- W przypadku hipogonadyzmu:
- więcej informacji można znaleźć w artykułach Hipogonadyzm u mężczyzn oraz Leczenie testosteronem.
- Skuteczność:
- w większości przypadków bez istotnego wpływu na erekcję
- może zwiększać libido u pacjentów z hipogonadyzmem.
- Badania przed rozpoczęciem leczenia:
- badanie hematologiczne i sercowo-naczyniowe oraz badanie klatki piersiowej i gruczołu krokowego.11
- Dalsze badania kontrolne w substytucji testosteronu (szczegóły w artykule Leczenie testosteronem):
Pozaustrojowa terapia falą uderzeniową o niskiej intensywności (LI-ESWT)
- Jest to nowa metoda leczenia zaburzeń erekcji14-15:
- LI-ESWT wywołuje mikrourazy, co ma stymulować uwalnianie czynników angiogennych, a tym samym neowaskularyzację leczonej tkanki jamistej
- badania potwierdzają istotną poprawę funkcji erekcji i hemodynamiki prącia przy dobrej tolerancji
- konieczne są jednak dalsze badania.
Zaburzenia erekcji po radykalnej prostatektomii
- W zaburzeniach erekcji występujących po prostatektomii radykalnej z zachowaniem nerwów, poprawę erekcji można zaobserwować w okresie do 2 lat po operacji.
- Brak nocnych erekcji prowadzi do niedotlenienia w ciałach jamistych, co może powodować włóknienie i tym samym upośledzenie krążenia żylnego w tkance odpowiedzialnej za erekcję.
- Wczesne rozpoczęcie leczenia inhibitorami PDE-5 lub innymi środkami poprawiającymi erekcję może przynieść lepszy efekt końcowy u tych pacjentów.
- Nie wykazano wyższości inhibitorów PDE-5 nad placebo u pacjentów po operacji lub radioterapii prostaty.16
Przebieg, powikłania i rokowanie
Przebieg
- Częstość występowania choroby wzrasta wraz z wiekiem.
- Nasilenie problemu może zmieniać się w czasie.
Rokowanie
- Przyczyny zaburzeń erekcji mogą być bardzo różne u poszczególnych osób i często występuje złożona interakcja czynników organicznych i psychicznych (patrz sekcja Wywiad lekarski):
- u większości pacjentów nie można w sposób wiarygodny ustalić, jakie są ich rokowania, również ze względu na brak odpowiednich parametrów prognostycznych.
- Badania retrospektywne wskazują, że mężczyźni z naczyniowymi zaburzeniami erekcji są również narażeni na zwiększone ryzyko wystąpienia zaburzeń naczyń wieńcowych, mózgowych i obwodowych:
- wielu mężczyzn, u których rozpoznaje się chorobę wieńcową, zmaga się z zaburzeniami erekcji już od około 3 lat.
Dalsze postępowanie
- Stopniowe pogorszenie sugeruje organiczną przyczynę zaburzeń erekcji i może wskazywać na konieczność rewizji rozpoznania.
- Informacje o badaniach kontrolnych dotyczących substytucji testosteronu przedstawiono w sekcji Testosteron.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
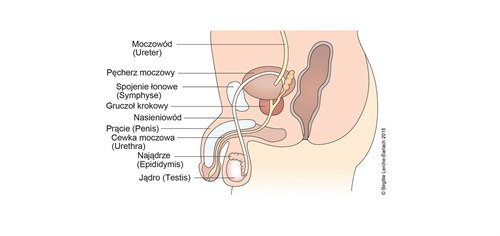
Przekrój podłużny przez pęcherz moczowy, gruczoł krokowy i prącie
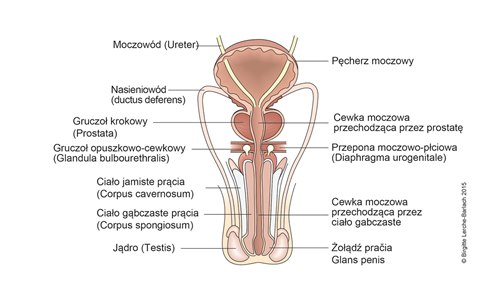
Męskie narządy płciowe
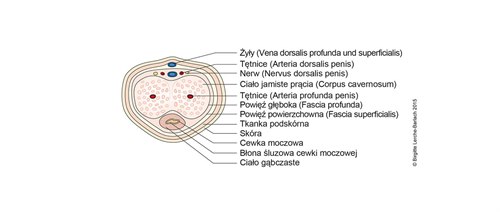
Przekrój poprzeczny przez prącie
Źródła
Wytyczne
- Burnett AL. et al: Erectile dysfunction: AUA guideline. J Urol 2018 Sep;200(3): 633-41.PubMed
- EAU Guidelines. Edn. presented at the EAU Annual Congress Milan 2023. ISBN 978-94-92671-19-6.
Piśmiennictwo
- Kim ED. Erectile dysfunction. BMJ Best Practice. Last reviewed: 3 Oct 2021; Last updated: 01 Feb 2019. bestpractice.bmj.com
- Malhi GS, Le U, Bell E. Psychiatrists and general practitioners perspectives on sexual wellbeing: Why it matters? Australas Psychiatry. 2024 Oct;32(5):454-458. doi: 10.1177/10398562241261247. Epub 2024 Jul 19. pubmed-1ncbi-1nlm-1nih-1gov-1nb5yeibu000e.hanproxy.cm-uj.krakow.pl
- Gan ZS, Ehlers ME, Lin FC et al. Systematic Review and Meta-Analysis of Cycling and Erectile Dysfunction. Sex Med Rev 2021; 9: 304-311. PMID: 32147498 PubMed
- Kostis JB, Dobrzynski JM. The effect of statins on erectile dysfunction: a meta-analysis of randomized trials. J Sex Med 2014; 11 (7): 1626–35. PMID: 24684744 PubMed
- Davis R, Reveles KR. et al. Statins and male sexual health: a retrospective cohort analysis. J Sex Med 2015; 12 (1): 158–67. PMID: 25421152 PubMed
- Cai X, Tian Y et al. The role of statins in erectile dysfunction: a systematic review and meta-analysis. Asian J Androl 2014; 16 (3): 461–466. doi: 10.4103/1008-682X.123678 DOI
- Cui Y, Zong H et al. The effect of statins on erectile dysfunction: a systematic review and meta-analysis. J Sex Med 2014; 11 (6): 1367–75. PMID: 24628781 PubMed
- Kostis JB, Dobrzynski JM. Statins and Erectile Dysfunction. World J Mens Health 2019; 37: 1-3. PMID: 29756418 [url]http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=29756418[uid][/url]
- Goldstein I, Goren A, Liebert R et al. National Health and Wellness Survey exploratory cluster analysis of males 40-70 years old focused on erectile dysfunction and associated risk factors across the USA, Italy, Brazil and China. Int J Clin Pract 2019; 73: 1-15. PMID: 31120179 PubMed
- Ralph D, McNicholas T. UK management guidelines for erectile dysfunction. BMJ 2000; 321: 499–503. www.ncbi.nlm.nih.gov
- European Association of Urology. Guidelines on Male Hypogonadism. EAU Guidelines. Edn. presented at the EAU Annual Congress Barcelona 2019. uroweb.org
- Kim JW, Oh MM, Park MG, et al. Combination therapy of testosterone enanthate and tadalafil on PDE5 inhibitor non-reponders with severe and intermediate testosterone deficiency. Int J Impot Res 2013; 25:29. PMID: 22971615 PubMed
- Saad F, Aversa A, Isidori AM et al. Onset of effects of testosterone treatment and time span until maximum effects are achieved. Eur J Endocrinol 2011 165(5): 675-85. PMID: 21753068 PubMed
- Grünwald I, Appel B, Kitrey ND, Vardi Y. Shockwave treatment of erectile dysfunction. Ther. Adv. Urol. 2013; 5 (2): 95–9. doi: 10.1177/1756287212470696 DOI
- Drury R, Natale C, Hellstrom WJG. Reviewing the evidence for shockwave- and cell-based regenerative therapies in the treatment of erectile dysfunction. Ther Adv Urol 2021; 13:17562872211002059. PMID: 33796149 PubMed
- Stridh A, Pontén M, Arver S, et al. Placebo Responses Among Men With Erectile Dysfunction Enrolled in Phosphodiesterase 5 Inhibitor Trials A Systematic Review and Meta-analysis. JAMA Netw Open 2020. doi:10.1001/jamanetworkopen.2020.1423 jamanetwork.com
Opracowanie
- Tomasz Tomasik (recenzent)
- Marta Niwińska (recenzent)
- Sławomir Chlabicz (redaktor)
- Thomas M. Heim (recenzent/redaktor)
