Informacje ogólne
Definicja
- Istnieją różne definicje:
- Dziewczęta w wieku 14 lat, które jeszcze nie miesiączkują i nie mają drugorzędowych cech płciowych: wzrost piersi, owłosienie łonowe i faza intensywnego wzrostu.1-2
- Dziewczęta w wieku 16 lat, u których miesiączka jeszcze nie wystąpiła, a drugorzędowe cechy płciowe się rozwinęły.
- Dziewczęta, które ukończyły 15. rok życia i jeszcze nie miesiączkują.
Dojrzewanie
- W okresie dojrzewania zachodzą zmiany fizyczne, które można ująć w skali Tannera.3
- Prawidłowy cykl menstruacyjny to złożona interakcja między osią podwzgórze-przysadka-jajnik a macicą/pochwą.
- Każde zakłócenie tej interakcji może wywołać brak miesiączki.
Skala Tannera3
- Początek fazy intensywnego wzrostu (8–10 lat)
- Brodawka sutkowa uwidacznia się.
- brak owłosienia w okolicy łonowej
- skala Tannera dla kobiecych piersi (1) i owłosienia łonowego (1)
- Telarche (9–11 lat)
- Rozwija się pierś.
- brak owłosienia w okolicy łonowej
- stadia Tannera dla kobiecych piersi (2) i owłosienia łonowego (1)
- Adrenarche (9–11 lat)
- Rozwija się pierś.
- Pojawiają się włosy w okolicy łonowej.
- skala Tannera dla kobiecych piersi (2) i owłosienia łonowego (2)
- Najintensywniejszy skok wzrostowy (11–13 lat)
- wyraźny rozwój piersi
- wyraźny, ale nadal umiarkowany wzrost włosów w okolicy łonowej
- skala Tannera dla kobiecych piersi (3) i owłosienia łonowego (3)
- Pierwsza miesiączka (12–14 lat)
- wyraźnie widoczna pierś
- wyraźnie widoczne owłosienie w okolicy łonowej
- Na około 6–9 miesięcy przed pierwszą miesiączką występują fizjologiczne upławy białe.
- skala Tannera dla kobiecych piersi (4) i owłosienia łonowego (4)
- Cechy osoby dorosłej (13–15 lat)
- Wyraźnie rozwinięte piersi i owłosienie łonowe
- skala Tannera dla kobiecych piersi (5) i owłosienia łonowego (5)
Częstość występowania
- Nie ma wiarygodnych danych dotyczących częstości występowania pierwotnego braku miesiączki.
- Częstość występowania braku miesiączki jako objawu (pierwotny i wtórny brak miesiączki) wynosi 3–5% kobiet w wieku rozrodczym.
- W 65% przypadków pierwotny brak miesiączki jest spowodowany zaburzeniami genetycznymi, które prowadzą do
- dysgenezji gonad
- niewrażliwości na androgeny (częściowa lub całkowita niewrażliwość na androgeny) lub
- do wad rozwojowych przewodów Müllera z anomaliami anatomicznymi.
- Inne przyczyny
- anomalie układu płciowego
- przyczyny endokrynologiczne z niewydolnością jajników spowodowaną zaburzeniami osi podwzgórze-przysadka-jajnik
Diagnostyka
- Dokładny wywiad lekarski i badanie fizykalne są obowiązkowe.4-6
- Po pierwsze, jeśli u pacjentki rozwinęły się drugorzędowe cechy płciowe, należy zawsze sprawdzić, czy jest w ciąży.
- Pierwotny brak miesiączki z zaburzeniem rozwoju okresu dojrzewania?
- w 50% przypadków z powodu zaburzeń przysadki mózgowej i
podwzgórza (hipogonadyzm hipogonadotropowy) spowodowanych:- przewlekłymi chorobami wieku dziecięcego i młodzieńczego (takimi jak zaburzenia odżywiania, mukowiscydoza, nieswoiste zapalenie jelit, młodzieńcze przewlekłe zapalenie stawów, niedoczynność tarczycy)
- uraz czaszkowo-mózgowy i interwencje chirurgiczne w przypadku guzów OUN.
- ale także spowodowane niewydolnością jajników (hipergonadyzm hipergonadotropowy).
- w 50% przypadków z powodu zaburzeń przysadki mózgowej i
- Pierwotny brak miesiączki z pojawieniem się okresu dojrzewania w odpowiednim czasie?
- najprawdopodobniej spowodowane malformacjami narządów płciowych
- Pierwotny brak miesiączki wraz z wirylizacją lub też androgenizacją?
- najprawdopodobniej w wyniku zespołu policystycznych jajników, nieklasycznego zespołu nadnerczowo-płciowego, guzów kory nadnerczy lub jajników wytwarzających androgeny
Diagnostyka klasyfikacyjna
- Hipogonadyzm hipergonadotropowy (podwyższony poziom FSH, obniżony poziom estradiolu)
- zespół Turnera (45 X0)
- zespół Swyera (całkowita dysgenezja gonad 46,XY)
- częściowa delecja chromosomu X
- dysgenezji gonad
- zaburzenia enzymatyczne, np. niedobór 17-OH-hydroksylazy
- oporność na gonadotropiny (np. przeciwciała autoimmunologiczne przeciwko tkance jajnika)
- uszkodzenie tkanki jajnika w wyniku chemioterapii lub terapii radiacyjnej w dzieciństwie
- galaktozemia
- Hipogonadyzm hipogonadotropowy (obniżony poziom FSH)
- opóźnione dojrzewanie płciowe: opóźniony początek dojrzewania
- zespół Kallmana
- guzy (np. podwzgórza i przysadki mózgowej: czaszkogardlak
- uraz czaszkowo-mózgowy
- jadłowstręt psychiczny m. in. niedożywienie lub nieprawidłowe odżywianie
- sport wyczynowy
- obciążenie psychiczne
- Zaburzenia rozwoju płciowego (ZRP)
- całkowita niewrażliwość na androgeny
- jajnikowo-jądrowe ZRP 46,XX
- Wady rozwojowe narządów płciowych
- macica: agenezja lub anomalia, np. zespół Mayera-Rokitansky'ego-Küstera-Hausera
- atrezja błony dziewiczej
- Endokrynopatie:
- Hiperprolaktynemia (prolaktynoma, mikroprolaktynoma, leki)
- niedoczynność tarczycy
- zespół Cushinga
- zespół nadnerczowo-płciowy
- guzy kory nadnerczy lub jajników wytwarzające androgeny
- zespół policystycznych jajników (PCOS)
Niebezpieczny odwracalny przebieg choroby
- Zaburzenia odżywiania, sport wyczynowy lub stres należy brać pod uwagę jako możliwe przyczyny.
- Konstytucjonalne opóźnienie rozwoju jest rozpoznaniem przez wykluczenie.
ICD-10
- N91.0 Pierwotny brak miesiączki
- N91.2 Brak miesiączki, nieokreślony
Różnicowanie
Opóźniony początek dojrzewania
- Brak budzących zastrzeżeń objawów lub wyników badań przedmiotowych
- Często dodatni wywiad rodzinny
- Brak wzrostu piersi i otwarte płytki wzrostowe
- Niskie FSH, prolaktyna w normie
Stres psychiczny
- Może prowadzić do opóźnionej pierwszej miesiączki.
- Pulsacyjna stymulacja przedniego płatu przysadki mózgowej przez GnRH jest niewystarczająca, co skutkuje podwzgórzowym brakiem miesiączki.
- Może być spowodowany dowolną formą stresu fizycznego lub psychicznego (np. zaburzenia odżywiania, sport wyczynowy, poważne choroby ogólnoustrojowe)
- Występuje skłonność genetyczna.
Ćwiczenia fizyczne
- W przypadku więcej niż 15 godzin tygodniowo istnieje ryzyko braku miesiączki.
Jadłowstręt psychiczny
- Zobacz artykuł Jadłowstręt psychiczny.
- Niska masa ciała
- Odmowa spożywania wysokokalorycznych pokarmów, zaburzona percepcja ciała, niska samoocena, nadpobudliwość w postaci m.in. bardzo wysokiej intensywności treningów
- Wahania nastroju, zaburzenia obsesyjno-kompulsywne, stany lękowe
- Brak miesiączki zwykle przy masie ciała poniżej 50 kg
- Androgenizacja: Niski poziom estrogenów prowadzi do względnej nadwyżki androgenów, regresji tkanki tłuszczowej i mięśniowej.
- FSH jest w normie lub nieco za niskie, PRL w normie, poziom estrogenu jest niski.
Niedoczynność tarczycy
- Zobacz artykuł Niedoczynność tarczycy.
- Charakterystyczne objawy to awolicja, nietolerancja zimna, ból mięśni, zwiększone zapotrzebowanie na sen, przyrost masy ciała (zwykle umiarkowany), zaparcia, zawroty głowy, parestezja, wypadanie włosów i niewyraźna mowa.
- Objawy kliniczne to sucha i zimna skóra, suche i łamliwe włosy, łamliwe i cienkie paznokcie, obrzęki okołooczodołowe, bradykardia, spowolnienie odruchów ścięgnistych, spowolnienie psychoruchowe.
- Badania laboratoryjne wykazują podwyższone wartości TSH i niskie wartości FT4.
Prolaktynoma
- Zobacz artykuł Choroby i guzy przysadki mózgowej.
- Podwyższony poziom prolaktyny (PRL) prowadzi do zaburzeń wydzielania GnRH, co z kolei prowadzi do niskich wartości FSH i LH. Niski poziom gonadotropin zmniejsza czynność jajników, a tym samym produkcję estradiolu.
- U wielu kobiet brak miesiączki jest jedynym objawem, ale występuje również mlekotok (30%), zmniejszone libido, suchość pochwy i osteoporoza (w późnym stadium).
- W przypadku makrogruczolaków (>1 cm) mogą wystąpić zaburzenia innych osi przysadki mózgowej, upośledzenie sąsiednich struktur (np. nerwu wzrokowego), a tym samym objawy neurologiczne, takie jak bóle głowy/zaburzenia widzenia.
- Należy wykluczyć ciążę. Podczas ciąży przysadka powiększa się o 100% i mogą wystąpić objawy wcześniej bezobjawowego guza.
- Badania hormonalne wykazują wysoki poziom PRL (>4 do 6 razy powyżej normy), prawidłowy/niski poziom FSH, LH i estradiolu.
- (łagodna) hiperprolaktynemia — diagnostyka różnicowa: niedoczynność tarczycy, leki (np. neuroleptyki), stymulacja brodawek sutkowych
- Leczenie farmakologiczne agonistami dopaminy, najlepiej kabergoliną, alternatywnie bromokryptyną lub chinagolidem. Jeśli guz nie reaguje na leczenie farmakologiczne, wskazana jest interwencja chirurgiczna.
dysgenezji gonad
- Wrodzony niedorozwój lub brak gonad
- W przypadku całkowitej utraty czynności gonad rozwija się żeński fenotyp z pochwą i macicą. Nie dochodzi jednak do rozwoju piersi.
- Dzieje się tak również w przypadku kariotypu męskiego, ponieważ brakuje testosteronu do utworzenia męskich narządów płciowych oraz hormonu antymüllerowskiego w jądrach uniemożliwiającego rozwój macicy.
- FSH jest wysoki, PRL jest w normie, a poziom estrogenu jest niski.
- Zespół Turnera?
Agenezja lub anomalia macicy
- Anomalia przewodu Müllera z brakiem pochwy i macicy po urodzeniu lub macica szczątkowa są przyczyną 15% przypadków pierwotnego braku miesiączki.7
- Synonim: zespół Mayera-Rokitansky'ego-Küstera-Hausera (zespół MRKH)
- Przyczyną jest prawdopodobnie embrionalna aktywacja hormonu antymüllerowskiego, który powoduje wady rozwojowe żeńskich narządów płciowych.5,8
- Pacjentka skarży się na cykliczne bóle brzucha, jeśli tkanka endometrium jest obecna w macicy szczątkowej, a także może występować ból między cyklami i tkliwość piersi.
- Drugorzędowe cechy płciowe są rozwinięte prawidłowo.
- Wady rozwojowe nerek (40%), wady rozwojowe układu kostnego (10–12%) lub zaburzenia słuchu mogą być związane z zespołem MRKH.
- Chorobę można wykryć podczas badania ginekologicznego lub za pomocą USG/RM.
- FSH i PRL są w normie.
- Aby wykluczyć całkowitą niewrażliwość na androgeny (kariotyp: 46,XY), należy oznaczyć kariotyp.6
Atrezja błony dziewiczej lub pionowa przegroda pochwy
- Atrezja błony dziewiczej: całkowite zamknięcie otworu pochwy
- Pionowa przegroda pochwy może być zlokalizowana na różnej wysokości w pochwie i można ją wykryć w ramach zespołu.
- Zespół McKusicka-Kaufmanna (wady serca, przegroda pochwy, polidaktylia)
- Zespół Bardeta-Biedela (przegroda pochwy, macica hipoplastyczna, barwnikowe zapalenie siatkówki, polidaktylia, upośledzenie umysłowe, wady rozwojowe nerek i serca)
- Oba zespoły prowadzą do comiesięcznego bólu brzucha, przy czym krew menstruacyjna nie może wypłynąć.9
- Występuje krwistek pochwy (krew w pochwie), krwiak zastoinowy macicy (krew w macicy), a później krwiak jajowodu (krew w jajowodach) i krwiak otrzewnej (krew w jamie brzusznej).
- Drugorzędowe cechy płciowe są rozwinięte prawidłowo.
- Chirurgiczna resekcja przegrody lub wycięcie błony dziewiczej są leczeniem z wyboru.
Zespół Turnera
- Zobacz artykuł Zespół Turnera.
- Ta dysgenezja gonad występuje u 1 na 2500 noworodków płci żeńskiej.
- Zespół charakteryzuje się brakiem chromosomu X, kariotyp to 45,X0; mogą występować formy mieszane (kariotyp mozaikowy).
- Typowe objawy kliniczne to karłowatość, krótka szyja, wysokie podniebienie, szeroki rozstaw sutków, koślawość łokcia (niepełny wyprost łokcia) oraz krótkie śródręcze i śródstopie.
- Dojrzewanie rozpoczyna się późno, a drugorzędowe cechy płciowe są nieobecne.
- Inteligencja jest w normie.
- Wartości FSH i LH są wysokie, poziom estrogenu jest niski.
- Diagnozę potwierdza się poprzez określenie kariotypu.
Całkowita niewrażliwość na androgeny
- Choroba występuje rzadko. Kariotyp to 46,XY.
- Stan ten znany jest również jako zespół Morrisa.
- Występuje całkowita oporność na androgeny spowodowana defektem receptora androgenowego.
- Piersi się rozwinęły, ale otoczka brodawki jest blada.
- Obszar łonowy i pachy nie są owłosione.
- Pochwa jest skrócona w górnej części z powodu aplazji. Brakuje macicy.
- Jądra zlokalizowane są wewnątrz jamy brzusznej lub w pachwinie.
Zespół Kallmana
- Charakteryzuje się anosmią, hipogonadyzmem i niedoborem estrogenów.10
- Występuje hipogonadyzm hipogonadotropowy wskutek niedoboru hormonu uwalniającego gonadotropiny (GnRH) spowodowanego mutacją genu.
Zespół PCOS
- Patrz artykuł Zespół policystycznych jajników (PCOS).
- Najczęstsze zaburzenie ginekologiczno-endokrynologiczne (chorobowość ok. 5–10 %, u kobiet, których nie występuje miesiączka lub występują ona w sposób zaburzony — 40%)
- Pacjentki wykazują hirsutyzm, trądzik, biochemiczne oznaki hiperandrogenemii (podwyższony testosteron, stosunek LH/FSH > 2), zaburzenie miesiączkowania/brak miesiączki i policystyczne jajniki w badaniu USG.
- U ok. 50% przypadków występuje również otyłość oraz insulinooporność z hiperinsulinemią.
- Terapia zwykle obejmuje antyandrogenowe inhibitory owulacji; w przypadku zaburzeń metabolizmu insuliny i/lub otyłości należy rozważyć leczenie metforminą (stosowanie poza wskazaniami rejestracyjnymi).
Nieklasyczny zespół nadnerczowo-płciowy (AGS — adreno-genital syndrome)
- Charakteryzuje się pierwotnym lub (zazwyczaj) wtórnym brakiem miesiączki w połączeniu z hirsutyzmem i trądzikiem
- Spowodowane jest to łagodnymi zaburzeniami enzymatycznymi w biosyntezie steroidów nadnerczowych.
- Poziom testosteronu jest podwyższony.
- W klasycznym AGS rozwijają się interpłciowe narządy płciowe; ten wariant jest zauważalny już przy narodzinach z powodu niewydolności kory nadnerczy.
Wywiad lekarski
Na to należy zwrócić szczególną uwagę
Pierwsza miesiączka i przebieg miesiączkowania
- Czy jest to pierwotny czy wtórny brak miesiączki?
- Stosunek płciowy?
Sport i odżywianie
- Wykluczenie nadmiernego treningu i jadłowstrętu psychicznego.
- Objawy psychologiczne, depresja lub stany lękowe?
Dojrzałość płciowa
- Kiedy rozwinęły się piersi?
- Włosy łonowe i pod pachami?
Bóle brzucha?
- Czy występują bóle brzucha?
- Jeśli tak, to czy występują one co miesiąc czy w nieregularnych odstępach czasu?
Dziedziczenie?
- Kiedy wystąpiła pierwsza miesiączka u krewnych pierwszego stopnia?
- Wady genetyczne w rodzinie?
Wcześniejsza terapia cytostatyczna lub radiacyjna
- OUN
- Może prowadzić do podwzgórzowego braku miesiączki.
- Miednica
- Może prowadzić do przedwczesnej niewydolności jajników.
Inne przyczyny
- Brak zmysłu węchu: podejrzenie zespołu Kallmanna
- Cykliczny ból brzucha i napięcie w klatce piersiowej: podejrzenie niedrożności
Badanie przedmiotowe
W praktyce lekarza rodzinnego
- Bez zbędnych badań przedmiotowych u młodych dziewcząt podczas pierwszej konsultacji
- Wzrost i masa ciała, BMI, ocena wzrostu na podstawie krzywych wzrostu
- Ocena rozwoju piersi i owłosienia łonowego: Czy występuje ogólnoustrojowe opóźnienie rozwoju?
- Ewentualnie wykonać test ciążowy.
- Nieprawidłowe wyniki
- krótka szyja, niskorosłość, szeroki rozstaw brodawek sutkowych: podejrzenie zespołu Turnera
- Badanie ginekologiczne
- W przypadku regularnych comiesięcznych bólów brzucha należy przeprowadzić badanie ginekologiczne.
- Atrezja błony dziewiczej lub aplazja pochwy są rzadkimi schorzeniami i diagnozuje się je podczas badania ginekologicznego.
- Rozwinięte piersi, ale brak owłosienia łonowego i pod pachami
- Może to być przypadek oporności na androgeny, tj. pacjentka ma fenotyp żeński, ale kariotyp męski z niezstąpionymi jądrami.
- Jeśli jądra rozwinęły się, należy je usunąć po okresie dojrzewania ze względu na wysokie ryzyko transformacji złośliwej.9
Diagnostyka u specjalisty
Badanie ginekologiczne
- W przypadku regularnych comiesięcznych bólów brzucha należy przeprowadzić badanie ginekologiczne.
- Atrezja błony dziewiczej lub aplazja pochwy są rzadkimi schorzeniami i diagnozuje się je podczas badania ginekologicznego.
Badania laboratoryjne
- Estradiol, FSH, LH, TSH, FT4, PRL, testosteron
- Wysokie wartości FSH są oznaką braku ujemnego sprzężenia zwrotnego z powodu niewydolności jajników.
- Niski poziom FSH jest oznaką niewydolności przysadki lub podwzgórza.
- Specjalistyczne badania laboratoryjne: np. test GnRH w celu różnicowania zaburzeń podwzgórza i przysadki w przypadku hipogonadyzmu hipogonadotropowego
Diagnostyka obrazowa
- Badanie USG
- Jeśli drugorzędowe cechy płciowe są wykształcone prawidłowo, należy przeprowadzić badanie ultrasonograficzne macicy.
- Ewentualnie RM
- miednicy mniejszej, przysadki mózgowej
- lub zdjęcia rentgenowskie kości w celu określenia wieku kostnego
- albo urografia
- Diagnostyka operacyjna
- Ewentualnie laparoskopia diagnostyczna
Diagnostyka genetyczna
- Określenie kariotypu (obowiązkowe w przypadku hipergonadotropowego pierwotnego braku miesiączki)
Diagnostyka w przypadku braku drugorzędowych cech płciowych
- Rozpoznanie opiera się na badaniach laboratoryjnych i określeniu kariotypu.
- Hipogonadyzm hipogonadotropowy (niski poziom FSH i LH)
- Najczęstszą przyczyną jest konstytucjonalne opóźnienie rozwojowe.7-8
- Pozytywny wywiad rodzinny potwierdza diagnozę.
- Przyczyna ogólnoustrojowa nie różni się od przyczyn związanych z niewydolnością przysadki lub podwzgórza.11
- Zespół Kallmanna: Charakteryzuje się anosmią, hipogonadyzmem i deficytem estrogenów.10
- Najczęstszą przyczyną jest konstytucjonalne opóźnienie rozwojowe.7-8
- Hipogonadyzm hipergonadotropowy (podwyższony poziom FSH i LH)
- spowodowane dysgenezją gonad
- Zespół Turnera (kariotyp 45,X0) jest najczęstszą formą dysgenezji gonad u kobiet.
- Typowe cechy fizyczne to krótka szyja, szeroki rozstaw sutków i karłowatość.
- Typ mozaikowy występuje u ok. 25% pacjentek z zespołem Turnera.12
- Inne rzadkie przyczyny czystej dysgenezji gonad występują w przypadku kariotypu 46,XY lub XX.5
Środki i zalecenia
Wskazania do skierowania do specjalisty
- Dziewczęta w wieku 16 lat, które jeszcze nie miesiączkują, powinny zostać skierowane do gabinetu ginekologicznego.
- Skierowanie jest konieczne również w przypadku podejrzenia atrezji błony dziewiczej lub aplazji pochwy.
Zalecenia
- Pierwotny brak miesiączki jest leczony przez ginekologa.
- Jeśli to możliwe, należy przeprowadzić terapię przyczynową.
- W pozostałych przypadkach należy zastosować leczenie hormonalne estrogenami i progestagenami, tak jak w przypadku antykoncepcji hormonalnej, po wykluczeniu innych uleczalnych zaburzeń i przyczyn organicznych.
- W przypadku atrezji błony dziewiczej lub przegrody pochwy wykonuje się zabieg chirurgiczny.
Powikłania
- Niepłodność
- Brak dojrzewania płciowego
- W przypadku braku miesiączki z niedoborem estrogenu: osteopenia/osteoporoza, objawy klimakterium i czynnik ryzyka chorób sercowo-naczyniowych.
- W przypadku braku miesiączki z zachowanym wydzielaniem estrogenów i utrzymującym się tym stanem przez lata: ryzyko rozrostu endometrium
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
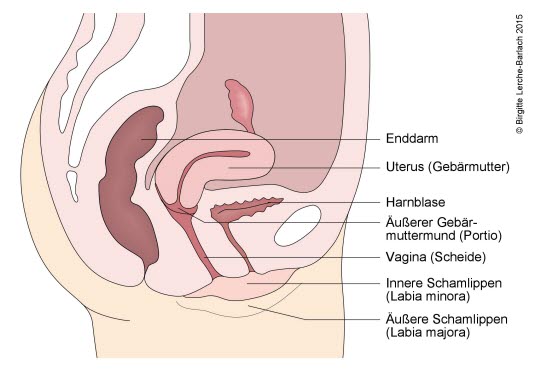
Widok boczny wewnętrznych narządów płciowych
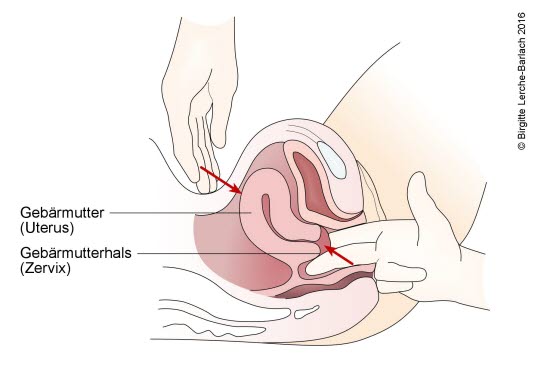
Palpacja macicy
Quellen
Literatur
- Master-Hunter T, Heiman DL. Amennorrhea: Evaluation and treatment. Am Fam Physician 2006; 73: 1374-82. PubMed
- Klein DA, Poth MA. Amenorrhea: an approach to diagnosis and management. Am Fam Physician 2013; 87: 781-8 American Family Physician
- Marshall WA, Tanner JM. Variations in patterns of pubertal changes in girls. Arch Dis Child 1969; 44: 291-303. PubMed
- Kiningham RB, Apgar BS, Schwenk TL. Evaluation of amenorrhea. Am Fam Physician 1996; 53: 1185-94. American Family Physician
- Pletcher JR, Slap GB. Menstrual disorders. Pediatr Clin North Am 1999; 46: 505-18. PubMed
- Reindollar RH, Byrd JR, McDonough PG. Delayed sexual development: a study of 252 patients. Am J Obstet Gynecol 1981; 140: 371-80. PubMed
- Folch M, Pigem I, Konje JC. Müllerian agenesis: etiology, diagnosis, and management. Obstet Gynecol Surv 2000; 55: 644-9. PubMed
- Seldmeyer IL, Palmert MR. Delayed puberty: analysis of a large case series from an academic center. J Clin Endo Metab 2002; 87: 1613-20. PubMed
- The Practice Committee of the American Society for Reproductive Medicine. Current evaluation of amenorrhea. Fertil Steril 2004; 82(suppl 1): 33-9. pubmed.ncbi.nlm.nih.gov
- Traggiai C, Stanhope R. Delayed puberty. Best Pract Res Clin Endocrinol Metab 2002; 16: 139-51. PubMed
- Albanese A, Stanhope R. Investigation of delayed puberty. Clin Endocrinol (Oxf) 1995; 43: 105-10. PubMed
- Simpson J, Rajkovic A. Ovarian differentiation and gonadal failure. Am J Med Genet 1999; 89: 186-200. PubMed
Autor*innen
- Kristine Scheibel, Dr. med., Fachärztin für Allgemeinmedizin, Norderney
- Marlies Karsch-Völk, Dr. med., Fachärztin für Allgemeinmedizin, München
- Erika Baum, Prof. Dr. med., Professorin für Allgemeinmedizin, Biebertal (Review)