Sygnały ostrzegawcze i stany o potencjalnie groźnym przebiegu, którym można zapobiegać1
|
Sygnały ostrzegawcze |
Stan o potencjalnie groźnym przebiegu, któremu można zapobiegać |
|
Szybkie postępowanie objawów |
|
|
Nowy deficyt neurologiczny: – niedoczulice twarzy/kończyn |
Przemijający atak niedokrwienny, udar mózgu, krwotok podpajęczynówkowy (SAB), guzy mózgu, ostre rozsiane zapalenie mózgu i rdzenia, zapalenie opon mózgowo–rdzeniowych, zapalenie mózgu. |
|
Porażenie mięśni przełyku, zaburzenia oddychania |
Zespół Guillaina–Barrégo, guzy mózgu, krwawienia śródczaszkowe, udar mózgu, stwardnienie rozsiane, ucisk na rdzeń kręgowy, poprzeczne zapalenie rdzenia kręgowego. |
|
Podrażnienie opon mózgowych |
Krwotok podpajęczynówkowy, zapalenie opon mózgowo–rdzeniowych, zapalenie mózgu. |
|
Znieczulica siodłowa |
Zespół stożka rdzeniowego (conus medullaris). |
|
Zaburzenia pęcherza moczowego i odbytnicy |
Uszkodzenie rdzenia kręgowego, zespół stożka rdzeniowego, zespół regresji kaudalnej, ucisk na rdzeń kręgowy, poprzeczne zapalenie rdzenia kręgowego. |
|
Zaburzenia erekcji |
Uszkodzenie rdzenia kręgowego, poprzeczne zapalenie rdzenia kręgowego, zespół stożka rdzeniowego, ucisk na rdzeń kręgowy. |
|
Całkowite obustronne porażenie wiotkie poniżej uszkodzenia |
Uszkodzenie rdzenia kręgowego, poprzeczne zapalenie rdzenia kręgowego. |
|
Silne (nowe) bóle głowy |
Przemijający atak niedokrwienny, udar mózgu, krwawienie śródczaszkowe (krwotok podpajęczynówkowy), guzy mózgu, przerzuty, zapalenie opon mózgowo–rdzeniowych, zapalenie mózgu. |
|
Nudności/wymioty |
Przemijający atak niedokrwienny, udar mózgu, krwawienie śródczaszkowe (krwotok podpajęczynówkowy), guzy mózgu, przerzuty. |
|
Ostre epizody połowicznej utraty czucia na twarzy, deficyty czucia na twarzy Rozwój w ciągu kilku sekund Zamroczenie Objawy wegetatywne (bladość, wypływ śliny) |
Guzy mózgu, zapalenie opon mózgowo–rdzeniowych, ostre rozsiane zapalenie mózgu i rdzenia, złożony napad ogniskowy, stan padaczkowy. |
Informacje ogólne
Definicja
- Parestezja (czucie opaczne, paraesthesia)1
- spontaniczna, subiektywna zmiana w odczuwaniu ciała/skóry, przykre wrażenie, bez obecności rzeczywistego bodźca
- np. łaskotanie, kłucie, mrowienie, drętwienie
- z reguły niebolesne
- może być zjawiskiem trwałym lub przemijającym
- może wystąpić w izolacji lub w połączeniu z hipoestezją lub znieczulicą
- powstaje w wyniku dysfunkcji lub nieprawidłowości drogi somatosensorycznej.
- spontaniczna, subiektywna zmiana w odczuwaniu ciała/skóry, przykre wrażenie, bez obecności rzeczywistego bodźca
- Hipoestezja (niedoczulica)
- częściowa utrata czucia.
- Znieczulica
- całkowita utrata czucia.
Terminologia, stany bólowe
- Parestezje należy oddzielić od stanów bólowych.
- Stany bólowe:2
- dyzestezja
- zmienione odczuwanie w zakresie skóry, dyskomfort przy kontakcie z ostrymi przedmiotami lub w czasie dotyku; często przewlekłe i bolesne; np. kłucie, pieczenie, uczucie zimna, ucisk, piekący ból
- hiperalgezja
- zwiększona (nieadekwatna) reakcja na bodziec bólowy
- przeczulica
- zwiększona reakcja na bodźce dotykowe lub temperaturowe
- allodynia
- ból przy dotyku lub innych bodźcach normalnie niepowodujących bólu.
- dyzestezja
Podstawy anatomiczne
Droga somatosensoryczna1
- Pierwotnie aferentne lub czuciowe zakończenia nerwowe
- Zaczynają się jako niezmielinizowane zakończenia nerwowe w naskórku lub jako zmielinizowane włókna nerwowe z receptorami czuciowymi w skórze właściwej.
- Włókna aferentne wchodzą przez korzeń tylny do rogu tylnego rdzenia kręgowego.
- Droga rdzeniowo–wzgórzowa lub układ przednioboczny (czucie protopatyczne)
- krzyżowanie się włókien małych (niezmielinizowanych/słabo zmielinizowanych)
- wstępowanie w kontralateralnych sznurach przednich i czołowych przez pień mózgu do brzusznego tylno-bocznego jądra wzgórza
- projekcja do zakrętu zaśrodkowego kory ciemieniowej i innych obszarów kory mózgowej.
- Układ sznura tylnego lub układ wstęgowy (kinestezja: zmysły związane z dotykiem, położeniem i ruchem)
- wznoszenie się włókien większych dla kinestezji nieskrzyżowanych w sznurze tylnym ipsilateralnym
- 1. synapsa jądra smukłego lub klinowatego w rdzeniu
- neurony II. rzędu krzyżują się we wstędze przyśrodkowej i wstępują do jądra brzusznego tylno-bocznego
- neurony III. rzędu do kory ciemieniowej.
Etiologia
- Zaburzenia drogi somatosensorycznej w obszarze:
- nerwu obwodowego
- zwoju rdzeniowego
- rdzenia kręgowego
- pnia mózgu
- mózgu.
- Patologie powodujące zaburzenia drogi somatosensorycznej:
- ucisk/uszkodzenie nerwu
- demielinizacja nerwu
- degeneracja aksonu
- choroby o podłożu endokrynologicznym lub metabolicznym
- skutki spożywania substancji psychoaktywnych lub toksyn
- choroby dużych naczyń krwionośnych
- infekcje
- zaburzenia psychiczne
- choroby o podłożu naczyniowym lub zapalnym
- choroby genetyczne
- padaczka, paraneoplastyczna neuropatia sensoryczna.
- Parestezje krótkotrwałe, szybko przemijające najczęściej nie są spowodowane uszkodzeniem układu nerwowego.
Epidemiologia
- Często w ramach podstawowej opieki zdrowotnej.3
- Częstymi przyczynami neurologicznymi są neuropatie obwodowe.1
- Patrz diagnostyka różnicowa według częstotliwości występowania.
Powód konsultacji
- Zaniepokojenie, obawa przed chorobą o ciężkim przebiegu.
- Chęć znalezienia przyczyny i wdrożenia leczenia.
Zagadnienia diagnostyczne
- Szczegółowy wywiad i badanie przedmiotowe najczęściej prowadzą do rozpoznania chorób takich jak stwardnienie rozsiane, padaczka, udar mózgu i polineuropatie.
- Charakter parestezji
- Piekący ból oprócz parestezji: może wskazywać na zakleszczenie/ucisk nerwów.
- Bolesne parestezje: mogą wskazywać na toczące się procesy zapalne lub ischemiczne, takie jak zapalenie naczyń.1
- Umiejscowienie parestezji
- Może wskazać, który obszar drogi somatosensorycznej uległ zaburzeniu
- np. miejscowy, plackowaty, w kształcie rękawiczki/skarpety, rozprzestrzeniający się w dermatomie, segmentowy, hemisensoryczny, symetryczny.
- Przyczyną może być uszkodzenie kory czuciowej, wzgórza, pnia mózgu, rdzenia kręgowego i nerwów obwodowych.
- Patrz choroby uporządkowane według umiejscowienia i rozprzestrzeniania się w rozdziale diagnostyka różnicowa.
- Może wskazać, który obszar drogi somatosensorycznej uległ zaburzeniu
- Początek, przebieg, towarzyszące objawy neurologiczne: pomocne w określeniu przyczyny/rozpoznania
- Np. charakter ostry, podostry, wolno postępujący, trwały, nieciągły,
- Współistniejące upośledzenie czynności ruchowych lub inne deficyty neurologiczne, np. wzmożone lub osłabione odruchy własne mięśni.
- Patrz choroby uporządkowane według początku i przebiegu w rozdziale diagnostyka różnicowa.
- Poziom zaburzeń drogi somatosensorycznej:
- Uszkodzenie nerwu obwodowego i choroba rogu przedniego
- porażenie wiotkie
- atrofia mięśniowa
- osłabione odruchy własne mięśni
- na skórze niedoczulica lub przeczulica.
- Ostre uszkodzenie dróg piramidowych w mózgu (w udarze mózgu) lub rdzenia kręgowego
- porażenie wiotkie, w przebiegu spastyczność
- wzmocnienie odruchów lub klonusy
- odruchy patologiczne.
- Uszkodzenie nerwu obwodowego i choroba rogu przedniego
- Inne objawy, urazy, istniejące wcześniej stany chorobowe, wywiad rodzinny i dotyczący przyjmowanych leków oraz substancji psychoaktywnych: mogą dostarczyć wskazówek dotyczących etiologii.
- Patrz choroby uporządkowane według przyczyny w rozdziale diagnostyka różnicowa.
- Jaka przyczyna jest najbardziej prawdopodobna?
- Patrz choroby uporządkowane według częstotliwości występowania w rozdziale diagnostyka różnicowa.
Stany o potencjalnie groźnym przebiegu, któremu można zapobiegać
- Choroby, które należy uwzględnić:1
- Udar mózgu, przemijający atak niedokrwienny, krwotok podpajęczynówkowy, choroba zakaźna, nowotwór śródczaszkowy, zespół regresji kaudalnej, ucisk na rdzeń kręgowy, zespół Guillaina–Barrégo, poprzeczne zapalenie rdzenia kręgowego, stwardnienie rozsiane, padaczka, zapalenie opon mózgowo–rdzeniowych
- Patrz sygnały ostrzegawcze i choroby o niebezpiecznym przebiegu, którego można uniknąć.
Sygnały ostrzegawcze
- Obiektywnie obniżona siła mięśni, porażenie.
- Początek ostry/podostry.
- Szybkie postępowanie objawów.
- Gorączka powyżej 38,5°C.
- Zmiany w zachowaniu, zaburzenia pamięci, dyzartria, afazja, zawroty głowy, nudności, wymioty.
- (Nowe) bóle głowy.
- Zaburzenia świadomości.
- Obustronne zaburzenia czucia poniżej segmentu rdzenia kręgowego.
- Zaburzenia oddychania.
- Zaburzenia pęcherza moczowego lub odbytnicy, zaburzenia erekcji.
- Dolegliwości dotyczą twarzy i ciała (jednostronnie lub strony przeciwnej).
- „Znieczulica siodłowa”.
- Patrz sygnały ostrzegawcze i choroby o niebezpiecznym przebiegu, którego można uniknąć.
ICD–10
- R20 Zaburzenia czucia skórnego.
- R20.2 Parestezje skóry (mrowienie, łaskotanie, kłucie).
- R20.8 Inne i nieokreślone zaburzenia czucia skórnego.
Diagnostyka różnicowa według przyczyny
Uszkodzenie lub ucisk nerwu/nerwów
- Przyczyny
- zmiany naczyniowe (naczyniaki, tętniaki)
- nowotwory (guzy, przerzuty, chłoniaki)
- urazy.
- Skutek ucisku/uszkodzenia nerwu
- początkowo parestezje w obszarze zaopatrzenia czuciowego
- wystąpić mogą nerwobóle
- później również osłabienie zaopatrywanych mięśni.
- Często
- neuropatia nerwu pośrodkowego (zespół cieśni nadgarstka)
- uszkodzenie nerwu łokciowego (zespół kanału nerwu łokciowego)
- uszkodzenie nerwu strzałkowego
- osłabienie mięśnia podnoszącego stopy
- uszkodzenie nerwu skórnego uda (meralgia z parestezjami)
- neuropatia nerwu trójdzielnego.
- Rzadziej
- Ucisk rdzenia kręgowego
- spowodowane przez:
- uraz kręgosłupa (np. złamanie kompresyjne kręgu)
- przepukliny dysków międzykręgowych
- nowotwory (przerzuty, guzy pierwotne)
- zmiany naczyniowe
- infekcje.
- spowodowane przez:
- Ucisk korzeni tylnych
- w podziale na:
- radikulopatię szyjną
- radikulopatię piersiową
- radikulopatię lędźwiowo–krzyżową
- spowodowane przez:
- spondylozę
- zwężenia
- nowotwory
- przepukliny dysków międzykręgowych.
- w podziale na:
Demielinizacja nerwów lub zwyrodnienie aksonalne
- Zaburzenia spektrum zapalenia rdzenia i nerwów wzrokowych
- przeciwciała przeciwko kanałom jonowym na powierzchni astrocytów w OUN
- dysfunkcja rdzenia kręgowego i nerwów wzrokowych
- utrata ostrości wzroku, parestezje, osłabienie mięśni lub zaburzenia zwieraczy pęcherza moczowego i odbytnicy.
- Stwardnienie rozsiane
- uszkodzenia mózgu, rdzenia kręgowego lub nerwów wzrokowych.
- Ostre rozsiane zapalenie mózgu i rdzenia
- choroba rzadka
- ostra, jednofazowa choroba zapalna OUN
- wywołana wcześniejszą chorobą zakaźną lub szczepieniem.
- Ostra zapalna poliradikulopatia demielinizacyjna
- zespół Guillaina–Barrégo
- postępujące obustronne osłabienie mięśni kończyn dolnych, później górnych, najpierw mięśni proksymalnych, a następnie dystalnych
- dodatkowo parestezje dłoni i stóp.
- Przewlekła zapalna poliradikulopatia demielinizacyjna
- choroba autoimmunologiczna
- przebieg przewlekły-postępujący (8 tygodni lub dłużej) lub nieciągły–nawracający, spontanicznie remitujący
- badanie kliniczne: proksymalne i dystalne symetryczne osłabienie mięśni, dystalna utrata czucia, zanik odruchów.
- Przewlekła zapalna sensoryczna poliradikulopatia demielinizacyjna
- objawy dotyczą przede wszystkim dużych włókien zmielinizowanych (neuropatia dużych włókien) korzenia tylnego
- badanie fizykalne: ataksja chodu, utrata czucia związana z dużymi włóknami (objaw rękawiczek i skarpet) oraz parestezje.
- Neuropatia obwodowa anty–MAG (neuropatia obwodowa immunoglobuliny M [IgM] przeciwko glikoproteinie związanej z mieliną)
- rzadka choroba autoimmunologiczna
- parestezje dłoni i stóp, ataksja z zaburzeniami chodu, drżenie.
- Dystalna polineuropatia symetryczna
- może dotyczyć tylko włókien czuciowych, ale także włókien ruchowych
- na skutek demielinizacji lub zwyrodnienia aksonalnego nerwów obwodowych
- prawdopodobnie wywoływana przez:
- infekcje
- zapalenia
- choroby endokrynologiczne (np. cukrzyca)
- procesy toksyczne
- choroby metaboliczne
- niedożywienie/zaburzenia przyswajania.
Choroby o podłożu endokrynologicznym lub metabolicznym
- Cukrzyca
- uszkodzenie komórek Schwanna i nerwów obwodowych
- polineuropatia
- uogólniona symetryczna, w tym przewlekła obwodowa czuciowo-ruchowa, autonomiczna, ostra czuciowa4.
- Hipertriglicerydemia
- nieznana przyczyna
- parestezje z uczuciem palenia w stopach.
- Mocznica
- uogólniona neuropatia obwodowa
- ogniskowy ucisk nerwu, np. neuropatia nerwu łokciowego
- możliwa encefalopatia mocznicowa.
- Hipokalcemia
- parestezje opuszków palców, także palców stóp i w okolicy ust.
- Niedoczynność tarczycy
- neuropatia obwodowa z parestezjami
- może powodować ogniskowy ucisk nerwów, najczęściej neuropatię nerwu pośrodkowego.
Niedobór składników odżywczych/niedożywienie
- Niedobór lub przedawkowanie witaminy B6
- objawy neurologiczne
- ataksja, niedoczulica kończyn w odcinkach dystalnych, zaburzenia równowagi, osłabienie mięśni, obniżenie czucia wibracji.
- objawy neurologiczne
- Niedobór witaminy B1
- osłabienie mięśni, osłabienie odruchów ścięgnistych, neuropatia obwodowa.
- Niedobór witaminy E
- pierwsze objawy: ataksja rdzeniowo–móżdżkowa, zaburzenia ostrości wzroku, później neuropatia obwodowa.
- Niedobór witaminy B12
- normochromiczna niedokrwistość makrocytowa z parestezjami lub bez nich
- możliwość wystąpienia parestezji jako jedynego objawu.
- Niedobór miedzi
- postępująca ataksja, spastyczność i obwodowa neuropatia czuciowa
- na skutek zatrucia cynkiem, by-passu żołądka/ominięcia żołądkowego.
Substancje psychoaktywne lub wpływy substancji toksycznych
- Alkohol
- długotrwałe spożywanie wywołuje neuropatię obwodową
- polineuropatia rozpoczyna się dystalnie (podeszwy stóp) i rozprzestrzenia się w kierunkach proksymalnych
- parestezje w przebiegu przybierają charakter bolesny (uczucie palenia, kłucia)
- osłabienie mięśni, problemy z przełykaniem lub mówieniem, chrypka.
- przyczyna nieznana.
- Leki
- leki chemioterapeutyczne
- antybiotyki
- topiramat.
- Metale ciężkie.
- Heksan
- parestezje jak w polineuropatii alkoholowej.
- Po radioterapii
- uszkodzenie splotu ramiennego
- uszkodzenie splotu lędźwiowego
- zespół regresji kaudalnej
- poliradikulopatia lędźwiowo-krzyżowa.
Choroby dużych naczyń krwionośnych
- Przemijający atak niedokrwienny/udar mózgu
- niedokrwienny/krwotoczny zawał kory somatosensorycznej: parestezje kończyn, twarzy
- zawał pnia mózgu: ewentualne dodatkowe osłabienie mięśni
- zawał płata ciała modzelowatego: jedyny objaw, parestezje połowiczne.
- Migrena
- aura z ogniskowymi lub jednostronnymi deficytami neurologicznymi
- parestezje twarzy lub w kończynach
- parestezje jako część bólu głowy lub działanie niepożądane leków.
- Choroba obwodowych naczyń krwionośnych
- parestezje kończyn przyjmujące kształt rękawiczki lub skarpetki
- z towarzyszeniem uczucia zimna, bólem, bladością, brakiem tętna, porażeniami.
- Inne choroby naczyń mózgowych
- parestezje jednostronne
- rzadko na skutek zmian naczyniowych w mózgu lub rdzeniu kręgowym
- spowodowane np. chłoniakami wewnątrznaczyniowymi z komórek B lub naczyniakami jamistymi
- chłoniaki wewnątrznaczyniowe z komórek B: parestezje, afazja, dyzartria, zawroty głowy, deficyty poznawcze, hemipareza, neuropatie ruchowe i czuciowe, osłabienie mięśni i zespół Bannwartha.
Infekcje
- HIV
- neuropatia obwodowa
- choroby zakaźne powiązane z np. cytomegalowirusem.
- Ludzki wirus T–limfotropowy
- może wywoływać postępującą mielopatię
- parestezje, bóle pleców, zaburzenia opróżniania pęcherza moczowego i odbytnicy.
- Trąd
- charakterystyczne zmiany na skórze (przebarwienia, pogrubienie, deformacje) oraz deficyty ruchowe lub czuciowe.
- Borelioza z Lyme
- powikłanie: radikulopatia
- późne objawy: polineuropatia z objawami ze strony OUN.
- Półpasiec
- objawy początkowe: bóle i parestezje, po których pojawiają się typowe wykwity w dotkniętym dermatomie.
- Opryszczka zwykła
- powoduje owrzodzenia jamy ustnej, narządów płciowych i oczu
- stadium prodromalne: parestezje miejscowe przed pojawieniem się owrzodzeń.
- Kiła mózgowo–rdzeniowa
- może powodować poliradikulopatię, obejmującą głównie kończyny dolne.
Zaburzenie psychiczne
- Atak paniki/lęki napadowe z hiperwentylacją
- parestezje odcinków dystalnych kończyn i okolic ust.
- Zaburzenie konwersyjne i somatyzacyjne
- parestezje ogniskowe, połowicze lub występujące na połowie twarzy
- przyczyną jest zaburzenie psychiatryczne.
Zapalenia naczyń/choroby o podłożu zapalnym
- Zapalenia naczyń
- często towarzyszy im ból
- powodują najprawdopodobniej:
- mononeuritis multiplex – mnogie zapalenie pojedynczych nerwów (postępujące deficyty ruchowe i sensoryczne w obszarze zaopatrzenia niektórych nerwów obwodowych)
- polineuropatie.
- Zapalenie nerwów o podłożu immunologicznym wywołane przez przeciwciała
- skutek: sensoryczne neuropatie obwodowe.
- Możliwe choroby
- reumatoidalne zapalenie stawów
- toczeń rumieniowaty układowy
- symetryczna dystalna neuropatia sensoryczna z postępującymi parestezjami dystalnych odcinków kończyn dolnych
- w przebiegu może również wpływać na ruchowe włókna nerwowe.
- guzkowe zapalenie tętnic
- zespół Churga–Straussa
- ziarniniakowatość z zapaleniem naczyń (dawniej ziarniniakowatość Wegenera)
- mikroskopowe zapalenie naczyń
- zespół Sjögrena
- może powodować uszkodzenie włókien o małej i dużej średnicy
- neuropatia włókien o małej średnicy: parestezje z uczuciem palenia
- neuropatia włókien o dużej średnicy: ataksja, niepewność chodu
- sarkoidoza (neurosarkoidoza)
- może wywoływać neuropatię obwodową
- często występujące porażenie nerwu twarzowego
- makroglobulinemia Waldenströma
- gammapatia monoklonalna
- szpiczak mnogi
- krioglobulinemia
- amyloidoza
- choroba Behçeta
- rzadko zapalne uszkodzenia rdzenia kręgowego z parestezjami i osłabieniem kończyn
- zespół Wartenberga
- zapalenie czuciowych włókien nerwowych nerwów pojedynczych
- ostry początek bolesnych parestezji w obszarze zaopatrywanym przez jeden lub więcej nerwów czuciowych
- dodatkowo możliwe uczucie kłucia, palenia, mrowienia w dotkniętym obszarze.
Choroby genetyczne
- Zespół Charcota–Marie–Tootha
- uwarunkowana genetycznie neuropatia ruchowa i czuciowa
- mutacja wpływająca na tworzenie mieliny (demielinizacja) lub aksonów (neuropatia aksonalna).
- Amyloidoza u dorosłych
- parestezje lub deficyty czuciowe kończyn dolnych.
- Choroba tangierska
- rodzinny niedobór HDL
- parestezje i osłabienie mięśni.
- Choroba Refsuma
- już w młodym wieku: retinopatia barwnikowa, polineuropatia obwodowa, ataksja móżdżkowa.
- Choroba Fabry'ego
- przewlekła niewydolność nerek, choroby układu krążenia lub naczyń mózgowych
- neuropatia obwodowa dotyczy małych włókien niezmielinizowanych
- parestezje z uczuciem palenia dłoni, stóp i odcinków dystalnych kończyn dolnych
- hipohydroza i anhydroza, angiokeratomy, hiperpigmentacja skóry (wysypka grudkowa).
- Leukodystrofia globoidalna (choroba Krabbego)
- zmniejszone wytwarzanie mieliny OUN i nerwów obwodowych
- objawy: parestezje z uczuciem palenia i osłabienie mięśni
- możliwe dodatkowe deficyty poznawcze i zespół górnego neuronu ruchowego.
- Ataksja Friedreicha
- objawy: postępująca ataksja, aksonalna neuropatia czuciowa z objawami piramidowymi, zniesione odruchy własne mięśni i kardiomiopatia.
- Ataksja rdzeniowo–móżdżkowa
- niektóre podtypy wiązane z neuropatią czuciową.
- Choroba Niemanna–Picka
- neuropatia obwodowa i retinopatia.
- Podostra martwicza encefalomielopatia (zespół Leigha)
- neurodegeneracyjna choroba dziecięca
- neuropatia obwodowa, spowolnienie psychoruchowe, ataksja, dystonia, oftalmoplegia, padaczka, nudności.
- Abetalipoproteinemia
- neuropatia czuciowa, ataksja, retinopatia barwnikowa w dzieciństwie.
- Adrenomieloneuropatia
- paraplegia spastyczna, niewydolność kory nadnerczy, rzadko występująca neuropatia obwodowa lub mielopatia.
Inne przyczyny
- Ogniskowy atak padaczkowy
- stereotypowe dotykające połowy twarzy lub połowiczne zaburzenia czuciowe, takie jak parestezje
- patrz sygnały ostrzegawcze!
- Paraneoplastyczna neuropatia sensoryczna.
Diagnostyka różnicowa według przebiegu
Początek ostry lub podostry
- Złamania kompresyjne kręgosłupa.
- Udar lub przemijający atak niedokrwienny.
- Urazy głowy.
- Padaczka
- stereotypowe dotykające połowy twarzy lub połowiczne deficyty czuciowe, parestezje.
- Migrena
- aura z ogniskowymi lub jednostronnymi deficytami neurologicznymi
- parestezje twarzy lub w kończynach
- parestezje jako część bólu głowy lub działanie niepożądane leków.
- Zapalenie opon mózgowo–rdzeniowych.
- Ostre zapalenie mózgu.
- Stwardnienie rozsiane.
- Dyskopatia szyjna.
- Dyskopatia piersiowa.
- Dyskopatia lędźwiowa.
- Borelioza.
- Uszkodzenia nerwów.
- Guzy mózgu u osób dorosłych.
- Lęk napadowy.
- Meralgia z parestezjami (uszkodzenie nerwu skórnego uda).
Szybkie postępowanie/narastanie objawów
- Guzy mózgu u osób dorosłych.
- Zespół Guillaina–Barrégo
- ostra zapalna poliradikulopatia demielinizacyjna.
- Poprzeczne zapalenie rdzenia kręgowego.
- Ostre rozsiane zapalenie mózgu i rdzenia
- ostre jednofazowe zapalenie OUN.
Wolne postępowanie/narastanie objawów
- Polineuropatie.
- Mocznica.
- Neuropatia cukrzycowa.
- Neuropatie dziedziczne.
- Radikulopatia szyjna.
- Radikulopatia piersiowa.
- Radikulopatia lędźwiowo–krzyżowa.
- Ucisk na rdzeń kręgowy
- należy uwzględnić sygnały ostrzegawcze!
- Guzy mózgu.
- Borelioza.
- Zespół cieśni nadgarstka (neuropatia nerwu promieniowego).
- Neuropatia związana z nerwem łokciowym.
- Neuropatia związana z nerwem strzałkowym.
- Neuralgia nerwu trójdzielnego.
- Zespół cieśni stępu.
- Syringomyelia (jamistość rdzenia).
- Hipokalcemia.
- Niedoczynność tarczycy
- neuropatia obwodowa z parestezjami.
- Niedobór witaminy B12
- niedokrwistość makrocytowa z parestezjami lub bez nich
- możliwość wystąpienia parestezji jako jedynego objawu.
- Niedobór lub przedawkowanie witaminy B65
- może wywoływać niedoczulicę, parestezje, osłabienie mięśni z obniżeniem czucia wibracji w dystalnych odcinkach kończyn.
- Niedobór witaminy B1 (tiaminy)
- czasem neuropatia obwodowa.
- Niedobór witaminy E
- dopiero późne pojawienie się neuropatii obwodowej.
- Niedobór miedzi
- postępująca spastyczność, ataksja i neuropatia obwodowa.
- Uzależnienie od alkoholu
- neuropatia obwodowa
- początek z niedoczulicą podeszew stóp, następnie parestezje stóp i nóg, przede wszystkim w nocy
- parestezje rozprzestrzeniają się powoli w kierunkach proksymalnych i mogą stawać się bolesne (uczucie palenia lub kłucia).
- Wywołane przez leki neuropatie obwodowe
- leki chemioterapeutyczne, takie jak cisplatyna, winkrystyna, paklitaksel itp.
- antybiotyki, takie jak metronidazol, nitrofurantoina
- leki antyretrowirusowe, takie jak zidowudyna, stawudyna, lamiwudyna.
- Stan po radioterapii
- np. późne objawy radioterapii miednicy: zespół ogona końskiego, zaburzenia splotu lędźwiowego.
- Choroba tętnic obwodowych
- niedokrwienie kończyn
- parestezje, uczucie zimna, ból, brak tętna, osłabienie siły mięśniowej
- umiejscowienie: objaw skarpetek i rękawiczek.
- Przewlekła zapalna poliradikulopatia demielinizacyjna.
- Przewlekła zapalna sensoryczna poliradikulopatia demielinizacyjna.
- Zaburzenia spektrum zapalenia rdzenia i nerwów wzrokowych
- zaburzenia czynności nerwu wzrokowego (utrata ostrości widzenia) i rdzenia kręgowego z parestezjami, obniżeniem siły mięśniowej i zaburzeniami czynności pęcherza moczowego/odbytnicy.
Przebieg nieciągły, nawracający
- Migrena
- aura z ogniskowymi lub jednostronnymi deficytami neurologicznymi
- parestezje twarzy lub w kończynach
- parestezje jako część bólu głowy lub działanie niepożądane leków.
- Padaczka.
- Stwardnienie rozsiane.
- Przewlekła zapalna poliradikulopatia demielinizacyjna.
- Lęk napadowy.
- Czynnościowe zaburzenia neurologiczne.
Diagnostyka różnicowa według umiejscowienia i rozprzestrzeniania
Zlokalizowane
- Zlokalizowane, część kończyny: możliwe uszkodzenie nerwu obwodowego, obwodowa mononeuropatia lub zaburzenia splotu
- zespół cieśni nadgarstka (neuropatia nerwu pośrodkowego)
- parestezje palców I–III (dłoni)
- dłoń ułożona w geście składania przysięgi
- uszkodzenie nerwu skórnego uda (meralgia z parestezjami)
- parestezje z uczuciem palenia
- uszkodzenie nerwu udowego
- uszkodzenie nerwu pachowego
- uszkodzenie nerwu promieniowego
- parestezje po stronie promieniowej grzbietu ręki, stronie prostowników kciuka, palca wskazującego i stronie promieniowej palca środkowego aż do stawu między paliczkiem podstawnym a środkowym
- opadająca dłoń
- neuropatia związana z nerwem łokciowym
- parestezje palców IV i V (grzbietowe)
- ręka szponiasta
- uszkodzenie nerwu strzałkowego
- parestezje dominującej nogi i grzbietu stopy
- uszkodzenie nerwu piszczelowego
- parestezje przyśrodkowej części stopy
- pozostałe uszkodzenia nerwów
- ucisk nerwu powiązany z pozycją leżącą: niepatologiczny.
- zespół cieśni nadgarstka (neuropatia nerwu pośrodkowego)
- Dermatom, podejrzenie uszkodzenia korzenia nerwowego (radikulopatia).
- Uszkodzenie segmentu: może być promieniujące
- radikulopatie szyjne
- parestezje w ramieniu/dłoni dotkniętym dolegliwościami
- radikulopatie piersiowe
- uczucie palenia, ból, znieczulica/niedoczulica dermatomów części ciała / klatki piersiowej
- radikulopatie lędźwiowo-krzyżowe
- parestezje powiązanych dermatomów
- objaw Lasègue'a dodatni
- półpasiec
- pararestezje/dysestezje/allodynia w powiązanym dermatomie
- neuroborelioza (zespół korzonkowy).
- radikulopatie szyjne
- Jedna kończyna/więcej niż 1 dermatom lub nerw: podejrzenie uszkodzenia splotu nerwowego
- zespół górnego otworu klatki piersiowej/TOS (Thoracic Outlet Syndrome)
- uszkodzenie splotu ramiennego
- amiotrofia neuralgiczna splotu barkowego
- uszkodzenie splotu lędźwiowego (nowotwór miednicy, zapalenie nerwu)
- neuroborelioza (neuralgia splotu barkowego lub mononeuritis multiplex).
Jednostronnie
- Jednostronnie, kończyny lub twarz: podejrzenie uszkodzenia mózgu
- udar/przemijający atak niedokrwienny
- krwotok mózgowy
- guz mózgu
- tętniak
- malformacje tętniczo–żylne.
- Jednostronnie, twarz i ciało, ta sama strona: podejrzenie uszkodzenie kory, pnia mózgu lub wzgórza.
- Jednostronnie, peryferyjnie w jednej kończynie
Obustronnie
- Objaw skarpetki/rękawiczki: podejrzenie polineuropatii obwodowej.
- Rozkład siodłowy: podejrzenie ucisku ogona końskiego.
- Rozkład pelerynowy na karku i ramionach: podejrzenie uszkodzenia środkowej części rdzenia kręgowego w odcinku szyjnym
- Twarz i ciało, różne strony: ewentualne uszkodzenie dolnego odcinka pnia mózgu.
- Obustronnie bez relacji do dermatomu lub segmentu: podejrzenie neuropatii, mnogie niewielkie uszkodzenia rdzenia kręgowego lub mózgu
- polineuropatia
- mononeuropatia
- wiele mononeuropatii (w chorobach zakaźnych, chorobach tkanki łącznej, cukrzycy)
- stwardnienie rozsiane
- gammapatie monoklonalne.
- Obustronnie poniżej segmentu rdzenia kręgowego: ewent. uszkodzenia rdzenia kręgowego lub kanału kręgowego
- nowotwory zlokalizowane w OUN
- przerzuty do kości
- poprzeczne zapalenie rdzenia kręgowego
- neuroborelioza.
- W okolicy ust oraz obustronnie w dłoniach i stopach
- hiperwentylacja.
Diagnostyka różnicowa według częstości występowania
Często występujące
- Zespół cieśni nadgarstka (uszkodzenie nerwu promieniowego).
- Neuropatia związana z nerwem łokciowym (uszkodzenie nerwu łokciowego).
- Neuropatia związana z nerwem strzałkowym (uszkodzenie nerwu strzałkowego).
- Uszkodzenie/ucisk nerwu skórnego uda (meralgia z parestezjami).
- Radikulopatia szyjna.
- Radikulopatia piersiowa.
- Radikulopatia lędźwo-krzyżowa
- Ucisk na rdzeń kręgowy
- patrz sygnały ostrzegawcze!
- Stwardnienie rozsiane.
- Dystalna polineuropatia symetryczna.
- Polineuropatia cukrzycowa.
- Niedoczynność tarczycy.
- Niedobór witaminy B1.
- Niedobór lub przedawkowanie witaminy B6.
- Niedobór witaminy B12.
- Niedobór witaminy E.
- Zatrucie substancjami psychoaktywnymi.
- Neuropatia alkoholowa.
- Udar mózgu/przemijający atak niedokrwienny
- Migrena z aurą.
- Zaburzenia perfuzji obwodowej.
- Atak paniki z hiperwentylacją.
- Choroba Charcota–Marie–Tootha.
- Uwarunkowane genetycznie neuropatie czuciowe i autonomiczne.
Rzadko występujące
- Uszkodzenie splotu ramiennego.
- Uszkodzenie splotu lędźwiowego.
- Neuropatia nerwu piszczelowego.
- Neuropatia nerwu trójdzielnego.
- Ostre demielinizacyjne zapalenie mózgu i rdzenia.
- Ostra zapalna polineuropatia demielinizacyjna (zespół Guillaina–Barrégo)
- patrz sygnały ostrzegawcze!
- Przewlekła zapalna polineuropatia demielinizacyjna.
- Przewlekła zapalna sensoryczna poliradikulopatia demielinizacyjna.
- Mocznica.
- Hipokalcemia.
- Niedobór miedzi.
- Po radioterapii.
- Zatrucie heksanem.
- Zatrucie metalami ciężkimi.
- Neuropatia związana z zakażeniem wirusem HIV.
- Trąd.
- Zakażenie wirusem opryszczki zwykłej.
- Kiła mózgowo–rdzeniowa.
- Półpasiec.
- Borelioza z Lyme.
- Zaburzenie konwersyjne.
- Zaburzenie występujące pod maską somatyczną.
- Defekty enzymatyczne.
- Zespół Churga–Straussa.
- Toczeń rumieniowaty układowy.
- Reumatoidalne zapalenie stawów.
Wywiad
Ogólny wywiad chorobowy
- Stan świadomości? Koncentracja?
- Patrz sygnały ostrzegawcze!
- Mowa?
- Afazja/dyzartria?
- Patrz sygnały ostrzegawcze!
- Nastrój i afektywność?
- Wykluczenie zaburzeń psychiatrycznym / zaburzeń konwersyjnych
- Orientacja/pamięć?
- Patrz sygnały ostrzegawcze!
- Wcześniejsze choroby?
- Leki?
- Możliwe działania niepożądane? Zatrucie? Antybiotyki? Leki chemioterapeutyczne?
- Wywiad dotyczący podróży? Możliwe zatrucie pokarmowe?
- Zabiegi chirurgiczne?
- Kiedy i jakie? Powikłania?
- Radioterapia?
- Kiedy, obszar, powikłania?
- Przypadki choroby w rodzinie?
- Choroby genetyczne? Cukrzyca, choroby układu krążenia?
- Alkohol / nikotyna / inne substancje psychoaktywne?
Wywiad chorobowy dotyczący parestezji
- Charakterystyka parestezji
- Bóle palące, kłujące, mrowienie, strzelające?
- Początek? Czas trwania? Ciężkość?
- Pojawienie się: wolno/szybko, postępujące czy ostre/podostre? Rozwój w ciągu sekund/minut/godzin/dni/tygodni?
- Wcześniejsze lub jednoczesne pojawienie się innych objawów, np. bólu lub osłabienia mięśni?
- Występowanie ciągłe lub nieciągłe/spontaniczne, remitujące?
- Jak intensywne są zaburzenia czucia?
- Poprawa/pogorszenie o określonych porach, zależne od aktywności/ruchu/pozycji?
- Lokalizacja i rozprzestrzenianie się?
- Ekspansja i umiejscowienie zaburzeń czucia?
- Jednostronnie? Obustronnie? Symetrycznie? Ograniczone miejscowo? Dolegliwościami dotknięty jest dermatom? Segmentowo?
- Dolegliwościami dotknięta jest twarz?
- Wskazanie na uszkodzenie korowe?
- Afazja, dyzartria, zespół nieuwagi stronnej (pomijania stronnego), agnozja, apraksja?
- Objawy dotyczące włókien o średnicy małej/dużej?
- Uczucie palenia, kłucia, zimna, ciepła w neuropatii włókien o małej średnicy.
- Mrowienie, swędzenie, odrętwienie w przypadku neuropatii włókien o dużej średnicy.
- Inne objawy
- Objawy B (nocne poty, utrata masy ciała, gorączka)?
- Bóle?
- Niedoczulice?
- Dyzestezja/allodynia?
- Porażenia? Ograniczenia ruchowe? Osłabienie mięśni?
- Niepewność postawy/chodu? Zaburzenia czucia głębokiego? Zaburzenia koordynacji?
- Zaburzenia widzenia? Podwójne widzenie? Zwężenie pola widzenia? Zaniewidzenie przejściowe?
- Wcześniejsze choroby zakaźne?
- Bóle głowy?
- Nudności/wymioty?
- Nietrzymanie moczu? Zaburzenia erekcji?
- Zaburzenia poznawcze? Zaburzenia pamięci? Dyzartria? Afazja?
- Zmęczenie, osłabienie?
- Wypadanie włosów, zajady, łamliwość paznokci?
- Uraz?
- Umiejscowienie: głowa, plecy, nerwy obwodowe?
- Inne choroby?
- Cukrzyca?
- Choroba układu krążenia?
- Choroby zakaźne (borelioza, HIV)?
- Szczepienia?
- Choroba nowotworowa
- Następstwa leczenia?
- Przerzuty?
- Zespół paraneoplastyczny?
- Choroba autoimmunologiczna?
- Niedoczynność tarczycy?
- Uzależnienie od alkoholu?
- Ingerencje chirurgiczne w dotkniętym obszarze?
- Niedożywienie? Zwiększone zapotrzebowanie na witaminy? Zaburzenia wchłaniania?
- Dieta wegańska/wegetariańska.
- Ciąża i okres karmienia piersią.
- Np. stan po operacji zmniejszenia żołądka, wrodzony niedobór czynnika wewnętrznego.
- Przebieg?
- Wolne/szybkie postępowanie objawów?
- Utrzymujące się / nieciągłe / epizodyczne?
- Samoistnie remitujące?
- Powikłania/następstwa?
- Jak rozległe są zaburzenia czucia?
- W jaki sposób wpływają na zdolność funkcjonowania?
- Zaburzenia snu?
- Depresje?
Badanie fizykalne
Informacje ogólne
- Wskazujący na choroby podstawowe i współistniejące? Gorączka?
Orientacyjne badanie neurologiczne
- W zależności od objawów klinicznych.
Informacje ogólne
- Świadomość, mowa, orientacja.
- Chód/postawa
- ataksja móżdżkowa (przy uszkodzeniu móżdżku)
- ataksja czuciowa (w przypadku uszkodzenia dróg nerwowych sznura tylnego)
- ataksja przedsionkowa.
- Reakcja źrenic / perymetria.
- Oczopląs.
- Próba wodzenia wzrokiem za palcem.
- Stan nerwów czaszkowych.
Ocena
- Zmiany skórne
- np. urazy, oparzenia, rany, zaburzenia ukrwienia, wysypka, objawy niedoboru witamin.
- Zmiany w stawach? Obrzęki, zaczerwienienie?
- Podejrzenie atrofii skóry/mięśni
- porównanie stron!
Kontrola czucia
- Porównanie stron!
- Czy ekspansja odpowiada pojedynczemu nerwowi, dermatomowi, korzeniowi nerwowemu, splotowi, segmentowi?
- Uszkodzenie nerwu obwodowego: całkowita utrata czucia
- obszar zaopatrzenia nerwu.
- Uszkodzenie korzeniowe (korzeń tylny)
- wstęgowa lub segmentowa utrata czucia.
- Uszkodzenie ośrodkowego układu nerwowego (kanał kręgowy, pień mózgu i kora mózgowa).
- Zespół regresji kaudalnej: znieczulica siodłowa.
- Czucie powierzchowne: lekkie dotknięcie, ból, temperatura.
- Czucie głębokie: odczuwanie wibracji, zmysł równowagi.
Kontrola napięcia mięśniowego
- Za pomocą biernego poruszania kończynami w stawach.
- Zwiększone napięcie mięśniowe (hipertonia mięśni) wskazuje na uszkodzenie mózgu lub rdzenia kręgowego (uszkodzenie 1. neuronu ruchowego)
- spastyczność: zwiększone napięcie mięśniowe o charakterze skurczu
- sztywność: sztywność mięśni spowodowana zwiększonym napięciem mięśniowym.
- Obniżone napięcie mięśniowe (hipotonia mięśni): nieprawidłowa hipermobilność stawów.
Kontrola siły mięśni
- Klasyfikacja siły mięśniowej:
- 5 – siła mięśniowa prawidłowa
- 4 – możliwy aktywny ruch z pokonaniem oddziaływania siły ciążenia i lekkiego oporu
- 3 – możliwy aktywny ruch z pokonaniem oddziaływania siły ciążenia
- 2 – aktywny ruch możliwy wyłącznie po zniesieniu oddziaływania siły ciążenia
- 1 – wyczuwalne napięcie mięśniowe bez ruchu w stawie
- 0 – brak skurczu mięśni.
Kontrola odruchów mięśniowych
- Istotne jest porównanie stron, odruchy tylko patologiczne z różnicami w porównaniu stron lub wysokości.
- Klasyfikacja odruchów:
- 0 – brak odruchów np. przy porażeniu obwodowym
- + – słaby odruch, ewentualne wyzwolenie możliwe tylko z torowaniem (manewr Jendrassika)
- ++ – odruch prawidłowy
- +++ – odruch wzmożony, ewentualne rozszerzenie obszaru wyzwalania odruchu
- +++(+) – odruch subkloniczny
- ++++ – odruch kloniczny.
Odruchy patologiczne (odruch Babińskiego)
- Zgięcie grzbietowe dużego palca i zgięcie podeszwowe małego palca ze zjawiskiem wachlarzowego odwiedzenia (rozczapierzania) palców przy uszkodzeniach w ośrodkowym układzie nerwowym.
Koordynacja, propriocepcja, objawy móżdżkowe
- Drżenie/drżenie zamiarowe: w zaburzeniach móżdżkowych niepewność ruchu, różne wykonanie przy otwartych i zamkniętych oczach.
- Kontrola ruchów celowych:
- próba palec–nos
- próba pięta–kolano
- drżenie zamiarowe przy uszkodzeniu móżdżku.
- Próba utrzymania ramion i nóg.
- Próba Romberga
- wynik dodatni próby Romberga (znaczny brak równowagi przy zamkniętych oczach): ataksja czuciowa
- wynik ujemny próby Romberga (brak równowagi niezależny od kontroli wzrokowej): ataksja móżdżkowa.
- Kontrola motoryki precyzyjnej: szybka supinacja/pronacja dłoni (wydatna: dysdiadochokineza).
Objawy rozciągnięcia nerwu
- Na skutek rozciągnięcia rdzenia kręgowego, opon mózgowych i korzeni nerwowych.
- Objaw Lasègue'a
- zgięcie wyprostowanej nogi w stawie biodrowym
- bóle (objaw dodatni).
- Podrażnienie opon mózgowych
- objawy oponowe, głowa pacjenta biernie przygieta w kierunku mostka (objaw Brudzińskiego karkowy górny, objaw Flataua)
- wynik dodatni w przypadku krwotoku podpajęczynówkowego, zapalenia opon mózgowo–rdzeniowych.
Badania uzupełniające
W ramach podstawowej opieki zdrowotnej
- W zależności od sytuacji klinicznej i rozpoznania.
- Badania laboratoryjne:
- morfologia krwi z rozmazem/bez rozmazu, TSH, HbA1c, mocznik, kreatynina, CRP
- w przypadku podejrzenia hipokalcemii: Ca, witamina D
- ewentualnie test na obecność wirusa HIV (w Polsce bez skierowania lub w AOS)
- w przypadku podejrzenia polineuropatii alkoholowej: gGT, GOT, GPT.
Diagnostyka specjalistyczna
- Badania laboratoryjne
- witaminy B12, B6, B1, E, miedź, cynk, BSG, ołów, PTH
- ewentualnie miano przeciwciał boreliozy.
- Elektromiografia, neurografia
- wskazane w miejscowych uszkodzeniach nerwów obwodowych, polineuropatiach, uszkodzeniach splotów i korzeni
- pomiar prędkości przewodzenia i amplitudy aktywności elektrycznej w nerwach obwodowych i mięśniach.
- W razie potrzeby punkcja lędźwiowa
- w przypadku podejrzenia choroby zakaźnej/zapalenia.
- Diagnostyka obrazowa
- sonografia w celu potwierdzenia zgrubienia nerwu przy ucisku
- RM głowy w przypadku podejrzenia przyczyny strukturalnej umiejscowionej w mózgu
- RTG kręgosłupa (w Polsce w POZ) w celu wykluczenia złamań, nowotworów, chorób zakaźnych itp.
- TK lub RM głowy kanału kręgowego w przypadku podejrzenia przyczyny strukturalnej umiejscowionej w kanale kręgowym, radikulopatia
- RM splotu szyjnego oraz lędźwiowego
- mielografia TK, tylko rzadko, w przypadku podejrzenia ucisku na rdzeń kręgowy, jeżeli RM niedostępny1
- VEP (Visual Evoked Potential – wzrokowe potencjały wywołane)
- potencjały wywołane somatosensorycznie.
Działania i zalecenia
Wskazania do skierowania do specjalisty/szpitala
- Natychmiastowe skierowanie do szpitala
- patrz sygnały ostrzegawcze
- objawy towarzyszące, takie jak ból głowy, nudności, wymioty, zaburzenia świadomości, dyzartria/afazja, zaburzenia ostrości widzenia
- ostre i ciężkie zaburzenia czucia
- szybko postępująca symetryczna niedoczulica, osłabienie mięśni, zaburzenia równowagi.
- Skierowanie do specjalisty3
- w przypadku powtarzających się, krótkotrwałych (trwających kilka minut) zaburzeń czucia o stałym wzorcu: diagnostyka w kierunku padaczki
- w przypadku utrzymujących się zaburzeń czucia, szczególnie w okolicach dystalnych i wzmożonych odruchach ścięgnowych: diagnostyka ukierunkowana na choroby mózgu i rdzenia kręgowego
- utrzymujące się obwodowe zaburzenia czucia, objaw rękawiczki/skarpety, gdy przyczyny nie można wyjaśnić za pomocą diagnostyki podstawowej
- podejrzenie choroby neurologicznej na podstawie wywiadu i badania klinicznego.
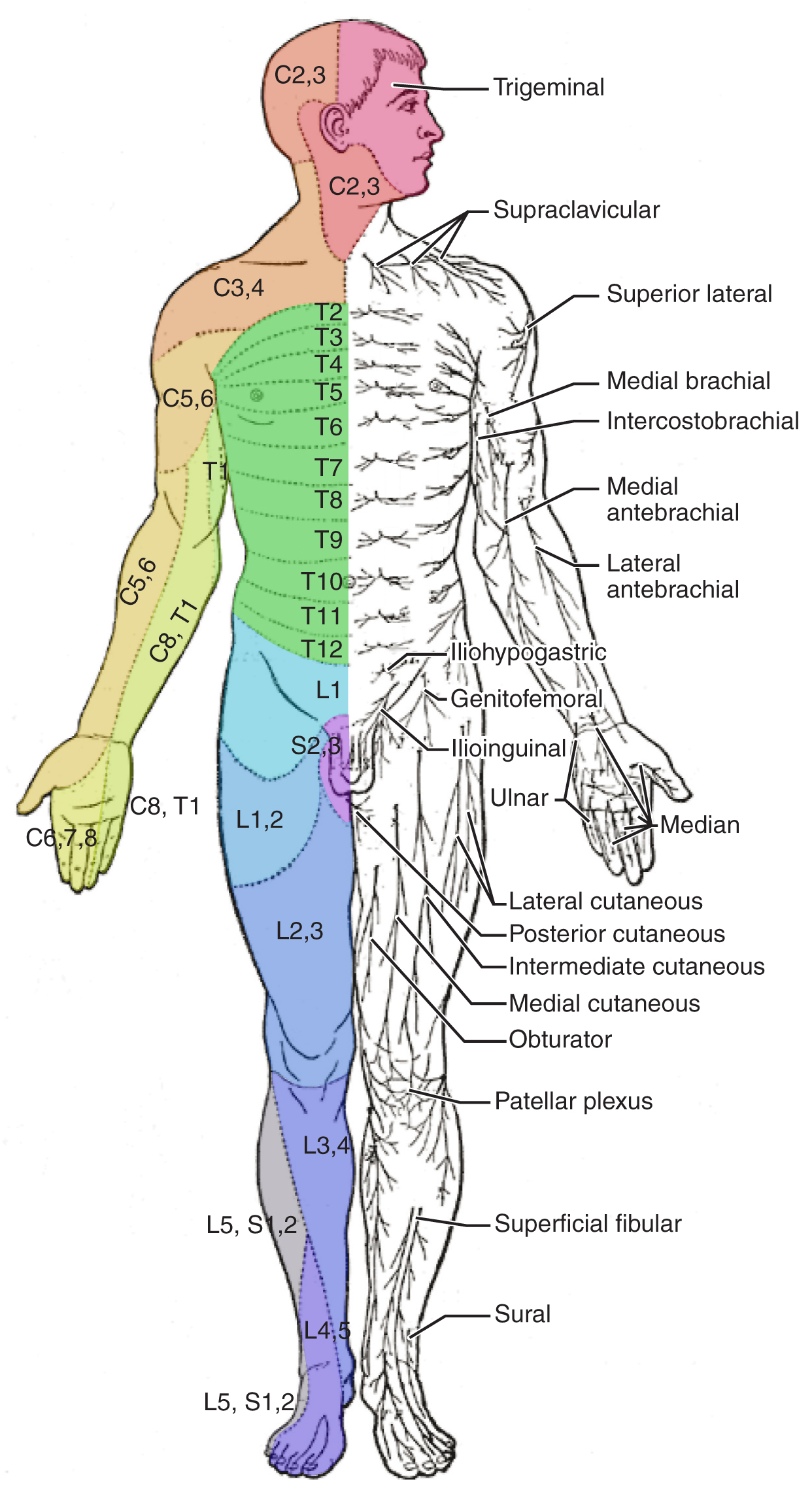
Ilustracje
Źródła
Piśmiennictwo
- Ashworth N., Wang A., Orrell R.W. Assessment of paresthesias. BMJ Best Practice, aktualizacja: 05.2022, dostęp: 25.09.2022, bestpractice.bmj.com
- International association for the study of pain. Terminology, Washington DC, IASP, 1994.
- National Guideline Center (UK). Suspected neurological conditions: recognition and referral. London: National Institute for Health and Care Excellence (UK), 2019, pubmed.ncbi.nlm.nih.gov
- Araszkiewicz A, Bandurska-Stankiewicz B, Borys S et al. Zalecenia kliniczne dotyczące postępowania u osób z cukrzycą – 2024. Stanowisko Polskiego Towarzystwa Diabetologicznego. Current Topics in Diabetes. 2023, 3–4: 1-155. ptdiab.pl
- Brown M.J., Ameer M.A., Beier K. Vitamin B6 Deficiency, 25.07.2021, In: StatPearls Internet. Treasure Island (FL): StatPearls Publishing: 2021 Jan.
Opracowanie
- Tomasz Tomasik (recenzent)
- Tomasz Sobalski (recenzent)
- Tomasz Tomasik (redaktor)
- Katja Luther (recenzent/redaktor)
