Streszczenie
- Definicja: Zakażenie układu moczowego (ZUM) uznaje się za powikłane, jeśli występują istotne nieprawidłowości czynnościowe lub anatomiczne w obrębie układu moczowego utrudniające odpływ moczu, zaburzenia czynności nerek lub choroby współistniejące, które sprzyjają wystąpieniu ZUM lub ciężkich powikłań. Do powikłanych zakażeń ukladu moczowego zalicza się także każde ZUM występujące u mężczyzn i kobiet w ciąży. Najczęstszym patogenem w powikłanym ZUM jest E. coli.
- Epidemiologia: Niepowikłane ZUM występują znacznie częściej niż powikłane ZUM.
- Objawy: Spektrum - od łagodnego nasilenia objawów, do urosepsy. Objawy mogą być podobne do objawów niepowikłanego zakażenia układu moczowego - dyzuria, częstomocz, hematuria, dolegliwości bólowe podbrzusza. Gorączka częściej występuje w przypadku powikłanego ZUM.
- Badanie fizykalne: Odchylenia jak w niepowikłanym ZUM. W przypadku zajęcia miąższu nerek lub zapalenia gruczołu krokowego może wystąpić gorączka, ból przy wstrząsaniu okolicy nerek (objaw Goldflama), pogorszenie stanu ogólnego.
- Diagnostyka: Wywiad lekarski, badanie fizykalne, badanie ogólne moczu, posiew moczu z antybiogramem, badania laboratoryjne z oceną wskaźników stanu zapalnego i parametrów funkcji nerek, w niektórych przypadkach badanie USG.
- Leczenie: Antybiotykoterapia, leczenie zaburzeń współistniejących.
Informacje ogólne
Definicja
- Powikłane zakażenie układu moczowego, to zakażenie:
- występujące u mężczyzn
- występujące u kobiet w ciąży
- u pacjentek ze współistniejącymi istotnymi nieprawidłowościami czynnościowymi lub anatomicznymi w układzie moczowym utrudniającymi odpływ moczu
- u pacjentek ze współistniejącymi istotnymi zaburzeniami czynności nerek
- u pacjentek ze współistniejącymi schorzeniami, które sprzyjają wystąpieniu ZUM lub ciężkich powikłań
- do takich schorzeń można zaliczyć na przykład cukrzycę, niedobory odporności, kamicę moczową
- wywołane nietypowymi drobnoustrojami
- Rozróżnienie powikłanych i niepowikłanych zakażeń układu moczowego ma istotne znaczenie kliniczne, ponieważ obie postaci zakażenia różnią się zakresem wymaganej diagnostyki i terapii, ciężkością przebiegu i rokowaniem.
- Niepowikłane zakażenie układu moczowego
- zakażenie układu moczowego (ZUM) jest klasyfikowane jako niepowikłane ZUM, jeśli nie występują istotne nieprawidłowości czynnościowe lub anatomiczne w układzie moczowym, istotne zaburzenia czynności nerek ani istotne choroby współistniejące, które sprzyjają wystąpieniu ZUM lub ciężkich powikłań, nie występują w mężczyzny ani kobiety w ciąży.
- Bezobjawowa bakteriuria
- przebiega bezobjawowo i nie wymaga leczenia, poza nielicznymi wyjątkami (np. przed zabiegami urologicznymi, u kobiet w ciąży). Częstość występowania bezobjawowego bakteriomoczu wzrasta z wiekiem. Stwierdza się go również u wszystkich chorych z cewnikiem znajdującym się w pęcherzu moczowym ponad 7 dni.
- Nawracające zapalenie pęcherza moczowego
- zakażenie układu moczowego klasyfikowane jest jako nawracające, w przypadku wystąpienia ≥2 epizodów objawowych w okresie 6 miesięcy lub ≥3 epizodów objawowych w okresie 1 roku
- Klasyfikacja
- zakażenia układu moczowego dzieli się ponadto na zakażenia dotyczące górnego i dolnego odcinka układu moczowego:
- zakażenie górnego odcinka układu moczowego (odmiedniczkowe zapalenie nerek) występuje w przypadku stwierdzenia następujących objawów: bólu w okolicy lędźwiowej, bólu przy wstrząsaniu okolicy nerek (objaw Goldflama) i/lub gorączki (>38°C).
- do zakażeń dolnego odcinka należy zapalenie pęcherza moczowego, charakteryzuje się ograniczeniem objawów tylko do dolnego odcinka dróg moczowych, np. ból przy oddawaniu moczu (dyzuria), częste nagłe parcie na mocz z oddawaniem niewielkiej ilości moczu (pollakisuria), ból w okolicy nadłonowej
- zapalenie cewki moczowej bez zapalenia pęcherza moczowego jest chorobą przenoszoną drogą płciową wywołaną przez inne drobnoustroje niż powodujące zakażenie pęcherza moczowego i nerek.
Epidemiologia
- Nie ma dokładnych danych dla populacji polskiej na temat względnej częstości występowania różnych postaci zakażeń układu moczowego.
- Częstość występowania choroby zależy od płci i wieku.
- z wyjątkiem okresu niemowlęcego, ZUM częściej występuje u kobiet.
- warunki anatomiczne predysponujące kobiety do ZUM: bliskość ujścia cewki moczowej i pochwy oraz odbytnicy oraz krótsza cewka moczowa niż u mężczyzn.
- chorobowość zwiększa się znacznie po rozpoczęciu aktywności seksualnej.
- po 60. roku życia zwiększa się odsetek zachorowań wśród mężczyzn.
- zqwiązek z rozrostem gruczołu krokowego i zastojem moczu.
- z wyjątkiem okresu niemowlęcego, ZUM częściej występuje u kobiet.
- Większość wszystkich przypadków zakażeń układu moczowego stanowi prawdopodobnie niepowikłane zapalenie pęcherza moczowego u kobiet.
Etiologia i patogeneza
- Do określonego przebiegu zakażenia układu moczowego lub jego powikłań mogą predysponować zmiany anatomiczne, patologiczne lub czynnościowe układu moczowego
- U pacjentów ze szpitalnymi zakażeniami układu moczowego niemal zawsze współistnieją czynniki sprzyjające powikłaniom.
- W zakażeniach niepowikłanych najczęściej wykrywanym patogenem jest Escherichia coli (75–95%).
- W zakażeniach powikłanych odsetek udziału E.coli spada do 40–50%, wzrasta udział innych drobnoustrojów (Proteus spp. i Klebsiella).
- Częściej występują też patogeny Gram–dodatnie, takie jak enterokoki i gronkowce, a także Candida spp.1
- obecność grzybów w moczu jest głównie związana z kolonizacją pęcherza moczowego, a nie z zakażeniem.
- sporadyczne zakażenia grzybicze dotyczą niemal wyłącznie chorych leczonych w szpitalu, a ich przebieg jest ciężki.
- Czynniki ryzyka mogą sprzyjać zakażeniom bakteriami atypowymi, które często charakteryzują się lekoopornością w porównaniu z typowymi bakteriami uropatogennymi.
- Brakuje systematycznych badań nad spektrum patogenów występujących w powikłanych zakażeniach układu moczowego w praktyce lekarza rodzinnego.
- czynniki etiologiczne w powikłanym ZUM:2
- Gram (–)
- E.coli 21–54%
- Proteus mirabilis 1–10%
- Klebsiella spp. 2–17%
- Citrobacter spp. 5%
- Enterobacter spp. 2–10%
- Pseudomonas aeruginosa 2–19%
- inne 6–20%.
- Gram (–)
-
-
- Gram (+)
- Staphylococcus saprophyticus 1–4%
- Enterococcus spp. –23%
- inne 11%
- Gram (+)
-
Czynniki predysponujące
- Obecność przeszkód w drogach moczowych (kamica moczowa, guzy, zwężenia, malformacje, przetoki, wstawki jelitowe, torbiele nerek, BPH (łagodny rozrost gruczołu krokowego)
- Obecność ciała obcego w drogach moczowych:
- cewnik wprowadzany do pęcherza moczowego
- stent moczowodowy
- nefrostomia
- Zaburzenia neurologiczne powodujące nietrzymanie moczu lub stolca (np. paraplegia, rozszczep kręgosłupa, stan po udarze, porażenie mózgowe)
- Zaleganie moczu (uchyłek pęcherza moczowego, cystocele)
- Zaburzenia czynnościowe (np. pęcherz neurogenny, refluks pęcherzowo–moczowodowy)
- Ciąża, połóg
- Podeszły wiek
- Płeć męska
- Schorzenia nerek, stan po przeszczepie nerek
- Choroby układowe lub leczenie immunosupresyjne
ICD–10
- N10 Ostre cewkowo–śródmiąższowe zapalenie nerek (ostre odmiedniczkowe zapalenie nerek)
- N11 Przewlekłe cewkowo–śródmiąższowe zapalenie nerek (przewlekłe odmiedniczkowe zapalenie nerek)
- N30 Zapalenie pęcherza moczowego
- N30.0 Ostre zapalenie pęcherza moczowego
- N30.1 Śródmiąższowe zapalenie pęcherza moczowego
- N30.2 Inne postacie przewlekłego zapalenia pęcherza moczowego
- N30.3 Zapalenie trójkąta pęcherza moczowego
- N30.8 Inne postacie zapalenia pęcherza moczowego
- N30.9 Zapalenie pęcherza moczowego, nieokreślone
- N39.0 Zakażenie układu moczowego o nieokreślonym umiejscowieniu
Diagnostyka
Kryteria diagnostyczne
- Badanie przedmiotowe i podmiotowe: ZUM rozpoznaje się na podstawie objawów klinicznych
- różnicowanie zakażeń górnego i dolnego odcinka dróg moczowych odbywa się wyłącznie za pośrednictwem badania podmiotowego i przedmiotowego
- Badania laboratoryjne: badanie ogólne i posiew moczu oraz badania laboratoryjne w celu oceny funkcji nerek
- Badanie USG: należy wykonać w każdym przypadku podejrzenia powikłanego ZUM
Częste czynniki sprzyjające powikłaniom i czynniki ryzyka
- Wszystkie ZUM u mężczyzn, kobiet w ciąży
- Nieprawidłowości czynnościowe lub anatomiczne, np. zastój moczu, refluks pęcherzowo–moczowodowy
- Stan po zabiegu operacyjnym
- Pacjenci z obniżoną odpornością
- Gorączka, ból w okolicy lędźwiowej
- Współistniejące choroby nefrologiczne lub urologiczne
- Kamica nerkowa
- Połóg
- Podeszły wiek
- Cukrzyca (zwłaszcza niewyrównana)
- W ciągu poprzedzających 2 tygodni:
- założenie cewnika moczowego do pęcherza
- pobyt w szpitalu lub zakładzie opiekuńczo–leczniczym
- antybiotykoterapia w ciągu ostatnich 2 tygodni
Wywiad lekarski
- Wywiad lekarski jest źródłem informacji o czynnikach sprzyjających powikłanym ZUM
- gorączka, ból okolicy lędźwiowej, objawy uogólnienia zakażenia wskazują na powikłane ZUM
- Silny ból w okolicy okołoodbytniczej, gorączka i dreszcze wraz z dyzurią i częstomoczem mogą sugerować ostre zapalenie gruczołu krokowego, które może wtórnie prowadzić do zatrzymania moczu
- Gorączka, dreszcze, ból w okolicy lędźwiowej, ewentualnie z towarzyszącymi nudnościami i wymiotami mogą wskazywać także na ostre odmiedniczkowe zapalenie nerek3
- W przypadku gorączki, dyzurii i częstomoczu oraz bólu moszny należy wykluczyć ostre zapalenie najądrzy
Badanie fizykalne
- W przypadku podejrzenia powikłanego ZUM należy zawsze wykonać badanie fizykalne: wstrząsanie okolicy nerek (objaw Goldflama), badanie przedmiotowe jamy brzusznej, ocenę narządów płciowych
Badania uzupełniające w gabinecie lekarza rodzinnego
Mocz
- Badanie moczu testem paskowym – na zakażenie układu moczowego wskazuje obecność:
- krwi/erytrocytów
- leukocytów
- azotynów
- testy paskowe, wygodne w ambulatoryjnej praktyce, mogą służyć jako badanie wstępne, ale ich specyficzność i czułość nie są wysokie
- w przypadku podejrzenia powikłanego zakażenia układu moczowego test paskowy nie jest wystarczającą podstawą do potwierdzenia tej choroby - należy wykonać badanie ogólne moczu
- należy zwrócić uwagę na możliwe czynniki zakłócające wynik badania (patrz tabela poniżej).
- Tabela: test paskowy moczu.
- Badanie ogólne moczu z oceną osadu moczu:
- leukocyturia, wałeczki leukocytowe (przemawiają za odmiedniczkowym zapaleniem nerek)
- krwinkomocz (częściej u pacjentek z niepowikłanym ostrym zapaleniem pęcherza moczowego, rzadko z ostrym odmiedniczkowym zapaleniem nerek)
- azotyny (ich obecność świadczy o obecności bakterii z rodziny Enterobacteriaceae mających zdolność konwersji azotanów do azotynów)
- kryształy (mogą wskazywać na kamicę moczową)
- Posiew moczu
- należy w każdym przypadku wykonać badanie bakteriologiczne próbki moczu z antybiogramem
- posiew umożliwia terapię celowaną lub dostosowanie jej do lekowrażliwości drobnoustrojów
- w przypadku podwyższonego poziomu leukocytów w moczu (co najmniej 5 wpw) i ujemnego wyniku posiewu moczu, po wykluczeniu przyczyn nieinfekcyjnych jałowego ropomoczu, należy przeprowadzić diagnostykę w kierunku drobnoustrojów wymagających do identyfikacji specjalnych metod diagnostycznych
- bakterie beztlenowe, Mycobacterium tuberculosis, prątki atypowe
- rzeżączkowe i nierzeżączkowe zakażenia układu moczowo–płciowego, tj. Chlamydia trachomatis, Ureoplasma urealyticum, Mycoplasma hominis, Mycoplasma genitalium, Mycoplasma fermentans (u pacjentów zakażonych HIV)
Badanie USG
- Wykonywane w celu wykluczenia powikłań lub istnienia nieprawidłowości w obrębie dróg moczowych
- Wskazane u wszystkich pacjentów z powikłanym ZUM
Badania laboratoryjne
- W każdym przypadku powikłanego ZUM, należy wykonać badania laboratoryjne oceniające funkcje nerek - poziom kreatyniny, eGFR
- Wskaźniki stanu zapalnego mogą być pomocne w identyfikacji pacjentów z ZUM i w celu oceny ciężkości zakażenia - zwykle podwyższone poziomy leukocytów, CRP, OB
- Badania krwi mogą być pomocne w przypadku podejrzenia uogólnionej infekcji, odmiedniczkowego zapalenia nerek, zapalenia cewki moczowej, zapalenia gruczołu krokowego
Diagnostyka specjalistyczna
- Posiewy krwi są dodatnie u 15–30% pacjentów z odmiedniczkowym zapaleniem nerek. Posiew krwi należy wykonać w każdym przypadku ostrego odmiedniczkowego zapalenia nerek wymagającego hospitalizacji.
- Cystoskopia
- jest konieczna do wykrycia zmian w błonie śluzowej pęcherza moczowego.
- rutynowe stosowanie w powikłanych ZUM nie jest zasadne.
- Tomografia komputerowa (TK) bez kontrastu
- ze względu na wysoką czułość i swoistość może być stosowana w przypadku konieczności diagnostyki specjalistycznej po badaniu USG przy podejrzeniu kamicy moczowodowej
- w przypadku obecnpści kamicy moczowej, wykorzystywana do oszacowania gęstości i innych parametrów kamieni
- pozwala na wykrycie złogów bezechowych, np. złożonych z kwasu moczowego niewidocznych w klasycznym badaniu RTG przeglądowym jamy brzusznej
- złogi o gęstości >1000 j.H. są słabiej podatne na litotrypsję co ma znaczenie przy planowaniu leczenia zabiegowego
- TK ze środkiem kontrastowym
- dostarcza informacji na temat anatomii i czynności układu moczowego, pozaotrzewnowych przyczyn w odpływie moczu
- ma największą czułość w wykrywaniu ropni okołonerkowych lub ogniskowego bakteryjnego zapalenia nerek.
- należy wziąć pod uwagę znaczną ekspozycję na promieniowanie w przypadku TK w porównaniu z innymi metodami badań
- Urografia
- wskazana w przypadku podejrzenia nieprawidłowości układu kielichowo–miedniczkowego lub moczowego, np. umożliwia zlokalizowanie miejsca zwężenia dróg moczowych.
- niesie za sobą jednak ryzyko rozwoju nefropatii kontrastowej, zwłaszcza u chorych z upośledzoną funkcją wydalniczą nerek (ryzyko nasilenia niewydolności nerek).
- urografia została w dużej mierze zastąpiona przez TK bez wzmocnienia kontrastowego w wykrywaniu kamieni, ze względu na większą czułość i swoistość TK
- Scyntygrafia z DMSA (kwas dwumerkaptobursztynowy)
- wykonywana w razie wątpliwości dotyczących rozpoznania ostrego odmiedniczkowego zapalenia nerek
- ocena rozległości zmian zapalnych, ocena obecności blizn pozapalnych w miąższu nerek
Wskazania do skierowania do specjalisty/szpitala
- Skierowanie do urologa:
- w przypadku stwierdzenia obecności czynników sprzyjających powikłaniom i nawrotom, w celu dalszej diagnostyki.
- Skierowanie do szpitala:
- odmiedniczkowe zapalenie nerek o ciężkim przebiegu
- nudności, wymioty
- niestabilność hemodynamiczna
- odmiedniczkowe zapalenie nerek i/lub obecność czynników zwiększających ryzyko wystąpienia powikłań, np.:
- ciąża
- cukrzyca źle kontrolowana
- immunosupresja
- dzieci, zwłaszcza w pierwszych miesiącach życia
- odmiedniczkowe zapalenie nerek o ciężkim przebiegu
- w przypadku odmiedniczkowego zapalenia nerek i braku poprawy klinicznej po 72 godzinach od rozpoczęcia leczenia
- niedrożność dróg moczowych z zastojem moczu w nerce, np. z powodu kamicy moczowej
- podejrzenie ropnia
- podejrzenie nowotworu
- podejrzenie urosepsy
Leczenie
Cele leczenia
- Wyleczenie zakażenia
- Wyeliminowanie czynników sprzyjających powikłaniom
Ogólne informacje o leczeniu
- Pacjenci z powikłanymi ZUM powinni być szczegółowo poinformowani o rozpoznaniu, diagnostyce i konieczności ponownej wizyty w razie nawrotu objawów
- W zależności od nasilenia objawów i chorób współistniejących leczenie prowadzi się ambulatoryjnie albo w szpitalu
- Antybiotykoterapia
Farmakoterapia
- Zobacz także:
- Niepowikłane zapalenie pęcherza moczowego u kobiet.
- Zakażenie układu moczowego u mężczyzn.
- Zakażenie układu moczowego w okresie ciąży.
- Zakażenie układu moczowego u dzieci.
- Odcewnikowe zakażenie układu moczowego przy cewniku założonym na stałe.
- Zakażenie układu moczowego u pacjentów w placówkach opiekuńczych.
- Ostre odmiedniczkowe zapalenie nerek.
- Ostre zapalenie gruczołu krokowego.
- Zgorzelinowe odmiedniczkowe zapalenie nerek (emphysematous pyelonephritis).
- Podstawą celowanej antybiotykoterapii jest posiew moczu z antybiogramem
- W razie wątpliwości dotyczących leczenia lub podejrzenia występowania zaburzeń w drogach moczowych należy skierować pacjenta do specjalisty celem pogłębienia diagnostyki
- Europejska Agencja Leków zaleca ograniczenie stosowania fluorochinolonów: szczególna ostrożność u osób w podeszłym wieku, u pacjentów z zaburzeniami czynności nerek oraz po przeszczepach narządów, ponieważ u takich osób występuje zwiększone ryzyko uszkodzeń ścięgien
- ryzyko to jest zwiększone w przypadku równoczesnego stosowania fluorochinolonów i glikokortykosteroidów, dlatego należy unikać łączenia tych grup leków
Antybiotykoterapia powikłanych zakażeń układu moczowego
- Zobacz także antybiotykoterapia.
Powikłane zakażenie układu moczowego
- Leczenie powinno trwać 7 - 14 dni i być zgodne z wynikiem posiewu moczu
- Leczenie empiryczne I rzutu ambulatoryjne:
- cyprofloksacyna 500mg 2x dziennie p.o.
- lewofloksacyna 750mg 1x dziennie p.o.
- Leczenie empiryczne II rzutu ambulatoryjne:
- kotrimoksazol 960mg 2x dziennie p.o.
- amoksycylina z kwasem klawulanowym 1g 2x dziennie p.o.
- Leczenie empiryczne I rzutu stacjonarne:
- cyprofloksacyna 400mg 2x dziennie i.v.
- gentamycyna 5-7 mg/kg 1x dziennie i.v.
- gentamycyna z ampicyliną 1g 4x dziennie i.v.
- ceftriakson 1-2g 1x dziennie i.v.
ZUM w ciąży
- W ciąży ZUM może być zauważone z opóźnieniem, gdyż podobne dolegliwości (częstomocz, naglące parcie, dyskomfort w okolicy podbrzusza) często występują w prawidłowej ciąży
- Zawsze należy wykonać posiew moczu i dostosować leczenie do jego wyniku
- Należy pamiętać o konieczności leczenia bezobjawowej bakteriurii w ciąży
- Leczenie empiryczne bezobjawowego bakteriomoczu: powinno trwać 5-7 dni
- amoksycylina 500mg 3x dziennie
- amoksycylina z kwasem klawulanowym 625mg 2x dziennie
- fosfomycyna 3g jednorazowo
- kotrimoksazol 960mg 2x dziennie (przeciwwskazany w I trymestrze oraz na samym końcu ciąży)
- Leczenie empiryczne zapalenia pęcherza moczowego: powinno trwać 3-7 dni
- amoksycylina 500mg 3x dziennie
- amoksycylina z kwasem klawulanowym 625mg 2x dziennie
- fosfomycyna 3g jednorazowo
- kotrimoksazol 960mg 2x dziennie (przeciwwskazany w I trymestrze oraz na samym końcu ciąży)
- Leczenie empiryczne ostrego odmiedniczkowego zapalenia nerek: powinno trwać 7 - 14 dni i być prowadzone w warunkach szpitalnych
- gentamycyna 5-7 mg/kg 1x dziennie i.v.
- gentamycyna z ampicyliną 1g 4x dziennie i.v.
- ceftriakson 1-2g 1x dziennie i.v.
Odcewnikowe zakażenia układu moczowego3
- Nie stosować leczenia u pacjentów bezobjawowych, niezależnie od stwierdzenia bakteriomoczu w badaniach
- Nie zaleca się profilaktycznego podawania antybiotyków.
- W przypadku ZUM u pacjenta z cewnikiem zalecane usunięcie lub zmiana cewnika przed rozpoczęciem antybiotykoterapii
- Pobranie próbki moczu na posiew powinno nastąpić z nowo założonego cewnika
- Nie zaleca się stosowania miejscowych antybiotyków.
- Czas trwania terapii: zazwyczaj 7 dni
Zakażenia układu moczowego u dzieci
- Patrz artykuł: zakażenia układu moczowego u dzieci.
Ostre zapalenie gruczołu krokowego
- Patrz artykuł : Ostre zapalenie gruczołu krokowego
Zapobieganie – profilaktyka długoterminowa
- W miarę możliwości należy dążyć do eliminacji czynników predysponujących do ZUM
- złogi, które utrudniają odpływ moczu, należy usunąć - zobacz także artykuł kamica moczowa.
- rygorystyczna ocena wskazań do cewnikowania
- wymiana cewnika w przypadku ZUM odcewnikowego
- Bezobjawowa bakteriuria nie wymaga leczenia
- wyjątki: pacjenci przed zabiegami w obrębie układu moczowego naruszającymi błonę śluzową, kobiety w ciąży
- Środki niefarmakologiczne w profilaktyce nawrotów, zobacz też: niepowikłane zakażenie układu moczowego u kobiet
Profilaktyczna antybiotykoterapia
- Długotrwałe stosowanie antybiotyków może zmniejszyć ryzyko ponownego zakażenia w przypadku nawrotowych zakażeń
- należy wziąć pod uwagę ryzyko rozwoju oporności
- Czas leczenia: 3–6 miesięcy lub dłuższy
Przebieg, powikłania i rokowanie
Powikłania
- Urosepsa
- Ropień nerki
- Zapalenie najądrzy
- Bliznowacenie nerek
- Zapalenie gruczołu krokowego
- U kobiet w ciąży może wystąpić poronienie, przedwczesny poród, przedwczesne odejście wód płodowych, zapalenie błon płodowych i łożyska (chorioamnionitis) i zakażenie wewnątrzmaciczne płodu
- Kamica moczowa (struwitowa/zakaźna)
Rokowanie
- Zależy od podstawowej przyczyny
Dalsze postępowanie
- Ważna jest odpowiednia obserwacja kliniczna pacjentów w kierunku poprawy stanu klinicznego:
- ustąpienie gorączki, ogólny stan fizyczny, ból, parametry hemodynamiczne, ewentualnie kontrolne badania laboratoryjne (morfologia, kreatynina, parametry stanu zapalnego) w ciągu 48–72 godzin
- U każdego pacjenta z powikłanym ZUM konieczne jest wykonanie kontrolnego posiewu moczu około 2 tygodnie od zakończenia leczenia
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
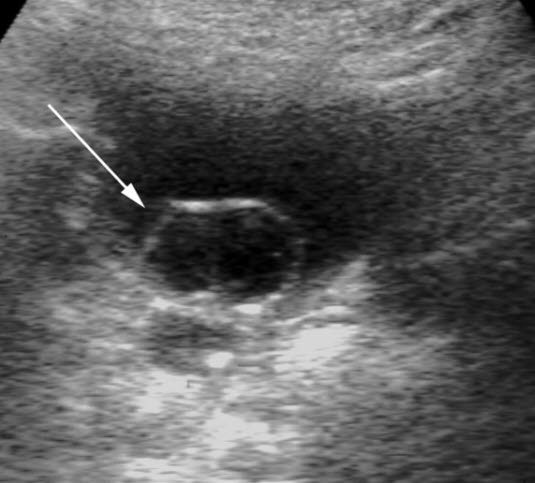
Ureterocele – przepuklina moczowodu; torbielowate poszerzenie okolicy ujścia pęcherzowego moczowodu (USG)
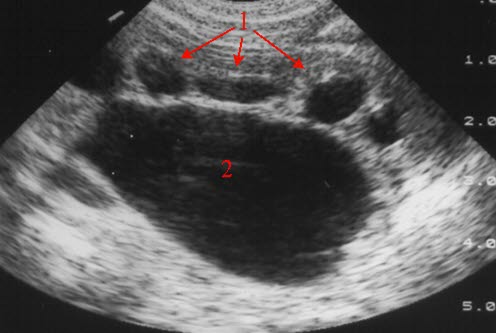
Zwężenie ujścia (USG)
Źródła
Wytyczne
- 2024 EAU Guidelines on Urological Infections. www.uroweb.org
Piśmiennictwo
- López-Montesinos I., Horcajada J.P. Oral and intravenous fosfomycin in complicated urinary tract infections, Rev Esp Quimioter, 05.2019, 32 Suppl 1(Suppl 1): 37-44, www.ncbi.nlm.nih.gov
- Hryniewicz W., Holecki M. (red.). Rekomendacje diagnostyki, terapii i profilaktyki zakażeń układu moczowego u dorosłych, Narodowy Program Ochrony Antybiotyków, Narodowy Instytut Leków, Warszawa 2015, antybiotyki.edu.pl
- Bonkat G., Bartoletti R., Bruyère F. EAU Guidelines on urological infections, European Association of Urology 2022, uroweb.org
- Shaikh N.,Borrell J.L.,Evron J.,Leeflang M.M.G. Procalcitonin, C-reactive protein, and erythrocytes edimentation rate for the diagnosis of a cute pyelone phritisin children (Review),CochraneLibrary 2020, www.cochranelibrary.com
Opracowanie
- Natalia Jagiełła (redaktor)
- Katarzyna Kosiek (recenzent)
- Tomasz Tomasik (redaktor)
Link lists
Powiązane artykuły
- Ostre odmiedniczkowe zapalenie nerek
- Zakażenie dolnego odcinka układu moczowego u mężczyzn
- Zakażenie układu moczowego u dzieci
- Zakażenia układu moczowego u kobiet w ciąży
- Dyzuria u kobiet
- Dyzuria u mężczyzn
- Odcewnikowe zakażenie układu moczowego
- Zakażenia układu moczowego u pacjentów w placówkach opiekuńczych
