Czym jest udar?
Definicja
Objawy udaru pojawiają się nagle. W przypadku udaru dochodzi do uszkodzenia mózgu i nagłej utraty jego funkcji w wyniku zaburzeń krążenia. W około 85% przypadków przyczyną jest zakrzep w jednym z naczyń krwionośnych mózgu, a następnie zmniejszenie przepływu krwi do kluczowych struktur. Do rzadszych przyczyn należy krwawienie do mózgu. W przypadku przemijającego ataku niedokrwiennego zaburzenia przemijają w ciągu 24 godzin, jeśli trwają one dłużej, mówimy o udarze mózgu.
Udar jest stanem nagłego zagrożenia zdrowia i życia, który wymaga jak najszybszego wprowadzenia leczenia. W przypadku stwierdzenia jednego z wymienionych poniżej objawów należy natychmiast wezwać pogotowie.
Objawy
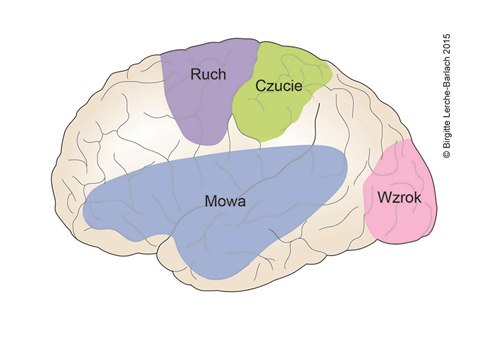
Objawy udaru są bardzo zróżnicowane i zależą od tego, w której części mózgu wystąpiły zaburzenia przepływu krwi:
- Osłabienie lub całkowite porażenie mięśni kończyny górnej/dolnej lub połowy ciała
- Zaburzenia czucia, np. drętwienie jednej strony ciała
- Niewyraźna mowa (dyzartria)
- Zaburzenia mowy, np. utrata rozumienia mowy, wypowiadania logicznych zdań (afazja)
- Zaburzona równowaga i niezdarne ruchy
- Trudności z przełykaniem
- Trudności z pamięcią, myśleniem i rozwiązywaniem problemów
- Jednostronne zaburzenia widzenia
Test FAST
Za pomocą tego prostego testu każdy może szybko wykryć typowe objawy udaru. Skrót FAST oznacza po angielsku „szybko” i pochodzi od słów Face (twarz), Arms (ramiona), Speech (mowa) and Time (czas):
Face (twarz) – należy poprosić osobę, aby się uśmiechnęła. Czy jeden kącik ust opada?
Arms (ramiona) – należy poprosić osobę, aby wyprostowała ramiona przed sobą, obróciła dłonie do góry i utrzymała ramiona w tej pozycji przez kilka sekund. Czy jedno ramię opada w dół?
Speech (mowa) – należy poprosić osobę o powtórzenie prostego zdania, na przykład "Ala ma kota.". Czy jest w stanie powtórzyć zdanie? Czy mowa jest niewyraźna?
Time (czas) – jeśli którykolwiek z powyższych objawów jest obecny, liczy się każda minuta! Im szybciej pacjent zostanie poddany leczeniu, tym mniejszych dozna trwałych skutków. Natychmiast należy zadzwonić po pogotowie!
Przyczyny
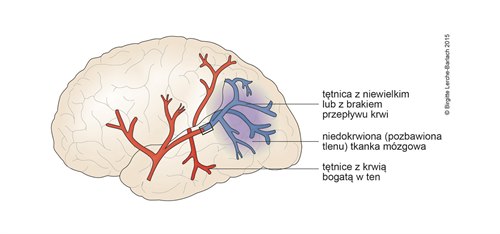
Jeśli neurony zostaną uszkodzone, prowadzi to do trwałej dysfunkcji dotkniętego obszaru mózgu. Zadania utraconych komórek nerwowych są w ograniczonym stopniu przejmowane przez inne komórki nerwowe. Dzięki temu procesowi, zwanemu plastycznością neuronalną, możemy z powodzeniem stosować u dotkniętych chorych rehabilitację.
Przemijający atak niedokrwienny to tymczasowe zaburzenia krążenia jednego obszaru mózgu. Objawy cofają się, gdy do danego obszaru mózgu ponownie dopłynie krew.
Czynniki ryzyka
Czynniki ryzyka udaru mózgu (czynniki predysponujące) są dobrze poznane i na wiele z nich można bezpośrednio wpłynąć za pomocą stylu życia lub leczenia:
- Nikotynizm
- Nadciśnienie tętnicze
- Nadwaga i otyłość
- Wysokie stężenie cholesterolu we krwi
- Cukrzyca
- Częste spożywanie alkoholu
- Zaawansowany wiek
- Skłonności dziedziczne
- Brak ruchu
- Niezdrowa dieta
- Stres
- Depresja
- Leczenie hormonalne preparatami estrogenu
- Migotanie przedsionków
- Miażdżyca, głównie tętnic szyjnych (zwężenie tętnic szyjnych)
- Przebyty wcześniej udar lub przemijający atak niedokrwienny
W przypadku wysokiego ryzyka wystąpienia udaru, w szczególności jeżeli chory przeżył już takie schorzenie w przeszłości, należy rozpocząć profilaktykę.
Każdego roku na udar zachoruje około 300 na 100 000 osób. Około 85% udarów jest spowodowanych zakrzepem krwi (zawały mózgu), a około 15% krwotokiem mózgowym. Częstotliwość występowania wzrasta wraz z wiekiem. Częściej chorują mężczyźni niż kobiety.
Udar mózgu jest drugą najczęstszą przyczyną zgonów wśród osób starszych, jednak dzięki powszechnej świadomości i wczesnemu reagowaniu, śmiertelność w ciągu ostatnich lat maleje.
Badania
- W przypadku podejrzenia udaru chory powinien niezzwłocznie zostać przyjęty do szpitala.
Pilne badania
- W pierwszej kolejności wykonywane jest szybkie badanie fizykalne i neurologiczne w celu określenia nasilenia objawów udaru.
- Pobrana zostaje krew w celu oznaczenia stężenia glukozy. Niedocukrzenie (hipoglikemia) może przebiegać bardzo podobnie do udaru i należy je w pierwszej kolejności wykluczyć.
- W szpitalu wykonuje się tomografię komputerową (TK) lub rezonans magnetyczny (RM) w celu wykrycia charakteru udaru: niedokrwienny lub krwotoczny oraz jego umiejscowienia.
- W przypadku nagłego stanu zagrożenia życia, leczenie doraźne włącza się przed wykonaniem szczegółowych badań, w celu ustabilizowania stanu pacjenta.
Dalsze badania
- Po wstępnym leczeniu zwykle przeprowadza się dodatkowe badania, aby wyjaśnić przyczyny wystąpienia udaru oraz zapobiec nawrotom.
- Tomografia komputerowa (TK) lub rezonans magnetyczny (RM) mózgu: po wstępnym wykonaniu badań w trybie pilnym, wykonuje się je także jako kontrolne badania, aby stwierdzić, czy ognisko udaru zmniejszyło się lub zwiększyło.
- Monitorowanie EKG metodą Holtera lub przy pomocy kardiomonitora: polega ono na rejestrowaniu rytmu serca przez około 24 godziny. Pozwala to stwierdzić ewentualne migotanie przedsionków jako przyczynę prowadzącą do udaru.
- USG naczyń szyjnych: Na podstawie badania USG określa się, czy doszło do zwężenia jednej z dwóch tętnic szyjnych, na przykład przez blaszki miażdżycowe.
- Echokardiografia: USG serca pozwala zidentyfikować skrzepliny krwi zlokalizowane w sercu, które mogłyby oderwać się i dostać do mózgu, a także zdiagnozować inne kardiologiczne czynniki ryzyka udaru. Najczęściej wykonuje się echokardiografię przezklatkową (głowica USG przykładana jest do ściany klatki piersiowej), ale w niektórych przypadkach korzysta się z echokardiografii przezprzełykowej (głowica USG wprowadzana jest do przełyku, na wysokość serca).
Postępowanie
- Leczenie udaru mózgu ma na celu ograniczenie utrwalenia potencjalnie odwracalnych uszkodzeń mózgu i zachowanie jego funkcji na możliwie najlepszym poziomie.
- Pomaga ono również zapobiegać kolejnym udarom.
- Leczenie udaru można podzielić na kilka etapów: leczenie stanu nagłego zagrożenia życia i zdrowia, kontynuacja leczenia i profilaktyka nawrotów.
- Leczenie odbywa się zwykle na specjalistycznych oddziałach udarowych, na których pacjenci są obserwowani przy pomocy urządzeń pomiarowych przez pierwsze 2–3 dni (tzw. monitorowanie pacjenta).
Leczenie stanu nagłego zagrożenia zdrowia
- Wybór leczenia jest zależny od rodzaju udaru.
- W przypadku udaru niedokrwiennego ważne jest, aby pilnie przywrócić przepływ krwi do dotkniętego chorobą obszaru mózgu w odpowiednim czasie.
- Jeśli nie ma przeciwwskazań, we wczesnej fazie udaru (zwykle do 4,5 godziny od wystąpienia pierwszych objawów) można podać silnie działające leki rozpuszczające zakrzepy krwi w naczyniach (tromboliza).
- Od wielu lat stosuje się również trombektomię, czyli metodę operacyjną, dzięki której można ponownie udrożnić zamknięte naczynie przy użyciu cewnika i balonu rozprężającego zwężenie. Przeważnie trombektomię wykonuje się już po rozpoczęciu trombolizy.
- Jeśli niedokrwienie wskutek udaru trwa zbyt długo, a tkanka mózgowa została nieodwracalnie uszkodzona, należy podjąć pilne działania ograniczające ryzyko powikłań.
- W przypadku pacjentów z udarem krwotocznym konieczne jest ścisłe monitorowanie stanu zdrowia, często na oddziale intensywnej opieki medycznej.
- Konieczne jest również obniżenie ciśnienia tętniczego za pomocą leków.
- W niektórych przypadkach przeprowadzany jest zabieg chirurgiczny w celu obniżenia ciśnienia śródczaskowego.
Dalsze działania
- Zaleca się, by pacjenci po udarze w ciągu 48 godzin wstali z łóżka i w miarę możliwości zaczęli się samodzielnie poruszać. Sprawność ruchową może wspomóc codzienna fizjoterapia.
- Wczesna, ukierunkowana ergoterapia, czyli połączenie psychoterapii i rehabilitacji ruchowej, może pomóc złagodzić zaburzenia czynnościowe kończyn górnych.
- Wprowadzenie ćwiczeń logopedycznych pomaga przywrócić sprawność połykania i mówienia.
Rehabilitacja
- Szczególnie duże znaczenie w leczeniu pacjentów po udarze mózgu ma rehabilitacja. Zwykle rozpoczyna się w już trakcie hospitalizacji (wczesna rehabilitacja) i w zależności od rozległości skutków udaru może być prowadzona intensywnie i trwać bardzo długo.
- Rehabilitacja obejmuje między innymi fizjoterapię, terapię logopedyczną, ukierunkowany trening funkcjonalny i w razie potrzeby leczenie bólu.
Profilaktyka
- Po ustąpieniu fazy ostrej udaru, wprowadza się profilaktykę wtórną obejmującą leczenie i profilaktykę mające na celu zmniejszenie ryzyka powstania kolejnego udaru.
Stosowane leki
- Kwas acetylosalicylowy (ASA) hamuje tworzenie się "zlepów" płytek krwi i obniża ryzyko kolejnych udarów niedokrwiennych.
- Pacjenci z nietolerancją kwasu acetylosalicylowego mogą przyjmować jako alternatywę klopidogrel. W celu szybszego obniżenia ryzyka kolejnego udaru, w ciągu pierwszych trzech tygodni można zastosować połączenie obu leków.
- W przypadku równoczesnego występowania migotania przedsionków, przepisuje się leki zmniejszające krzepliwość krwi, między innymi tzw. antagonisty witaminy K (acenokumarol, warfaryna) lub doustne antykoagulanty nowej generacji (NOAC).
- W celu obniżenia ryzyka miażdżycy, będącej częstą przyczyną niedrożności naczyń krwionoścych, podawane są leki obniżające stężenie cholesterolu (tzw. statyny). Dodatkowo, u pacjetów z powdwyższonym ciśnieniem tętniczym krwi/nadciśnieniem zaleca się włączenie leków obniżających ciśnienie.
- Po identyfikacji przyczyny udaru może być wymagane wykonanie dodatkowych badań.
Zmiana stylu życia
- Zmiana stylu życia ma kluczowe znaczenie w przypadku profilaktyki udarów.
- Zróżnicowana i zdrowa dieta pomaga zmniejszyć ryzyko wystąpienia choroby. Zaleca się spożywanie świeżych owoców i warzyw oraz odpowiedniej ilości błonnika, ograniczenie spożycia soli, a także spożywanie ryb conajmniej raz w tygodniu.
- Istotne znaczenie ma także aktywność fizyczna.
- W przypadku znacznego stopnia nadwagi i otyłości zaleca się zmniejszenie masy ciała.
- Zaleca się całkowite rzucenie palenia i ograniczenie spożycia alkoholu.
Rokowanie
Rokowanie po udarze zależy od jego rodzaju oraz stopnia uszkodzenia tkanki mózgu i późniejszej zdolności adaptacyjnej pozostałych obszarów mózgu, które przejmą utracone funkcje. 75–93% pacjentów po udarze przeżywa pierwszy rok. W przypadku udaru niedokrwiennego rokowanie jest gorsze.
Przez pierwsze kilka miesięcy 35% pacjentów jest zależnych od domowej opieki pielęgniarskiej. 40–50% pacjentów będzie mieć trwałą umiarkowaną lub ciężką niepełnosprawność i będzie potrzebować wsparcia w życiu codziennym.
Pomocne w radzeniu sobie z konsekwencjami udaru mogą być grupy wsparcia oraz edukacja na temat tej choroby.
Dodatkowe informacje
- Udar, rehabilitacja
- Dlaczego warto rzucić palenie i jak to zrobić?
- Udar i przemijający atak niedokrwienny – informacje dla lekarzy
AutorkaAutorzy
- Tomasz Tomasik, lekarz (
recenzentredaktor) - Martina Bujard,
dziennikarkadziennikarznaukowa,naukowyWiesbaden(recenzent) - Anna Zwierzchowska, lekarz
rezydent, Kraków(edytor/recenzent)