Informacje ogólne
Definicja
- Stopa składa się z 26 kości1.
- Stęp
- kość piętowa
- kość skokowa
- Śródstopie
- kość łódkowata
- kość sześcienna
- kości klinowate (3)
- Przodostopie
- kości śródstopia (5)
- kości palców stopy (14)
- 2 trzeszczki
- po stronie przyśrodkowej i bocznej głowy pierwszej kości śródstopia
Częstość występowania
- Około 10% wszystkich złamań dotyczy stopy1.
- Złamania najczęściej obejmują kości palców i kości śródstopia1.
- U dzieci złamania występują częściej niż urazy więzadeł, ale są niekiedy trudne do rozpoznania2.
Etiologia i patogeneza
- Więzadła są u dzieci względnie bardziej wytrzymałe niż kości i tkanka chrzęstna1.
- Oznacza to, że złamania zdarzają się częściej niż urazy więzadeł.
Czynniki predysponujące
- Urazy
ICD-10
- S92 Złamanie stopy z wyjątkiem stawu skokowego
- S92.0 Złamanie kości piętowej
- S92.1 Złamanie kości skokowej
- S92.2 Złamanie innej (innych) kości stępu
- S92.21 Kość łódkowata
- S92.22 Kość sześcienna
- S92.23 Kość klinowata (pośrednia) (boczna) (przyśrodkowa)
- S92.3 Złamanie kości śródstopia
- S92.4 Złamanie palucha
- S92.5 Złamanie innego palca stopy
- S92.7 Liczne złamania kości stopy
- S92.9 Złamanie kości stopy, nieokreślone
Diagnostyka
Kryteria diagnostyczne
- Podejrzenie rozpoznania opiera się na typowym wywiadzie lekarskim i typowych wynikach badań przedmiotowych.
Diagnostyka różnicowa
- Urazy stawu skokowego
- Zespół ciasnoty przedziałów powięziowych
- Urazy tkanek miękkich (więzadła, ścięgna)
- Zwichnięcia
Wywiad lekarski
- Uraz — zapytać o:
- mechanizm powstania urazu
- czas urazu
- podjęte do tej pory działania
- wcześniejsze urazy stopy
Badanie przedmiotowe
- Porównanie z drugą stopą
- Oględziny i badanie palpacyjne
- niepewne cechy złamania
- bóle
- opuchlizna
- krwiak
- ograniczenie ruchomości
- pewne cechy złamania
- nieprawidłowe ustawienie
- trzeszczenie
- patologiczna mobilność
- widoczne fragmenty kości
- niepewne cechy złamania
- Mobilność
- Udokumentować zakres ruchu czynnego i biernego.
- prawidłowy zakres ruchu względem kostki1:
- zgięcie podeszwowe 45 stopni
- zgięcie grzbietowe 20 stopni
- inwersja 30 stopni
- ewersja 20 stopni
- rotacja wewnętrzna 20 stopni
- rotacja zewnętrzna 10 stopni
- Badanie neurologiczne
- Sprawdzić ukrwienie, ruchomość i czucie na obwodzie.
Diagnostyka u specjalisty
- Prześwietlenie rentgenowskie
- wskazania do wykonania w przypadku co najmniej jednego dodatniego kryterium ottawskiego2
- tkliwość u podstawy piątej kości śródstopia
- tkliwość w okolicy kości łódkowatej
- niezdolność do przejścia więcej niż 3 kroków
- Kryteria ottawskie są miarodajne u pacjentów powyżej 5. roku życia3.
- >97% czułości w przypadku złamań4
- Złamania kości śródstopia i paliczków u małych dzieci są niekiedy trudne do rozpoznania ze względu na liczne ośrodki wzrostu.
- Przydatne jest porównanie ze zdjęciami drugiej stopy.
- wskazania do wykonania w przypadku co najmniej jednego dodatniego kryterium ottawskiego2
- W razie potrzeby dalsze badania obrazowe, takie jak scyntygrafia, TK, RM lub USG.
Wskazania do skierowania
- W przypadku podejrzenia złamania
Leczenie
Cele leczenia
- Zadowalające gojenie i przywrócenie funkcjonalności5
Ogólne informacje o leczeniu
- Leczenie zależy od umiejscowienia i możliwości obciążania6.
- Pierwsza pomoc zgodnie z protokołem RICE:
- Rest (odpoczynek)
- Ice (chłodzenie)
- Compression (ucisk)
- Elevation (uniesienie)
Złamania palców stopy
- Dodatkowe informacje w artykule Złamanie palców stopy.
- Złamania małego palca zdarzają się ok. trzy razy częściej niż palucha7.
- Leczenie chirurgiczne tylko w przypadku złamań z przemieszczeniem, niedających się nastawić lub śródstawowych
- Nastawienie przemieszczonych złamań palców stopy poprzez trakcję w osi
- Unieruchomienie poprzez sklejenie elastyczną taśmą samoprzylepną z palcem sąsiadującym na ok. 3 tygodnie
- Konsolidacja kości trwa 3–8 tygodni.
- Poprawa objawów zwykle następuje znacznie wcześniej1.
- Jeśli doszło do znaczącego przemieszczenia, mogą wystąpić wskazania do leczenia chirurgicznego w postaci zamkniętej repozycji, szczególnie jeśli dotyczy to palucha7.
Złamanie pierwszej kości śródstopia
- Kość śródstopia, która najrzadziej ulega złamaniom8.
- Główka pierwszej kości śródstopia przenosi dwukrotnie większy ciężar niż główki pozostałych kości śródstopia1.
- Ustabilizowanie często wymaga leczenia chirurgicznego.
- Dodatkowe informacje w artykule Złamanie kości śródstopia.
Złamanie kości śródstopia od drugiej do czwartej
- Są to bardzo częste złamania.
- Zarówno złamania z przemieszczeniem, jak i bez przemieszczenia często goją się w warunkach leczenia zachowawczego z obciążaniem dostosowanym do bólu.
- Bandaż stabilizujący jest równoważny opatrunkowi gipsowemu, a nawet lepszy od niego9.
- Złamanie marszowe
- Złamanie zmęczeniowe drugiej lub trzeciej kości śródstopia
- częste u osób uprawiających jogging
- Zdjęcie rentgenowskie początkowo nie wykazuje zmian, uszkodzenie jest widoczne jedynie w badaniu RM lub scyntygrafii.
- leczenie
- rezygnacja z aktywności wymagającej obciążania stopy przez 4–6 tygodni1
- Złamanie zmęczeniowe drugiej lub trzeciej kości śródstopia
- Dodatkowe informacje w artykule Złamanie kości śródstopia.
Złamanie piątej kości śródstopia
- Najczęstszą lokalizacją złamań kości śródstopia jest podstawa piątej kości śródstopia.
- Wyróżnia się dwa rodzaje złamań podstawy:
- złamanie awulsyjne bliższe guzowatości bocznej
- bardzo częste
- złamanie tenisisty, złamanie pseudo-Jonesa
- mechanizm powstawania urazu
- boczny uraz stawu skokowego
- złamanie awulsyjne z udziałem ścięgna mięśnia strzałkowego krótkiego
- leczenie
- zwykle zachowawczo przy użyciu bandaża uciskowego, z obciążaniem dostosowanym do bólu1
- złamanie Jonesa
- rzadsze i bardziej problematyczne
- dolna szczelina złamania po stronie bliższej guzowatości w podstawie/trzonie piątej kości śródstopia
- biomechanicznie zwiększone obciążenie w tym punkcie i spowodowane tym przemieszczenie
- leczenie
- próba leczenia zachowawczego z całkowitym odciążeniem w przypadku złamań bez przemieszczenia
- Nawet u 50% pacjentów z czasem tworzy się staw rzekomy10; wówczas konieczne jest zespolenie chirurgiczne.
- złamanie awulsyjne bliższe guzowatości bocznej
- Dodatkowe informacje w artykule Złamanie kości śródstopia.
Złamanie stawu stępowo-śródstopnego (stawu Lisfranca)
- Staw Lisfranca
- styk stępu (kości klinowate) i kości śródstopia
- Złamania z przemieszczeniem w tym obszarze występują rzadko, ale należą do tych urazów stóp, które najczęściej pozostają niezauważone.
- Często efekt urazów w wypadkach przy dużej prędkości
- Terapia11
- Stabilne złamania można unieruchomić i leczyć zachowawczo.
- Niestabilne złamania wymagają zespolenia chirurgicznego.
Złamanie kości skokowej
- W przypadku złamań z przemieszczeniem występuje wysokie ryzyko martwicy kości z powodu zaburzeń ukrwienia1.
- Potwierdzenie rozpoznania i klasyfikacja złamania na podstawie badania TK13
- Złamania szyjki i trzonu kości skokowej
- najczęstsze umiejscowienie złamania14
- złamanie z przemieszczeniem: zwykle wymaga interwencji chirurgicznej
- złamanie bez przemieszczenia: 6–10 tygodni w gipsie bez obciążania
- Złamanie wyrostka bocznego
- częste wśród snowboardzistów1
- Leczenie polega na unieruchomieniu bez obciążania.
- Złamanie wyrostka tylnego
- mechanizm urazu: nagłe zgięcie podeszwowe, szczególnie u tancerzy lub piłkarzy
- Złamanie pozostaje często niezauważone.
- nieswoiste objawy
- pomylenie odłamku złamanej kości z dodatkową kością stopy — kością trójkątną
- Leczenie polega na unieruchomieniu z obciążaniem uzależnionym od bólu.
Złamanie kości łódkowatej
- Informacje na ten temat w artykule Złamanie kości łódkowatej.
Złamanie kości piętowej
- Informacje na ten temat w artykule Złamanie kości piętowej.
Złamanie kości sześciennej/kości klinowatych
- Rozpoznanie
- mechanizm urazu
- uderzenie ciężkim przedmiotem w stopę
- kopnięcie w obiekt z dużą siłą
- wskazania do TK przede wszystkim w przypadku poważnych urazów
- Lepsze uwidocznienie zwichnięć, które mogą powodować poważne powikłania w obrębie stopy.
- mechanizm urazu
- Leczenie
- złamania bez przemieszczenia lub z niewielkim przemieszczeniem
- odciążanie przez 3–6 tygodni, a następnie mobilizacja zależnie od bólu
- złamania z dużym przemieszczeniem
- zwykle zespolenie chirurgiczne
- złamania bez przemieszczenia lub z niewielkim przemieszczeniem
- Rokowanie
- Złamanie może powodować przewlekły ból i konieczność wykonania artrodezy.
Zwichnięcia stępu
- Rozpoznanie
- mechanizm powstawania urazu
- upadek na przodostopie w pozycji zgięcia podeszwowego
- uwięźnięcie przodostopia
- Deformacja jest często widoczna klinicznie.
- W podejrzeniu zwichnięcia zdjęcie rentgenowskie w co najmniej dwóch projekcjach oraz TK, aby upewnić się, że nie przeoczono żadnego złamania.
- W zwichnięciu grzbietowym istnieje groźba uszkodzenia tętnicy grzbietowej stopy.
- zawsze kontrola ukrwienia, ruchomości i czucia na obwodzie
- mechanizm powstawania urazu
- Leczenie
- Nastawienie należy wykonać jak najszybciej.
- ryzyko opuchlizny, zespołu ciasnoty przedziałów powięziowych i urazów uciskowych
- martwica tkanek miękkich/skóry
- ryzyko opuchlizny, zespołu ciasnoty przedziałów powięziowych i urazów uciskowych
- w przypadku zwichnięć w kierunku podeszwowym/grzbietowym bez złamań
- Zwykle można wykonać repozycję.
- Postępowanie: zastosować trakcję w osi i ucisk na podstawę kości śródstopia.
- następnie odciążenie w gipsie podudzia przez 6–8 tygodni
- w przypadku bocznego przemieszczenia kości śródstopia i towarzyszącego złamania
- nastawienie operacyjne i zespolenie
- po zabiegu unieruchomienie w gipsie na stopę i podudzie przez około 6 tygodni
- Nastawienie należy wykonać jak najszybciej.
Leczenie farmakologiczne
- Ewentualnie środki przeciwbólowe/NLPZ
Inne formy leczenia
- Ewentualnie program rehabilitacji
Przebieg, powikłania i rokowanie
Powikłania
- Zespół ciasnoty przedziałów powięziowych
- ciężkie ostre powikłanie
- najczęściej w związku ze złamaniami śródstopia powstałymi w wyniku zmiażdżenia
- wyraźna opuchlizna (wczesne stadium) i deficyty nerwowo-naczyniowe (późne stadium)1
- rozpoznanie kliniczne ze względu na brak zdefiniowanych wartości referencyjnych siły ucisku na stopę15
- leczenie: nacięcie powięzi
- Zakrzepica żył głębokich spowodowana unieruchomieniem
- Późne powikłania1
- pourazowa choroba zwyrodnieniowa stawów
- zakażenie
- zaburzenia gojenia (staw rzekomy) lub niestabilność
- zaburzenia chodu
Rokowanie
- Przy dobrze prowadzonym leczeniu rokowanie jest z reguły bardzo dobre.
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
- Złamanie stopy, kość sześcienna/skokowa
- Zwichnięcie stępu
- Złamanie kości śródstopia
- Złamanie kości skokowej
- Złamanie stawu Lisfranca
- Złamanie palca stopy
Ilustracje
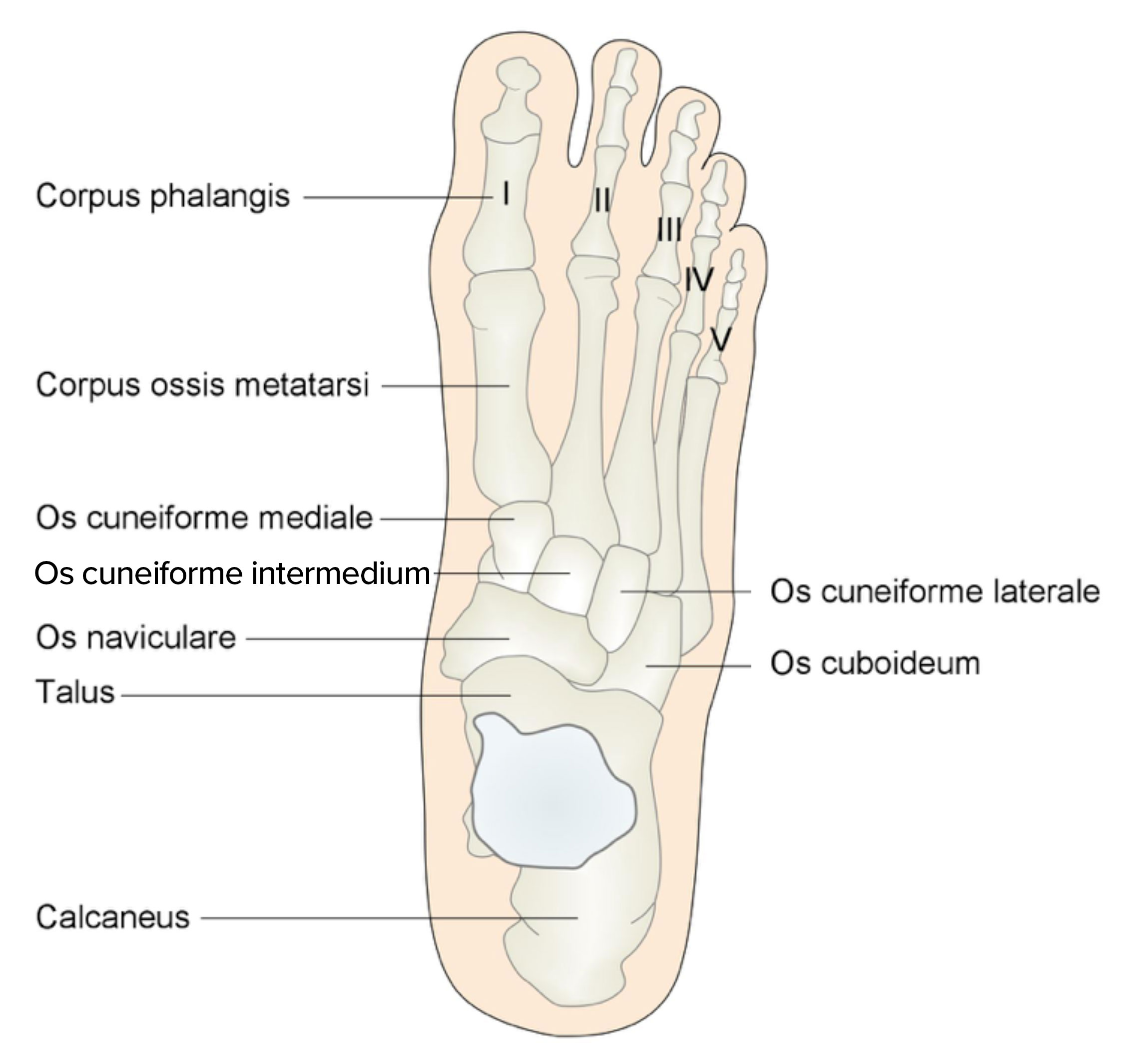
Kości stopy od góry
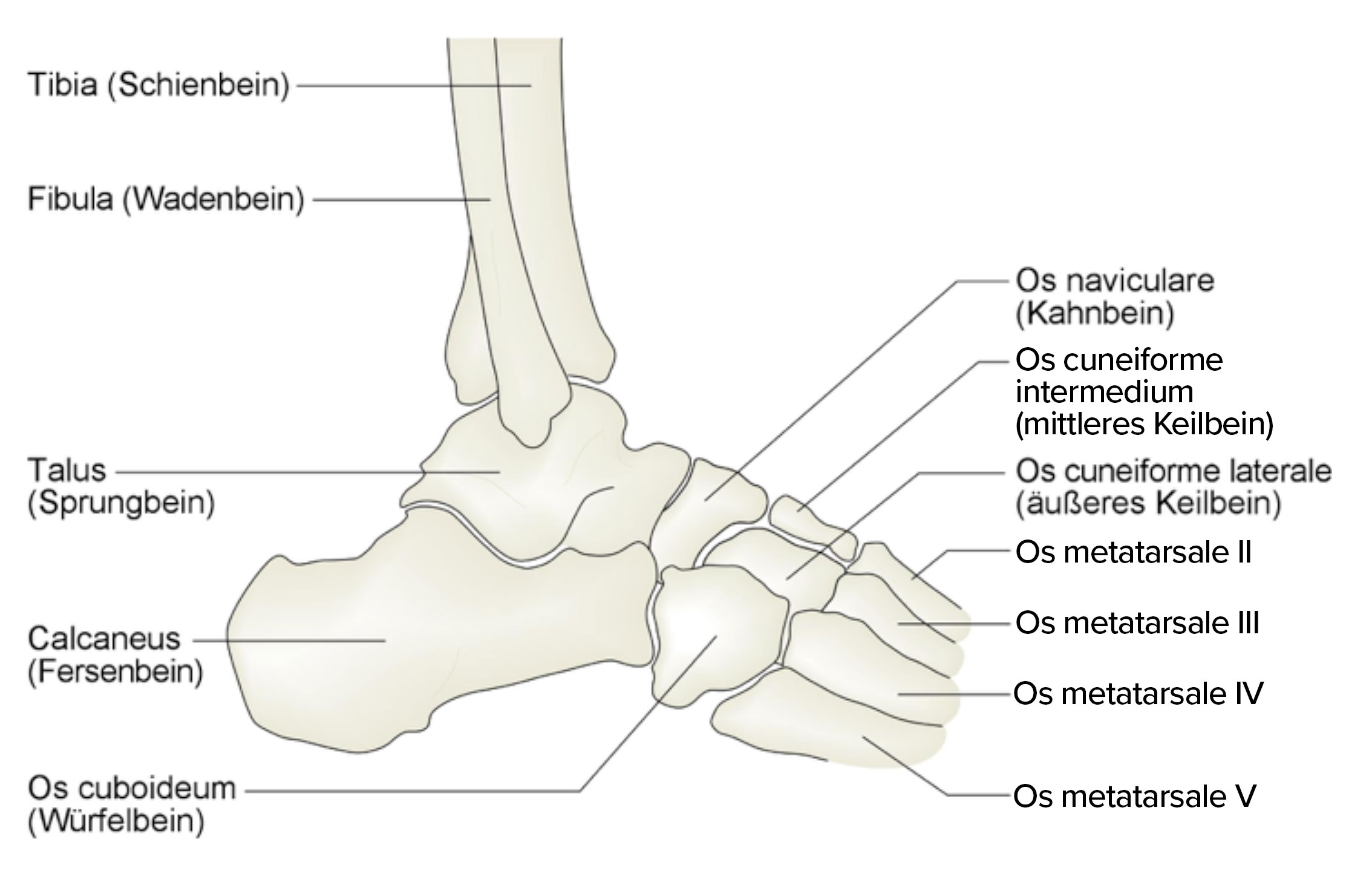
Kości stopy, widok z boku
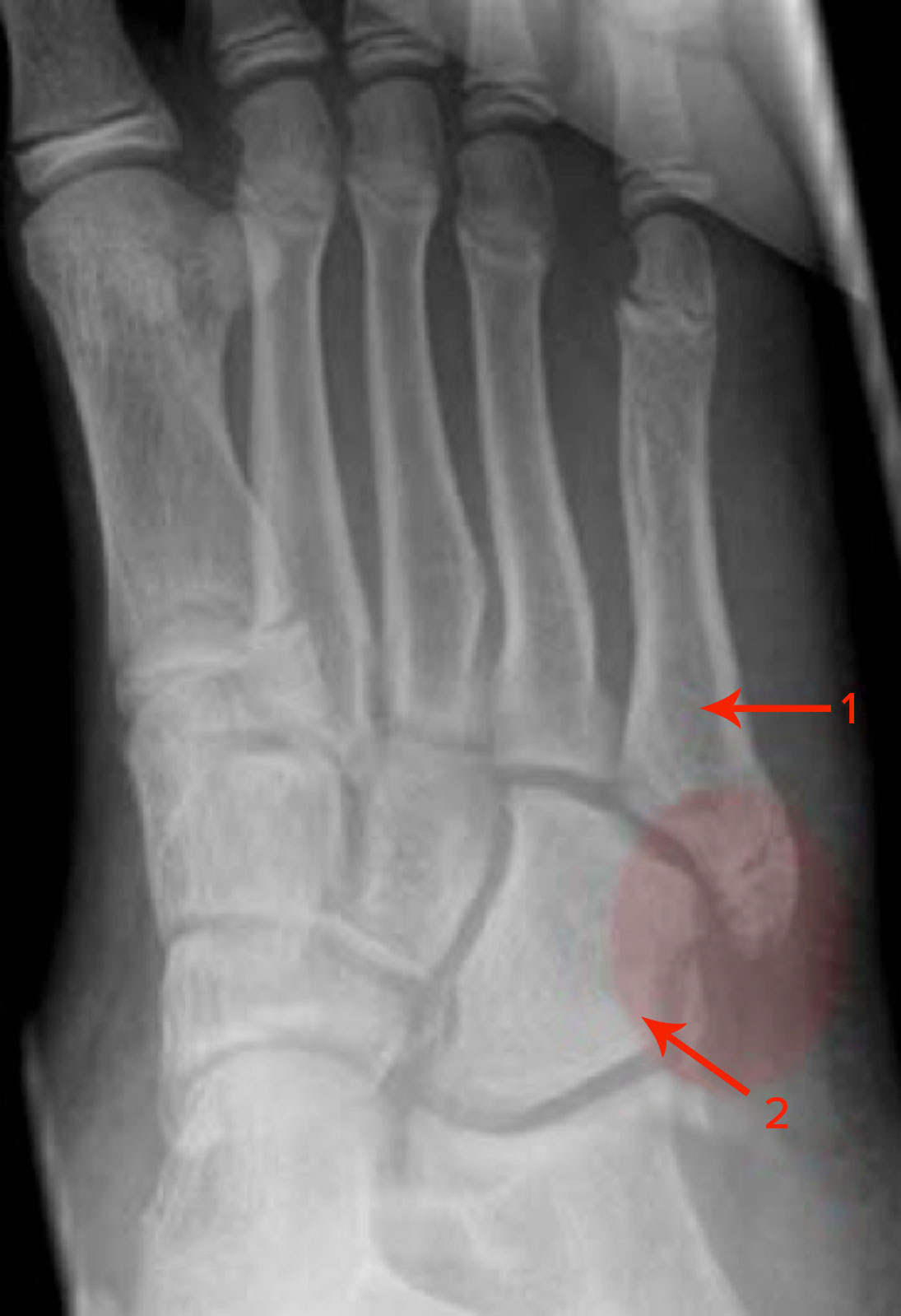
Kombinierte Fraktur des Os cuboideum (2) mit Pseudo-Jones-Fraktur des Os metatarsale V (1, Abrissfraktur der Tuberositas)
Quellen
Literatur
- Silbergleit R. Foot fracture. Medscape, last updated Sep 23, 2018. emedicine.medscape.com
- Perry JJ, Stiell IG. Impact of clinical decision rules on clinical care of traumatic injuries to the foot and ankle, knee, cervical spine, and head. Injury. 2006 Dec. 37(12):1157-65. www.ncbi.nlm.nih.gov
- David S, Gray K, Russell JA, et al. Validation of the Ottawa Ankle Rules for Acute Foot and Ankle Injuries. J Sport Rehabil 2016; 25(1): 48-51. www.ncbi.nlm.nih.gov
- Pires RES, Pereira AA, Abreu-e-Silva GM, et al. Ottawa Ankle Rules and Subjective Surgeon Perception to Evaluate Radiograph Necessity Following Foot and Ankle Sprain. Ann Med Health Sci Res 2014; 4(3): 432-5. www.ncbi.nlm.nih.gov
- Wedmore IS, Charette J. Emergency department evaluation and treatment of ankle and foot injuries. Emerg Med Clin North Am 2000; 18: 85-113. PubMed
- Bica D, Sprouse RA, Armen J. Diagnosis and Management of Common Foot Fractures. Am Fam Physician 2016; 93(3): 183-91. www.aafp.org
- Schnaue-Constantouris EM, Birrer RB, Grisafi PJ, et al. Digital foot trauma: emergency diagnosis and treatment. J Emerg Med 2002; 22(2): 163-70. www.ncbi.nlm.nih.gov
- Kataoka T, Kodera N, Takai S. The Ilizarov Mini-External Fixator for the Treatment of First Metatarsal Fracture: A Case Report. J Nippon Med Sch 2017; 84(3): 144-47. www.ncbi.nlm.nih.gov
- Zenios M, Kim WY, Sampath J, et al. Functional treatment of acute metatarsal fractures: a prospective randomised comparison of management in a cast versus elasticated support bandage. Injury 2005. www.ncbi.nlm.nih.gov
- Zwitser EW, Breederveld RS. Fractures of the fifth metatarsal; diagnosis and treatment. Injury. 2010 Jun. 41(6):555-62. www.ncbi.nlm.nih.gov
- Lau S, Bozin M, Thillainadesan T. Lisfranc fracture dislocation: a review of a commonly missed injury of the midfoot. Emerg Med J 2017; 34(1): 52-56. www.ncbi.nlm.nih.gov
- Saab M. Lisfranc fracture--dislocation: an easily overlooked injury in the emergency department. Eur J Emerg Med. 2005 Jun. 12(3):143-6. www.ncbi.nlm.nih.gov
- Dale JD, Ha AS, Chew FS. Update on talar fracture patterns: a large level I trauma center study. AJR Am J Roentgenol. 2013 Nov. 201(5):1087-92. www.ncbi.nlm.nih.gov
- Rammelt S, Zwipp H. Talar neck and body fractures. Injury 2009; 40(2): 120-35. www.ncbi.nlm.nih.gov
- Prayson MJ, Chen JL, Hampers D, et al. Baseline compartment pressure measurements in isolated lower extremity fractures without clinical compartment syndrome. J Trauma 2006; 60(5): 1037-40. www.ncbi.nlm.nih.gov
- Fetzer GB, Wright RW. Metatarsal shaft fractures and fractures of the proximal fifth metatarsal. Clin Sports Med. 2006 Jan. 25(1):139-50, x. www.ncbi.nlm.nih.gov
Autoren
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt