Informacje ogólne
Definicja
- Trądzik jest przewlekłą chorobą zapalną jednostek włosowo–łojowych, która dotyczy dużej grupy populacji nastolatków w krajach uprzemysłowionych.
- Jest to najczęściej występująca choroba dermatologiczna na świecie.
- Poniższy artykuł zasadniczo dotyczy trądziku pospolitego z jego trzema podtypami, trądzikiem zaskórnikowym, grudkowo–krostkowym i skupionym.
Trądzik pospolity – rodzaje trądziku1
- Trądzik zaskórnikowy: zaskórniki (niezapalne)
- Zwane także „wągrami” (wągry to larwy niektórych gatunków tasiemca) ze względu na dawne, ale błędne wyjaśnienie pochodzenia zmian trądzikowych od pasożytów.
- Zaskórniki białe (zamknięte)
- Rozszerzone mieszki włosowe wypełnione keratyną, sebum (łojem skórnym)i bakteriami, z zablokowanym ujściem mieszka włosowego.
- Zaskórniki czarne (otwarte)
- Rozszerzone mieszki włosowe wypełnione keratyną, sebum i bakteriami z dużym otwartym ujściem mieszka włosowego pokrytym czarną masą resztek skórnych.
- Trądzik grudkowo–krostkowy: z grudkami i
krostkamikrostami (zapalny)- Grudka: mały guzek, wyniosły w stosunku do otoczenia, o wzmożonej spoistości i średnicy do 5 mm.
- Krosta: wyniosła zmiana o różnej wielkości, zawierająca treść ropną.
- Trądzik skupiony: guzkowaty (zapalny)
- guzki o średnicy 5–10 mm
- grudy o średnicy >10 mm
- ropnie, częściowo zlewające się.
Epidemiologia
- Trądzik jest jedną z najczęstszych przyczyn konsultacji lekarskich (1,1%).
- Prawie 100% chorobowość wśród nastolatków w krajach zachodnich2
- W około 60% przypadków ma łagodny przebieg i nie wymaga leczenia, ewentualnie pielęgnacja skóry z wykorzystaniem preparatów dostępnych bez recepty.
- Szczyt występowania w wieku 14–18 lat.
- Nastolatki płci męskiej chorują częściej, a przebieg jest cięższy niż u nastolatków płci żeńskiej.
- W populacjach o przeważającej diecie paleolitycznej (bez mleka, bez zbóż, o niskiej zawartości cukru), takich jak mieszkańcy wysp Kitava w Papui–Nowej Gwinei, trądzik nie występuje nawet w okresie dojrzewania.3
Etiologia
- Przyczyny do dziś nie są dokładnie poznane.
- Trądzikowe zmiany skórne występują w okolicy jednostek łojowo–włosowych (mieszków włosowych mających gruczoły łojowe).
- Zlokalizowane
sięsą na twarzy, plecach i górnej części klatki piersiowej, w obszarach łojotokowych. - Obecne w nich gruczoły łojowe mają ujście dla sebum wzdłuż włosa na powierzchnię skóry.
- Zlokalizowane
- Głównymi czynnikami patogenetycznymi trądziku są: zwiększone wydzielanie łoju (łojotok), rogowacenie mieszkowe oraz okołomieszkowe stany zapalne.
- Działanie wyzwalające mają różne czynniki fizjologiczne i egzogenne, np. androgeny, czynniki wzrostu, takie jak insulinopodobny czynnik wzrostu IGF–1, mediatory neuroendokrynne, bakterie Cutibacterium acnes, leki i dieta zachodnia (pokarmy o wysokim indeksie glikemicznym, produkty mleczne).
- Trądzik u dorosłych kobiet może być spowodowany ogólnoustrojowymi zaburzeniami endokrynologicznymi (zespół policystycznych jajników, hiperandrogenizmem).
Patogeneza
Łojotok
- Sebum to fizjologicznie wytwarzany w gruczołach łojowych film ochronny dla skóry.
- Tworzy barierę antybakteryjną i hydrofobową.
- Androgeny wzmagają wzrost objętości łoju w miarę jego produkcji (zwiększona aktywność sebocytów).2
- Do innych modulatorów aktywności sebocytów należą m.in. IGF–1 lub neuropeptydy: hormon uwalniający kortykotropinę oraz alfa–melanokortyna.
- Skład lipidów łoju zmienia się pod wpływem androgenów i IGF–1, co w konsekwencji prowadzi do zwiększania się ilości prozapalnych kwasów tłuszczowych (sebum trądzikowe).
Rogowacenie mieszkowe
- U pacjentów z trądzikiem keratynocyty w chorych mieszkach włosowych intensywniej proliferują, a korneocyty mieszków włosowych częściej się sklejają, co oznacza, że nie są one już transportowane na powierzchnię skóry z przepływem łoju.
- Stymulatorami namnażania się keratynocytów w okolicy mieszków łojowych są przede wszystkim androgeny.2
- Biofilm powszechnie spotykanych bakterii Cutibacterium acnes prawdopodobnie również prowadzi do zwiększonej przyczepności korneocytów.
- Kanały ulegają zablokowaniu (hiperkeratoza retencyjna) i tworzą się zaskórniki.
Zapalenie okołomieszkowe
- Wolne kwasy oleinowe zawarte w sebum trądzikowym sprzyjają hiperkolonizacji skóry przez bakterie Cutibacterium acnes.
- Bakterie te nie są przyczyną trądziku, ale w znacznym stopniu przyczyniają się do nasilenia i utrzymania stanu zapalnego:
- Wiązanie z receptorem powierzchniowym leukocytów Toll–like 2 (TLR2) i tym samym aktywacja cytokin prozapalnych w granulocytach obojętnochłonnych.
- Indukcja uwalniania interleukin i interferonów z limfocytów T.
- Zwiększenie produkcji prozapalnych wolnych kwasów tłuszczowych poprzez tworzenie lipazy trójglicerydowej.
Czynniki predysponujące
- Badania rodzinnego występowania i badania bliźniąt dowodzą predyspozycji genetycznej.
- M.in. wskutek zwiększonej aktywności polimorfizmów IGF1 i receptorów androgenowych.
- Leki
- Androgeny, steroidy anaboliczne, progestageny o działaniu androgennym (np. pochodne 19–nortestosteronu), siarczan dehydroepiandosteronu (DHEA–S).
- Dieta
- Spożywanie szybko metabolizowanych węglowodanów powoduje hiperglikemię, stymulując w ten sposób wydzielanie insuliny i uwalnianie insulinopodobnego czynnika wzrostu (IGF–1).4-5
- IGF–1 jest uważany za wyzwalacz łojotoku i hiperkeratozy.
-
- Należy unikać tłuszczów nasyconych, zwłaszcza kwasu palmitynowego.4
- Działanie prozapalne.
- Ciemna czekolada może
zaostrzynasilić trądzik.6-7 - Istnieją doniesienia, że spożycie odtłuszczonego mleka wiąże się ze zwiększonym ryzykiem powstania trądziku u nastolatków, jednak nie stwierdzono związku trądziku z łączną ilością przyjmowanego mleka lub mleka pełnego.
58- Wykazano wysoki indeks glikemiczny produktów mlecznych, dlatego niektórzy autorzy podejrzewają zwiększoną transdukcję sygnału IGF1 wywoływaną przez te produkty i nie zalecają ich spożywania.
- Należy unikać tłuszczów nasyconych, zwłaszcza kwasu palmitynowego.4
Psychodermatologia
- Wywiad i diagnostyka
- Subiektywne odczucia pacjentów z trądzikiem nie korelują w żaden sposób z obiektywnym obrazem klinicznym.
- Pacjenci z trądzikiem często nie przestrzegają zaleceń lekarskich, dlatego w leczeniu należy uwzględnić koncepcję choroby i leczenia, jaką
mająsami przedstawiają (hipotezy laickie). - Pacjenci z trądzikiem często wykazują tendencje depresyjne i fobię społeczną, a wśród pacjentów z problemami skórnymi mają wyższy wskaźnik samobójstw, (zwłaszcza młodzież płci męskiej z trądzikiem skupionym), dlatego w diagnostyce należy brać pod uwagę
tendencjeobecnośćdepresyjneobjawów depresji. - We wszystkich postaciach trądziku często zaburzona jest zdolność pacjenta do radzenia sobie z chorobą oraz samoocena.
- Samodzielne drapanie trądzikowych zmian skórnych, głównie łagodnych (dawna nazwa: trądzik z wydrapania), jest obecnie kojarzone ze zjawiskiem patologicznego skubania skóry.
- Jest to kompulsywne zaburzenie zachowania związane z powtarzającym się drapaniem skóry, połączone z problemami interpersonalnymi i niską samooceną.
- Izotretynoina i trądzik
- Depresja oraz samobójstwa są częste u nastolatków i młodych dorosłych.
- Opisy przypadków wskazują na związek między podawaniem izotretynoiny a depresją i zwiększonym ryzykiem samobójstwa.
- Pacjentów leczonych izotretynoiną należy w pełni poinformować o konieczności natychmiastowego zgłaszania objawów depresji. Jeśli istnieje podejrzenie depresji, należy chorego skierować do psychiatry i odstawić lek.
- Psychoterapia
- Aspekty psychosomatyczne powinny być zawsze uwzględniane w razie podejrzenia występowania zaburzeń depresyjno–lękowych, zwłaszcza w odniesieniu do myśli samobójczych, dysmorfofobii, nieprzestrzegania zaleceń lekarskich oraz trudności w radzeniu sobie z chorobą. Obawy przed oszpeceniem mogą prowadzić do wycofania społecznego.
- W łagodzeniu problemów związanych z oszpeceniem i niskim poczuciem własnej wartości sprawdziły się zarówno pogłębione terapie psychologiczne, jak i behawioralne.
- W przypadku fobii społecznej udowodniono skuteczność programów zindywidualizowanych w postaci audiowizualnej informacji zwrotnej oraz treningu pewności siebie w ramach terapii behawioralnej.
- Leki psychotropowe
- Wskazanie do ich stosowania zależy od współistniejącego zaburzenia psychicznego.
- Może być konieczne leczenie skojarzone (leki przeciwdepresyjne i psychoterapia), szczególnie w przypadku epizodów depresyjnych o co najmniej umiarkowanym nasileniu lub dysmorfofobii.
ICD–10
- L70 Trądzik.
- L70.0 Trądzik zwykły.
- L70.1 Trądzik skupiony.
- L70.2 Trądzik ospowaty (Trądzik martwiczy prosówkowy).
- L70.3 Trądzik tropikalny.
- L70.4 Trądzik dziecięcy.
- L70.5 Trądzik z rozdrapania.
- L70.8 Inne postacie trądziku.
- L70.9 Trądzik, nieokreślony.
Diagnostyka
Kryteria diagnostyczne
- Charakterystyczne zaskórniki lub grudki o typowej lokalizacji (twarz, plecy, górna część klatki piersiowej) u osób w młodym wieku.
Diagnostyka różnicowa
- Trądzik różowaty
- Rumień twarzy i częste teleangiektazje, brak zaskórników.
- Działania niepożądane glikokortykosteroidów
- Często jako okołoustne zapalenie skóry z objawami trądzikopodobnymi.
- Zapalenie mieszków włosowych
- Wywołane przez bakterie Gram–ujemne; krosty lub guzki wokół ust lub nozdrzy.
- Zapalenie mieszków włosowych wywołane przez grzyby z rodzaju Malasezzia
- Wywołane przez drożdżaki, po długotrwałej antybiotykoterapii, w przypadku immunosupresji.
- Zespół policystycznych jajników
- Warto uwzględnić u dorosłych kobiet z trądzikiem.
- Trądzik z wydrapania (acne excoriée)
69- Bliznowata, podrażniona skóra twarzy u młodych dziewcząt z wcześniejszym trądzikiem pospolitym lub bez niego z powodu nadmiernego drapania przeważnie łagodnych postaci trądziku.
- Często w przypadku obciążenia psychicznego/autoagresji.
Wywiad lekarski
- Wykwity zwykle występują na twarzy, szyi, górnej części klatki piersiowej, plecach i ramionach.
- Pojawiają się od początku okresu dojrzewania.
Badanie fizykalne
- Aby właściwie udokumentować stopień nasilenia trądziku, a zwłaszcza przebieg leczenia, wymagana jest wystandaryzowana ocena kliniczna:
- Znormalizowane warunki oświetleniowe.
- Powtarzalny odcinek od ramienia do twarzy (około 40 cm).
- Ocena bez lupy.
- Ocena zmian przez tę samą osobę, jeśli to możliwe (szczególnie ważne w trakcie badań).
- Podczas badania skóra może być dotykana palcami, ale nie napinana.
- Podział wykwitów pierwotnych:
- Zmiany niezapalne
- zaskórniki zamknięte
- zaskórniki otwarte.
- Zmiany zapalne
- grudki (małe, <5 mm, stałe, wypukłe)
- krosty (część ropna musi być wyraźnie widoczna)
- guzki (o średnicy >5 i ≤10 mm)
- grudy (o średnicy >10 mm).
- Zmiany niezapalne
- Wykwity wtórne mają postać m.in. strupów lub blizn.
Trądzik ciężki
- Istnieją różne systemy ocen.
Ogólna klasyfikacja
- Trądzik łagodny
- trądzik zaskórnikowy.
- Trądzik średnio ciężki
- masywny trądzik zaskórnikowy.
- Trądzik ciężki
- trądzik skupiony.
Szczegółowa klasyfikacja
- W klasyfikacji Plewiga i Klingmana nasilenie podtypów trądziku zaskórnikowego i grudkowo–krostkowego można podzielić na cztery stopnie, w zależności od liczby zmian przypadających na połowę twarzy.
710 - Trądzik zaskórnikowy
- Stopień I: <10
- Stopień II: 10–25
- Stopień III: 26–50
- Stopień IV: >50.
- Trądzik grudkowo–krostkowy
- Stopień I: <10
- Stopień II: <20
- Stopień III: <30
- Stopień IV: >30.
Badania uzupełniające w praktyce lekarza rodzinnego
- Dodatkowe badania zwykle nie są konieczne.
Wskazania do skierowania do specjalisty
- Skierowanie do poradni dermatologicznej w celu oceny konieczności leczenia ogólnoustrojowego w przypadku:
- trądziku średnio ciężkiego i ciężkiego
- niewystarczającej odpowiedzi na leczenie miejscowe.
- Skierowanie do poradni endokrynologicznej w przypadku:
- Szybko postępującego, opornego na leczenie lub uporczywego trądziku.
- Bardzo wczesnego początku choroby w wieku dziecięcym.
811- Pytanie m.in. o zespół policystycznych jajników (PCOS) lub zespół adrenogenitalny.
- Skierowanie do poradni zdrowia psychicznego/psychologicznej:
- W przypadku silnego stresu psychicznego spowodowanego chorobą.
Leczenie
Cele leczenia
- Akceptowalne pod względem estetycznym wyniki i satysfakcja pacjentów.
- Zapobieganie tworzeniu się blizn.
Ogólne informacje o leczeniu
- Leczenie zależy od rodzaju trądziku, nasilenia, wieku pacjenta, rodzaju skóry i okoliczności towarzyszących (ciąża, chęć posiadania dzieci).
Zalecenia dla pacjentów
- Twarz o dużej potliwości należy oczyszczać rano, wieczorem i po wysiłku fizycznym środkiem myjącym o pH 5,5–7, aby usunąć sebum i zanieczyszczenia (brak wpływu na produkcję sebum).
- Nie należy drapać grudek i krost oraz nie próbować wyciskać ich zawartości, ponieważ może to pogorszyć stan zapalny i spowodować utworzenie się blizny.
- Zaskórniki można usunąć za pomocą zabiegu medycznego. Zaleca się, aby został on przeprowadzony pod nadzorem dermatologa.
- W niektórych przypadkach naturalne światło słoneczne może zmniejszyć trądzik.
- Uwaga: fototoksyczność tetracyklin!
- U pacjentów z cerą tłustą największe korzyści przynosi korzystanie z wodnych roztworów lub żeli, natomiast u osób z cerą suchą zaleca się stosowanie kremów, balsamów lub maści.
912 - Dieta bogata w szybko metabolizowane węglowodany, np. słodycze, a także duże ilości produktów zawierających nasycone kwasy tłuszczowe (fast food) i prawdopodobnie również produkty mleczne, sprzyjają rozwojowi zmian trądzikowych.4
- Próby tymczasowego odstawienia tych produktów spożywczych są w pełni uzasadnione.
- Nienasycone kwasy tłuszczowe, które występują przede wszystkim w rybach, mają działanie przeciwtrądzikowe.4
Farmakoterapia
Europejskie wytyczne na poziomie S3 w sprawie leczenia trądziku: farmakoterapia1013
- Na podstawie aktualnej wiedzy z badań klinicznych, opcje leczenia trądziku o różnym stopniu nasilenia podzielono na trzy stopnie rekomendacji (wysoki, średni, niski).
- Wysoki stopień rekomendacji:
- Trądzik grudkowo
- miejscowe stosowanie skojarzenia adapalenu i nadtlenku benzoilu lub
- miejscowe stosowanie klindamycyny i nadtlenku benzoilu w leczeniu skojarzonym.
- Ciężki trądzik grudkowo–krostkowy i trądzik torbielowaty
- izotretinoina stosowana ogólnoustrojowo, 0,3–0,5 mg/kg m.c.
- czas trwania leczenia wynosi co najmniej 6 miesięcy.
- Trądzik skupiony
- izotretynoina stosowana ogólnoustrojowo, ≥0,5 mg⁄kg m.c.
- czas trwania leczenia wynosi co najmniej 6 miesięcy.
- Trądzik grudkowo
- Brak badań uniemożliwia sformułowanie wysokiej jakości zaleceń dotyczących trądziku zaskórnikowego.
- Stosowanie miejscowych retinoidów jest rekomendowane w stopniu średnim.
- Lekiem z wyboru jest adapalen.
Leczenie w trakcie ciąży
- Stosowanie retinoidów (miejscowych i ogólnoustrojowych) oraz tetracykliny w czasie ciąży jest przeciwwskazane.
- Opcje leczenia:
- hormony o działaniu antyandrogennym
- ogólnoustrojowy antybiotyk (erytromycyna); do stosowania przez maksymalnie przez 3 miesiące
- preparat do stosowania miejscowego.
- Opcje leczenia:
Preparaty do stosowania miejscowego
- Nadtlenek benzoilu
- Działanie antybakteryjne i keratolityczne.
- Mechanizm działania: uwalnianie wolnych rodników tlenowych niszczących błony komórkowe bakterii; brak rozwoju oporności.
- Uwaga: działa wybielająco na tekstylia (np. poduszki; przy stosowaniu na noc należy położyć ręcznik na poduszce).
- Dawkowanie: żel 2,5–10% (większa dawka do stosowania poza twarzą w okolicy pleców i klatki piersiowej) 1–2 x na dobę.
- Skuteczność
1114 - wyższa skuteczność w monoterapii w porównaniu z placebo
- skuteczność porównywalna z adapalenem i klindamycyną.
- Miejscowe retinoidy (adapalen)
- Działanie komedolityczne (redukowanie zaskórników) i przeciwzapalne.
- Uwaga: działa drażniąco na skórę, prowadząc do rumienia.
- Przeciwwskazania: kobiety w wieku rozrodczym niestosujące skutecznej antykoncepcji, ciąża, karmienie piersią.
- Dawkowanie: krem/żel 0,1 % 1 x na dobę, wieczorem.
- Kwas azelainowy
- Działanie antybakteryjne i keratolityczne.
- Dawkowanie: krem/żel 15–20% 2 x na dobę.
- Miejscowo działające antybiotyki
- Dostępne 3 klasy: erytromycyna, klindamycyna, tetracyklina
i nadifloksacyna. - Działanie przeciwzapalne i przeciwbakteryjne.
- Jak najkrótszy czas stosowania.
- Zawsze w połączeniu z nadtlenkiem benzoilu, aby zapobiec oporności.
- Nigdy nie łączyć z ogólnoustrojowymi antybiotykami.
- Dostępne 3 klasy: erytromycyna, klindamycyna, tetracyklina
Leki stosowane ogólnoustrojowo
- Antybiotyki
- Preferowanym antybiotykiem ogólnoustrojowym powinna być doksycyklina.
1013 - Dawkowanie: 100 mg 2 x na dobę jako terapia indukcyjna i 100 mg 1 x na dobę jako terapia podtrzymująca.
- Uwaga: fototoksyczność, podrażnienie przełyku (przyjmować w pozycji stojącej)!
- Przeciwwskazania: ciąża, karmienie piersią.
- Maksymalny czas trwania leczenia: 3 miesiące.
- Długotrwałe stosowanie może prowadzić do selekcji spektrum drobnoustrojów na korzyść Gram–ujemnych patogenów wraz z rozwojem Gram–ujemnego zapalenia mieszków włosowych.
- Preferowanym antybiotykiem ogólnoustrojowym powinna być doksycyklina.
- Doustne środki antykoncepcyjne o działaniu antyandrogennym
- Doustne środki antykoncepcyjne z aktywnymi składnikami dienogestu i etynyloestradiolu zaleca się kobietom w leczeniu trądziku umiarkowanego.
- Ze względu na niejasne ryzyko wystąpienia żylnej choroby zakrzepowo-zatorowej Europejska Agencja Leków (EMA) ogranicza wskazania dla pacjentek, u których wcześniej stosowane miejscowo lub doustnie antybiotyki nie przynosiły efektów i które są zdecydowane stosować doustną antykoncepcję.
- Działanie obniżające poziom androgenów.
- Dodatkowo pełne działanie antykoncepcyjne.
- Efekty widoczne po upływie nawet kilku miesięcy.
- Doustne środki antykoncepcyjne z aktywnymi składnikami dienogestu i etynyloestradiolu zaleca się kobietom w leczeniu trądziku umiarkowanego.
- Izotretynoina
- Mechanizm działania: apoptoza sebocytów.
- Zalecenie stosowania izotretynoiny do stosowania ogólnoustrojowego należy dokładnie rozważyć ze względu na ryzyko wystąpienia działań niepożądanych.
- Po zakończeniu leczenia retinoidami ogólnoustrojowymi, około 40% pacjentów pozostaje wyleczonych. Częstość nawrotów waha się od 20 do 80%, w zależności od zastosowanej dawki.15-16
- Obecnie coraz częściej stosowana jest jako terapia alternatywna dla długotrwałej antybiotykoterapii ze względu na dobre efekty i obawy związane z opornością na antybiotyki.
- Działania niepożądane
- Izotretynoina ma działanie teratogenne – wymaga stosowania skutecznej metody antykoncepcji u dziewcząt i kobiet.
- Suchość skóry i błon śluzowych, rzadziej bóle mięśni i stawów.
- Działania niepożądane zwykle ustępują po odstawieniu leku.
- Istnieją doniesienia o możliwej zwiększonej zapadalności na wrzodziejące zapalenie jelita grubego związane z leczeniem izotretynoiną
1217, jednak inne badania tego nie potwierdzają.1318 - Mogą wystąpić psychiczne działania niepożądane, któ
ychrych przyczyna jest wciąż niejasna. Sam trądzik wiąże się również ze zwiększonym ryzykiem chorób psychicznych.1419
- Kontrola przebiegu choroby
- Należy sprawdzać stężenia aminotransferaz wątrobowych, trójglicerydów oraz cholesterolu we krwi:
- przed rozpoczęciem leczenia
- miesiąc po jego rozpoczęciu
- co 3 miesiące w trakcie leczenia
- po zakończeniu leczenia.
- Podczas leczenia i przez co najmniej 1 miesiąc po jego zakończeniu należy stosować skuteczną antykoncepcję.
- Należy sprawdzać stężenia aminotransferaz wątrobowych, trójglicerydów oraz cholesterolu we krwi:
- Metformina
- Badanie przeprowadzone na otyłych chłopcach/mężczyznach wykazało korzystny wpływ diety o niskim indeksie glikemicznym w połączeniu z metforminą na trądzik.
1520 - To podejście terapeutyczne wymaga jednak dalszych badań, zanim będzie można sformułować ogólne zalecenie.
- Badanie przeprowadzone na otyłych chłopcach/mężczyznach wykazało korzystny wpływ diety o niskim indeksie glikemicznym w połączeniu z metforminą na trądzik.
Leczenie laserowe/terapia fotodynamiczna
- Trudno jednoznacznie ocenić skuteczność laseroterapii trądziku zapalnego.
- Laseroterapia może być uzasadniona, gdy leczenie farmakologiczne nie przynosi pożądanego efektu; wyniki badań na ten temat są niespójne.21-22
- Zabiegi przeprowadza się zwykle 2 x w tygodniu przez 4–8 tygodni.
- Stosunek kosztów do korzyści wydaje się niekorzystny.
- Popularna wcześniej fototerapia UV nie jest obecnie często stosowana ze względu na niezadowalający stosunek korzyści do ryzyka.
Laktoferyna + cynk + witamina E
- W randomizowanym badaniu z grupą kontrolną przyjmowanie 100 mg laktoferyny, 11 j.m. witaminy E i 5 mg cynku w tabletkach 2 x na dobę spowodowało znaczną poprawę w łagodnym i umiarkowanym trądziku pospolitym.
1623
- Nie jest jasne, który ze składników miał wpływ na powodzenie terapii i w jakim stopniu.
Przebieg, powikłania i rokowanie
Przebieg
- Trądzik występuje zarówno u mężczyzn, jak i u kobiet w okresie dojrzewania i w większości przypadków zmniejsza się wraz z zakończeniem okresu dojrzewania.
- Przyczyną jest fizjologiczny spadek androgenów i czynnika wzrostu IGF–1 pod koniec okresu dojrzewania.
- Przebieg jest zmienny, od łagodnego trądziku z nielicznymi zaskórnikami do ciężkiego, bliznowaciejącego trądziku skupionego.
Powikłania
- Powstawanie torbieli/ropni.
- Zmiany pigmentacyjne
- Przebarwienia pozapalne występują szczególnie u osób o ciemnej karnacji i mogą utrzymywać się do 18 miesięcy, po czym ustępują samoistnie.
- W miejscowym leczeniu przebarwień pozapalnych można rozważyć leczenie kwasem azelainowym i retinoidami.
- Blizny
- Blizny potrądzikowe mogą być hipertroficzne lub hipotroficzne.
- Blizny hipertroficzne można leczyć doogniskowymi iniekcjami glikokortykosteroidów lub za pomocą krioterapii.
- Hipotroficzne blizny potrądzikowe należy leczyć w okresie uspokojenia, 12–24 miesięcy po zaprzestaniu leczenia trądziku. Dostępne możliwości leczenia nie zawsze są skuteczne: dermabrazja, peelingi chemiczne, zabiegi chirurgiczne i laseroterapia, w tym laser frakcyjny CO2 i laser YAG.
1724
- Problemy psychiczne
- Istnieje związek między nasileniem trądziku a niską samooceną, lękiem i depresją; może prowadzić do nieobecności w szkole i pracy. Skuteczne leczenie znacząco poprawia samopoczucie psychiczne.
1825 - Leczenie izotretynoiną związane jest ze zwiększonym ryzykiem samobójstwa, ale nie udokumentowano związku przyczynowo–skutkowego.
1926
Rokowanie
- Trudno przewidzieć rozwój choroby.
- U większości pacjentów ustępuje samoistnie po okresie dojrzewania, pozostawiając znaczne blizny u 2–7%.
- W 10% przypadków choroba utrzymuje się po 25. roku życia.
Kontrola przebiegu
- Często efekty leczenia widoczne są dopiero po 4–6 tygodniach.
- Pełen efekt często osiąga się dopiero po sześciu miesiącach.
- Po rozpoczęciu leczenia i po zmianie leku pacjenci powinni zgłosić się na wizytę kontrolną po około 3 miesiącach.
- W przypadku stosowania tetracyklin zaleca się przerwanie leczenia w okresie letnim oraz podczas przebywania w miejscach nasłonecznionych (fototoksyczność).
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
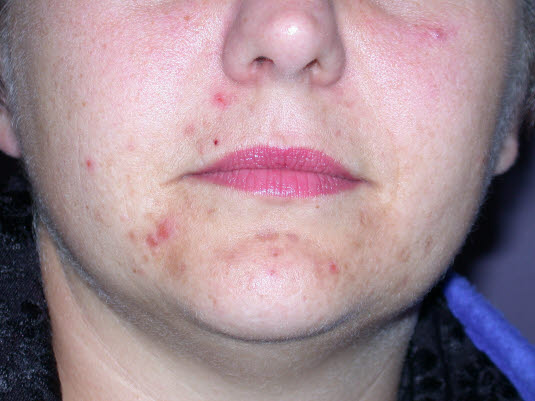
Trądzik z wydrapania
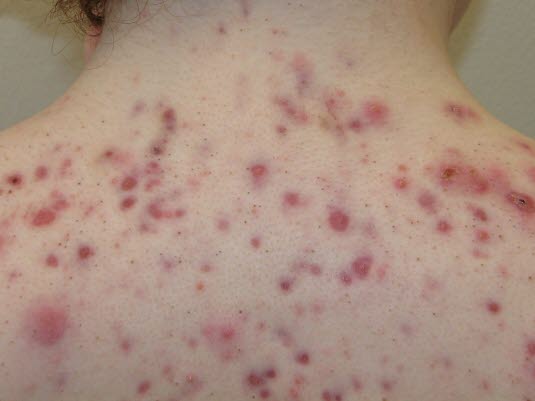
Trądzik, postać torbielowata
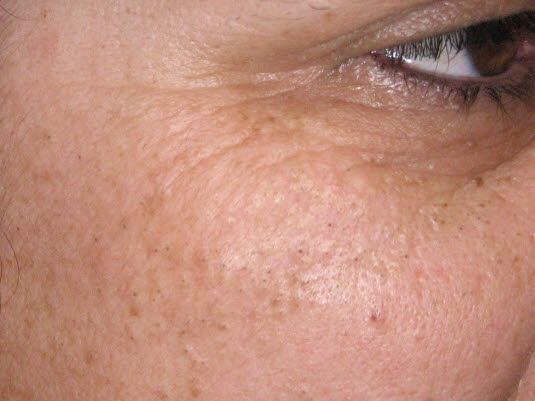
Zaskórniki otwarte
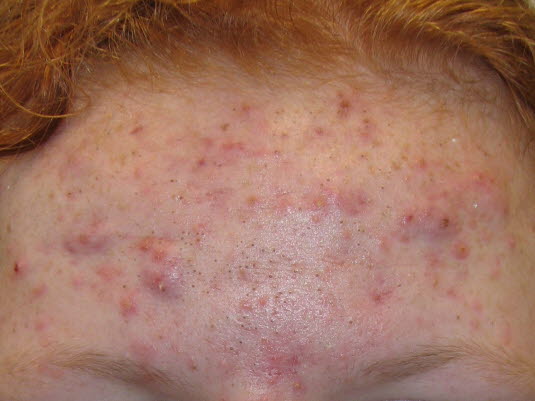
Makrozaskórniki
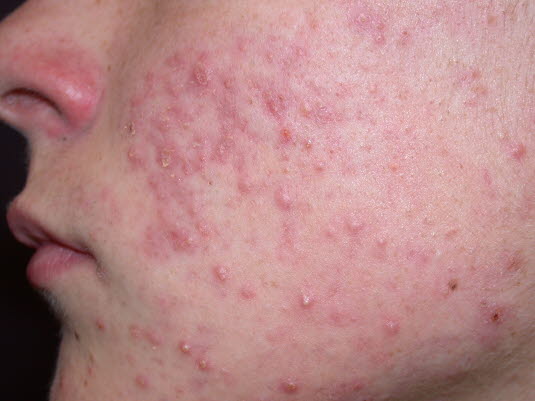
Trądzik grudkowo-krostkowy – umiarkowany
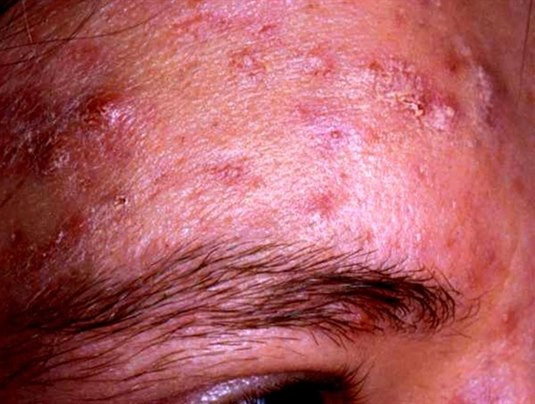
Trądzik grudkowo-krostkowy – umiarkowany do ciężkiego
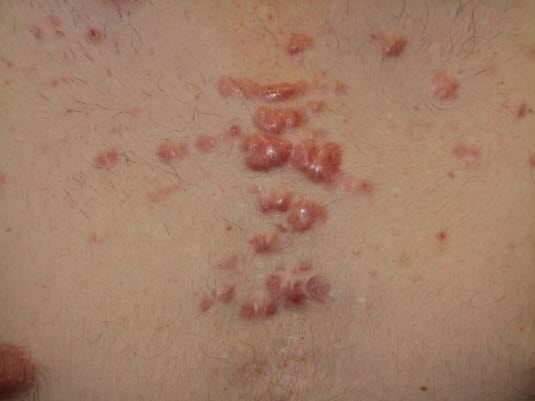
Blizny po trądziku, bliznowiec
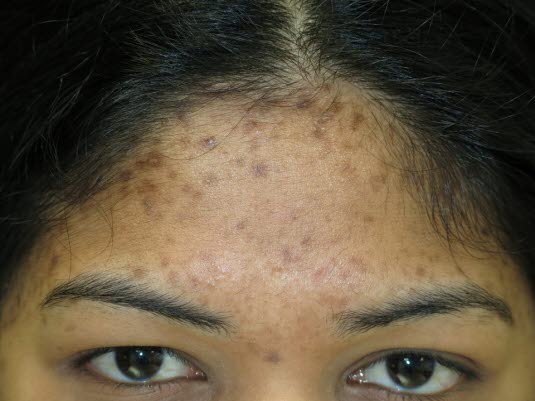
Hiperpigmentacja pozapalna
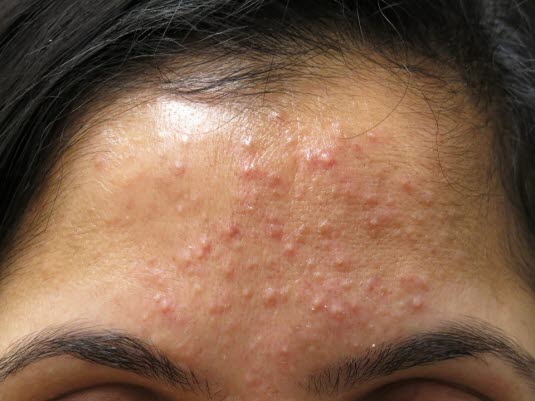
Trądzik grudkowo–krostkowy – łagodny do umiarkowanego
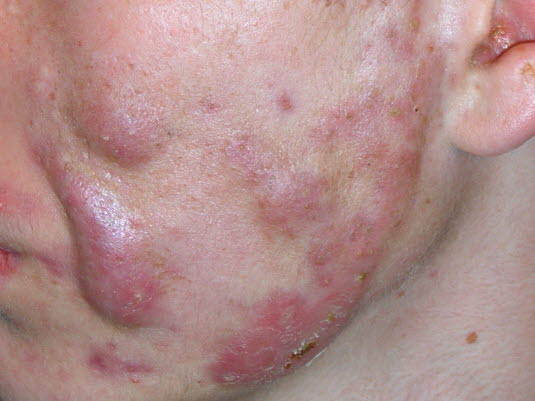
Trądzik grudkowo–cystowy
Źródła
Wytyczne
- Nast A., Dreno B., Bettoli V., Et al. European evidence-based S3‐guideline for the treatment of acne, stan na 2016 r., www.pubmed.gov
Piśmiennictwo
- Sutaria A.H., Masood S, Saleh H.M., et al. Acne Vulgaris, aktualizacja: 17.08.2023, In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing, styczeń 2023, ncbi.nlm.nih.gov
- Bolognia J.L., Schaffer J.V., Duncan K.O., Ko C.J. Acne Vulgaris. In: Dermatology Essentials, 29, 264-73, e3.
- Liao D.C. Management of acne, J Fam Pract 2003, 52: 43-51, PubMed
- Gollnick H.P., Zouboulis C.C.: Not all acne is acne vulgaris, Dtsch Arztebl Int 2014, 111: 301-12, www.aerzteblatt.de
- Melnik B. Dietary intervention in acne: Attenuation of increased mTORC1 signaling promoted by Western diet. Dermatoendocrinol, 2012, 4(1):20-32, www.tandfonline.com
- Melnik B.C. Linking diet to acne metabolomics, inflammation, and comedogenesis: an update, Clin Cosmet Investig Dermatol 2015, 8: 371-88, www.ncbi.nlm.nih.gov
- Bowe W.P., Joshi S.S., Shalita A.R. Diet and acne, J Am Acad Dermatol 2010, 63: 124-41, PubMed
- Vongraviopap S., Asawanonda P. Dark chocolate exacerbates acne, Int J Dermatol 2016, 55(5): 587-91, pubmed.ncbi.nlm.nih.gov
- Delost G.R., Delost M.E., Lloyd J. The impact of chocolate consumption on acne vulgaris in college students: A randomized crossover study, J Am Acad Dermatol 2016, 75(1): 220-2, pubmed.ncbi.nlm.nih.gov
- LaRosa C.L., Quach K.A., Koons K., et al. Consumption of dairy in teenagers with and without acne, J Am Acad Dermatol 2016, 75: 318, pmid:27241803, PubMed
- Nguyen T.V., Wong J.W., Koo J. Acne Excoriée, Clinical cases in psychocutaneous disease 2014, link.springer.com
- Plewig, G., Kligman, A.M. (1975). Classification of Acne Vulgaris, In: Acne. Springer, Berlin, Heidelberg, doi.org
- Maroñas-Jiménez L., Krakowski A.C. Pediatric Acne: Clinical Patterns and Pearls, Dermatol Clin, kwiecień 2016 r., 34(2): 195-202, PMID: 27015779, www.ncbi.nlm.nih.gov
- Asai Y., Baibergenova A., Dutil M., et al. Management of acne: Canadian clinical practice guideline, CMAJ 2015, DOI:10.1503/cmaj.140665, DOI
- Nast A., Dreno B., Bettoli V., et al. European evidence-based (S3) guideline for the treatment of acne - update 2016 - short version, J Eur Acad Dermatol Venereol 2016, 30(8): 1261-8, pubmed.ncbi.nlm.nih.gov
- Yang Z., Zhang Y., Lazic Mosler E., et al. Topical benzoyl peroxide for acne, Cochrane Database Syst Rev., 16.03.2020, 3:CD011154. doi: 10.1002/14651858.CD011154.pub2, (Systematic review), Pmid: 32175593, pubmed.ncbi.nlm.nih.gov
- Blasiak R.C., Stamey C.R., Burkhart C.N., et al. High-dose isotretinoin treatment and the rate of retrial, relapse, and adverse effects in patients with acne vulgaris, JAMA Dermatol 2013, 149: 1392, pmid:24173086, PubMed
- Azoulay L., Oraichi D., Bérard A. Isotretinoin therapy and the incidence of acne relapse: a nested case-control study, Br J Dermatol 2007, 157: 1240, pmid:17970803, PubMed
- Crockett S.D., Porter C.Q., Martin C.F., et al. Isotretinoin use and the risk of inflammatory bowel disease: a case-control study, Am J Gastroenterol 2010, PMID: 20354506, PubMed
- Racine A., Cuerq A., Bijon A., et al. Isotretinoin and Risk of Inflammatory Bowel Disease: A French Nationwide Study, Am J Gastroenterol, 18.02.2014, www.ncbi.nlm.nih.gov
- Jick S.S., Kremers H.M., Vasilakis-Scaramozza C. Isotretinoin use and risk of depression, psychotic symptoms, suicide, and attempted suicide, Arch Dermatol 2000, 136: 1231-6, PubMed
- Fabbrocini G., Izzo R., Faggiano A., et al. (2015), Low glycaemic diet and metformin therapy: a new approach in male subjects with acne resistant to common treatments, Clinical and Experimental Dermatology. doi: 10.1111/ced.12673, DOI
- Seaton E.D., Charakida A., Mouser P.E., Grace I., Clement R.M., Chu A.C. Pulsed-dye laser treatment for inflammatory acne vulgaris: randomised controlled trial, Lancet 2003, 362: 1347-52, PubMed
- Orringer J.S., Kang S., Hamilton T., et al. Treatment of acne vulgaris with a pulsed dye laser. A randomized controlled trial, JAMA 2004, 291: 2834-9, www.ncbi.nlm.nih.gov
- Chan H., Chan G., Santos J., et al. A randomized, double-blind, placebo-controlled trial to determine the efficacy and safety of lactoferrin with vitamin E and zinc as an oral therapy for mild to moderate acne vulgaris, Int J Dermatol 2017, 56(6): 686-90, pubmed.ncbi.nlm.nih.gov
- Gollnick H., Cunliffe W., Berson D. et al; Global Alliance to Improve Outcomes in Acne. Management of acne: a report from a Global Alliance to Improve Outcomes in Acne, J Am Acad Dermatol 2003, 49 (suppl): 1-37, www.ncbi.nlm.nih.gov
- Kaymak Y., Taner E., Taner Y. Comparison of depression, anxiety and life quality in acne vulgaris patients who were treated with either isotretinoin or topical agents, Int J Dermatol 2009, 48: 41-6, PubMed
- Sundström A., Alfredsson L., Sjölin-Forsberg G., et al. Association of suicide attempts with acne and treatment with isotretinoin: retrospective Swedish cohort study, BMJ 2010, 341: c5812, pubmed.ncbi.nlm.nih.gov
Bowe W.P., Joshi S.S., Shalita A.R. Diet and acne, J Am Acad Dermatol 2010, 63: 124-41,PubMedVongraviopap S., Asawanonda P. Dark chocolate exacerbates acne, Int J Dermatol 2016, 55(5): 587-91,pubmed.ncbi.nlm.nih.govDelost G.R., Delost M.E., Lloyd J. The impact of chocolate consumption on acne vulgaris in college students: A randomized crossover study, J Am Acad Dermatol 2016, 75(1): 220-2,pubmed.ncbi.nlm.nih.govBlasiak R.C., Stamey C.R., Burkhart C.N., et al. High-dose isotretinoin treatment and the rate of retrial, relapse, and adverse effects in patients with acne vulgaris, JAMA Dermatol 2013, 149: 1392, pmid:24173086,PubMedAzoulay L., Oraichi D., Bérard A. Isotretinoin therapy and the incidence of acne relapse: a nested case-control study, Br J Dermatol 2007, 157: 1240, pmid:17970803,PubMedSeaton E.D., Charakida A., Mouser P.E., Grace I., Clement R.M., Chu A.C. Pulsed-dye laser treatment for inflammatory acne vulgaris: randomised controlled trial, Lancet 2003, 362: 1347-52,PubMedOrringer J.S., Kang S., Hamilton T., et al. Treatment of acne vulgaris with a pulsed dye laser. A randomized controlled trial, JAMA 2004, 291: 2834-9,www.ncbi.nlm.nih.gov
Opracowanie
- Krzysztof Studziński (recenzent)
- Tomasz Tomasik (redaktor)
- Lino Witte (recenzent/redaktor)