Sygnały ostrzegawcze i niebezpieczne choroby wymagające leczenia
|
Sygnały ostrzegawcze |
Niebezpieczna choroba wymagająca leczenia |
|
Ostry deficyt neurologiczny Zaburzenia czucia, niedowłady |
Udar mózgu, krwotok wewnątrzczaszkowy |
|
Zawroty głowy |
Choroba Menière'a, ostre zapalenie błędnika, półpasiec uszny, nerwiak nerwu słuchowego, w przypadku oczopląsu: ostre uszkodzenie pnia mózgu lub móżdżku (udar mózgu), krwotok podpajęczynówkowy |
|
Uraz ucha (w tym uraz czaszkowo–mózgowy, uraz ciśnieniowy) z krwawieniem z ucha, zawrotami głowy |
Uszkodzenie ucha wewnętrznego i/lub środkowego oraz błony bębenkowej |
|
Wysypka skórna Pęcherzyki w przewodzie słuchowym |
Półpasiec uszny |
|
Perforacja błony bębenkowej, zakażenie, krwawienie |
Informacje ogólne
Definicja
- Upośledzenie lub utrata słuchu odnosi się do ograniczenia zdolności słyszenia z różnych powodów.
- Nasilenie ubytku słuchu (niedosłuch) jest zmienne i waha się od niewielkiego zaburzenia do całkowitej głuchoty.
- Objawy towarzyszące np. ból ucha, szumy uszne oraz zawroty głowy są zależne od przyczyny.
- W zależności od lokalizacji uszkodzenia, rozróżnia się:1
- Głuchota przewodzeniowa
- zaburzenia transmisji dźwięku w przewodzie słuchowym zewnętrznym i/lub uchu środkowym
- problem z przwodzeniem dżwięku do ucha wewnetrznego
- np. wysięk w jamie bębenkowej lub przewlekłe zapalenie ucha środkowego.
- Głuchota neurosensoryczna (czuciowo-nerwowa; odbiorcza)
- zaburzenia odbioru dźwięku z powodu uszkodzenia ucha wewnętrznego i/lub nerwu słuchowego
- problem w przekształcaniu mechanicznych bodźców dźwiękowych na sygnały elektryczne
- np. głuchota starcza lub uszkodzenia słuchu spowodowane hałasem.
- Centralny ubytek słuchu (w chorobach neurologicznych)
- Możliwe postacie mieszane.
- Głuchota przewodzeniowa
- Istnieje wiele przyczyn wrodzonego lub nabytego ubytku słuchu.
- Najczęstsze przyczyny przewlekłego ubytku słuchu: ubytek słuchu u osób starszych (głuchota starcza), uszkodzenia słuchu spowodowane hałasem oraz przewlekłe zapalenie ucha środkowego.
- Ubytek słuchu (ostry idiopatyczny czuciowo–nerwowy ubytek słuchu) odnosi się do nagłej, zwykle jednostronnej utraty słuchu, bez możliwej do zidentyfikowania przyczyny.
- W krajach uprzemysłowionych zaburzenia słuchu należą do najczęstszych chorób wpływających na jakość życia oraz działalność zawodową i społeczną.
- W większości przypadków możliwa jest skuteczna opieka i pomoc, np. za pomocą aparatów słuchowych lub implantów ślimakowych.
Epidemiologia
- Wzrost częstości występowania ubytków słuchu wraz z wiekiem.2
- Lekki ubytek słuchu:
- 6% u kobiet i 7% u mężczyzn w wieku 18–29 lat.
- 29% u kobiet i 34% u mężczyzn w wieku powyżej 65 lat.
- Lekki ubytek słuchu:
- Zaburzenia słuchu w dzieciństwie
- Tymczasowa głuchota przewodzeniowa (10–30% w pierwszych 3 latach życia).
- Ubytek słuchu coraz częściej stwierdza się u osób młodych.
- Również z powodu zachowań związanych z wypoczynkiem (narażenie na hałas).
- Zobacz także artykuł ubytek słuchu u dzieci.
- Ostry ubytku słuchu
- Częstość występowania: 160–400/100 000 rocznie.
- Szczyt częstotliwości około 50. roku życia.
Zagadnienia diagnostyczne
Stopień ubytku słuchu
- Siła fal dźwiękowych (poziom ciśnienia akustycznego) mierzona jest w decybelach (dB).
- Wzrost o 20 dB odpowiada 10–krotnemu wzrostowi ciśnienia akustycznego.
- Próg słyszalności: poziom ciśnienia akustycznego, który jest ledwie dostrzegalny.
- Próg słyszalności jest zależny od częstotliwości (najbardziej czuły przy 2–5 kHz).
- Specyficzny dla częstotliwości próg słyszalności można określić dla każdego ucha za pomocą testów słuchu.
- Przy zdrowym słuchu człowiek może odbierać dźwięki o częstotliwości 20–20 000 Hz.3
- Podczas mówienia częstotliwość wynosi od 500 do 4000 Hz.
- Normalny próg słuchu dla człowieka wynosi 0–20 dB.
- Stopień ciężkości ubytku słuchu według WHO na podstawie progu słyszenia w głównych częstotliwościach mowy (0,5–4 kHz):
- Słuch prawidłowy (0): próg słyszenia 25 dB i lepszy.
- Lekki ubytek słuchu (1): próg słyszenia 26–40 dB.
- Umiarkowany ubytek słuchu (2): próg słyszenia 41–60 dB.
- Głęboki ubytek słuchu (3): próg słyszenia 61–80 dB.
- Resztki słuchowe lub głuchota (4): próg słyszenia >81 dB.
Różnicowanie ubytków słuchu
- Pierwotne różnicowanie w zależności od lokalizacji zaburzeń:
- głuchota przewodzeniowa
- głuchota neurosensoryczna
- niedosłuch ośrodkowy (w przebiegu chorób neurologicznych).
- Dalsze różnicowanie zaburzeń słuchu:
- jednostronne lub dwustronne
- ostre lub powoli postępujące
- przejściowe lub trwałe
- wrodzone lub nabyte.
Głuchota przewodzeniowa
- Zaburzenia w obszarze struktur przewodzących dźwięk w przewodzie słuchowym zewnętrznym i/lub uchu środkowym.3
- Utrudnione przenoszenie dźwięku do płynów ucha wewnętrznego.
- Częstymi przyczynami są: niedrożność spowodowana obecnością woskowiny lub ciała obcego, perforacja błony bębenkowej, zapalenie ucha środkowego, otoskleroza, perlak, nowotwory lub zaburzenia łańcucha kosteczek słuchowych w wyniku urazu.
- U dzieci zaburzenia przewodzenia to najczęściej przejściowe zaburzenia słuchu (np. zaburzenia wentylacji ucha środkowego, niedrożność przewodu słuchowego zewnętrznego lub zapalenie ucha środkowego).
Głuchota neurosensoryczna
- Przeniesienie drgań perylimfy wywołanych przez dźwięk na impuls nerwowy odbywa się w narządzie Cortiego ucha wewnętrznego.
- Zaburzenia w obszarze ślimaka ucha wewnętrznego (utrata słuchu w uchu wewnętrznym) lub nerwu przedsionkowo–ślimakowego (VIII n. czaszkowy)3
- Ograniczenie przekazywania sygnałów dźwiękowych do mózgu.
- Odbiorczy ubytek słuchu: zajęcie ślimaka i nerwu słuchowego.
- Rodzaje ślimakowego ubytku słuchu (ubytek słuchu w uchu wewnętrznym):
- Ubytek słuchu w uchu wewnętrznym w zakresie wysokich dźwięków
- utrata funkcji zewnętrznych (ubytek słuchu do około 50 dB) i/lub wewnętrznych komórek rzęsatych/słuchowych (od ubytku słuchu około 60 dB).
- Ubytek słuchu w uchu wewnętrznym w zakresie niskich dźwięków
- często zmienny
- nadmiar endolimfy (wodniak ślimaka).
- Ubytek słuchu w uchu wewnętrznym w zakresie średnich dźwięków
- patogeneza słabo zbadana
- np. zaburzenia krążenia z niedotlenieniem narządu Cortiego.
- Pantonalny ubytek słuchu w uchu wewnętrznym
- np. spowodowany zaburzeniami krążenia w ślimaku.
- Głuchota lub ubytek słuchu w uchu wewnętrznym graniczący z głuchotą
- np. z powodu okluzji naczyniowej.
- Ubytek słuchu w uchu wewnętrznym w zakresie wysokich dźwięków
- Niedosłuch odbiorczy może być wrodzony lub nabyty.
- Np. spowodowany przez uszkodzenia spowodowane hałasem, substancje ototoksyczne lub infekcje ucha wewnętrznego.
- Centralny ubytek słuchu jest rzadszy.
- Zaburzenia spowodowane uszkodzeniem kory słuchowej.
- Np. przez guzy mózgu lub udar.
Utrata słuchu (ostry idiopatyczny czuciowo–nerwowy ubytek słuchu)
- Jednostka z ostrą, przeważnie jednostronną dysfunkcją ucha wewnętrznego z głuchotą neurosensoryczną.
- Etiologia i patogeneza są w dużej mierze niewyjaśnione.
- Patomechanizmy brane pod uwagę: zaburzenia naczyniowe, zakażenia, zaburzenia regulacji komórkowej.
Powód zgłoszenia do lekarza
Konsultacja
- Subiektywny ubytek słuchu.
- Zmniejszona zdolność rozumienia mowy
- Często po raz pierwszy w utrudnionych warunkach (np. szum w tle, kilka osób mówiących w tym samym czasie, odległość).
- Objawy towarzyszące.
- Zaburzenia słuchu zauważone w środowisku społecznym.
Konsekwencje ubytku słuchu4
- Ograniczenia w sferze prywatnej i zawodowej
- Przede wszystkim poprzez zaburzoną komunikację.
- Obniżenie jakości życia.
- Przetwarzanie poznawcze i zaburzenia funkcjonalne.
- Izolacja społeczna.
- Zmniejszona pewność siebie.
- Utrata indywidualnej niezależności.
- Depresja.
- Negatywny wpływ na przebieg innych chorób (geriatrycznych), np. demencja, ryzyko upadku.
Niebezpieczne choroby wymagające leczenia
- Niedosłuch/głuchota u dzieci z zaburzeniami rozwoju językowego.
- Postępujące, uleczalne choroby (np. otoskleroza).
- Choroby mózgu, choroby neurologiczne (np. guzy, udar).
- Konsekwencje zawodowe, społeczne i związane z jakością życia, którym można zapobiec dopasowując aparaty słuchowe.
ICD–10
- H90 Ubytek słuchu spowodowany głuchotą przewodzeniową lub sensoryczną.
- H90.0 Upośledzenie słuchu przewodzeniowe obustronne.
- H90.1 Upośledzenie słuchu przewodzeniowe jednostronne bez upośledzenia słuchu po stronie przeciwnej.
- H90.2 Upośledzenie słuchu przewodzeniowe, nieokreślone.
- H90.3 Upośledzenie słuchu czuciowo–nerwowe obustronne.
- H90.4 Upośledzenie słuchu czuciowo–nerwowe jednostronne bez upośledzenia słuchu po stronie przeciwnej.
- H90.5 Upośledzenie słuchu czuciowo–nerwowe, nieokreślone.
- H90.6 Upośledzenie słuchu mieszane przewodzeniowe i czuciowo–nerwowe obustronne.
- H90.7 Upośledzenie słuchu mieszane przewodzeniowe i czuciowo–nerwowe jednostronne bez upośledzenia słuchu po stronie przeciwnej.
- H90.8 Upośledzenie słuchu mieszane przewodzeniowe i czuciowo–nerwowe, nieokreślone.
- H91 Inne ubytki słuchu.
- H91.0 Upośledzenie słuchu ototoksyczne.
- H91.1 Głuchota starcza.
- H91.2 Idiopatyczne upośledzenie słuchu.
- H91.3 Głuchoniemota niesklasyfikowana gdzie indziej.
- H91.8 Inne określone postacie upośledzenia słuchu.
- H91.9 Ubytek słuchu, nieokreślony.
Diagnostyka różnicowa
Głuchota przewodzeniowa
Niedrożność przewodu słuchowego zewnętrznego
- Powszechna przyczyna głuchoty przewodzeniowej
- Oprócz ubytku słuchu może wystąpić uczucie ucisku, świąd, szum uszny.
- Zablokowanie przewodu słuchowego zewnętrznego przez:
- Terapia poprzez oczyszczenie przewodu słuchowego (płukanie uszu) lub usunięcie ciała obcego w inny sposób.
Zapalenie ucha zewnętrznego
- Ostre zapalenie przewodu słuchowego zewnętrznego
- Częste u dzieci i młodzieży, zwłaszcza po pływaniu.
- Objawy dyskomfortu z silnym bólem, świądem, wydzieliną z ucha (wyciek z ucha), zaczerwienieniem przewodu słuchowego i utratą/pogorszeniem słuchu.
- Leczenie objawowe (przeciwzapalne) i miejscowe (np. przeciwdrobnoustrojowe).
Surowicze zapalenie ucha środkowego
-
Nagromadzenie płynu w uchu środkowym (wysięk tympaniczny) bez objawów ostrej infekcji
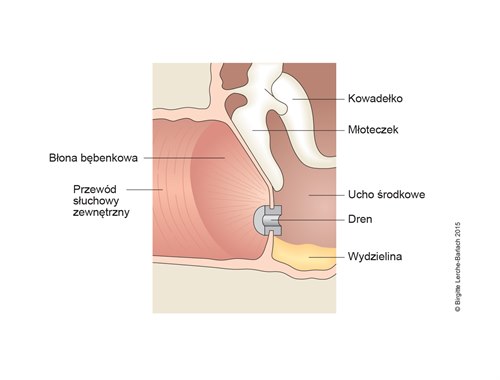 Ucho środkowe i błona bębenkowa z drenażem
Ucho środkowe i błona bębenkowa z drenażem- Może wystąpić po ostrym zapaleniu ucha środkowego lub w związku z innymi chorobami.
- W przypadku utrzymującej się niedrożności trąbki słuchowej, np. przez przerost migdałków („polipy”).
- Zwiększona częstość występowania w wadach rozwojowych podniebienia i trąbki słuchowej np. wady rozszczepowe lub trisomia 21.
- Dzieci chorują częściej ze względu na uwarunkowania anatomiczne i podatność na infekcje.
- U 10–30% dzieci w wieku od 1 do 3 lat występuje przejściowy wysięk w uchu środkowym z zaburzeniami przewodzenia.
- Objawy kliniczne
- Przeważnie tępe uczucie ucisku w uchu i często obustronna utrata słuchu.
- Ubytek słuchu w całym zakresie częstotliwości do 40 dB.
- Zazwyczaj brak bólu lub gorączki.
- Rozpoznanie stawiane na podstawie otoskopii, tympanometrii i audiometrii.
- Wysoki wskaźnik samoistnego wyleczenia się.
- Wstawianie drenów jako opcja leczenia.
Ostre zapalenie ucha środkowego (zapalenie ucha środkowego)
- Najczęstsza przyczyna przewodzeniowego ubytku słuchu u dzieci.5
- Objawy kliniczne:
- ból ucha, często po przeziębieniu
- stan ogólny nieznacznie pogorszony, ewentualnie gorączka.
- W przypadku perforacji błony bębenkowej ból początkowo ustępuje i pojawia się wydzielina ropna.
- Otoskopia wykazuje przekrwioną, wypukłą błonę bębenkową.
- W zależności od przebiegu, początkowo obserwacja lub antybiotykoterapia.
Przewlekłe zapalenie ucha środkowego
- Najczęstsza przyczyna trwałego, przewodzeniowego ubytku słuchu.
- Dwie postacie przewlekłego zapalenia ucha środkowego:
- Mezotympanalne (z ubytkiem centralnym) zapalenie ucha środkowego (przewlekły proces zapalny błony śluzowej)
- w razie potrzeby leczenie chirurgiczne (tympanoplastyka).
- Epitympanalne (z ubytkiem brzeżnym) zapalenie ucha środkowego (perlak, destrukcja kości)6
- Możliwe wystąpienie w kontekście pęknięcia błony bębenkowej lub zaburzeń wentylacji ucha środkowego.
- Objawami towarzyszącymi przy rozprzestrzenianiu się mogą być zawroty głowy, wydzielina z ucha (wyciek z ucha), a także niedowład twarzy.
- Wskazanie do zabiegu operacyjnego, niezależnie od wieku.
- Mezotympanalne (z ubytkiem centralnym) zapalenie ucha środkowego (przewlekły proces zapalny błony śluzowej)
- Ubytek słuchu różnego stopnia (30–60 dB)
- W obu przypadkach przez osłabienie, zniszczenie lub ograniczenie ruchomości błony bębenkowej i łańcucha kosteczek słuchowych.
- Zabieg chirurgiczny z usunięciem stanu zapalnego i rekonstrukcją łańcucha kosteczek słuchowych jako opcja leczenia.
- Alternatywnie kompensacja ubytku słuchu za pomocą aparatów słuchowych.
Pęknięcie błony bębenkowej
- Może mieć charakter urazowy (np. przedmiotem penetrującym) lub być powikłaniem zapalenia ucha środkowego.5
- W przypadku zranienia przez ciało obce często dochodzi do jednoczesnego uszkodzenia łańcucha kosteczek słuchowych.
- Jako leczenie zwykle wystarcza pokrycie perforacji.
- W przypadku większej perforacji konieczna może być tympanoplastyka.
Otoskleroza
- Choroba z procesami przebudowy kości i ograniczeniem ruchomości strzemiączka
- Prowadzi do postępującego niedosłuchu przewodzeniowego w zakresie niskich częstotliwości do 40 dB.
- Objawy: niebolesny, obustronny niedosłuch, narastający stopniowo, szumy uszne; błona bębenkowa najczęsciej prawidłowa.
- Najczęstsza przyczyna głuchoty przewodzeniowej u dorosłych bez wcześniejszej choroby ucha środkowego.5
- Terapia mikrochirurgiczna z wysokim wskaźnikiem powodzenia w przypadku utraty słuchu.
Inne przyczyny
- Zaburzenia wentylacji ucha środkowego.
- Wady rozwojowe przewodu słuchowego zewnętrznego
- np. atrezja lub mikrocja przewodu słuchowego (wada małżowiny usznej)5
- w przypadku obustronnej atrezji przewodu słuchowego zaopatrzenie w aparaty słuchowe na przewodnictwo kostne
- operacyjne otwarcie przewodu słuchowego najwcześniej od 5. roku życia.
- np. atrezja lub mikrocja przewodu słuchowego (wada małżowiny usznej)5
- Urazy ciśnieniowe
- wywołane nagłą, silną zmianą ciśnienia powietrza (np. nurkowanie, spadochroniarstwo) bez wyrównania ciśnienia przez przewód słuchowy5
- stopniowe zmiany (wspinaczka górska, podróż samolotem) również mogą prowadzić do dyskomfortu.
- Perlak (cholesteatoma)
- Niezłośliwa zmiana guzowata w uchu środkowym (masy nabłonka wielowarstwowego płaskiego)
- W wywiadzie: stopniowy początek niedosłuchu, wyciek z ucha, szumy uszne, uczucie ciała obcego, zburzenia równowagi, w późniejszym okresie ból
- Otoskopia: biała masa za błoną bębenkową, możliwa perforacja
- Badania dodatkowe: TK kości skroniowej
- Leczenie: wycięcie, często konieczna mastoidektomią i rekonstrukcją kosteczek słuchowych.
- Guzy przewodu słuchowego zewnętrznego.
- Urazowe uszkodzenia twarzy i głowy obejmujące przewód słuchowy.
Głuchota neurosensoryczna
Wrodzone zaburzenia słuchu
- Dziedziczne zaburzenia słuchu mogą występować jako część chorób syndromicznych (występujący w zespołach wad: 30%) lub niesyndromicznych (izolowany, jedyny objaw choroby: 70%).
- Niesyndromiczny dziedziczny ubytek słuchu często spowodowany mutacją w genie koneksyny (białko transbłonowe komórek rzęsatych).
- Należy wyróżnić przed–, około– lub poporodowe nabyte zaburzenia słuchu, często pochodzenia infekcyjnego, toksycznego lub urazowego.
- Częstość występowania wrodzonego czuciowo–nerwowego ubytku słuchu wynosi 1–2 na 1000 żywych urodzeń.5
- Objawy ubytku słuchu u dzieci:
- mniejsza ilość wydawanych dźwięków przez dziecko po wczesnym okresie intensywnego gaworzenia
- ograniczona zdolność do kontaktu
- brak reakcji na stymulację akustyczną
- nieleczony grozi zaburzeniem rozwoju języka i powaznym zaburzeniem mowy.
- Wczesne wykrywanie poprzez powszechne badania słuchu noworodków (universal newborn hearing screening – UNHS)
- wykorzystanie obiektywnych procedur audiometrycznych
- wykrywanie ubytków słuchu od 35 dB i odpowiednie leczenie
- w około 30% przypadków wrodzony niedosłuch postępuje w dzieciństwie, dlatego należy przeprowadzać regularne badania kontrolne.
- Wczesne leczenie interdyscyplinarne z odpowiednią opieką (np. implanty ślimakowe) oraz działania na rzecz rozwoju słuchu i języka.
Uszkodzenia spowodowane hałasem
- Narażenie na hałas w pracy i w czasie wolnym jest jedną z najczęstszych przyczyn nabytych zaburzeń słuchu.
- W ostatnim czasie coraz częściej wśród dzieci i młodzieży (zachowania w czasie wolnym).
- Ostra ekspozycja na hałas często prowadzi do tymczasowej utraty słuchu z szumami usznymi.
- Uraz akustyczny: krótka ekspozycja na dźwięk o bardzo wysokim poziomie (>140 dB).
- Uraz po eksplozji: dłuższy wzrost ciśnienia
- Często prowadzi do pęknięcia błony bębenkowej (połączona głuchota przewodzeniowa i neurosensoryczna).
- Przewlekłe narażenie na hałas prowadzi do postępującego ubytku słuchu w zakresie wysokich częstotliwości i ewentualnie szumów usznych (ubytek słuchu wywołany hałasem).
- Hałas powoduje mechaniczne uszkodzenia komórek rzęsatych w ślimaku.
- Czas trwania i natężenie hałasu mają decydujący wpływ na rozmiar uszkodzenia.
- Utrata słuchu spowodowana hałasem jest najczęściej rozpoznawaną chorobą zawodową (40%).
- Za rozpoznaniem przemawiają typowe wzorce w audiometrii:
- obustronny ubytek słuchu w najbardziej czułym zakresie słyszalności (3–6 kHz, tzw. obniżenie C5)
- utrata wysokich częstotliwości, przy długotrwałym narażeniu również zmniejszenie zdolności słyszenia w niskich częstotliwościach.
- Leczenie:
- wysoki wskaźnik samoistnej poprawy po ostrych uszkodzeniach słuchu spowodowanych hałasem
- leczenie przewlekłych uszkodzeń spowodowanych hałasem za pomocą aparatów słuchowych
- zapobieganie poprzez ochronę słuchu i unikanie narażenia na hałas.5
Głuchota starcza (utrata słuchu u osób starszych)
- Głuchota starcza - presbyacusis.
- Obustronny niedosłuch występujący od 5.–6. dekady życia.
- Dotyczy około 40% osób w wieku powyżej 65 lat.
- Przyczyną jest uszkodzenie ucha wewnętrznego, a zwłaszcza komórek rzęsatych w narządzie Cortiego.3
- Patogeneza wieloczynnikowa związana z fizjologicznymi procesami starzenia się (np. uszkodzenia mikronaczyń, inne zmiany inwolucyjnye aparatu słuchowego).
- Zmiany nie tylko w uchu wewnętrznym, ale w prawie wszystkich strukturach narządu słuchu.
- Ubytek słuchu zwykle obustronny i powoli postępujący3
- Na początku upośledzony jest zwłaszcza zakres wysokich częstotliwości, a tym samym różnicowanie różnych głosów.
- Możliwe towarzyszące dzwonienie w uszach (szum uszny) lub wrażliwość na hałas (nadwrażliwość słuchu).
- Objawowe leczenie ubytków słuchu poprzez odpowiednią opiekę
- Aparaty słuchowe lub implant ślimakowy w zależności od utraty rozumienia mowy.
Nagła utrata słuchu (ostry idiopatyczny czuciowo–nerwowy ubytek słuchu)
- Nagły jednostronny ubytek słuchu o nagłym początku, bez wyraźnej przyczyny8
- Tylko w rzadkich przypadkach jednoczesna, obustronna manifestacja.
- Ubytek słuchu różnego stopnia (aż do głuchoty).
- Etiologia nadal w dużej mierze niejasna.
- Brane są pod uwagę naczyniowe, infekcyjne i komórkowe mechanizmy uszkodzeń.
- Objawy kliniczne:
- nagły, zwykle jednostronny ubytek słuchu
- jednoczesne dzwonienie w uszach/szum uszny (do 85% przypadków) i obwodowe zawroty głowy (do 30%)
- upośledzenie słuchu kierunkowego
- ograniczenia w rozumieniu mowy
- nadwrażliwość na hałas
- uczucie ucisku w zajętym uchu.
- Rozpoznanie tylko po wykluczeniu innych obrazów klinicznych z ostrym ubytkiem słuchu.
- Utrata słuchu nie jest nagłym przypadkiem, który musi być natychmiast leczony.
- Diagnoza i leczenie zależą od:
- zakresu ubytku słuchu
- objawów towarzyszących
- wcześniejszych uszkodzeń
- subiektywnego dyskomfortu psychicznego.
- Jako terapia podstawowa zaleca się próbę leczenia systemowymi, wysokimi dawkami glikokortykosteroidów, może pozytywnie wpłynąć na odzyskanie słuchu.
- Diagnoza i leczenie zależą od:
- Wskaźniki samoistnego wyleczenia z całkowitą remisją u około 50% chorych.
- Rokowanie jest bardzo zmienne i zależy od stopnia zaawansowania ubytku słuchu.
- Korzystne rokowanie w przypadku łagodnych ubytków słuchu oraz ubytków słuchu w zakresie niskich lub średnich częstotliwości.
Choroba Menière'a
- Napady zawrotów głowy z towarzyszącymi objawami akustycznymi5
- Częstość występowania 5/10 000, najczęściej między 40. a 60. rokiem życia.
- Przyczyną choroby jest nadmiar endolimfy (wodniak ślimaka) w uchu wewnętrznym.5
- Dolegliwości kliniczne:
- Zawroty głowy, utrata słuchu, szum uszny, nudności, wymioty, skłonność do upadków i oczopląs.
- Charakterystyczne słuchowe objawy towarzyszące:
- uszkodzenie słuchu i szum uszny
- przed napadem ewentualnie ucisk w uchu lub zaburzenia słuchu (objawy będące zwiastunem choroby u 30%).
- Napady utrzymujące się przez kilka minut do godzin:
- nagły początek, a następnie stopniowa poprawa
- często powtarzające się ataki i powolna poprawa w ciągu 1 dnia do kilku dni.
- Badanie fizykalne i badania obrazowe nie wykazują nieprawidłowości.9
- Terapia w czasie napadu (leki przeciwwymiotne), w razie potrzeby profilaktyka lekami, np. z betahistyną.
Substancje ototoksyczne
- Leki:5
- Najczęściej ostry, toksyczny, odbiorczy ubytek słuchu.
- Leki ototoksyczne:
- antybiotyki np. aminoglikozydy
- leki przeciwgruźlicze, np. streptomycyna
- leki chemioterapeutyczne, np. cisplatyna
- leki moczopędne, np. furosemid
- leki antymalaryczne, np. chlorochina
- duże dawki salicylanów (odwracalny odbiorczy ubytek słuchu).5
- Narkotyki np. kokaina, heroina oraz używki, np. tytoń, alkohol.
- Narażenie zawodowe:
- metale ciężkie, np. rtęć, ołów, arsen
- rozpuszczalniki, np. benzeny
- związki fluoru, siarki i tetrachlorku węgla.
Nerwiak osłonkowy nerwu przedsionkowego
- Łagodny i zwykle wolno rosnący guz wywodzący się z komórek Schwanna (acoustic neuroma, vestibular schwannoma) nerwu przedsionkowo–ślimakowego (n. VIII).
- Najczęstszy guz w kącie mostowo–móżdżkowym i najczęstsza przyczyna neurosensorycznej utraty słuchu.
- Częstość występowania 1/100 000 rocznie.
- Najczęściej jednostronna manifestacja.
- Obustronne występowanie związane z nerwiakowłókniakowatością typu 2.
- Najczęstszy guz w kącie mostowo–móżdżkowym i najczęstsza przyczyna neurosensorycznej utraty słuchu.
- Objawy kliniczne:
- Początkowo bezobjawowe, w dalszym przebiegu postępujące zaburzenia słuchu, szum uszny, zawroty głowy oraz sporadycznie porażenie nerwu twarzowego.
- Ubytek słuchu głównie w zakresie wysokich częstotliwości z ograniczonym upośledzeniem rozróżniania mowy (95% pacjentów).5
- Potwierdzenie rozpoznania za pomocą badań obrazowych mózgu (RM ze środkiem kontrastowym).
- W razie potrzeby dalsza diagnostyka słuchu i równowagi.
- Strategie leczenia obejmują obserwację, radioterapię i zabiegi chirurgiczne.
Inne przyczyny
- Zakażenia:
- zapalenie błędnika: zapalenie w uchu wewnętrznym, które wpływa na słuch i równowagę.
- infekcja wirusowa (np. adenowirusy, półpasiec, świnka)
- zajęcie ucha wewnętrznego możliwe w zapaleniu ucha zewnętrznego związanego z grypą, zapaleniu opon mózgowych lub przewlekłym zapaleniu ucha środkowego
- zakażenia okołoporodowe (ryzyko uszkodzenia ucha wewnętrznego i trwałej utraty słuchu w przypadku cytomegalii, różyczki, świnki, odry, kiły, HIV, toksoplazmozy).5
- Urazowe uszkodzenie ucha wewnętrznego:
- np. w przypadku złamania podstawy czaszki.
- Guzy śródczaszkowe:
- np. w przypadku guzów mózgu lub guzów części skalistej kości skroniowej z uszkodzeniem nerwu słuchowego lub przewodu słuchowego.
- Przetoka perylimfatyczna
- połączenie między uchem wewnętrznym i środkowym w wyniku urazu (uraz ciśnieniowy), zakażenia, wady rozwojowej
- zawroty głowy i zaburzenia słuchu wywołane np. przez manewr Valsalvy.
- Zespół niskiego ciśnienia płynu mózgowo–rdzeniowego
- samoistnie lub jatrogennie po nakłuciu i pobraniu płynu mózgowo–rdzeniowego.
- Choroba ogólnoustrojowa
- choroby autoimmunologiczne np. ziarniniakowatość z zapaleniem naczyń
- stwardnienie rozsiane
- cukrzyca typu 1 lub cukrzyca typu 2
- niewydolność nerek wymagająca dializ
- choroby hematologiczne
- choroby układu krążenia (np. zaburzenia regulacji ciśnienia tętniczego)
- niedoczynność tarczycy
- niedobór witaminy B12.
- Funkcjonalne zaburzenia słuchu.
Wywiad lekarski
- Charakterystyka ubytku słuchu:
- stopień subiektywnego ubytku słuchu
- zajęte ucho (jednostronnie lub dwustronnie)
- początek i przebieg czasowy (ostry lub przewlekle postępujący)
- określony czynnik wywołujący (np. uszkodzenie spowodowane hałasem lub uraz).
- Skutki utraty słuchu:
- rozumienie mowy i upośledzenie mowy (zwłaszcza w trudnych warunkach akustycznych)
- ograniczenie słyszenia kierunkowego
- ograniczenia w codziennym życiu społecznym i zawodowym
- wywiad z osobami trzecimi: częste zadawanie pytań, zwiększanie głośności, zachowanie unikowe (wycofanie społeczne)
- u dzieci: rozwój językowy.
- Możliwe objawy towarzyszące:
- Wcześniejsze stany chorobowe lub choroby ogólnoustrojowe
- np. wcześniejsze zapalenie ucha środkowego lub cukrzyca typu 2.
- Przyjmowane leki
- np. antybiotyki ototoksyczne, chemioterapeutyki, diuretyki.
- Narażenie zawodowe na rozpuszczalniki, metale ciężkie lub hałas.
- Wywiad rodzinny.
- U dzieci przede wszystkim wywiad z rodzicami:
- podejrzenia rodziców dotyczące ubytku słuchu powinny być traktowane poważnie
- kwestionariusze dla rodziców oceniające rozwój przedjęzykowy i językowy.
Nagła utrata słuchu (ostry idiopatyczny czuciowo-nerwowy ubytek słuchu)
- Dolegliwości w większości jednostronne, tylko w wyjątkowych przypadkach dwustronne.
- Dolegliwości według częstości występowania:
- ostry subiektywny ubytek słuchu
- szum uszny
- uczucie ucisku w uchu
- zawroty głowy
- nadwrażliwość słuchowa/podwrażliwość słuchowa/dysakuzja
- mrowienie wokół małżowiny usznej (dysestezja okołouszna).
- Możliwe objawy towarzyszące:
- zaburzenia lękowe
- nieodpowiednie radzenie sobie z chorobą
- dalsze upośledzenia psychosomatyczne
- obniżenie jakości życia.
Badanie fizykalne
- Badanie ogólne:
- ogólne badanie fizykalne i parametry życiowe (ciśnienie tętnicze)
- badanie głowy i szyi
- ewentualnie orientacyjne badanie neurologiczne.
- Badanie ucha i otoskopia:
- oznaki urazu, zmiany skórne lub wydzielina z ucha (wysięk z ucha)
- ocena przewodu słuchowego zewnętrznego i błony bębenkowej
- w przypadku ostrego zapalenia ucha środkowego poszerzenie naczyn oraz przekrwiona, pogrubiona i wypukła błona bębenkowa, z ograniczoną ruchomością (w otoskopii pneumatycznej).
- Próba stroikowa:3
- Wykonanie obu testów z wibrującym kamertonem (256 lub 512 Hz).
- Próba Webera:3
- Umieścić pobudzony kamerton w linii środkowej czaszki lub czoła i zapytać pacjenta, gdzie odbierany jest dźwięk.
- Niedosłuch neurosensoryczny: lateralizacja w kierunku zdrowego ucha.
- Niedosłuch przewodzeniowy: lateralizacja w kierunku chorego ucha.
- Obustronny ubytek słuchu: niewielka wartość informacyjna.
- Próba Rinnego:3
- Pobudzony kamerton umieszcza się na wyrostku sutkowym (przewodnictwo kostne), a gdy dźwięk nie jest już słyszany przez pacjenta, umieszcza się go przed przewodem słuchowym (przewodnictwo powietrzne).
- Próba Rinnego dodatnia (przewodzenie powietrzem jest postrzegane jako lepsze): normalny słuch lub niedosłuch neurosensoryczny.
- Próba Rinnego ujemna (przewodnictwo kostne jest lepiej odbierane): wskazuje na niedosłuch przewodzeniowy.
- Zobacz też artykuł uszkodzenia spowodowane hałasem.
- Badanie orientacyjne słuchu3
- Np. testy szeptania i pocierania palcami lub testy słuchu online
- wada: przybliżone oszacowanie, niestandaryzowane.
- Przeprowadzenie testu szeptanego
- Sprawdzenie w odległości mniej więcej odpowiadającej długości ramienia; badający za pacjentem (poza polem widzenia) i z zakryciem niebadanego ucha.
- Szeptanie kombinacji 3 liter lub cyfr, które pacjenci powinni być w stanie powtórzyć przy normalnym słuchu.
- Np. testy szeptania i pocierania palcami lub testy słuchu online
Badania uzupełniające
- Niezbędna diagnostyka w przypadku ostrego idiopatycznego czuciowo–nerwowego ubytku słuchu (nagła utrata słuchu):
- pogłębiony wywiad ogólny i specjalistyczny
- stan laryngologiczny
- pomiar ciśnienia tętniczego
- mikrootoskopia ucha (obejrzenie narządu słuchu w powiększeniu)
- badanie słuchu (kamerton, audiogram dźwiękowy)
- tympanometria
- wstępne badanie przedsionkowe.
- W indywidualnych przypadkach przydatna jest dalsza diagnostyka.
- Np. emisja otoakustyczna (otoacustic emission – OAE), badania obrazowe, diagnostyka laboratoryjna, badania interdyscyplinarne (np. w zakresie neurologii, chorób wewnętrznych, ortopedii, genetyki).
W ramach podstawowej opieki zdrowotnej
- Badania laboratoryjne:
- Badania laboratoryjne mają zwykle drugorzędne znaczenie.
- Zastosowanie celowe, np. w przypadku podejrzenia przyczyny metabolicznej lub zakaźnej
- np. morfologia krwi, CRP, witamina B12, glukoza i TSH.
Diagnostyka specjalistyczna
- Badania laboratoryjne
- Stan laryngologiczny.
- Mikrootoskopia ucha.
- Tympanometria
- Ocena funkcji ucha środkowego.
- Obiektywne badanie pomocne w wykrywaniu wysięku w uchu środkowym.
- Audiometria
- Audiometria progu tonalnego
- wyznaczanie progu słyszenia dla przewodnictwa powietrznego i kostnego
- charakterystyka ubytku słuchu według częstotliwości w hercach (Hz) i według głośności dźwięku w decybelach (dB).
- Audiometria mowy
- sprawdzanie rozumienia mowy w zależności od natężenia dźwięku bez lub z hałasem w tle (np. jednosylabowy test słowny)
- w przypadku niedosłuchu przewodzeniowego poprawa rozumienia wraz ze wzrostem głośności (w przeciwieństwie do neurosensorycznego ubytku słuchu)
- również do oceny poprawy słuchu po leczeniu.
- Procedury ponadprogowe.
- Obiektywne procedury audiometryczne
- Procedury istotne dla diagnostyki, zwłaszcza u dzieci.
- Emisje otoakustyczne (OAE - otoacoustic emission )10
- pomiar własnych fal dźwiękowych/cichego sygnału akustycznego w kanale słuchowym ucha za pomocą bardzo czułego rejestratora
- ocena funkcji zewnętrznych komórek rzęsatych (zwykle zajętych głównie w głuchocie neurosensorycznej)
- stosowana jako automatyczna procedura w badaniach przesiewowych słuchu noworodków.
- Audiometria odpowiedzi elektrycznych (ERA - electric response audiometry)
- np. słuchowe potencjały wywołane z pnia mózgu (BERA)
- pomiar wczesnych słuchowych potencjałów wywołanych drogi słuchowej aż do pnia mózgu.
- Audiometria impedancyjna.
- Badania obrazowe
- Diagnostyka patologii w obrębie ślimaka, wyrostka sutkowatego i ucha środkowego, nerwu słuchowego, kąta mostowo–móżdżkowego i przewodu słuchowego
- np. guzy śródczaszkowe (w tym nerwiak akustyczny).
- Z reguły wykonuje się tomografię komputerową/cyfrową tomografię wolumetryczną oraz rezonans magnetyczny części skalistej kości skroniowej.
- Badania obrazowe niezbędne przed wszczepieniem implantu ślimakowego lub wszczepialnego aparatu słuchowego (np. tomografia komputerowa części skalistej kości skroniowej o wysokiej rozdzielczości).
- Diagnostyka patologii w obrębie ślimaka, wyrostka sutkowatego i ucha środkowego, nerwu słuchowego, kąta mostowo–móżdżkowego i przewodu słuchowego
- W razie potrzeby sprawdzenie i optymalizacja aparatów słuchowych.
- W razie potrzeby ocena psychologiczna i psychiatryczna.
- W razie potrzeby poradnictwo i diagnostyka genetyczna w przypadku wczesnodziecięcego niedosłuchu.
Działania i zalecenia
Wskazania do skierowania do specjalisty
- W przypadku uszkodzenia słuchu lub utraty słuchu należy zasięgnąć porady lekarza laryngologa.
- W przypadku specyficznych objawów towarzyszących, skierowanie do odpowiednich specjalistów (np. do neurologa w przypadku zawrotów głowy).
- W przypadku nagłego, wyraźnego lub szybko postępującego ubytku słuchu, skierowanie do poradni laryngologicznej.
Lista kontrolna dotycząca skierowania
Utrata słuchu
- Cel skierowania
- Diagnostyka? Leczenie? Inne?
- Wywiad lekarski
- Kiedy po raz pierwszy pojawiły się objawy? Ostry czy stopniowy ubytek słuchu? Rozwój? Narażenie na hałas?
- Dolegliwości obustronne czy jednostronne? Objawy towarzyszące: szum uszny, zawroty głowy, ból ucha, inne?
- Inne istotne choroby? Predyspozycje rodzinne?
- Przyjmowanie leków regularnie czy doraźnie; jakie leki?
- Wpływ na: kontakty społeczne, izolację, rozwój językowy u dzieci?
- Badanie fizykalne
- Objawy choroby ogólnoustrojowej?
- Otoskopia, badanie słuchu, test Webera i Rinne'go.
- Badania uzupełniające
- Stan laryngologiczny.
- Ewentualnie audiometria, tympanometria.
- Ewentualnie badanie obrazowe mózgu.
Wskazania do hospitalizacji
- Ostry. jednostronny lub obustronny poważny ubytek słuchu upośledzający komunikację lub całkowity ubytek słuchu.
- Postępująca utrata słuchu lub niewystarczające powodzenie leczenia ambulatoryjnego, jeśli możliwe są inne opcje leczenia stacjonarnego.
- Ostry ubytek słuchu z przeciwstronną głęboką utratą słuchu lub głuchotą.
- Zanik słuchu z obiektywnymi, towarzyszącymi objawami przedsionkowymi.
- Choroby współistniejące, o ciężkim przebiegu, np. współistniejące choroby internistyczne w zakresie układu sercowo–naczyniowego, metabolicznego, neurologicznego lub psychiatrycznego.
- Szczególne względy zawodowe (np. muzyk).
Leczenie
- Leczenie zależy od stopnia i przyczyny uszkodzenia lub utraty słuchu.1
- W wielu przypadkach możliwe jest leczenie przyczynowe (np. zakażenia, wysięk tympanalny, nerwiak akustyczny).
- Ewentualnie celem terapeutycznym jest rehabilitacja ubytku słuchu.
- W nieskomplikowanych przypadkach, w razie potrzeby leczenie przez lekarza POZ/rodzinnego:
- np. usunięcie woskowiny lub ciał obcych
- niepowikłane zapalenie ucha środkowego.
- Postępowanie chirurgiczne:1
- np. w przypadku chorób ucha środkowego, takich jak otoskleroza lub perlak.
- Udostępnianie aparatów słuchowych11
- Rehabilitacja trwałych ubytków słuchu (np. głuchota starcza) w celu poprawy lub przywrócenia zdolności słyszenia
- duża liczba dostępnych wariantów, np. urządzenia wewnątrzuszne lub zauszne oraz chirurgicznie wszczepiane aparaty słuchowe, zakotwiczone w kości
- prowadzi do poprawy jakości życia związanej ze zdrowiem.11
- Binauralne (dwuuszne) dopasowanie aparatów słuchowych jest standardem medycznym w większości przypadków.
- Wskazania do rehabilitacji słuchu przy użyciu aparatów słuchowych po przeprowadzeniu badania laryngologicznego, zgodnie z wytycznymi dotyczącymi aparatów i urządzeń pomocniczych.
- Dodatkowa laryngologiczna opinia lekarska o efektach opieki.
- Rehabilitacja trwałych ubytków słuchu (np. głuchota starcza) w celu poprawy lub przywrócenia zdolności słyszenia
- Wszczepienie implantów ślimakowych
- Implant do bezpośredniej stymulacji nerwu słuchowego (nerw przedsionkowo–ślimakowy, VIII) w przypadkach ciężkiego ubytku słuchu lub głuchoty
- Warunkiem koniecznym jest sprawność funkcjonalna nerwu słuchowego i przewodu słuchowego.
- Implant zwykle za uchem, pod skórą w łożu kostnym.
- Możliwe umiejscowienie jednostronne lub dwustronne (jednoczesne lub sekwencyjne).
- Wskazanie: ubytki słuchu z możliwością przewidzenia lepszego słyszenia i rozumienia mowy przy zastosowaniu implantów ślimakowych niż aparatów słuchowych.
- Starsi pacjenci odnoszą również korzyści w zakresie rozumienia mowy i jakości życia.
- Implantacja w wyspecjalizowanych ośrodkach z opieką interdyscyplinarną
- Następnie długoterminowa opieka przez odpowiednia placówkę, zapewniającą dostosowanie do indywidualnego rozwoju słuchu.
- Implant do bezpośredniej stymulacji nerwu słuchowego (nerw przedsionkowo–ślimakowy, VIII) w przypadkach ciężkiego ubytku słuchu lub głuchoty
Leczenie zaniku słuchu
- Leczenie zaniku słuchu prowadzone jest w trybie ambulatoryjnym lub stacjonarnym, w zależności od indywidualnego przypadku.
- Pierwotne leczenie ostrego idiopatycznego neurosensorycznego ubytku słuchu
- Systemowe, wysokodawkowe leczenie glikokortykosteroidami po rozważeniu ryzyka działań niepożądanych.
- Miejscowe leczenie glikokortykosteroidami podawanymi do jamy bębenkowej
- ewentualnie jako leczenie podstawowe (unikanie ogólnoustrojowych działań niepożądanych)
- w przypadku niewystarczającego powodzenia początkowego - leczenia systemowego.
- Obecnie brak rekomendacji dla:
- leków rozszerzających naczynia i reologicznych (np. roztwory zawierające hydroksyetyloskrobię – HES)
- oksygenacji hiperbarycznej
- terapii przeciwwirusowej.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Źródła
Piśmiennictwo
- Isaacson J.E., Vora N.M. Differential diagnosis and treatment of hearing loss, Am Fam Physician 2003, 68: 1125-32, PubMed
- Shargorodsky J., Curhan S.G., Curhan G.C., Eavey R. Change in prevalence of hearing loss in US adolescents, JAMA 2010, 304: 772-8, PubMed
- Bagai A., Thavendiranathan P., Detsky A.S. Does this patient have hearing impairment?, JAMA 2006, 295: 416-28, PubMed
- Dalton D.S., Cruickshanks K.J., Klein B.E., Klein R., Wiley T.L., Nondahl D.M. The impact of hearing loss on quality of life in older adults, Gerontologist 2003, 43: 661-8, PubMed
- Lasak J.M., Allen P., McVay T., Lewis D. Hearing loss: diagnosis and management, Prim Care, 03.2014, 41(1): 19-31, doi: 10.1016/j.pop.2013.10.003 Epub 18.11.2013, Review. PubMed PMID: 24439878, www.ncbi.nlm.nih.gov
- Dąbrowski P., Kruk-Zagajewska A., Bartkowiak Ł., et al. Postępowanie w przypadkach przewlekłego zapalenia ucha środkowego, Postępy w Chirurgii Głowy i Szyi 2011, 2: 52-5, www.termedia.pl
- Tomik J. Otoskleroza – rozpoznanie i postępowanie, Medycyna praktyczna, dostęp: 8.11.2023, www.mp.pl
- Stachler R.J., Chandrasekhar S.C., Archer S.M., et al. Clincial practice guideline: Sudden hearing loss, Otolaryngol Head Neck Surg 2012, 146: 1-35, oto.sagepub.com
- Basura G.J., Adams M.E., Monfared A., et al. Clinical Practice Guideline: Ménière’ Disease Executive Summary Otolaryngology-Head and Neck Surgery 2020, 162(4): 415-34, (oprac. pol. Szymajda A.) Wytyczne praktyki klinicznej: Podsumowanie dotyczące choroby Ménière'a, Medycyna praktyczna, dostęp: 8.11.2023, www.mp.pl
- Engdahl B., Tambs K., Borchgrevink H.M., Hoffman H.J. Otoacoustic emissions in the general adult population of Nord-Trøndelag, Norway: III. Relationships with pure-tone hearing thresholds, Int J Audiol 2005, 44: 15-23, PubMed
- Ferguson M.A., Kitterick P.T., Chong L.Y., Edmondson-Jones M., Barker F., Hoare D.J. Hearing aids for mild to moderate hearing loss in adults, Cochrane Database Syst Rev., 25.09.2017, 9:CD012023. doi: 10.1002/14651858.CD012023.pub2 Review. PubMed PMID: 28944461, www.ncbi.nlm.nih.gov
Opracowanie
- Tomasz Tomasik (recenzent/redaktor)
- Ewa Rudnicka - Drożak (recenzent)
- Jonas Klaus (recenzent/redaktor)
