Informacje ogólne
Definicja
- Choroba grzybicza stóp wywołana przez dermatofity.
- Najczęściej zajęte są podeszwy i przestrzenie między palcami stóp.1
Częstość występowania
- Grzybica stóp jest najczęstszą dermatofitozą.
- Współczynnik chorobowości wynosi 70%.2
Etiologia i patogeneza
- Grzyby wywołujące chorobę skóry są najczęściej klasyfikowane jako dermatofity. Wyróżnia się 3 rodzaje: Trichophyton, Epidermophyton i Microsporum.
- Patrz także artykuł zakażenia grzybicze skóry.
- Trichophyton rubrum jest najczęstszą przyczyną grzybicy stóp na całym świecie.1
- Najczęstszym miejscem zakażenia jest łazienka w internatach, obiektach sportowo–rekreacyjnych, sanatoriach, basenach.
- Pewną rolę odgrywają zakażenia przenoszone między współlokatorami (rodzina) oraz predyspozycje genetyczne.
- Zakażeniom sprzyjają pęknięcia i maceracja skóry, a także obecność innych chorób współistniejących, m.in.:
- przewlekła niewydolność żylna
- choroby tętnic obwodowych (peripheral artery disease – PAD)
- cukrzyca.
- Grzybica stóp może prowadzić do
zakażeniazajęcia paznokci (grzybicze zakażeniegrzybicąpaznokci) lub rozprzestrzenić się na inne części ciała.
Czynniki predysponujące
- Wilgoć i ciepło.
- Wiek.
- Płeć męska.
- Zaburzenia krążenia
- przewlekła niewydolność żylna
- choroba tętnic obwodowych (peripheral artery disease – PAD).
- Neuropatia obwodowa.
- Cukrzyca.
- Palenie tytoniu.
- Predyspozycje rodzinne.
- Noszenie ciasnego obuwia
(buty sportowe). - Pocenie się, np. podczas uprawiania aktywności fizycznej (stopa sportowca).2
ICD–10
- B35 Grzybica skóry.
- B35.3 Grzybica stóp.
Diagnostyka
Kryteria diagnostyczne
- Chorobę można zwykle rozpoznać na podstawie badania fizykalnego i charakterystycznego obrazu klinicznego.
- W celu uzyskania wiarygodnego rozpoznania, zwłaszcza przed rozpoczęciem leczenia ogólnoustrojowego, należy pobrać zeskrobiny do badania mikroskopowego i przygotować hodowlę.
Diagnostyka różnicowa
- Międzypalcowa postać łupieżu rumieniowego (typowy wygląd w świetle lampy Wooda).
- Łuszczyca (w typie mokasynowym).
- Potnica (przy tworzeniu się pęcherzyków).
- Alergiczny wyprysk kontaktowy.
- Kandydoza międzypalcowa u osób z obniżoną odpornością.
Wywiad lekarski
- Świąd stóp, łuszczenie się skóry, czasami z pogrubieniami i pęknięciami (rozpadlinami).
- Towarzyszący ból spowodowany pęknięciami skóry.
- Początek często między palcami.
- Maceracja skóry i nieprzyjemny zapach spowodowane nadkażeniami bakteryjnymi.
- Analiza czynników ryzyka:
- Ogólny stan zdrowia chorego z uwzględnieniem zwłaszcza takich schorzeń, jak: cukrzyca, choroby nerek i wątroby, przewlekła niewydolność żylna, atopia, a także stanu odporności organizmu i stosowanej w ostatnim czasie antybiotykoterapii lub leczenia immunosupresyjnego.
- Narażenia zawodowe na grzybice odzwierzęce (rolnicy, weterynarze, pracownicy laboratoriów) lub posiadanie zwierząt domowych.
- Narażenia środowiskowe (praca w kopalniach, przebywanie w warunkach internatowych lub koszarowych, częste korzystanie z obiektów sportowo-rekreacyjnych, pobyty sanatoryjne).3
Badanie fizykalne
- Postaci grzybicy stóp:
- Międzypalcowa
- zaczerwienienia, małe pęknięcia skóry i łuszczenie ze świądem.
- Typ mokasynowy
- drobne, suche złuszczanie na łagodnych do umiarkowanie rumieniowych i zapalnych zmianach na podeszwie stopy, rozprzestrzeniające się na całą stopę z tworzeniem grubych hiperkeratoz i bolesnych rozpadlin, szczególnie na piętach
- nasilona postać grzybicy stóp
- częsty u chorych z cukrzycą.
- Typ potnicowy (postać pęcherzykowa)
swędzące, mętnepęcherze ze świądem,któreodrywające się po wygojeniu, szczególnie w łuku stopy.
- Typ płaskonabłonkowy–hiperkeratotyczny (grzybica hiperkeratotyczno–rozpadlinowa)
- zajęte są głównie brzegi stóp, czubki palców i pięta; dobrze odgraniczone, ogniskowe, łuszczące się hiperkeratozy, ewent. z rozpadlinami.
- Typ skąpoobjawowy
- niewielkie zaczerwienienia przestrzeni między palcami stóp
- często współistnieje z zakażeniem
grzybicągrzybiczym paznokci - hiperkeratoza z drobnym blaszkowatym złuszczaniem na piętach i krawędziach stóp.
-
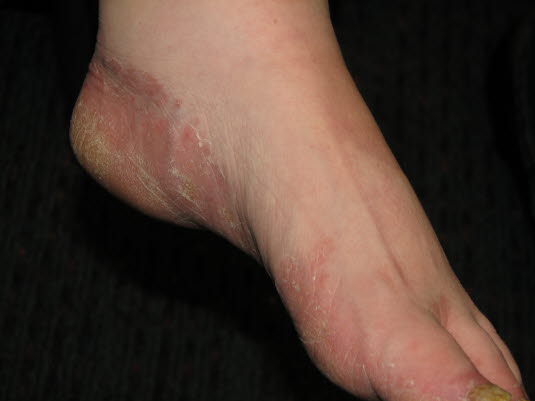 Typ mokasynowy grzybicy stóp
Typ mokasynowy grzybicy stóp
- Międzypalcowa
- Ocena innych objawów grzybicy, zwłaszcza paznokci
ustóp ipaznokcidłoni, pachwin i powierzchni dłoniowych.
Wskazania do skierowania do specjalisty
- W celu przeprowadzenia diagnostyki lub leczenia.
- Konieczne tylko w rzadkich przypadkach.
- W przypadku niepewnego rozpoznania.
- W razie niepowodzenia leczenia miejscowego.
- W celu potwierdzenia rozpoznania i określenia patogenu przed rozpoczęciem leczenia ogólnoustrojowego.
Badania w poradni dermatologicznej
- Pobranie próbek skóry do dalszych badań
- Energiczne pocieranie wacikiem do wymazów lub drapanie skrobakiem zajętych obszarów skóry.
- Badanie mikroskopowe zeskrobanej tkanki paznokcia przy użyciu wodorotlenku potasu na preparacie natywnym, za pomocą mikroskopu fluorescencyjnego lub określonych metod barwienia.
- Posiew na obecność grzybów: złoty standard identyfikacji patogenu (wada: wymagany dłuższy czas hodowli).
- Metody identyfikacji genetycznej oparte na PCR (szybszy wynik).
- W wątpliwych przypadkach: badanie histopatologiczne.
Leczenie
Cele leczenia
- Wyleczenie zakażenia grzybiczego.
- Zapobieganie nawrotom.
Ogólne informacje o leczeniu
- Grzybica stóp nie należy do chorób samoograniczających się, może rozprzestrzeniać się na inne części ciała i prowadzić do nadkażenia bakteryjnego, dlatego konieczne jest podjęcie leczenia.
- W większości przypadków leczenie miejscowe grzybicy stóp jest wystarczające.
- Leczenie miejscowe powinno być prowadzone długotrwale (3–4 tygodnie).
Leczenie farmakologiczne
Leki przeciwgrzybicze stosowane zewnętrznie (miejscowo)
- Leki przeciwgrzybicze skuteczne w zwalczaniu dermatofitów w leczeniu miejscowym to:
- imidazol, m.in. bifonazol (1 x dziennie), klotrimazol (2–3 x dziennie), ekonazol, mikonazol (1–2 x dziennie) oraz azotan sertakonazolu (2 x dziennie)
- cyklopiroksolamina (2 x dziennie)
- terbinafina (1 x dziennie)
- amorolfina (2 x dziennie)
tolnaftat (aktualnie niedostępny w Polsce).
- Zgodnie z dotychczas przeprowadzonymi badaniami, nie ma różnic w skuteczności między różnymi miejscowymi środkami przeciwgrzybiczymi.2
- Forma podawania
- W przypadku hiperkeratotycznej grzybicy stóp preferowane są leki przeciwgrzybicze w kremie lub maści.
- W przypadku zmacerowanej, erozyjnej postaci międzypalcowej, można korzystać z roztworów, aerozoli lub żeli.
- W silnie zapalnych postaciach grzybicy stóp można również początkowo, przez 5–7 dni, stosować kombinację leku przeciwgrzybiczego z glikokortykosteroidem.
- Np. jako preparat złożony: mikonazol z octanem fluprednidenu–21 (aktualnie niedostępny w Polsce).
- Aby uniknąć nawrotów, miejscowe leczenie grzybicy stóp powinno być kontynuowane przez 3–4 tygodnie po ustąpieniu objawów.
- Zgodnie z czasem regeneracji naskórka wynoszącym 28–30 dni.
- Ciąża i okres karmienia piersią: w leczeniu miejscowym preferowane są klotrimazol i mikonazol.
Leczenie ogólnoustrojowe
- Wskazania
- Pełnoobjawowe postaci choroby, zwłaszcza forma „mokasynowa”, z wyraźną hiperkeratotyczną grzybicą stóp.
- Towarzyszące zajęcie paznokci.
- Przewlekła grzybica stóp.
- Opcje leczenia
- Terbinafina doustnie, tabletki 250 mg 1 x dziennie przez co najmniej 2 tygodnie, w zależności od odpowiedzi na leczenie.4
- Nie należy podawać pacjentom z zaburzeniami czynności wątroby.
- Wzrost stężenia enzymów wątrobowych podczas stosowania terbinafiny jest wskazaniem do zaprzestania leczenia.
- W porównaniu z itrakonazolem, terbinafina była bardziej skuteczna w leczeniu grzybicy stóp.2
- Itrakonazol
- 100–200 mg na dobę przez 4 tygodnie, w zależności od odpowiedzi na leczenie.
- Ze względu na potencjalne działanie toksyczne, itrakonazol należy stosować maksymalnie przez 3 miesiące.
- W przypadku podwyższenia wartości parametrów wątroby lub istniejącym zaburzeniu funkcji wątroby, staranna ocena ryzyka i korzyści, ewentualnie monitorowanie stężenia enzymów wątrobowych.
- Flukonazol doustnie, 150 mg 1 x w tygodniu, do czasu wyleczenia.1
- Ostrożnie w przypadku zaburzeń funkcji wątroby!
- Terbinafina doustnie, tabletki 250 mg 1 x dziennie przez co najmniej 2 tygodnie, w zależności od odpowiedzi na leczenie.4
- Wybór leków, szczególnie w przypadku polipragmazji, powinien uwzględniać następujące czynniki:
- Możliwość interakcji
- Wszystkie ogólnoustrojowe imidazolowe leki przeciwgrzybicze powodują znaczne zahamowanie enzymów cytochromu P450 (szczególnie CYP3A4), co oznacza interakcje z wieloma lekami.
- Terbinafina prowadzi do hamowania CYP2D6, co oznacza również interakcje z innymi lekami.
- Lek przeciwgrzybiczy należy dobrać w zależności od rodzaju wywołujących chorobę patogenów.
- Możliwość interakcji
- Ciąża
- Ogólnoustrojowe leczenie przeciwgrzybicze należy stosować tylko wtedy, gdy istnieją wskazania i, w miarę możliwości, nie w I
.trymestrze ciąży. W każdym indywidualnym przypadku należy rozważyć, czy korzyść terapeutyczna dla matki przewyższa potencjalne ryzyko dla płodu. Dotyczy to itrakonazolu, flukonazolu i terbinafiny.
- Ogólnoustrojowe leczenie przeciwgrzybicze należy stosować tylko wtedy, gdy istnieją wskazania i, w miarę możliwości, nie w I
- Karmienie piersią
- Preferowanym ogólnoustrojowym lekiem przeciwgrzybiczym jest flukonazol, ale tylko wtedy, gdy jest to absolutnie konieczne.
- W przypadku wielokrotnego stosowania flukonazolu odradza się karmienie piersią.
- W okresie karmienia piersią nie zaleca się ogólnoustrojowego stosowania terbinafiny.
- Preferowanym ogólnoustrojowym lekiem przeciwgrzybiczym jest flukonazol, ale tylko wtedy, gdy jest to absolutnie konieczne.
Zapobieganie – zalecenia dla pacjentów
- Pacjenci z grzybicą stóp powinni nosić przewiewne obuwie i bawełniane skarpetki, które należy prać w temperaturze 60°C.
- Niedopasowane (uciskające) obuwie należy, w miarę możliwości, często zdejmować.
- Po kąpieli lub prysznicu należy dokładnie osuszyć przestrzenie między palcami.
- Aby uniknąć zakażenia innych osób, w łazienkach, na basenach i w pomieszczeniach sanitarnych należy nosić klapki kąpielowe.
- Profilaktycznie można stosować roztwory/aerozole lub proszki przeciwgrzybicze.
- Dezynfekcja lub zmiana obuwia w czasie leczenia może zmniejszyć ryzyko nawrotu.4
- Należy zwrócić pacjentowi uwagę na konieczność długotrwałego leczenia.
Przebieg, powikłania i rokowanie
Przebieg
- Grzybica stóp może rozprzestrzeniać się na inne obszary ciała.
Powikłania
- Nadkażenia bakteryjne, róża.
Rokowanie
- Zazwyczaj dobra odpowiedź na leczenie przeciwgrzybicze.
- Nawroty są częste i wymagają ponownego leczenia.2
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
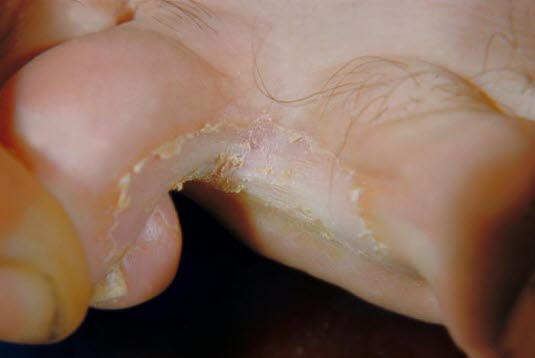
Międzypalcowa grzybica stóp

Typ mokasynowy grzybicy stóp
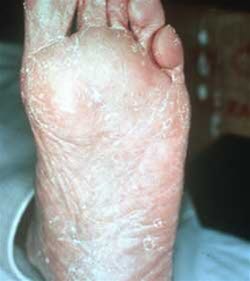
Grzybica stóp
Źródła
Piśmiennictwo
- Robbins C.M. Tinea pedis. Medscape, aktualizacja: 11.09.2020, emedicine.medscape.com
- Ward H., Parkes N., Smith C., Kluzek S., Pearson R. Consensus for the Treatment of Tinea Pedis: A Systematic Review of Randomised Controlled Trials. J Fungi (Basel), 29.03.2022, 8(4): 351, www.ncbi.nlm.nih.gov
- Maleszka R. et al. Leczenie powierzchownych zakażeń grzybiczych – rekomendacje ekspertów Sekcji Mikologicznej Polskiego Towarzystwa Dermatologicznego, Przegl Dermatol 2015, 102: 305-15, www.termedia.pl
- Tosti A. Dermatophyte infections. BMJ Best Practice, aktualizacja: 08.11.2022, bestpractice.bmj.com
Opracowanie
- Agnieszka Jankowska–Zduńczyk (recenzent)
- Tomasz Tomasik (redaktor)
- Franziska Jorda (recenzent/redaktor)