Informacje ogólne
Definicja
- Ból obręczy miednicy w czasie ciąży i/lub krótko po niej (PPGP - Pregnancy-related Pelvic Girdle Pain)
- Bóle pomiędzy tylnym grzebieniem biodrowym a dolnymi fałdami pośladkowymi, zwłaszcza w okolicy stawów krzyżowo-biodrowych, z możliwym promieniowaniem do grzbietowej części ud i czasami dodatkowym bólem w okolicy spojenia łonowego1
- Rozpoznanie przez wykluczenie: Nie można ustalić innej przyczyny bólu.
- Niektórzy autorzy rozróżniają przednią PPGP (ból w spojeniu) i tylną PPGP (ból w okolicy pośladkowej i krzyżowo-biodrowej).2
Częstość występowania
- Chorobowość w czasie ciąży: 44–50%3-4
Etiologia i patogeneza
- Wieloczynnikowa przyczyna z przyczynami mechanicznymi i hormonalnymi1
- Hormon relaksyna zwiększa luźność więzadeł w obszarze miednicy.
- Zwiększona ruchomość stawów lub niestabilność jest prawdopodobnie przyczyną bólu.3
Czynniki predysponujące1
- Historia bólu krzyża lub PPGP
- Nadwaga, otyłość
- Liczba dotychczasowych urodzeń
- Młody wiek
- Osoby z niskim poziomem wykształcenia
- Niski poziom aktywności przed ciążą
- Ciężka praca fizyczna
- Poprzedni uraz kręgosłupa
- stresem
- Depresja, zaburzenia lękowe
- Dodatni wywiad rodzinny4
ICD-10
- O26 Opieka położnicza z powodu stanów związanych głównie z ciążą.
Diagnostyka
Kryteria diagnostyczne
- Rozpoznanie kliniczne na podstawie wywiadu lekarskiego i
- Warunkiem koniecznym do postawienia diagnozy jest powtarzalność bólu lub zaburzenia czynnościowe poprzez specyficzne testy kliniczne i wykluczenie innych przyczyn bólu lędźwiowego.5
Rozpoznania różnicowe
- Miogeloza w okolicy pośladków i bioder
- Choroby stawu biodrowego, np. dysplazja stawu biodrowego
- Choroba Bechterewa
- Wypadnięcie krążka międzykręgowego w odcinku lędźwiowym
- Kręgozmyk
- Zakrzepica żył miednicy
Wywiad lekarski
- Typowe objawy1
- ból między grzbietową częścią miednicy a dolnymi fałdami pośladkowymi, często z naciskiem na obszar stawu krzyżowo-biodrowego.
- możliwe promieniowanie w stronę grzbietu ud lub pachwiny
- możliwy również ból brzuszny w okolicy spojenia
- początek zwykle w pierwszej połowie ciąży3
- wywołanie bólu lub nasilenie poprzez codzienne czynności, takie jak chodzenie, stanie, siedzenie i leżenie2
- Zapytania o czynniki ryzyka, m.in.:
- pozytywny wywiad rodzinny
- urazy
- Historia bólu krzyża lub PPGP
- duża aktywność zawodowa
- Choroby stawu biodrowego, np. dysplazja stawu biodrowego
- Objawy alarmowe dla bólu pleców, między innymi:
- długotrwałe stosowanie glikokortykoidów
- znana osteoporoza.
- urazy
- objawy B
- Upośledzenie w codziennych czynnościach lub w pracy?
- Dotychczasowa diagnostyka i terapia oraz powodzenie wcześniejszych środków terapeutycznych
Badanie fizykalne
- Informacje oparte są na europejskich wytycznych (uwaga: Status 2008, od tamtej pory nie aktualizowany!).5
- Wszystkie testy kliniczne są bardzo specyficzne, ale nie czułe.
- Dlatego też wszystkie testy powinny zostać przeprowadzone, jeśli to możliwe.
- Nie ma złotego standardu testu.
- Aktywny test unoszenia prostych nóg
- pacjentka w pozycji leżącej, nogi wyprostowane
- uniesienie pięt 20 cm nad podłogę bez zginania kolan.
- wynik dodatni: niezdolność lub poważne trudności z wykonaniem testu.
- Palpacja spojenia
- wynik dodatni: ucisk na spojenie, który utrzymuje się przez 5 sekund po usunięciu ucisku.
- Wywołanie bólu spojenia za pomocą zmodyfikowanego testu Trendelenburga
- Pacjentka stoi na jednej nodze.
- druga noga zgięta pod kątem 90 stopni w stawie biodrowym i kolanowym
- Wynik dodatni: ból w okolicy spojenia łonowego
- Test prowokacji bólu tylnej części miednicy
- pacjentka w
- staw biodrowy badanej strony zgięty pod kątem 90 stopni
- Badający wywiera lekki nacisk osiowy na staw kolanowy.
- Z drugiej strony badający unieruchamia miednicę po stronie przeciwnej, wywierając nacisk na kolec biodrowy przedni górny(spina iliaca anterior superior).
- wynik dodatni: wywołanie bólu w okolicy pośladkowej/biodrowej
- pacjentka w
- Test Patricka Fabera
- pacjentka w
- Noga przełożona na stronę badaną, zgięta i obrócona na zewnątrz tak, aby pięta opierała się na kolanie po przeciwnej stronie.
- Badający wywiera lekki nacisk na staw kolanowy w kierunku podłogi po stronie, która ma być badana.
- wynik dodatni: ból w okolicy stawu krzyżowo-biodrowego lub spojenia łonowego
- pacjentka w
- Test Gänslen
- pacjentka w
- Biodra i kolana są zgięte, a pacjentka przyciąga kolana rękami do klatki piersiowej.
- Pacjent przesuwa się w bok, aż jedna noga zwisa nad boczną krawędzią kanapy.
- Zwisająca noga jest wyprostowana w stawie biodrowym.
- Badający delikatnie uciska oba stawy kolanowe, tj. jeden staw biodrowy zostaje zgięty, a zwisający staw biodrowy wyprostowany.
- wynik dodatni: ból w okolicy stawu krzyżowo-biodrowego
- pacjentka w
- Badanie więzadła krzyżowo-biodrowego (procedura opisana dla pacjentek w ciąży)
- pacjentka w pozycji bocznej
- lekko zgięty staw biodrowy i kolanowy
- palpacja więzadła krzyżowo-biodrowego bezpośrednio poniżej tylnego górnego odcinka biodrowego kręgosłupa
- wynik dodatni: wrażliwość na nacisk utrzymująca się nawet 5 sekund po usunięciu nacisku.
Diagnostyczne badania różnicowe
- Sprawdzenie pDMS
- wykluczenie objawów korzeniowych
Pozostałe badania uzupełniające w gabinecie lekarza rodzinnego
- Zazwyczaj nie są konieczne.
- Badania laboratoryjne
- parametry stanu zapalnego przy podejrzeniu reumatoidalnego zapalenia stawów
- HLA-B27 przy podejrzeniu choroby Bechterewa
Diagnostyka u specjalisty
- Obrazowanie konieczne tylko do różnicowania diagnostyki różnicowej, np. np.
- przy podejrzeniu kręgozmyku: zdjęcie rentgenowskie kręgosłupa lędźwiowego
- przy podejrzeniu wypadnięcia krążka międzykręgowego w odcinku lędźwiowym: MRI kręgosłupa lędźwiowego
- przy podejrzeniu zapalenia stawów krzyżowo-biodrowych (sacroiliitis): RTG lub MRI stawów krzyżowo-biodrowych
- np. w przypadku zesztywniającego zapalenia stawów kręgosłupa lub łuszczycowego zapalenia stawów
- U pacjentek w ciąży wskazanie do wykonania zdjęć rentgenowskich jest uzasadnione tylko w wyjątkowych sytuacjach ze względu na ekspozycję na promieniowanie. MRI podczas ciąży tylko bez środka kontrastowego.
Wskazania do skierowania
- Jeśli ból nie ustąpi po porodzie, należy zgłosić się do ortopedy, aby wykluczyć diagnostykę różnicową układu mięśniowo-szkieletowego.
Leczenie
Cele terapii
- Złagodzenie bólu.
- Poprawa zdolności funkcjonalnych w życiu codziennym.
Ogólne informacje o leczeniu
- Leczenie zachowawcze jest terapią pierwszego wyboru.6
- Trening fizjoterapeutyczny nie może zapobiec wystąpieniu PPGP, ale regularna aktywność fizyczna znacznie zmniejsza liczbę dni chorobowych w czasie ciąży.7
- Pacjentki powinny być informowane o dobrych rokowaniach i najczęściej samoistnym ustępowaniu objawów po porodzie.5
Terapia zachowawcza
- Leki
- Paracetamol jako lek przeciwbólowy pierwszego wyboru, NLPZ drugiego wyboru5
- np. paracetamol 500 mg 1–1–1–1 lub ibuprofen 400
- uwaga: ibuprofen jest przeciwwskazany w 3. trymestrze ciąży (od 28. tygodnia ciąży)!
- np. paracetamol 500 mg 1–1–1–1 lub ibuprofen 400
- Paracetamol jako lek przeciwbólowy pierwszego wyboru, NLPZ drugiego wyboru5
- Fizjoterapia
- Terapia manualna
- prawdopodobnie niewielki pozytywny wpływ8
- akupunktura
- Wstrzyknięcia do więzadła krzyżowo-biodrowego12
- przezpochwowe wstrzyknięcie triamcynolonu i lidokainy
- znaczące zmniejszenie bólu w randomizowanym, kontrolowanym badaniu z udziałem 36 pacjentek z uporczywym bólem poporodowym
- Kule/wózek inwalidzki lub stabilizujący pas/gorset na miednicę
- tylko w wyjątkowych przypadkach silnego bólu w celu krótkotrwałej ulgi5
Leczenie chirurgiczne
- Ostateczny środek w przypadku dolegliwości opornych na leczenie przez długi czas (
>> 3 miesiące po porodzie).- Infiltracja diagnostyczna stawu krzyżowo-biodrowego jest zalecana przed rozważeniem chirurgicznego zespolenia stawu.5
Zapobieganie
- Regularna aktywność fizyczna przed ciążą i w jej trakcie13
- Unikanie otyłości przed i w trakcie ciąży14
- Wydaje się, że karmienie piersią przynosi niewielkie korzyści w zakresie powrotu do zdrowia po PPGP u kobiet z BMI ≥ 25 kg/m2
Przebieg, powikłania i rokowanie
Przebieg
- Ból zazwyczaj rozpoczyna się w pierwszej połowie ciąży i ustępuje samoistnie wkrótce po porodzie.3
Powikłania
- Kobiety z PPGP częściej cierpią na:15
- zaburzenia nastroju (depresja, lęk)
- zaburzenia snu
- obniżoną jakość życia
- zmniejszoną zdolność do wykonywania codziennych czynności
- Niektóre kobiety poruszają się o kulach lub na wózkach inwalidzkich.1
- niezdolność do pracy.1
Rokowanie
- Większość kobiet zgłasza spontaniczny powrót do zdrowia i brak objawów w ciągu 3 miesięcy od porodu.14
Informacje dla pacjentów
O czym należy poinformować pacjentki?
- PPGP jest nieszkodliwym stanem, który w większości przypadków ustępuje po zakończeniu ciąży.
- Ważne jest równomierne obciążanie nóg. Podczas noszenia ciężar powinien być rozłożony na obu ramionach, a najlepiej używać plecaka.
- Aktywność fizyczna nie powinna przekraczać progu bólu.
Ilustracje
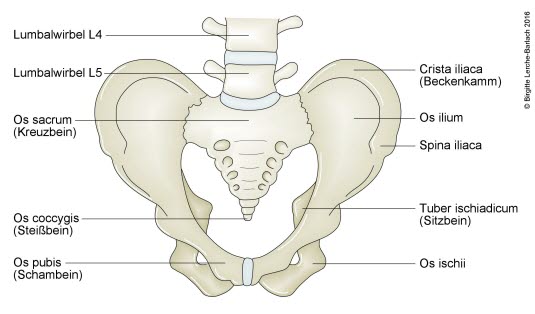
Miednica, normalna, rysunek
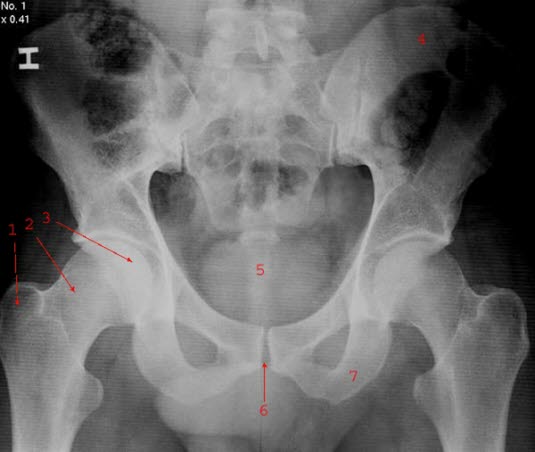
RTG miednicy 1) Trochanter major 2) Szyjka kości udowej 3) Nasadka kości udowej 4) Łopatka miednicy 5) Kość ogonowa 6) Spojenie 7) Tuber ischiadicum
Quellen
Literatur
- Wuytack F, Begley C, Daly D. Risk factors for pregnancy-related pelvic girdle pain: a scoping review. BMC Pregnancy and Childbirth 2020.
https://link.springer.com/article/10.1186/s12884-020-03442-5" href="https://link.springer.com/article/10.1186/s12884-020-03442-5" target="_blank">link.springer.com - Fagevik Olsen M, Elden H, Gutke A. Evaluation of self-administered tests for pelvic girdle pain in pregnancy. BMC Musculoskelet Disord 2014; 15: 138.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4005904/" href="https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4005904/" target="_blank">www.ncbi.nlm.nih.gov - Ahlqvist K, Bjelland EK, Pingel R, et al. The Association of Self-Reported Generalized Joint Hypermobility with pelvic girdle pain during pregnancy: a retrospective cohort study. BMC Musculoskeletal Disorders 2020.
https://link.springer.com/article/10.1186/s12891-020-03486-w" href="https://link.springer.com/article/10.1186/s12891-020-03486-w" target="_blank">link.springer.com - Ceprnja D, Chipchase L, Fahey P, et al. Prevalence and factors associated with pelvic girdle pain during pregnancy in Australian women. Spine 2021; 14: 944-49.
https://pubmed.ncbi.nlm.nih.gov/33492087/" href="https://pubmed.ncbi.nlm.nih.gov/33492087/" target="_blank">pubmed.ncbi.nlm.nih.gov - Vleeming A, Albert HB, Östgaard HC, Stuge B. European guidelines for the diagnosis and treatment of pelvic girdle pain. Eur Spine J 2008; 17: 794-819.
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=Eur Spine J [ta]+AND+17[vol]+AND+794[page]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=Eur Spine J [ta]+AND+17[vol]+AND+794[page]" target="_blank">PubMed - Shnaekel KL, Magann EF, Ahmadi S. Pubic Symphysis Rupture and Separation During Pregnancy. Obstet Gynecol Surv 2015; 70(11): 713-8. doi:10.1097/OGX.0000000000000247
http://dx.doi.org/10.1097/OGX.0000000000000247" href="http://dx.doi.org/10.1097/OGX.0000000000000247" target="_blank">DOI - Stafne SN, Salvesen KA, Romundstad PR, et al. Does regular exercise during pregnancy influence lumbopelvic pain? A randomized controlled trial. Acta Obstet Gynecol Scand 2012;91:552-9. doi: 10.1111/j.1600-0412.2012.01382.x
http://dx.doi.org/10.1111/j.1600-0412.2012.01382.x" href="http://dx.doi.org/10.1111/j.1600-0412.2012.01382.x" target="_blank">DOI - Liddle SD, Pennick V. Interventions for preventing and treating low-back and pelvic pain during pregnancy. Cochrane Database of Systematic Reviews 2015, Issue 9. Art. No.: CD001139. DOI: 10.1002/14651858.CD001139.pub4. DOI
- Elden H. Treatment modalities for pelvic girdle pain in pregnant women (doctorate). The Institute for Clinical Sciences, Sahlgrenska Academy, Göteborg University, Göteborg, Sweden, 2008.
https://gupea.ub.gu.se/handle/2077/9882" href="https://gupea.ub.gu.se/handle/2077/9882" target="_blank">gupea.ub.gu.se - Stuge B, Laerum E, Kirkesola G, Vøllestad N. The efficacy of a treatment program focusing on specific stabilizing exercises for pelvic girdle pain after pregnancy: a randomized controlled trial. Spine (Phila Pa 1976) 2004; 29: 351-9. pmid:15094530 PubMed
- Elden H, Ladfors L, Olsen MF, Ostgaard HC, Hagberg H. Effects of acupuncture and stabilizing exercises as adjunct to standard treatment in pregnant women with pelvic girdle pain: randomised single blind controlled trial. BMJ 2005; 330: 761.
https://pubmed.ncbi.nlm.nih.gov/15778231/" href="https://pubmed.ncbi.nlm.nih.gov/15778231/" target="_blank">pubmed.ncbi.nlm.nih.gov - Torstensson T, Lindgren A, Kristiansson P. Corticosteroid injection treatment to the ischiadic spine reduced pain in women with long-lasting sacral low back pain with onset during pregnancy: a randomized, double blind, controlled trial. Spine 2009; 34: 2254-8.
https://pubmed.ncbi.nlm.nih.gov/19934804/" href="https://pubmed.ncbi.nlm.nih.gov/19934804/" target="_blank">pubmed.ncbi.nlm.nih.gov - Owe KM, Bjelland EK, Stuge B, et al. Exercise level before pregnancy and engaging in high-impact sports reduce the risk of pelvic girdle pain: a population-based cohort study of 39 184 women. Br J Sports Med 2015. doi:10.1136/bjsports-2015-094921 DOI
- Wiezer M, Hage-Fransen MAH, Otto A, et al. Risk factors for pelvic girdle pain postpartum and pregnancy related low back pain postpartum; a systematic review and meta-analysis. Musculoskeletal Science and Practice 2020.
https://www.sciencedirect.com/science/article/abs/pii/S2468781219304515" href="https://www.sciencedirect.com/science/article/abs/pii/S2468781219304515" target="_blank">www.sciencedirect.com - Ceprnja D, Chipchase L, Liamputtong P, et al. “This is hard to cope with”: the lived experience and coping strategies adopted amongst Australian women with pelvic girdle pain in pregnancy. MC Pregnancy and Childbirth 2022.
https://bmcpregnancychildbirth.biomedcentral.com/articles/10.1186/s12884-022-04426-3" href="https://bmcpregnancychildbirth.biomedcentral.com/articles/10.1186/s12884-022-04426-3" target="_blank">bmcpregnancychildbirth.biomedcentral.com - Bjelland E, Owe K, Stuge B, et al. Breastfeeding and pelvic girdle pain: a follow-up study of 10 603 women 18 months after delivery. BJOG 2014.
https://pubmed.ncbi.nlm.nih.gov/25327939/" href="https://pubmed.ncbi.nlm.nih.gov/25327939/" target="_blank">pubmed.ncbi.nlm.nih.gov
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung Allgemeinmedizin, Münster