Informacje ogólne
Definicja
- Zapalenie powierzchownych naczyń limfatycznych
- Do potencjalnych patogenów należą bakterie, prątki, wirusy, grzyby, pasożyty i inne szkodliwe czynniki (jady owadów, środki chemoterapeutyczne powodujące wynaczynienia).
- Rany powierzchowne są częstymi wrotami zakażenia.
- Zapaleniu naczyń chłonnych często towarzyszy reaktywne powiększenie drenujących węzłów chłonnych (zapalenie węzłów chłonnych).
Częstość występowania
- Częste powikłanie infekcji dystalnych części kończyn.
- Częste występowanie w uszkodzonych naczyniach limfatycznych, np. po przebytej radioterapii lub zabiegach chirurgicznych lub w przypadku zaburzeń przepływu limfy spowodowanych przez guzy lub blizny1
Etiologia i patogeneza
- Zapalenie naczyń chłonnych zwykle jest następstwem rany lub innej zmiany skórnej, przez którą patogen dostaje się i rozprzestrzenia w układzie limfatycznym.
- Do rozwoju zapalenia naczyń chłonnych predysponują wrodzone lub nabyte wady zastawek naczyń limfatycznych1.
Ostre zapalenie naczyń chłonnych1
- Najczęstszym patogenem jest paciorkowiec typu A (Strepptococcus pyogenes), rzadziej gronkowiec złocisty (Staphylococcus aureus).
- W przypadku immunosupresji patogenem są również bakterie Gram-ujemne.
- Zakażenia bakterią typu Pasteurella multocida i typu Bartonella henselae mogą wystąpić po ugryzieniach przez zwierzęta (koty, psy).
- Zakażenie bakterią typu Erysipelothrix wskutek kontaktu z rybami może mieć postać infekcji odzwierzęcej.
- Możliwe przyczyny niezakaźne obejmują nadmierną, miejscową reakcję na ukąszenie owada lub wynaczynienie środka chemioterapeutycznego.
Przewlekłe zapalenie naczyń chłonnych
- W przypadku nawracającego zapalenia naczyń chłonnych lub przewlekłego przebiegu, zarastanie naczyń limfatycznych powoduje obrzęk limfatyczny, który z kolei sprzyja rozwojowi nowego zapalenia naczyń chłonnych.
- Zabiegi chirurgiczne, zwłaszcza nowotworów, mogą powodować uszkodzenie naczyń limfatycznych. Ponadto usuwane są również dotknięte węzły chłonne, co również prowadzi do zatoru limfatycznego.
Guzkowe zapalenie naczyń chłonnych1
- Są to bolesne lub bezbolesne guzowate obrzęki podskórne powstałe wzdłuż naczyń limfatycznych.
- Zmiany mogą się owrzodzić i prowadzić do lokalnej limfadenopatii.
- Do grupy patogenów należą m.in.: grzyby z rodzaju Sporothrix schenckii, bakterie z rodzaju Nocardia brasiliensis, Mycobacterium marinum, Leishmania i Francisella tularensis.
Nowotworowe zapalenia naczyń chłonnych (Lymphangiosis carcinomatosa)
- Powierzchniowe rozprzestrzenianie się nowotworu wskutek wzrostu guza wewnątrz układu limfatycznego z towarzyszącą reakcją zapalną, głównie w przypadku raka piersi
- Inne jednostki nowotworowe, które występują częściej w związku z wewnątrzpłucnym rozsiewem nowotworowym drogą naczyń chłonnych (Lymphangiosis carcinomatosa) to: rak żołądka, rak płuc, rak gruczołu krokowego, rak odbytnicy czy chłoniak.1
ICD-10
- I89.1 Zapalenie naczyń chłonnych – obejmuje: zapalenie naczyń chłonnych: przewlekłe/podostre/ BNO
- I89.8 Inne określone niezakaźne choroby naczyń limfatycznych i węzłów chłonnych
- I89.9 Niezakaźna choroba naczyń limfatycznych i węzłów chłonnych, nie określona – obejmuje: choroba naczyń limfatycznych BNO BNO
- L03.- Ropowica – obejmuje: Ostre zapalenie naczyń chłonnych
Diagnostyka
Kryteria diagnostyczne
- Wrota zakażenia dystalnych części kończyn
- Czerwone, bolesne smugi wzdłuż dotkniętych naczyń limfatycznych
- Powiększenie drenujących węzłów chłonnych
Diagnostyka różnicowa
Wywiad lekarski
- Rana dystalna tworząca wrota zakażenia
- Ewentualnie objawy ogólnoustrojowe w postaci gorączki i dreszczy
- Czynniki ryzyka ciężkiego przebiegu lub przewlekłego zapalenia naczyń chłonnych
Badanie przedmiotowe
- Wrota zakażenia dystalnych części kończyn
- Bolesne uciskowo, liniowe zaczerwienienie wzdłuż kanałów limfatycznych
- Powiększenie i ból uciskowy drenujących węzłów chłonnych
- Ewentualnie Gorączka
Badania uzupełniające w ramach podstawowej opieki zdrowotnej
- Morfologia krwi bez rozmazu, CRP oraz OB
- Wymaz z podejrzanego wrota zakażenia
- W przypadku objawów zakażenia ogólnoustrojowego należy wykonać posiewy krwi
- Serologia lub PCR zalecana tylko w przypadku podejrzenia określonych patogenów1
Diagnostyka specjalistyczna
- W przypadku przewlekłego zapalenia naczyń chłonnych należy znaleźć jego przyczynę
- Pomocne mogą być badania obrazowe, takie jak ultrasonografia, tomografia komputerowa i scyntygrafia układu limfatycznego.
Wskazania do skierowania do specjalisty/szpitala
- Niejasna diagnoza, brak poprawy po rozpoczęciu leczenia
- Sygnały ostrzegawcze wskazujące na skierowanie na antybiotykoterapię pozajelitową to1:
- Objawy reakcji ogólnoustrojowej: Gorączka >38°C, niedociśnienie lub tachykardia
- Szybkie rozprzestrzenianie się rumienia
- Poprawa nawet w ciągu 48 godzin po rozpoczęciu antybiotykoterapii
- Zapalenie naczyń chłonnych w pobliżu wszczepionego ciała obcego, np. protezy lub rozrusznika serca
Leczenie
Cele leczenia
- Wyleczenie
- Zapobieganie przejściu choroby z epizodycznej w przewlekłą
Zalecenia dla pacjentów
- Unieruchomienie dotkniętej kończyny w górze
- „Czerwona smuga”, która w popularnym przekonaniu przemieszcza się do serca jako wyraz zakażenia krwi, nie koreluje z medycznym terminem sepsy.
- W przypadku przewlekłego obrzęku limfatycznego profilaktycznie należy stosować stałą terapię uciskową2
Leczenie farmakologiczne
- Szkodliwe czynniki chemiczne, jak ukąszenia owadów, zwykle nie wymagają antybiotykoterapii.
- Jeśli nie występują czerwone flagi, wówczas doustna antybiotykoterapia jest zwykle wystarczająca (zob. Wskazania do skierowania). W przypadku doustnej antybiotykoterapii można stosować następujące leki:
- Amoksycylina + kwas klawulanowy 2 x na dobę. 825 mg + 125 mg doustnie
- Flukloksacylina 3 x na dobę 1 g doustnie
- w przypadku uczulenia na penicylinę: Klindamycyna 3 x na dobę 600 mg doustnie
- Cefaleksyna 3 x na dobę 1 g doustnie
- Empiryczną antybiotykoterapię pozajelitową należy rozpocząć od antybiotyku o szerokim spektrum działania, ponieważ ciężko w sposób wiarygodny klinicznie odróżnić zakażenia paciorkowcowe od gronkowcowych, np. za pomocą następujących leków2:
- cefazolina 2–3 x 1 g dożylnie, dawka dobowa wynosząca 4 g dla patogenów Gram-ujemnych
- ceftriakson 1 x na dobę 1–2 g dożylnie
- Flukloksacylina 3 x na dobę 1–3 g
- W przypadku zakażenia paciorkowcami potwierdzonego mikrobiologicznie można rozważyć zmianę leku na penicylinę benzylową: 4 mln j.m. co 4 godziny dożylnie
- Czas trwania leczenia zwykle wynosi 5–14 dni, w zależności od odpowiedzi2.
- W leczeniu objawowym można stosować wilgotne okłady; nie ma jednoznacznych danych naukowych na stosowanie dodatków antyseptycznych, takich jak oktenidyna lub chlorheksydyna.
- Analgezja według potrzeby
Leczenie chirurgiczne
- Przypadki guzkowego zapalenia naczyń chłonnych lub obrzęku limfatycznego z wyraźnym zastojem limfatycznym mogą wymagać interwencji chirurgicznej1.
Przebieg, powikłania i rokowanie
Przebieg
- Zapalenie naczyń chłonnych może szybko rozprzestrzenić się zarówno miejscowo, jak i do krwiobiegu.
Powikłania
- Bakteriemia, sepsa
- Przejście w stan przewlekły wskutek zatarcia zajętych naczyń limfatycznych
Rokowanie
- W przypadku niepowikłanego zapalenia naczyń chłonnych rokowanie jest dobre.
- Niektóre czynniki sprzyjają przewlekłemu przebiegowi choroby.
- Choroba nieleczona może wskutek rozwinięcia się sepsy być śmiertelna.
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
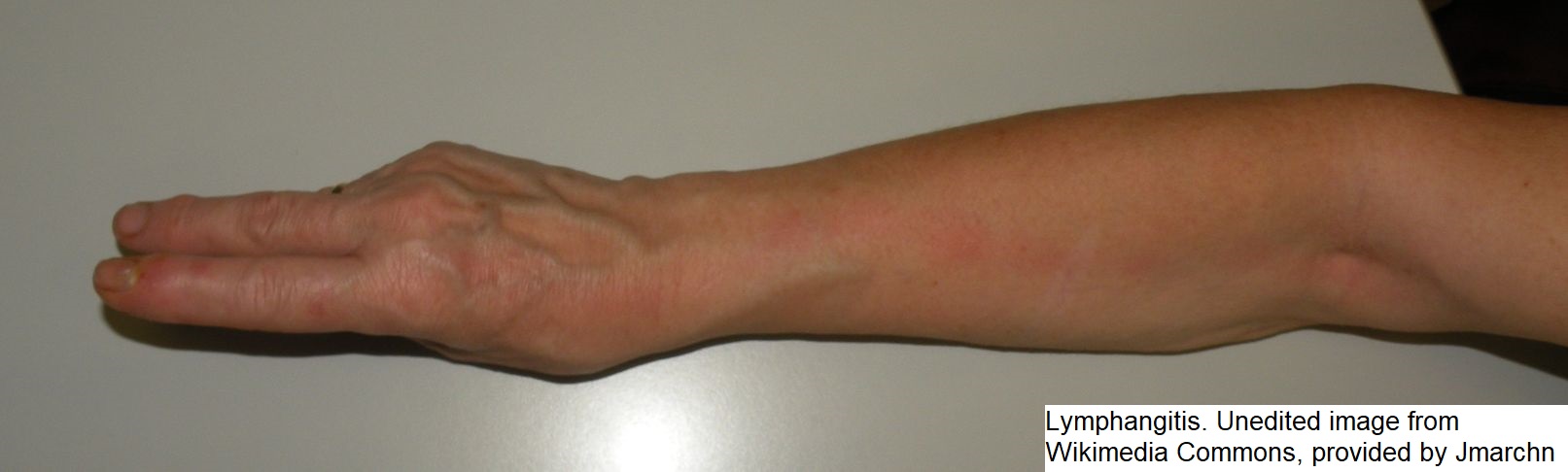
Zapalenie naczyń chłonnych
Źródła
Piśmiennictwo
- Spelman D, et al. Lymphangitis. UpToDate, last updated Nov 20, 2020. Letzter Zugriff Juni 2022. www.uptodate.com
- Spelman D. Acute cellulitis and erysipelas in adults: Treatment. UpToDate, last updated Oct 29, 2021. Letzter Zugriff 30.06.2022. www.uptodate.com
Autorzy
- Linda Mandel, dr n. med., specjalistka medycyny ogólnej, Eggenstein