Informacje ogólne
Definicja
- Powierzchowne zakażenie grzybicze pachwiny i sąsiadującej skóry.1
- Dodatkowe informacje patrz artykuł zakażenia grzybicze skóry.
Epidemiologia
- Wiek i płeć1
- Dorośli chorują znacznie częściej niż dzieci i młodzież.
- Stosunek kobiet do mężczyzn wynosi 3:1.
Etiologia i patogeneza
- Do zakażenia dochodzi
- Przez kontakt bezpośredni (należy zbadać także partnera) lub przez autoinokulację ze współistniejącej grzybicy stóp.
- Najczęstszym patogenem jest Trichophyton rubrum
., należący do dermatofitów (grzybów nitkowatych).
Czynniki predysponujące
- Równocześnie współistniejąca grzybica stóp
- możliwa autoinokulacja.
- Wilgotny i ciepły klimat.1
- Nadwaga.2
- Cukrzyca.1
- Obcisłe spodnie.2
ICD–10
- B35.6 Grzybica goleni (kod obejmuje również grzybicę pachwin).
Diagnostyka
Kryteria diagnostyczne
- Rozpoznanie kliniczne.
- Badanie mykologiczne
- dodatnie wyniki z preparatów bezpośrednich: obecność strzępek grzybni
lub - dodatni wynik posiewu na obecność grzybów.
- dodatnie wyniki z preparatów bezpośrednich: obecność strzępek grzybni
Diagnostyka różnicowa
- Łuszczyca okolic wyprzeniowych.
- Kandydoza skórna.
- Wyprysk łojotokowy.
- Łupież rumieniowy
- zakażenie bakteryjne
- bez uwydatnienia
krawędzibrzegów zmian, ceglastoczerwona fluorescencja w świetle lampy Wooda.
Wywiad lekarski
- Wysypka skórna oraz świąd w okolicy pachwin.
- Często jednocześnie występuje grzybica stóp.
- Partner seksualny również choruje?
Badanie fizykalne
-
Miejsca predysponowane
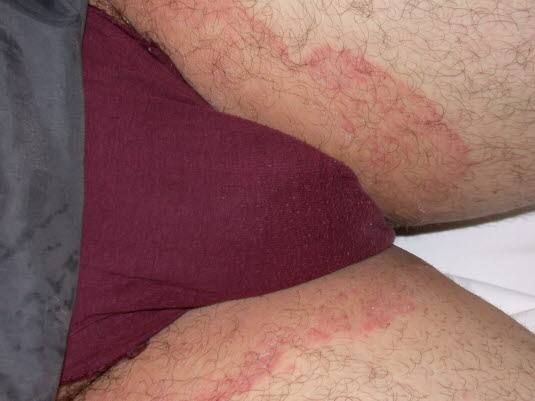 Grzybica pachwin
Grzybica pachwin- Wewnętrzne powierzchnie ud, u mężczyzn powierzchnie przylegania moszny
ioraz sama moszna- Możliwe rozprzestrzenianie zmian na przylegające obszary skóry brzucha i pośladków.
- Wewnętrzne powierzchnie ud, u mężczyzn powierzchnie przylegania moszny
- Charakterystyka wysypki
- Okrągłe, czerwone do brązowo–czerwonych plamki z łuszczeniem zazwyczaj rozprzestrzeniającym się odśrodkowo i nasilonym na brzegach zmian, z towarzyszącym świądem.
- Zmiany mogą również zlewać się w wielopierścieniowe ogniska.
Badania uzupełniające w praktyce lekarza rodzinnego
PrzyW przypadku nietypowychlokalizacjachlokalizacji lub nietypowym wyglądzie zmian, w celu potwierdzenia rozpoznania (niedostępne w POZ):- badanie preparatu bezpośredniego zeskrobin ze skóry lub
- posiew na obecność grzybów z zeskrobin skóry z obrzeża zmiany.
Wskazania do skierowania do poradni specjalistycznej
- Jeśli rozpoznanie jest niejasne lub jeśli dolegliwości nie poddają się leczeniu – skierowanie do specjalisty dermatologa.
Leczenie
Cele leczenia
- Wyleczenie zakażenia grzybiczego.
- Zapobieganie nawrotom.
Ogólne informacje o leczeniu
- Podstawą leczenia są miejscowe leki przeciwgrzybicze i miejscowa odpowiednia higiena.
- Oczyszczenie innych objętych chorobą obszarów skóry.
- Ewentualnie leczenie partnera.
Zalecenia dla pacjentów
- Utrzymuj skórę suchą.
- Unikaj obcisłej odzieży.
- W przypadku otyłości – normalizacja masy ciała.
Leczenie farmakologiczne
Leczenie miejscowe
- Na przykład krem z terbinafiną (10 mg/g)
- skuteczny w ponad 80% przypadków3
- stosowanie: 1 x dziennie przez 1 tydzień
- wcieranie w zmiany skórne i ich okolice.
Leczenie ogólnoustrojowe
- W przypadku rozległego zakażenia lub nieskuteczności leczenia
- Terbinafina
- Dawkowanie: 250 mg 1 x dziennie przez 2–4 tygodnie.
- Uwaga: przeciwwskazane w ostrych lub przewlekłych chorobach wątroby!
- Parametry czynności wątroby należy oznaczyć przed przepisaniem preparatu i wykonać kontrolne badanie po 4–6 tygodniach leczenia.
- Flukonazol4
- Dawkowanie: doustnie 150 mg 1 x na tydzień lub 50 mg 1 x na dobę przez 2–4 tygodni.
- Itrakonazol4
- Dawkowanie: doustnie 200 mg 1 x na dobę przez 7 dni lub 100 mg 1 x na dobę przez 15 dni.
- Terbinafina
Przebieg, powikłania i rokowanie
Przebieg
- Bez odpowiedniego leczenia zakażenie grzybicze rozprzestrzenia się na sąsiednie obszary skóry.
Powikłania
- Nadkażenie bakteryjne.
- Liszajowacenie skóry przy przewlekłej infekcji.
Rokowanie
- Przy odpowiednim leczeniu rokowanie bardzo dobre.1
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
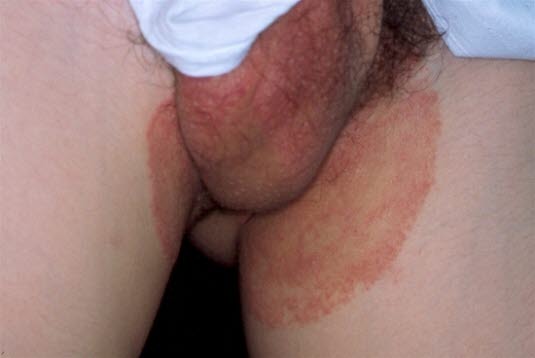
Grzybica pachwin
Źródła
Piśmiennictwo
- Wiederkehr M. Tinea cruris. Medscape, aktualizacja: 11.09.2020, emedicine.medscape.com
- Andrews M.D., Burns M. Common tinea infections in children, Am Fam Physician 2008, 77: 1415-20, www.ncbi.nlm.nih.gov
- El-Gohary M., van Zuuren E.J., Fedorowicz Z., et al. Topical antifungal treatments for tinea cruris and tinea corporis, Cochrane Database Syst Rev. 04.08.2014, 8:CD009992, www.ncbi.nlm.nih.gov
- Hryncewicz-Gwóźdź A. Dermatofitozy. Interna-mały podręcznik, dostęp: 13.11.2023, www.mp.pl
Opracowanie
- Anna Grzeszczuk (recenzent)
- Sławomir Chlabicz (redaktor)
- Lino Witte (recenzent/redaktor)