Informacje ogólne
Definicja
- Zakrzepica żył powierzchownych z towarzyszącym stanem zapalnym, bolesnym obrzękiem, zaczerwienieniem, wyczuwalnym stwardnieniem.
- Często występuje w obrębie żył ze zmianami żylakowatymi („zapalenie żylaków”).1
- Zwykle łagodny przebieg.
- Choroba Mondora.2-3
- Zakrzepica żył powierzchownych ściany klatki piersiowej (ż. piersiowo-nadbrzuszna, ż. piersiowa boczna, ż. nabrzuszna powierzchniowa), częściej występuje u kobiet.
- Postać choroby występująca tylko u mężczyzn: zakrzepica żył powierzchownych grzbietowych prącia (prąciowa lokalizacja choroby Mondora4).
Epidemiologia
- Często występuje u pacjentów z żylakami i przewlekłą niewydolnością żylną.
- W 90% przypadków dotyczy kończyn dolnych.
- Jest częstym schorzeniem, ale brakuje wiarygodnych danych epidemiologicznych.
- W Europie chorobowość wynosi 3–11%.5
- Częściej występuje u kobiet.
- Częstość występowania choroby rośnie wraz z wiekiem, średnia wieku to 60 lat.
- Choroba Mondora: rzadka.
Etiologia i patogeneza
- Częstą przyczyną są żylaki, które występują u ok. 70% pacjentów z zakrzepicą żył powierzchownych.6
- Tak jak w przypadku zakrzepicy żył głębokich, rolę odgrywają czynniki z triady Virchowa:
- spowolniony przepływ i zastój krwi, np. po zabiegu operacyjnym lub po porodzie, po unieruchomieniu, w niewydolność serca, udarze, po urazie, obecność żylaków
- uszkodzenie śródbłonka żył, np. przez dożylne cewniki (wtedy najczęściej umiejscowienie w obrębie kończyny górnej)
- zwiększona krzepliwość krwi.
- Idiopatyczna.
- Choroba Mondora2-3:
- idiopatyczna, może wystapić po operacji piersi lub urazie.
- rozważane są inne przyczyny: dożylne
zażywanieprzyjmowanie narkotyków, zakażenia, wielkość piersi, w przypadku prąciowej lokalizacji choroby Mondora4 także przedłużone stosunki seksualne, choroby przenoszone drogą płciową.
Czynniki predysponujące
- Żylaki.
- Zastój krwi, np. pooperacyjny lub poporodowy, po unieruchomieniu, po udarze lub urazie, w niewydolności serca.
- Uszkodzenie ściany żyły przez cewniki dożylne, zakażenia miejscowe, urazy.
- Leki, np. antykoncepcyjne lub hormonalna terapia zastępcza.7
- Trombofilia (wrodzona lub nabyta).
- Nowotwór złośliwy jako przyczyna – zespół Trousseau, współwystępowanie wędrującego, zakrzepowego zapalenia żył z rakiem gruczołowym, najczęściej trzustki.
- U pacjentów z pojedynczym epizodem zakrzepicy żył powierzchownych bez rozpoznanej przyczyny nie występuje zwiększone 2-letnie ryzyko rozwoju raka.8
- Zakrzepowo-zarostowe zapalenie naczyń (choroba Buergera), układowe zapalenie naczyń.
- Choroba Mondora: operacje piersi.
ICD-10
- I80 Zapalenie żył i zakrzepowe zapalenie żył.
- I80.0 Zapalenie żył i zakrzepowe zapalenie żył powierzchownych kończyn dolnych.
- I80.1 Zapalenie i zakrzepowe zapalenie żyły udowej.
- I80.3 Zapalenie i zakrzepowe zapalenie żył kończyn dolnych, nieokreślone.
- I80.8 Zapalenie żył i zakrzepowe zapalenie żył powierzchownych o innym umiejscowieniu.
- I80.9 Zapalenie żył i zakrzepowe zapalenie żył o nieokreślonym umiejscowieniu.
- I82.1 Wędrujące zakrzepowe zapalenie żył.
- O22 Powikłania żylne w czasie ciąży.
- O22.2 Zakrzepowe zapalenia żył powierzchownych w ciąży.
- O87 Powikłania ze strony układu żylnego w okresie połogu.
- O87.0 Zakrzepowe zapalenia żył powierzchownych w czasie połogu.
- T80.1 Powikłania naczyniowe po wlewie, transfuzji i wstrzyknięciu (zapalenie żył)
Diagnostyka
Kryteria diagnostyczne
- Zakrzep w żyle powierzchownej może być wyczuwalny palpacyjnie jako ciągłe, twarde, bolesne pasmo żylne z miejscowymi objawami zapalenia.
Diagnostyka różnicowa
- Róża, ropowica.
- Zapalenie węzłów chłonnych (lymphangitis).
- Zakrzepica żył głębokich.
- Rumień guzowaty (erythema nodosum).
Wywiad
- Większość pacjentów zgłasza się do lekarza z bolesnym obrzękiem żył.
- Znana poważna choroba podstawowa?
- Choroba nowotworowa?
- Trombofilia (wrodzona lub nabyta)?
- Czy u pacjenta są obecne czynniki ryzyka zakrzepowego zapalenia żył powierzchownych?
- Stwierdzone żylaki?
- Niedawna hospitalizacja? Operacja? Ciężkie zakażenie?
- Cewnik dożylny?
- Niedawny poród?
- Czy pacjentka stosuje doustne środki antykoncepcyjne lub hormonalną terapię zastępczą?
- Czy niedawno doszło do udaru lub urazu?
- Przebyta zakrzepica żył głębokich?
- Niewydolność serca?
- Unieruchomienie?
- Nadwaga?
- Nawracające zakrzepy?
Badanie fizykalne
- Wyczuwalne dotykiem, miejscowo bolesne stwardniałe pasmo żylne z zaczerwienieniem, nadmiernym uciepleniem, zwykle z niewielki obrzękiem.
- W przypadku zapalenia żylaków:
- u 60–80% pacjentów zajęta jest żyła odpiszczelowa (w przyśrodkowej części uda i kończyny dolnej)
- u 10–20% chorych zajęta jest żyła odstrzałkowa (boczna/grzbietowa część podudzia).
- Identyfikacja lokalizacji i rozmiarów:
- bliskość dołu podkolanowego lub pachwiny wiąże się ze zwiększonym ryzykiem przejścia na układ żył głębokich (patrz rozdział Powikłania)
- zależnie od umiejscowienia i rozmiarów należy rozważyć leczenie przeciwkrzepliwe (patrz rozdział Farmakoterapia)
- w przypadku nietypowo umiejscowionych nawrotów zakrzepicy należy rozważyć występowanie ogólnoustrojowej choroby podstawowej (nowotwór złośliwy, trombofilia).9
- Choroba Mondora:
- bolesne, twarde, okrągłe pasmo, zlokalizowane na piersi, w pachach, na wewnętrznej stronie ramienia, lub na grzbietowej stronie prącia.
- Zakrzepicy żył powierzchownych może towarzyszyć podwyższona temperatura.
- Obrzęk jednego podudzia
wskazujemoże wskazywać na zakrzepicę żył głębokich.
Badania uzupełniające w praktyce lekarza rodzinnego
- W większości przypadków objawy kliniczne są tak jednoznaczne, że nie ma potrzeby wykonywania dalszych badań.
- Możliwy podwyższony poziom CRP jako objaw reakcji zapalnej.
Diagnostyka specjalistyczna
- Oznaczenie D-dimerów:
- w razie potrzeby w celu wykluczenia zakrzepicy żył głębokich
- negatywna wartość predykcyjna D-dimerów w zakrzepicy żył powierzchownych nie została jeszcze zbadana.9
- Badanie USG:
- pozwala ocenić rozprzestrzenianie się skrzepliny i ewentualne zajęcie żył głębokich10
- każde podejrzenie powierzchownej zakrzepicy w żyle odpiszczelowej lub odstrzałkowej lub żyłach dodatkowych wymaga weryfikacji w badaniu USG kończyn dolnych z Dopplerem w celu określenia rzeczywistej rozległości procesu (całkowita długość skrzepliny, odległość do połączenia z układem żył głębokich)
- jeśli zakrzepica żył powierzchownych jest umiejscowiona na wysokości stawu kolanowego lub proksymalnie od niego, zaleca się wykluczenie zakrzepicy żył głębokich w badaniu USG
- należy wykluczyć ropowicę, rumień guzowaty (erythema nodosum) oraz zapalenie naczyń chłonnych (lymphangitis).11
- Badanie w kierunku trombofilii?
- Wskazane w przypadkach idiopatycznych (bez żylaków), nawrotów lub wędrującej zakrzepicy żył powierzchownych.9
- Trombofilia zwiększa ryzyko nawrotu i progresji do zakrzepicy żył głębokich i zatorowości płucnej.6
- Choroba Mondora2-3:
- w razie potrzeby należy wykluczyć nowotwór jako chorobę podstawową (piersi, obszar miednicy); jednoznaczna korelacja nie została udokumentowana.
Wskazania do skierowania do specjalisty
- Celem ustalenia, czy występuje zakrzepica żył głębokich, szczególnie w zakrzepicy żylaków w obrębie żyły odpiszczelowej lub odstrzałkowej oraz większych żylakach i zakrzepowym zapaleniu żył w pobliżu połączeń z układem żył głębokich (dół podkolanowy, pachwina).
- W przypadku
wyraźnych wyników,powikłaniachań septycznych, ropni, w nawrotach. - Skierowanie na leczenie chirurgiczne; w razie potrzeby hospitalizacja:
- przy podejrzeniu zatorowości płucnej
- w przypadku niejasnego rozpoznania.
- przy podejrzeniu zatorowości płucnej
Leczenie
Cele leczenia
- Łagodzenie objawów.
- Zapobieganie przejściu stanu zapalnego do układu żył głębokich.
- Zapobieganie nawrotom.
- Edukacja pacjentów.
Ogólne informacje o leczeniu
- Wybor metody leczenia zależy od umiejscowienia i rozległości zakrzepicy oraz od nasilenia dolegliwości.
- Hospitalizacja zazwyczaj nie jest konieczna.
Przede wszystkim leczenie miejscowe
- Kompresja (bandaże elastyczne, pończochy uciskowe).
- Leczenie do czasu ustąpienia objawów, zwykle przez 3 miesiące.
- W systematycznej metaanalizie randomizowanych badań kontrolowanych (RCT) u pacjentów z zakrzepicą żył powierzchownych dokonano oceny różnych sposobów leczenia12. Według jednych badań13 połączenie pończochy uciskowej i heparyny drobnocząsteczkowej (HDCz) dało wprawdzie nominalnie niższy wskaźnik rozprzestrzeniania się skrzepliny i zakrzepicy żył głębokich niż sama pończocha uciskowa, ale różnica nie była istotna statystycznie.
- Inne badania uwzględnione w metaanalizie14 nie wykazały
wprawdziedodatkowego wpływu pończochy uciskowej (21–32 mmHg) na objawy bólowe u pacjentów leczonych HDCz,za towystąpiła istotnieszybsząszybszaregresjęregresja skrzepliny w pierwszym tygodniu leczenia.12
- Chłodzenie.
- Miejscowo stosowane NLPZ prowadzą do złagodzenia objawów, jednak nie mają wpływu na ewentualną progresję zakrzepicy.
Leki
- NLPZ doustnie.
- W przypadku zakrzepicy żył powierzchownych kończyny dolnej należy sprawdzić wskazania do leczenia przeciwkrzepliwego.
- Antybiotyki w razie wystąpienia objawów zakażenia.
Choroba Mondora2-3
- Przebieg zwykle samoograniczający się w ciągu 2–8 tygodni, zalecane jest leczenie objawowe, w tym NLPZ doustnie w celu złagodzenia bólu.
Zakrzepica żył powierzchownych w drobnych żylakach
- Leczenie miejscowe (ucisk, chłodzenie) i NLPZ w razie potrzeby.
- W razie potrzeby nacięcie z usunięciem skrzepliny może szybciej doprowadzić do zniesienia bólu.
- Dotąd nie wykazano przewagi heparyn drobnocząsteczkowych nad NLPZ w tym wskazaniu.
Zalecenia dla pacjentów
- Pacjenci powinni kontynuować codzienną aktywność i ruszać się, aby zminimalizować ryzyko przejścia stanu zapalnego do układu żył głębokich.
Leczenie uciskowe
- Zakrzepica żył powierzchownych jest wskazaniem do zastosowania leczenia uciskowego (kompresjoterapii).
- Leczenie uciskowe powinno być integralną częścią leczenia chorób żylnych.
- Może być prowadzone przy użyciu pończoch uciskowych, bandaży uciskowych lub medycznych adaptacyjnych systemów uciskowych.
- Wymaga to specjalistycznej wiedzy i doświadczenia w zakresie diagnostyki, diagnostyki różnicowej, ryzyka i przeciwwskazań, jak również nowoczesnych materiałów używanych w leczeniu uciskowym i technik ich stosowania.
- Przeciwwskazania:
- zaawansowana choroba tętnic obwodowych (PAD), czyli w razie występowania jednego z poniższych parametrów:
- wskaźnik kostka-ramię (ABPI — ankle brachial pressure index) poniżej 0,5
- ciśnienie
w tętnicyskurczowekostkowej ciśnienienaw palcachpoziomiestópkostki < 50 mmHg.- TcPO2 (przezskórny pomiar ciśnienia parcjalnego tlenu) poniżej 20 mmHg na grzbiecie stopy
- zdekompensowana niewydolność serca (III i IV stopień wg skali NYHA)
- septyczne zapalenie żył
- ostre zapalenie skóry i tkanki podskórnej
- bolesny obrzęk siniczy (phlegmasia coerulea dolens).
- zaawansowana choroba tętnic obwodowych (PAD), czyli w razie występowania jednego z poniższych parametrów:
- Ryzyko:
- zawansowane sączące się dermatozy
- nietolerancja materiału uciskowego (uczulenie)
- ciężkie zaburzenia czucia w obrębie kończyny
- zaawansowana neuropatia obwodowa (np. w cukrzycy)
- reumatoidalne zapalenie stawów.
- Aby uniknąć działań niepożądanych i ryzyka:
- wyściełanie obszarów narażonych na ucisk
- regularna pielęgnacja skóry.
- Następujące objawy powinny skłonić do natychmiastowego zdjęcia materiału uciskowego i przeprowadzenia badania przedmiotowego:
- sine lub białe zabarwienie palców stóp
- zaburzenia czucia i drętwienie
- nasilający się ból
- duszność i poty
- nagłe ograniczenia ruchowe.
- W przypadku zastosowania sztywnych materiałów można spróbować leczenia uciskowego pod ścisłym nadzorem klinicznym przy ciśnieniu
w tętnicyskurczowymkostkowejna poziomie kostki w zakresie od 50 do 60 mmHg.
Farmakoterapia
NLPZ
- Przyjmowanie doustne przez 8–10 dni ogranicza rozprzestrzenianie się zakrzepicy żył powierzchownych i łagodzi ból, ale nie ma wpływu na ryzyko zakrzepicy żył głębokich ani zatorowości płucnej.15
- W przypadku umiejscowienia pod kolanem bez objawów zakrzepicy żył głębokich oprócz terapii miejscowej stosuje się leczenie objawowe NLPZ.10
Kiedy należy rozważyć leczenie przeciwkrzepliwe?
- W przypadku zakrzepicy żylaków w obrębie żyły odpiszczelowej lub odstrzałkowej oraz dużych żylaków istnieje niebezpieczeństwo nasilenia i rozprzestrzeniania się zakrzepicy na układ żył głębokich.
- W związku z tym leczenie przeciwkrzepliwe jest zalecane w następujących przypadkach:
- przy skrzeplinie długości co najmniej 5 cm
- kiedy skrzeplina zbliża się na odległość zmniejszą niż 3 cm do zastawki łączącej z układem żył głębokich10
- w przypadku progresji do układu żył głębokich.
- Należy rozważyć indywidualnie leczenie przeciwkrzepliwe w przypadku innych czynników ryzyka (obciążający wywiad, rozpoznany nowotwór złośliwy, niedawno przebyty zabieg chirurgiczny, unieruchomienie).
Leczenie przeciwkrzepliwe, substancje i dawkowanie
- Podanie heparyny drobnocząsteczkowej (HDCz) lub fondaparynuksu lub rywaroksabanu
- Heparyna drobnocząsteczkowa:
- półterapeutyczna lub terapeutyczna dawka HDCz jest lepsza od dawki profilaktycznej z uwagi na wskaźniki współwystępującej zakrzepicy żył głębokich
- w ramach badań podawano heparynę drobnocząsteczkową przez co najmniej 10 dni; pozwoliło to ograniczyć rozprzestrzenianie się zakrzepicy żył powierzchownych i liczbę przypadków zakrzepicy żył głębokich lub zatoru płucnego15
- dawkowanie:
- dalteparyna: 5 000–10 000 j.m. dziennie, podskórnie
- enoksaparyna: 40–80 mg dziennie, podskórnie
- nadroparyna: 2 850–5 700 j.m. dziennie, podskórnie.
- Polskie wytyczne sugerują u chorych z zakrzepicą żył powierzchownych kończyny dolnej o zwiększonym ryzyku progresji do żył głębokich (np. w pobliżu ujścia odpiszczelowo‑udowego) leczenie heparyną drobnocząsteczkową przez co najmniej 30 dni.16
- dawkowanie:
- Fondaparynuks:
- w badaniu obejmującym 3000 pacjentów wykazano, że zatorowość płucna lub zakrzepica żył głębokich rozwinęła się u 1,3% pacjentów w grupie placebo i 0,2% pacjentów w grupie leczonej fondaparynuksem
1617, czas leczenia wynosił 45 dni, dawka 2,5 mg dziennie podskórnie
- NNT (number needed to treat), czyli liczba pacjentów, których trzeba poddać leczeniu, aby zapobiec powikłaniom, wyniosła 90
- dawkowanie 2,5 mg dziennie podskórnie przez 30–45 dni.
- w badaniu obejmującym 3000 pacjentów wykazano, że zatorowość płucna lub zakrzepica żył głębokich rozwinęła się u 1,3% pacjentów w grupie placebo i 0,2% pacjentów w grupie leczonej fondaparynuksem
- Bezpośrednie (nowe) doustne antykoagulanty (DOAC).
- W przypadku tego wskazania nie ma jeszcze solidnych dowodów skuteczności z randomizowanych, kontrolowanych badań z podwójnie ślepą próbą (stan na wrzesień 2019 r.).
- W otwartych randomizowanych badaniach z grupą kontrolną wykazano, że doustny inhibitor czynnika Xa rywaroksaban nie jest gorszy od fondaparynuksu w zapobieganiu powikłaniom zakrzepowo-zatorowym u pacjentów z zakrzepicą żył powierzchownych.15,
1718 - Dawkowanie rywaroksabanu: 10 mg raz dziennie przez 45 dni.
- Leczenie jak w przypadku zakrzepicy żył głębokich:
- jeśli skrzeplina zbliża się na odległość mniejszą niż 3 cm do zastawki łączącej z układem żył głębokich lub w razie progresji do układu żył głębokich stosuje się leczenie przeciwkrzepliwe jak w zakrzepicy żył głębokich.
Inne terapie
- Zabieg chirurgiczny:
- w razie potrzeby nacięcie w celu usunięcia skrzepliny, co może prowadzić do szybszego zniesienia bólu
- w razie rozprzestrzeniania się zakrzepicy żylnej pomimo leczenia
- w przypadku przeciwwskazań do leczenia przeciwkrzepliwego
- jeśli skrzeplina jest umiejscowiona w pobliżu połączenia odpiszczelowo-udowego lub odpiszczelowo-podkolanowego, można rozważyć wykonanie podwią
zaniezania żyły10 - interwencję chirurgiczną należy rozważyć w przypadku przewlekłych dolegliwości10
- w razie potrzeby usunięcie żylakóww okresie bezobjawowym.
Zapobieganie
- Pacjenci z nawracającą zakrzepicą żył powierzchownych mogą wymagać stałego noszenia dobranych pończoch uciskowych.
- Chociaż podkolanówki uciskowe o niewielkiej lub średniej sile ucisku prawdopodobnie zmniejszają ryzyko zakrzepicy żył głębokich podczas lotów długodystansowych, wyniki badań co do ich skuteczności w zapobieganiu zakrzepicy żył powierzchownych są niejednoznaczne.
1819-1920 - Wenflony należy usuwać jak najszybciej.
- Operację żylaków można rozważyć po zakończeniu leczenia ostrego zapalenia żył.
- Należy ustalić ewentualną przyczynę choroby lub predyspozycje do jej wystąpienia.
Przebieg, powikłania i rokowanie
Przebieg
- Objawy ostrej zakrzepicy żył powierzchownych mogą się pojawić w ciągu kilku godzin lub dni.
- Przebieg choroby jest zwykle samoograniczający się i trwa od 1 do 2 tygodni. Po tym czasie mija faza ostra, a dolegliwości bólowe ustępują.
- Choroba Mondora: przebieg na ogół samoograniczający się, trwający 2–8 tygodni.
Powikłania
- Rozprzestrzenianie się na układ żył głębokich, rozwój zakrzepicy żył głębokich, ryzyko zatorowości płucnej.
- W przypadku rozległej zakrzepicy żył powierzchownych, bezobjawowa zakrzepica żył głębokich występuje nawet w 30%, a zatorowość płucna w 4% przypadków.
2021 - U ok. 10% pacjentów z izolowaną zakrzepicą żył powierzchownych w ciągu 3 miesięcy rozwinęła się zakrzepica żył głębokich lub zatorowość płucna.
2021 - W badaniach nad naturalnym przebiegiem zakrzepicy żył powierzchownych progresja do zakrzepicy żył głębokich wystąpiła u 11% pacjentów w ciągu około 6 dni, przy czym u 90% pacjentów jej źródłem była żyła odpiszczelowa powyżej kolana.5
- U 0,5–4% pacjentów z zakrzepicą żył powierzchownych dochodzi do objawowej zatorowości płucnej, ale, podobnie jak przy zakrzepicy żył głębokich, systematyczna scyntygrafia płuc ujawnia bezobjawową zatorowość płucną u 33% badanych.6
- W przypadku rozległej zakrzepicy żył powierzchownych, bezobjawowa zakrzepica żył głębokich występuje nawet w 30%, a zatorowość płucna w 4% przypadków.
- Ryzyko zakażenia bakteryjnego z ropniem, septycznym zapaleniem żył.
- Nawrót choroby.
Rokowanie
- Rokowanie jest dobre, ale zależy od ewentualnej choroby podstawowej.
- U pacjentów po przebytej zakrzepicy żył powierzchownych ryzyko ponownego zachorowania jest podwyższone.
- Śmiertelność w ciągu 3 miesięcy wynosi zaledwie 0–1% w porównaniu z ok. 5% w przypadku zakrzepicy żył głębokich.15
- Badania w praktykach lekarzy rodzinnych wykazały, że u pacjentów z zakrzepicą żył powierzchownych o nieznanej przyczynie ryzyko zachorowania na nowotwór w ciągu 2 lat było takie samo jak w grupie kontrolnej.8
Informacje dla pacjentów
Edukacja pacjenta
- Choroba jest niegroźna i pod wpływem leczenia miejscowego zwykle ustępuje po 1–2 tygodniach.
- Pacjenci powinni kontynuować codzienną aktywność i ruszać się, aby zminimalizować ryzyko przejścia stanu zapalnego do układu żył głębokich.
- Ryzyko przejścia do układu żył głębokich jest niewielkie i zależy od zaawansowania stanu zapalnego i umiejscowienia.
Materiały edukacyjne dla pacjentów
Ilustracje
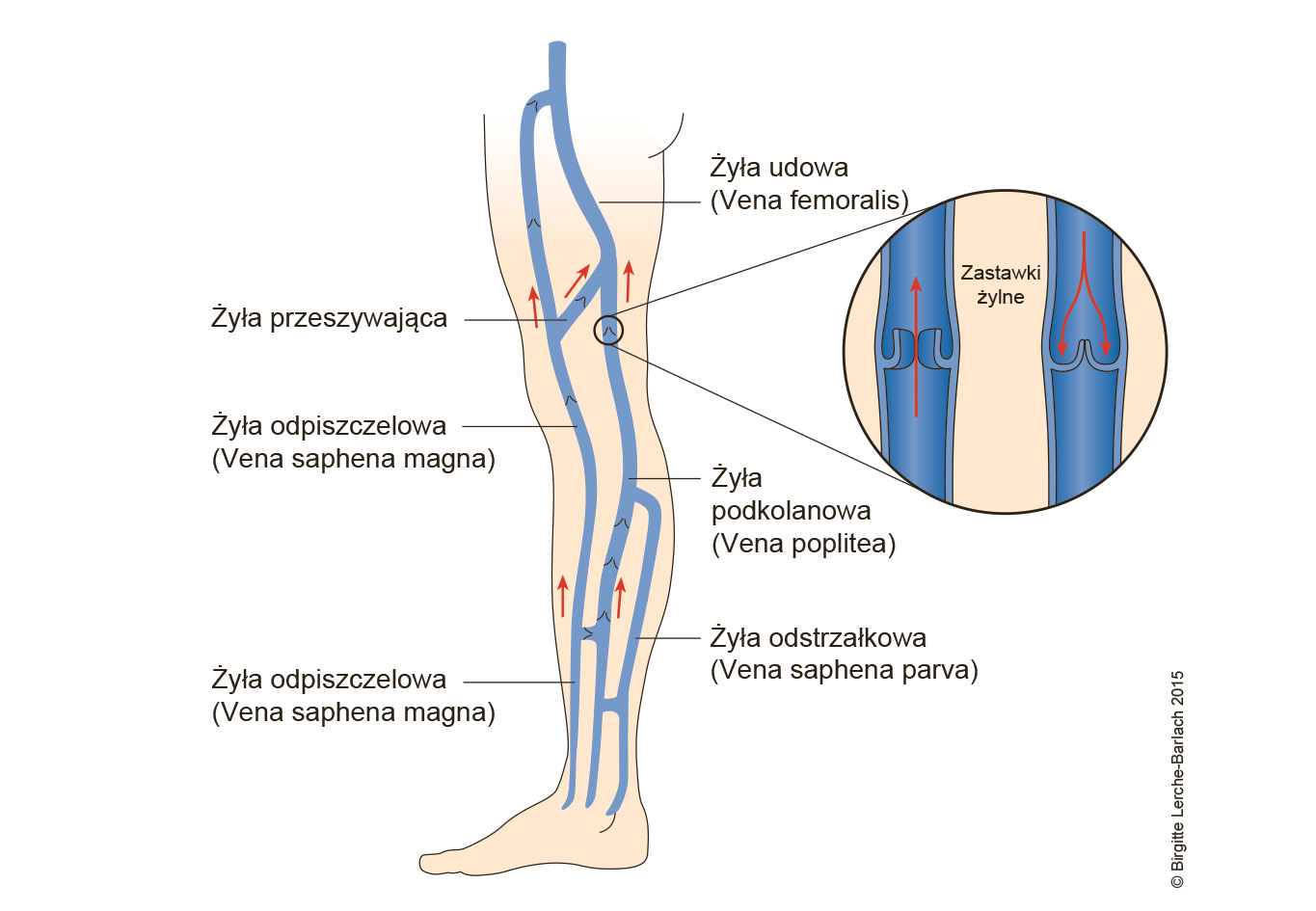
Żyły w kończynach dolnych
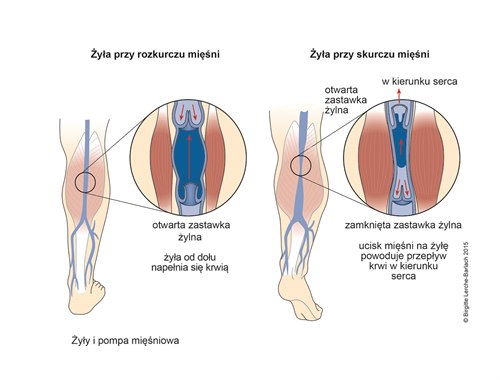
Żyły i pompa mięśniowa
Źródła
Wytyczne
- Kakkos SK. et al. European Society for Vascular Surgery (ESVS) 2021 Clinical Practice Guidelines on the Management of Venous Thrombosis. Eur J Vasc Endovasc Surg. 2021; 61(1): 9-82; doi: 10.1016/j.ejvs.2020.09.023
- Podolak-Dawidziak M, Krasiński Z, Urbanek T, et al. Żylna choroba zakrzepowo‑zatorowa – profilaktyka, rozpoznawanie i leczenie. Wytyczne polskie – aktualizacja 2024. Medycyna Praktyczna - wydanie specjalne, Kraków, 2024.
Piśmiennictwo
- Marchiori A, Mosena L, Prandoni P. Superficial vein thrombosis: risk factors, diagnosis, and treatment. Semin Thromb Hemost. 2006; 32: 737-43. PubMed
- Pugh CM, Dewitty RL. Mondor's disease. J Natl Med Assoc. 1996. www.ncbi.nlm.nih.gov
- Khan UD. Mondor disease: a case report and review of the literature. Aesthet Surg J. 2009. www.ncbi.nlm.nih.gov
- Öztürk H. Penile Mondor's disease. Basic Clin Androl. 2014. www.ncbi.nlm.nih.gov
- Leon L, Giannoukas AD, Dodd D et al. Clinical significance of superficial vein thrombosis. Eur J Vasc Endovasc Surg. 2005; 29: 10-7. PubMed
- Decousus H, Epinat M, Guillot K et al. Superficial vein thrombosis: risk factors, diagnosis, and treatment. Opin Pulm Med. 2003; 9: 393-7. PubMed
- Neubauer-Geryk J. et al. Zakrzepica żył powierzchownych. Forum Medycyny Rodzinnej. 2018; tom 12, nr 3: 99–101 journals.viamedica.pl
- van Doormaal FF, Atalay S, Brouwer HJ, et al. Idiopathic superficial thrombophlebitis and the incidence of cancer in primary care patients. Ann Fam Med. 2010; 8: 47-50. PubMed
- Cesarone MR, Belcaro G, Agus G et al. Management of superficial vein thrombosis and thrombophlebitis: status and expert opinion document. Angiology 2007; 58(suppl 1): 7-15. www.ncbi.nlm.nih.gov
- Nasr H, Scriven JM. Superficial thrombophlebitis (superficial venous thrombosis). 2015. www.bmj.com
- Decousus H, Leizorovicz A. Superficial thrombophlebitis of the legs: still a lot to learn. J Thromb Haemost. 2005; 3: 1149-51. PubMed
- Di Nisio M, Wichers IM, Middeldorp S. Treatment for superficial thrombophlebitis of the leg. Cochrane Database of Systematic Reviews. 2018; 2: Art. No.: CD004982. DOI: 10.1002/14651858.CD004982.pub6. The Cochrane Library
- Belcaro G, Nicolaides AN, Errichi BM et al. Superficial thrombophlebitis of the legs: a randomized, controlled, follow‐up study. Angiology. 1999; 50(7): 523‐9. PMID: 10431991 PubMed
- Boehler K, Kittler H, Stolkovich S and Tzaneva S. Therapeutic effect of compression stockings versus no compression on isolated superficial vein thrombosis of the legs: a randomized clinical trial. EJVES. 2014; 48: 465-71. PMID: 25116277 PubMed
- Di Nisio M, Wichers IM, Middeldorp S. Treatment for superficial thrombophlebitis of the leg. Cochrane Database Syst Rev. 2013 Apr 30; 4: CD004982 Cochrane (DOI)
- Podolak-Dawidziak M, Krasiński Z, Urbanek T, et al. Żylna choroba zakrzepowo‑zatorowa – profilaktyka, rozpoznawanie i leczenie. Wytyczne polskie – aktualizacja 2024. Medycyna Praktyczna - wydanie specjalne, Kraków, 2024.
- Decosus H, Prandoni P, Mismetti P, et al. Fondaparinux for the treatment of superficial-vein thrombosis in the legs. N Engl J Med. 2010; 363: 1222-32. New England Journal of Medicine
- Beyer‐Westendorf J, Schellong SM, Gerlach H, et al. Prevention of thromboembolic complications in patients with superficial‐vein thrombosis given rivaroxaban or fondaparinux: the open‐label, randomised, non‐inferiority SURPRISE phase 3b trial. Lancet Haematology. 2017; 4(3): e105‐13. PMID: 28219692 PubMed
- Hsieh HF: Graduated compression stockings as prophylaxis for flight-related venous thrombosis: systematic literature review. J Adv Nurs. 2005; 51, 83-98. PMID: 15941464 PubMed
- Scurr JH, Machin SJ, Bailey-King S et al. Frequency and prevention of symptomatic deep vein thrombosis in long-haul flights: a randomized trial. Lancet. 2001; 357: 1485-9. PMID: 11377600 PubMed
- Decousus H, Quéré I, Presles E, et al. Superficial venous thrombosis and venous thromboembolism: a large, prospective epidemiologic study. Ann Intern Med. 2010; 152: 218-24. PubMed
Opracowanie
- Tomasz Tomasik (recenzent)
- Grzegorz Margas (recenzent)
- Adam Windak (redaktor)
- Thomas M. Heim (recenzent/redaktor)
- Katrin Metz, (recenzent/redaktor)