Informacje ogólne
Definicja
- Uchyłkowatość
- nabyte uwypuklenia błony śluzowej i podśluzowej jelita w wyniku powstawania szczelin w ścianie okrężnicy pomiędzy osłabionymi mięśniami; często zlokalizowane w esicy, ale także w okrężnicy zstępującej
- bezobjawowa, nie jest to choroba per se
- Choroba uchyłkowa jelit
- w przypadku wystąpienia objawów, zapalenia i/lub powikłań
- w objawowej niepowikłanej chorobie uchyłkowej (symptomatic uncomplicated diverticular disease — SUDD) ból zlokalizowany w segmencie z uchyłkami
- Może być powiązana z odcinkowym zapaleniem jelita grubego (segmental colitis associated with diverticulosis — SCAD) (rzadkie zmiany zapalne błony śluzowej widoczne w badaniu endoskopowym).
- Zapalenie uchyłków
- ostre zapalenie uchyłków jelita i struktur przyległych z bólem, gorączką i zmianami w stolcu
- Ostre powikłane zapalenie uchyłków
- w przypadku perforacji, zapalenia otrzewnej, powstania ropnia i/lub przetoki
- Krwawienie z uchyłków
- głównie z naczyń tętniczych
- Dalsze powikłania choroby uchyłkowej
- przewlekłe powikłane zapalenie uchyłków, zwężenie po przebytym zapaleniu uchyłków
- Patrz tabela Klasyfikacja zapalenia uchyłków/choroby uchyłkowej.
Epidemiologia
- Rozkład wiekowy zachorowań na uchyłkowatość
- W krajach uprzemysłowionych odnotowuje się następujące wskaźniki chorobowości:
- ok. 13% u osób poniżej 50. roku życia
- ok. 30% u osób w wieku od 50 do 70 lat
- ok. 50% u osób w wieku od 70 do 85 lat
- ok. 66% u osób w wieku powyżej 85 lat
- W krajach uprzemysłowionych odnotowuje się następujące wskaźniki chorobowości:
- Częstość występowania uchyłkowatości lub choroby uchyłkowej znacznie wzrasta wraz z wiekiem, przy czym obecnie notuje się większy wzrost zachorowalności w młodszych grupach wiekowych.
- Wskaźnik hospitalizacji z powodu choroby uchyłkowej (zapalenia uchyłków, krwawienia) wzrasta z wiekiem.
- Rozkład płci w uchyłkowatości: dane są niejednorodne.
- Różnice geograficzne w uchyłkowatości/zapaleniu uchyłków
- wysoka chorobowość w zachodnich krajach uprzemysłowionych
- w ostatnich dekadach wzrost wskaźników hospitalizacji w zachodnich krajach uprzemysłowionych
- Uchyłkowatość prawostronna i uchyłkowatość lewostronna charakteryzują się innym rozkładem geograficznym, objawami klinicznymi i przebiegiem (uchyłki prawostronne występują częściej u osób pochodzenia azjatyckiego).
- U 80% chorych na uchyłkowatość występują objawy wskazujące na objawową niepowikłaną chorobę uchyłkową jelit (SUDD).
- Zapalenie uchyłków
- Prawdopodobieństwo przekształcenia się uchyłkowatości w zapalenie uchyłków w ciągu ok. 10 lat wynosi do 4,3%.
- Krwawienie z uchyłków1
- Uchyłki są najczęstszą (35%) przyczyną bezbolesnego krwawienia z dolnego odcinka przewodu pokarmowego1
. - Może występować nawet u 50% starszych pacjentów z uchyłkowatością.
- Uchyłki są najczęstszą (35%) przyczyną bezbolesnego krwawienia z dolnego odcinka przewodu pokarmowego1
Etiologia i patogeneza
Etiologia
- W uchyłkowatości i chorobie uchyłkowej często występuje pogrubienie mięśni ściany jelita.
- Dane wskazują, że w uchyłkowatości i chorobie uchyłkowej
- występują zmiany w składzie, strukturze i sposobie połączenia włókien tkanki łącznej, a także zaburzenia metabolizmu macierzy tkanki łącznej;
- obecna jest neuropatia jelitowa charakteryzująca się zmianami strukturalnymi w jelitowym układzie nerwowym i zaburzeniami w jelitowym układzie neuroprzekaźników.
- U części pacjentów z uchyłkowatością i chorobą uchyłkową występują zaburzenia motoryki i wrażliwości jelita grubego, odpowiadające zmianom neuropatycznym i miopatycznym w ścianie jelita.
- Oprócz czynników środowiskowych istotne znaczenie odgrywają także predyspozycje genetyczne.
- Mikrobiom jelitowy nie wydaje się odgrywać roli w rozwoju uchyłków, ale może być współczynnikiem patogennym przyczyniającym się do postępu choroby uchyłkowej.
- Obecnie nie wiadomo, czy zapalenie błony śluzowej/zapalenie subkliniczne (low grade inflammation) odgrywa rolę patogenną w uchyłkowatości lub czy może rozwinąć się w zapalenie uchyłków.
- Rozwój uchyłków i przebieg choroby uchyłkowej są efektem działania czynników patogenetycznych, na które nie ma się wpływu, oraz czynników ryzyka, na które można wpłynąć.
- Objawowa niepowikłana choroba uchyłkowa jelit (SUDD)
- Patofizjologia jest niejasna.
- Opisano i potwierdzono:
- nadwrażliwość trzewną z przeczulicą bólową trzewną w przypadku uchyłków zlokalizowanych w esicy
- zmniejszenie liczby komórek śródmiąższowych Cajala (interstitial cells of Cajal — ICC) lub komórek glejowych w okrężnicy bez dowodów na nieprawidłowości neuronalne
- zmniejszenie aktywności elektrycznej fal wolnych, skutkujące wolniejszym pasażem jelitowym
- rozrost włókien nerwowych w jelitowym układzie nerwowym
- Krwawienia z uchyłków1
- Zwykle występują bez towarzyszącego zapalenia uchyłków i często są zlokalizowane w esicy.
- Źródłem krwawienia są śródścienne gałęzie tętnicy brzeżnej w okolicy szyi uchyłka, które pękają na skutek podrażnienia mechanicznego.
- tętniczy krwotok z uchyłków (35%) i angiodysplazja (21%)
Patologia uchyłkowatości
- Uchyłki jelita grubego rozwijają się w typowych równoległych rzędach pomiędzy taśmą okrężnicy (taeniae coli) w wyniku osłabienia ściany mięśniowej. Występują najczęściej w miejscach, gdzie naczynia krwionośne (vasa recta) przechodzą przez błonę śluzową.
- W przypadku przepukliny naczynia proste są odsłonięte po zewnętrznej stronie uchyłka i mogą ulec uszkodzeniu.
- Uchyłki mają zwykle średnicę od 5 do 10 mm, ale mogą też stać się szersze niż 2 cm.
- Uchyłki często występują w esicy i okrężnicy zstępującej (90%), rzadziej w wyższych odcinkach jelita (15%). Dotyczy to większości przypadków w Europie i USA, z wyłączeniem Azji, 2 oraz pacjentów poniżej 60. roku życia.3
Czynniki predysponujące
- Uchyłkowatość
- Czynniki, na które nie można wpłynąć (niemodyfikowalne)
- wiek (wzrost częstości występowania uchyłkowatości wraz z wiekiem)
- predyspozycje genetyczne (np. częste występowanie w przypadku wielotorbielowatości nerek)
- Czynniki, na które można wpłynąć (modyfikowalne)
- spożywanie czerwonego mięsa (zwiększa ryzyko wystąpienia uchyłkowatości)
- dieta niskobłonnikowa
- niskie spożycie produktów pełnoziarnistych, orzechów i nasion roślin strączkowych
- wysokie BMI (zwiększa ryzyko uchyłkowatości, prawdopodobnie m.in. z powodu trzewnej tkanki tłuszczowej)
- brak aktywności fizycznej (zwiększa ryzyko wystąpienia uchyłkowatości)
- szkodliwe spożywanie alkoholu
- nikotynizm
- Czynniki, na które nie można wpłynąć (niemodyfikowalne)
- Czynniki wskazujące na zwiększone ryzyko krwawienia z uchyłków:
- niedoczynność tarczycy
- cukrzyca
- nadciśnienie tętnicze
- hiperlipidemia
- przewlekła choroba nerek
- przyjmowanie leków przeciwpłytkowych, leków przeciwkrzepliwych, leków z grupy NLPZ, paracetamolu, glikokortykosteroidów i blokerów kanału wapniowego
ICD-10
- K57 Choroba uchyłkowa jelita
- K57.1 Choroba uchyłkowa jelita cienkiego bez perforacji i ropnia
- K57.3 Choroba uchyłkowa jelita grubego bez perforacji i ropnia
- K57.5 Choroba uchyłkowa jelita cienkiego i grubego bez perforacji i ropnia
- K57.9 Choroba uchyłkowa nieokreślonego odcinka jelita bez perforacji i ropnia
Diagnostyka
Kryteria diagnostyczne
- Rozpoznanie formułuje się na podstawie obrazu klinicznego i kolonoskopii, w której wykryto obecność uchyłków (w 90% przypadków uchyłki występują w esicy lub okrężnicy zstępującej).
- Rozpoznanie choroby uchyłkowej powinno zawierać klasyfikację.
- Patrz Tabela Klasyfikacja zapalenia uchyłków/choroby uchyłkowej.
- Objawowa uchyłkowatość (choroba uchyłkowa) jest rozpoznaniem z wykluczenia.
Diagnostyka różnicowa
- Zespół jelita drażliwego
- Związek pomiędzy zespołem jelita drażliwego a objawową niepowikłaną chorobą uchyłkową (SUDD ang. symptomatic uncomplicated diverticular disease) jest kwestią sporną.1
- Nie można jednoznacznie rozróżnić SUDD i zespołu jelita drażliwego.
- Zgodnie z wytycznymi na SUDD może wskazywać miejscowy ból uciskowy zlokalizowany w odcinku jelita grubego z uchyłkami, w odróżnieniu od objawów zespołu jelita drażliwego, które nie są wyraźnie zlokalizowane.
- SUDD i zespołu jelita drażliwego występują w odmiennym przedziale wiekowym; objawy jelita drażliwego rozpoznaje się raczej u młodszych pacjentów (20–30 lat).
- W przypadku SUDD można wykryć minimalnie podwyższone markery stanu zapalnego (kalprotektyna) w stolcu.
- Związek pomiędzy zespołem jelita drażliwego a objawową niepowikłaną chorobą uchyłkową (SUDD ang. symptomatic uncomplicated diverticular disease) jest kwestią sporną.1
- Rak jelita grubego
- Nieswoiste zapalenia jelit (choroba Leśniowskiego-Crohna oraz wrzodziejące zapalenie jelita grubego)
Wywiad lekarski
- Uchyłki są bezobjawowe w 75–80% przypadków.2
Choroba uchyłkowa
- Objawowa niepowikłana choroba uchyłkowa (SUDD) charakteryzuje się bólem w odcinku jelita, w którym zlokalizowane są uchyłki (dotyczy 20% osób z uchyłkowatością).
- Zespół objawów: bóle brzucha, wzdęcia, zmiany rytmu wypróżnień (biegunka, zaparcia)
- Ulgę przynosi oddanie gazów lub wypróżnienie.
- Przyjmowanie leków (zwiększone ryzyko perforacji podczas stosowania NLPZ, glikokortykosteroidów, leków immunosupresyjnych i opiatów; zwiększone ryzyko krwawienia podczas stosowania leków przeciwpłytkowych, NLPZ i antykoagulantów)
- Palenie papierosów
- Zapalenie uchyłków w wywiadzie
- Uchyłkowatość może być powiązana z odcinkowym zapaleniem jelita grubego (segmental colitis associated with diverticulosis — SCAD) (rzadko).
- bez objawów lub hematochezja (świeża krew w stolcu), biegunka lub bóle brzucha
Krwawienie z uchyłków
- Stopień nasilenia krwawienia
- Kolor krwi (jasnoczerwona)
- Czynniki ryzyka przedłużającego się krwawienia i nawrotów krwawienia (nadciśnienie tętnicze, hamowanie agregacji płytek krwi, stosowanie leków przeciwkrzepliwych i NLPZ)
- W większości przypadków bezbolesne
- Krwawienie zaczyna się nagle i bez wcześniejszych objawów.
Badanie przedmiotowe
Choroba uchyłkowa
- Zazwyczaj brak objawów klinicznych; ewentualnie ból i tkliwość po lewej stronie dolnej części jamy brzusznej
Krwawienia
- Ocena wskaźnika wstrząsowego (ang. Shock Index)
- Objawy niedokrwistości
- Czynniki ryzyka sercowo-naczyniowego i inne choroby współistniejące
- Badanie palpacyjne jamy brzusznej
- Badanie per rectum
Badania uzupełniające w praktyce lekarza rodzinnego
Choroba uchyłkowa
- Badania laboratoryjne
- W objawowej uchyłkowatości kalprotektyna jest nieznacznie podwyższona, ale nie jest to parametr swoisty i nie wskazuje jednoznacznie na SUDD, ewentualnie może służyć do odróżnienia SUDD od zespołu jelita drażliwego.
Diagnostyka specjalistyczna
Uchyłkowatość
- kolonoskopia
- Uchyłkowatość często wykrywa się przypadkowo w kolonoskopii wykonywanej z innego powodu.
- możliwość jednoznacznego rozpoznania i pobrania próbki tkanki
- Bezobjawowe uchyłki mogą powodować utajone krwawienia, należy wykluczyć inne źródła krwawienia.
Krwawienie z uchyłków
- W przypadkach krwawienia z dolnego odcinka przewodu pokarmowego z niestabilnością hemodynamiczną należy w ciągu pierwszych 12 godzin hospitalizacji wykonać kolonoskopię równolegle do ustabilizowania krążenia, po wykluczeniu krwawienia z odbytnicy i odbytu oraz żołądka (proktorektoskopia, gastroskopia).
- U pacjentów stabilnych hemodynamicznie kolonoskopię należy wykonać w ciągu 12–24 godzin.
Wskazania do hospitalizacji
- Pacjentów z istotnym hemodynamicznie krwawieniem z uchyłków i/lub czynnikami ryzyka przedłużającego się lub ciężkiego krwawienia należy hospitalizować.
Lista kontrolna dotycząca skierowania
Choroba uchyłkowa
- Cel skierowania
- Potwierdzenie rozpoznania?
- Wywiad lekarski
- Początek i czas trwania? Przebieg? Czy postawiono już diagnozę: kiedy i na jakiej podstawie? Wcześniejsza hospitalizacja z powodu powikłań?
- Objawy: zmiany rytmu wypróżnień, bóle? Powikłania: krwawienie, zakażenie, inne?
- Inne istotne choroby? Aktualnie przyjmowane leki?
- Leczenie z powodu występujących dolegliwości? Jakie? Z jakim skutkiem?
- Czy dolegliwości wpływają negatywnie na jakość życia?
- Badanie przedmiotowe
- Ogólny stan fizyczny pacjenta? Stan jamy brzusznej?
- Diagnostyka dodatkowa
- ewentualnie krew w stolcu
- ewentualnie wyniki innych badań diagnostycznych, np. endoskopii, tomografii komputerowej, ultrasonografii?
Leczenie
Cele terapii
- Uchyłkowatość
- Objaśnienie choroby
- Choroba uchyłkowa
- Zredukowanie objawów i powikłań
- Krwawienie z uchyłków
- Zatrzymanie krwawienia i zapobieganie niewydolności krążenia
Ogólne informacje o terapii
Choroba uchyłkowa
- Ostra niepowikłana choroba uchyłkowa (typ 1a i 1b według klasyfikacji CDD — Classification of Diverticular Disease) powinna być leczona przede wszystkim zachowawczo.
- Zalecenia dotyczące diety bogatej w błonnik lub suplementów diety zawierających błonnik w leczeniu objawowej niepowikłanej choroby uchyłkowej (SUDD) nie znajdują potwierdzenia w dostępnych danych.
- Zalecenie diety bogatej w błonnik na podstawie ogólnych zaleceń żywieniowych
Krwawienie z uchyłków
- Terapia zależy od nasilenia krwawienia i ewentualnych chorób towarzyszących.
- hemostaza endoskopowo, w razie konieczności laparotomia
- podawanie płynów i krwi oraz tlenu
Zalecenia dla pacjentów
Choroba uchyłkowa
- Zalecenie diety bogatej w błonnik na podstawie ogólnych zaleceń żywieniowych
Farmakoterapia
Choroba uchyłkowa
- Wskazanie: leczenie objawów, zwłaszcza bólu
- Mesalazyna (doustnie, zastosowanie pozarejestracyjne- "off label")
- Mesalazynę można rozważyć w leczeniu ostrych epizodów niepowikłanej choroby uchyłkowej (typ 1a według klasyfikacji CDD).
- Przerywane leczenie mesalazyną można stosować w celu uzyskania poprawy objawów i zapobiegania epizodom objawowym w przewlekłej niepowikłanej chorobie uchyłkowej
. - Mesalazyną można leczyć odcinkowe zapalenie jelita grubego związane z uchyłkami (SCAD).
- W leczeniu ostrej i przewlekłej niepowikłanej choroby uchyłkowej nie zaleca się stosowania ryfaksyminy ani probiotyków.
Terapia interwencyjna lub chirurgiczna
Krwawienie z uchyłków
- Najczęstsza przyczyna krwawienia z jelita grubego
- W ponad 90% przypadków krwawienie z uchyłków ustępuje samoistnie.
- Pozostałe 10% przypadków może zagrażać życiu i wymaga leczenia interwencyjnego lub chirurgicznego.
- Rozpoznany podczas kolonoskopii (definitywny) krwotok z uchyłków jest wskazaniem do hemostazy endoskopowej.
- U pacjentów z utrzymującym się krwawieniem lub klinicznie istotnym nawrotem krwawienia po wstępnej hemostazie uzyskanej endoskopowo należy zastosować terapię endoskopową, chirurgiczną lub radiologiczno-interwencyjną.
- U chorych z nawracającym, hemodynamicznie istotnym krwawieniem z uchyłków i koniecznością dożywotniej antykoagulacji może być wskazane w odstępie czasu wykonanie w trybie planowym częściowej kolektomii.
- Eksploracja chirurgiczna jest uzasadniona w szczególnej i groźnej sytuacji, gdy nie można zlokalizować endoskopowo ani angiograficznie ciężkiego, aktywnego krwawienia, w razie potrzeby z kolektomią (odcięcie w końcowym odcinku jelita krętego i w górnej trzeciej części odbytnicy).
- W przypadku dokładnie zlokalizowanego, nawracającego lub niekontrolowanego krwawienia z uchyłków można wykonać resekcję odcinkową.
Zapobieganie
Profilaktyka pierwotna choroby uchyłkowej
- W ramach profilaktyki pierwotnej uchyłkowatości można zalecić regularną aktywność fizyczną, utrzymanie prawidłowej masy ciała oraz dietę bogatą w błonnik, owoce, warzywa i zboża.
- Należy ograniczyć spożycie czerwonego mięsa.
- brak związku ze spożyciem orzechów, ziaren, kukurydzy i popcornu oraz spożyciem kawy
- niepalenie papierosów
- unikanie szkodliwego spożywania alkoholu
- Regularne przyjmowanie glikokortykosteroidów, opioidów, pomenopauzalnej hormonalnej terapii zastępczej oraz NLPZ (z wyłączeniem koksybów) wiąże się ze zwiększonym ryzykiem wystąpienia choroby uchyłkowej i zapalenia uchyłków.
- Ryzyko związane z paracetamolem dotyczy przede wszystkim krwawienia z uchyłków.
Przebieg, powikłania i rokowanie
Przebieg
- Uchyłkowatość pozostaje bezobjawowa u 75–80% pacjentów.2
- W ponad 90% przypadków krwawienie z uchyłków ustępuje samoistnie.
- Pozostałe 10% przypadków może zagrażać życiu i wymaga leczenia interwencyjnego lub chirurgicznego.
Powikłania
- Ostre zapalenie uchyłków
- Ropnie
- Perforacja
- Sepsa
- Tworzenie się przetok
- Niedrożność
Rokowanie
- U większości pacjentów z uchyłkami nie występują żadne objawy.
- U 20–25% pacjentów z uchyłkowatością z czasem pojawiają się objawy związane z uchyłkami2.
- Nie potwierdzono zwiększonej częstości występowania nowotworów jelita grubego u pacjentów z uchyłkowatością.
- Krwawienie z uchyłków
- Wskaźnik nawrotów krwawienia waha się od niskiego do przekraczającego 50% w zależności od wyjściowej sytuacji klinicznej i metody leczenia pierwotnego krwotoku.
- Śmiertelność z powodu ostrego krwotoku z uchyłków głównie zależy od chorób współistniejących. Krwawienie zazwyczaj nie jest przyczyną śmierci.
Dalsze postępowanie
- Choroba uchyłkowa nie wymaga specjalnych kontroli.
- Kontrola krwawienia z uchyłków w zależności od stopnia ciężkości, przebiegu i interwencji
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
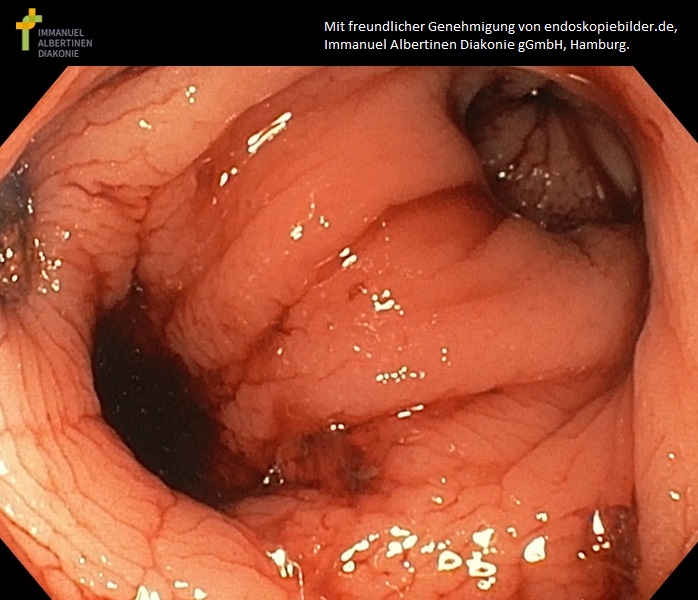
Krwawienie z uchyłków (dzięki uprzejmości endoskopiebilder.de, Immanuel Albertinen Diakonie gGmbH, Hamburg)
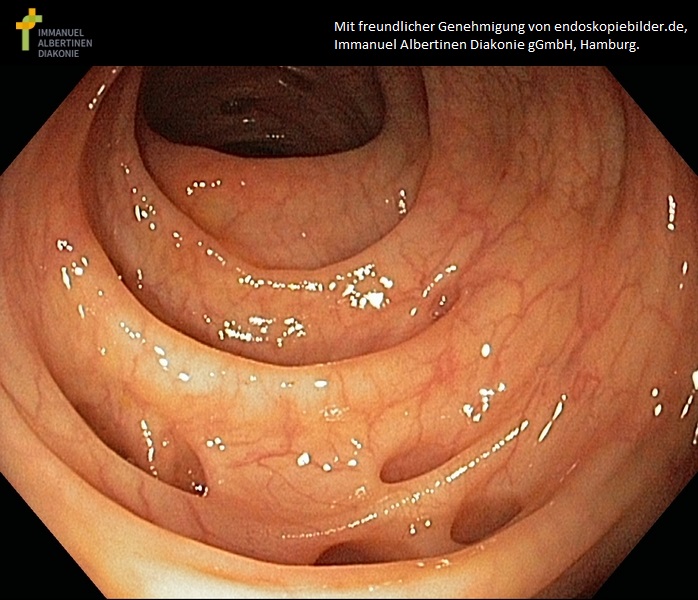
Uchyłkowatość (dzięki uprzejmości endoskopiebilder.de, Immanuel Albertinen Diakonie gGmbH, Hamburg)
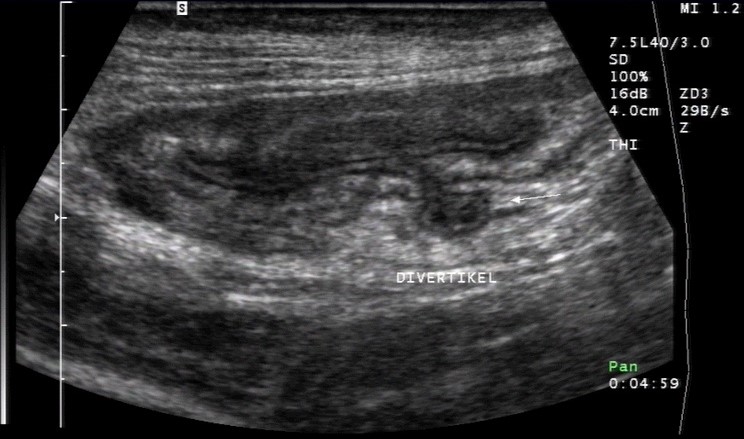
USG: mały uchyłek (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg)
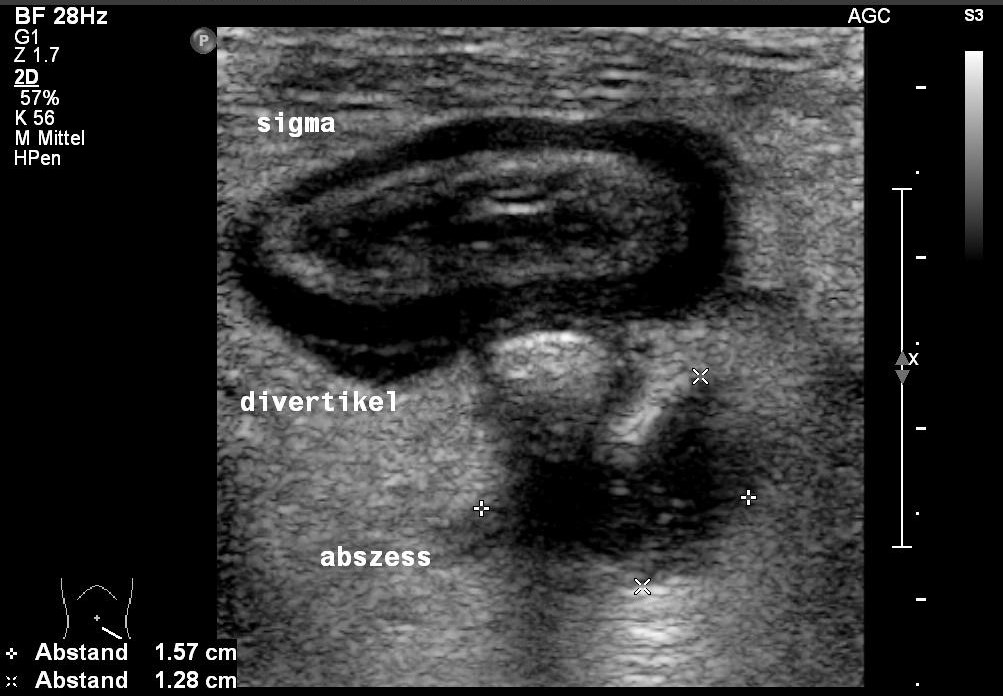
USG: zapalenie uchyłków z kamieniem kałowym w uchyłku oraz obrzękiem tkanki tłuszczowej i ropniem (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg)
Źródła
Wytyczne
- European Society of Coloproctology (Europejskie Towarzystwo Koloproktologiczne): Guidelines for the management of diverticular disease of the colon (Wytyczne dotyczące postępowania w chorobie uchyłkowej jelita grubego). 7 lipca 2020 r. #.onlinelibrary.wiley.com
Piśmiennictwo
- European Society of Coloproctology: guidelines for the management of diverticular disease of the colon. 07 July 2020. onlinelibrary.wiley.com
- Stollman N, Raskin JB. Diverticular disease of the colon. Lancet 2004; 363: 631-9. PubMed
- Farrell RJ, Farrell JJ, Morrin MM. Diverticular disease in the elderly. Gastroenterol Clin North Am 2001;30: 475-96. PubMed
Autorzy
- Marlies Karsch-Völk, dr n. med., specjalistka ds. medycyny ogólnej, Monachium