informacje ogólne
Definicja
- Przerzuty do OUN są skutkiem hematogennego rozsiewania się guzów pierwotnych do mózgu lub, rzadziej, do rdzenia kręgowego (przerzuty do rdzenia kręgowego) lub przestrzeni podpajęczynówkowej (neoplastyczne zapalenie opon mózgowo-rdzeniowych).
- Dawniej uważane raczej za odrębną jednostkę chorobową, obecnie oceny dokonuje się zwykle na tle danej choroby nowotworowej ze sporządzeniem indywidualnego profilu ryzyka1.
Podział wg ilości,
- Pojedynczy przerzut do mózgu
- przerzut odosobniony: pojedynczy przerzut do mózgu; brak innych przerzutów
- samotny przerzut: pojedynczy przerzut do mózgu; dalsze przerzuty w innych narządach
- Przerzuty mnogie do mózgu
częstość występowania
- Przerzuty do mózgu
- przerzuty do mózgu w 20–40% przypadków nowotworów złośliwych
- Przerzuty są u dorosłych około 10 razy częstsze niż pierwotne guzy mózgu2.
- najczęstsze guzy pierwotne (67–80% przypadków)1:
- u mężczyzn rak płuc
- u kobiet rak piersi
- u obu płci na drugim miejscu czerniak złośliwy
- Przerzuty do rdzenia kręgowego
- zapadalność na poziomie 3–10 na 100 000 mieszkańców rocznie
- Neoplastyczne zapalenie opon mózgowo-rdzeniowych
- w 4–15% przypadków guzów litych
- współistniejące przerzuty do mózgu u 30–60%
Etiologia i patogeneza
etiologia
- Częstość występowania guzów pierwotnych w przypadku przerzutów do mózgu,:
- rak płuc (50%)
- rak piersi (15–20%)
- czerniak złośliwy (5–10%)
- rak nerki (5–10%)
- nieznane (5–20%)
- CUP (nowotwór o nieznanym umiejscowieniu pierwotnym)
- Ryzyko przerzutów do mózgu zależne od guzów pierwotnych
- 40% w przypadku drobnokomórkowego raka płuc i czerniaka złośliwego
- 30% w przypadku niedrobnokomórkowego raka płuc
- 20% w przypadku raka piersi- i raka nerki
- 2–5% w przypadku złośliwych chłoniaków
- Umiejscowienie przerzutów do mózgu1
- półkule mózgowe (80%)
- móżdżek (15%)
- pień mózgu (<5%)>
- Przerzuty do rdzenia kręgowego
- w większości przypadków zewnątrzoponowo
- W 5–14% przypadków powoduje ucisk na rdzeń kręgowy.
- Neoplastyczne zapalenie opon mózgowo-rdzeniowych,
- to rozproszone przerzuty do przestrzeni podpajęczynówkowej
- w około 10% chorób złośliwych, zwykle w zaawansowanym stadium choroby
- Może prowadzić do wodogłowia spowodowanego zaburzeniami odpływu płynu mózgowo-rdzeniowego.
- Często występują dalsze przerzuty, związane ze złym/niekorzystnym rokowaniem.
- Zmienność genetyczna w stosunku do guza pierwotnego i przerzutów pozaczaszkowych
- W molekularnych badaniach genetycznych przerzuty do mózgu często (53%) wykazywały zmiany genetyczne, które nie były wykrywalne w guzie pierwotnym1.
- lub podatność na immunoterapie (np. inhibitory EGFR lub HER2)
- W molekularnych badaniach genetycznych przerzuty do mózgu często (53%) wykazywały zmiany genetyczne, które nie były wykrywalne w guzie pierwotnym1.
Patofizjologia
- Bezpośrednie uszkodzenie otaczającej tkanki mózgowej
- przez bezpośredni naciek rosnącego guza złośliwego
- Powoduje deficyty w zależności od umiejscowienia, np. deficyty ogniskowe (niedowłady, zaburzenia czucia) lub napady padaczkowe (15–20%).
- Podwyższone ciśnienie wewnątrzczaszkowe
- efekty przemieszczenia spowodowane wzrostem guza, obrzękiem tkanek wokół guza (obrzęk okołoogniskowy) lub wodogłowiem obturacyjnym
- objawy to m.in. bóle głowy, nudności, wymioty, zmęczenie i znużenie
- objawy kliniczne: tarcza zastoinowa lub deficyty nerwów czaszkowych
czynniki predysponujące
- Pierwotny guz złośliwy
- Zapadalność przerzutów do mózgu w momencie rozpoznania raka z przerzutami1:
- czerniak złośliwy z przerzutami: 25 %
- rak płuc z przerzutami: 25 %
- rak nerki z przerzutami: 10 %
- rak piersi z przerzutami: 7 %
- Guzy głowy/szyi z przerzutami: 5 %
- guzy przewodu pokarmowego z przerzutami: 2 %
ICD-10
- C79 Wtórny nowotwór złośliwy o innym umiejscowieniu
- C79.3 Wtórny nowotwór złośliwy mózgu i opon mózgowo-rdzeniowych
diagnostyka
Kryteria diagnostyczne
- Objawy różnią się w zależności od umiejscowienia i rozmiarów przerzutów do OUN, niekiedy bez objawów.
- Stwierdzenie w badaniach obrazowych (przede wszystkim RM) jednego lub więcej procesów neoplastycznych z rozpoznaną chorobą złośliwą lub bez niej
- Diagnostyka histopatologiczna w celu określenia rodzaju guza
Różicowanie
- Guzy pierwotne mózgu
- stwardnienie rozsiane (SM)
- ropień mózgu
- Zapalenie opon mózgowo-rdzeniowych
- Zapalenie mózgu
Wywiad lekarski
Dolegliwości1
- Objawy zależą od wielkości, umiejscowienia i liczby przerzutów.
- często również bezobjawowe przerzuty wykrywane podczas badań stopnia zaawansowania chorób nowotworowych1
- Przebieg czasowy
- przebieg postępujący, zwykle w ciągu tygodni lub miesięcy
- Objawy przerzutów do mózgu1
- ból głowy (50%)
- objawy porażenia połowiczego (50%)
- Porażenia
- zaburzenia czucia
- objawy neuropsychiatryczne (30%)
- napady padaczkowe (10–25%)
- zaburzenia mowy i języka (afazja, dyzartria)
- Objawy wzmożonego ciśnienia śródczaszkowego
- ból głowy, nudności, wymioty, zaburzenia świadomości
- porażenie nerwów czaszkowych
- Objawy litych przerzutów do rdzenia kręgowego
- Ból pleców
- objawy (postępującego) porażenia poprzecznego
- Objawy neoplastycznego zapalenia opon mózgowo-rdzeniowych
- Nudności i wymioty
- bóle głowy, karku i pleców
- porażenie nerwów czaszkowych
- zaburzenia neurologiczne spowodowane uszkodzeniami rdzenia
- bóle korzeniowe
- zaburzenia czucia i niedowłady
- zaburzenia pęcherza moczowego i odbytnicy
Badanie fizykalne
Ogólne badanie lekarskie
- Objawy kliniczne guza pierwotnego (pozamózgowa manifestacja guza?)
- ocena ogólnego stanu fizycznego
- np. status sprawności w skali Karnofsky'ego lub ECOG
Badanie neurologiczne
- Deficyty ogniskowe i deficyty nerwów czaszkowych
- na przykład niedowłady lub zaburzenia nerwu okoruchowego
- zawroty głowy i ataksja przy przerzutach do móżdżku
- Oznaki wzmożonego ciśnienia śródczaszkowego
- ból głowy, nudności, wymioty, zaburzenia świadomości
- lub Badanie dna oka (oftalmoskopia)
- stwierdzenie tarczy zastoinowej (15–20%)
- Ocena neuropsychiatryczna
- afekt, nastrój, orientacja, pamięć
Badanie uzupełniające w praktyce lekarza rodzinnego
- W zależności od choroby nowotworowej będącej przyczyną zaburzeń
Diagnostyka u specjalisty
Badania obrazowe
- Badanie rezonansu magnetycznego (RM) mózgu z kontrastem (gadolin)
- m.in. obrazy T1-zależne przed podaniem środka kontrastowego i po jego podaniu
- badanie z wyboru (najbardziej czuła metoda diagnostyczna)1
- liczba, rozmiar i rozmieszczenie zmian w OUN oraz diagnostyka różnicowa
- TK tylko w przypadku przeciwwskazań do RM
- TK
- niższa czułość niż RM, znaczenie drugorzędne
diagnostyka laboratoryjna
- markery nowotworowe
- zalecane tylko w przypadku uzasadnionego podejrzenia
- szczególnie w przypadku podejrzenia guza zarodkowego (AFP, beta-hCG) lub raka gruczołu krokowego (PSA)
Badania histopatologiczne
- Klasyfikacja histopatologiczna guza po biopsji stereotaktycznej lub otwartym zabiegu chirurgicznym
- w razie niejasności co do guza pierwotnego i celem odróżnienia od guzów mózgu
- Im dawniej został rozpoznany guz pierwotny, tym bardziej zaleca się potwierdzenie w badaniu histopatologicznym.
- Nawet w 10% przypadków ostatecznie nie są to przerzuty, ale inne procesy (np. pierwotne guzy mózgu lub stany zapalne).
- mniej zalecane w przypadku przerzutów mnogich i typowych wyników badań obrazowych
Opcjonalna dalsza diagnostyka
- poszukiwanie guza w przypadku nieznanego nowotworu pierwotnego
- ocena stopnia zaawansowania choroby nowotworowej w przypadku pierwszego rozpoznania raka
- TK podstawy czaszki w razie podejrzenia nacieków na struktury kostne
- RM kręgosłupa w razie podejrzenia przerzutów do rdzenia kręgowego
- Test PMR i pomiar ciśnienia w razie podejrzenia Neoplastyczne zapalenie opon mózgowo-rdzeniowych
- badanie ogólne PMR (liczba komórek, cytologia, albumina, IgG, indeks IgG, glukoza, mleczan)
- badania specjalistyczne PMR (badanie immunocytochemiczne, cytometria przepływowa, PCR, FISH)
- Badanie PET dla rozróżnienia między (nawracającymi) przerzutami a martwicą popromienną po radiochirurgii
Wskazania dla skierowania do specjalisty
- W razie podejrzenia przerzutów do mózgu
Leczenia
Cele terapii
- łagodzenie objawów
- spowolnienie postępów choroby
- Pozbycie się guza, jeśli celem podejmowanych działań jest wyleczenie
Ogólne informacje na temat leczenia
- Interdyscyplinarne strategie leczenia w wyspecjalizowanych ośrodkach, w miarę możliwości w porozumieniu z lekarzem rodzinnym prowadzącym leczenie
- często brak możliwości leczenia w momencie sformułowania rozpoznania
- Istotne procedury w ramach leczenia
- resekcja chirurgiczna
- radiochirurgia
- radioterapia frakcjonowana
- leczenie farmakologiczne guzów
- leczenie wspomagające
- objawowe leczenie steroidami
- leczenie przeciwdrgawkowe
- opieka paliatywna
- Wybór metody leczenia jest indywidualny i zależy od wielu czynników.
- pacjent: wiek, ogólny stan fizyczny (np. status sprawności w skali Karnofsky'ego)
- przerzuty do mózgu: wielkość, liczba, umiejscowienie, guz pierwotny
- pierwotna choroba nowotworowa i molekularny profil genetyczny
- inne choroby współistniejące
- Neoplastyczne zapalenie opon mózgowo-rdzeniowych
- leczenie w większości przypadków paliatywne
- rozważenie przedłużenia życia, złagodzenia objawów neurologicznych i bólu na tle toksyczności
- mało dowodów opartych na badaniach
Terapia chirurgiczna
Resekcja chirurgiczna
- Resekcja chirurgiczna jest skuteczną i uznaną procedurą leczenia litych przerzutów do mózgu1.
- Warunkiem jest dostęp neurochirurgiczny do guza.
- w przypadku pojedynczych przerzutów przewaga pod względem przeżycia nad samą radioterapią całego mózgu3
- najczęściej resekcja en bloc w połączeniu z różnymi procedurami śródoperacyjnymi1
- na przykład neuronawigacją/mapowaniem mózgu, termoterapią śródmiąższową indukowaną laserem (LITT), zogniskowanymi ultradźwiękami
- w razie potrzeby z późniejszą radioterapią całego mózgu
- Resekcja umożliwia potwierdzenie rozpoznania w badaniu histopatologicznym.
- Resekcja chirurgiczna jest zalecana w przypadku
- pojedynczych przerzutów
- dobrego ogólnego stanu fizycznego
- niewielkich deficytów neurologicznych
- braku lub stabilnych (>3 miesięcy) pozaczaszkowych ujawnień guza
- przerzutów guzów opornych na radioterapię
- nieznanego guza pierwotnego
- Zmiany, której nie da się w badaniu neuroradiologicznym w sposób pewny sklasyfikować jako przerzutu.
- zmian łatwo dostępnych chirurgicznie
- przerzutu rozrostowego (średnica >3 cm) lub objawowego, szczególnie w przypadku
- objawów wzmożonego ciśnienia śródczaszkowego
- niskiego ryzyka poważnych deficytów neurologicznych w wyniku operacji
- przerzutów podnamiotowych z zagrożeniem wodogłowiem obturacyjnym lub uciskiem na pień mózgu
- Operacja może być również wskazana u pacjentów z 2 lub 3 przerzutami4.
- alternatywnie połączenie resekcji dużego przerzutu z radiochirurgią mniejszych zmian
- Nie zaleca się resekcji w przypadku przerzutów drobnokomórkowego raka płuc, rozrodczaka lub chłoniaka.
- Przerzuty do rdzenia kręgowego
- Szczególnie w przypadku deficytów neurologicznych należy rozważyć dekompresję chirurgiczną.
- w przypadku przerzutów do trzonów kręgowych w razie potrzeby operacja wymiany i stabilizacji trzonów kręgowych
Zastawka płynu mózgowo-rdzeniowego
- W przypadku zaburzeń krążenia płynu mózgowo-rdzeniowego spowodowanych guzem z wodogłowiem chirurgiczne założenie zewnętrznego systemu drenażu płynu mózgowo-rdzeniowego (np. EVD, zastawka komorowo-otrzewnowa)
Terapia radiacyjna
Radiochirurgia stereotaktyczna
- Przezskórna stereotaktyczna aplikacja pojedynczych wysokich dawek promieniowania
- Leczenie radiochirurgiczne zalecane w przypadku3:
- od 1 do 4 przerzutów do mózgu
- braku lub stabilnych (>3 miesięcy) pozaczaszkowych ujawnień guza
- małych, głęboko umiejscowionych zmian
- zmian niedostępnych chirurgicznie, np. pień mózgu
- niewielkiego efektu neoplastycznego przerzutu (średnica <3 cm)>
- nawracających przerzutów po radioterapii całego mózgu lub po operacji
Radioterapia całego mózgu
- Pierwotna, adjuwantowa lub profilaktyczna terapia radiacyjna całego mózgu i opon miękkich
- Podstawowa opcja leczenia, jeśli operacja lub radiochirurgia nie są zalecane.
- poprawa mediany przeżycia z 2 do 3–6 miesięcy2
- poprawa objawów neurologicznych i jakości życia
- Niektóre guzy pierwotne są bardziej wrażliwe na napromienianie niż inne (np. rak piersi, rak płuc)2.
- Według przeglądu Cochrane zalecana dawka promieniowania wynosi 30 Gy w 10 frakcjach1,6.
- ograniczenie deficytów neuropoznawczych dzięki memantynie i oszczędzeniu hipokampa3
- Pierwotna radioterapia frakcjonowana (radioterapia całego mózgu) zalecana w przypadku
- przerzutów mnogich do mózgu, zwłaszcza w przypadku guzów słabiej odpowiadających na chemioterapię
- od 1 do 4 przerzutów do mózgu, niekwalifikujących się do zabiegu chirurgicznego lub radiochirurgicznego
- pojedynczych przerzutów o nieoperacyjnym umiejscowieniu lub ogólnie nieoperacyjnych lub postępujących przerzutów pozamózgowych, w razie potrzeby w połączeniu z radiochirurgią
- spodziewana długość życia >3 miesiące
- Profilaktyczna radioterapia całego mózgu w przypadku drobnokomórkowego raka płuc, jeśli celem działań jest wyleczenie.
Leczenie farmakologiczne (guza)
- Zastosowanie ogólnoustrojowych terapii leczących guza, ukierunkowanych na guz pierwotny i zgodnych z ustalonymi protokołami
- konwencjonalna chemioterapia lub substancje personalizowane („terapie celowane molekularnie”)
- Warunkiem jest zwykle potwierdzenie guza pierwotnego (w badaniu histopatologicznym).
- Współczynnik odpowiedzi pierwotnej farmakoterapii guza pierwotnego może być podobny jak w przypadku przerzutów do innych narządów.
- np. raka piersi (do 50% odpowiedzi na leczenie)
Chemioterapia
- Konwencjonalna chemioterapia ogólnoustrojowa
- Skuteczność jest prawdopodobnie ograniczona zdolnością przenikania bariery krew-płyn mózgowo-rdzeniowy1,8.
- raczej drugoplanowa rola w leczeniu przerzutów do mózgu ze względu na ograniczoną skuteczność w badaniach klinicznych1
- najczęściej w przypadku oporności na leczenie lub w warunkach opieki paliatywnej
- na przykład leczenie oparte na karboplatynie lub cisplatynie w celu przedłużenia życia w przypadku drobnokomórkowego raka płuc (stadium zaawansowanej choroby)
- Chemioterapia dokanałowa w przypadku neoplastycznego zapalenia opon mózgowo-rdzeniowych
- chemioterapeutyki dopuszczone do obrotu: metotreksat (MTX), Ara-C i tiotrietylenofosforamid (tiotepa)
- Metotreksat jest lekiem z wyboru.
- Podawanie przez rezerwuar dokomorowy jest lepsze niż wielokrotne nakłucia lędźwiowe.
- cel: Uzdrowienie płynu mózgowo-rdzeniowego w ciągu 2 tygodni (brak wcześniej stwierdzonych komórek guza)
- chemioterapeutyki dopuszczone do obrotu: metotreksat (MTX), Ara-C i tiotrietylenofosforamid (tiotepa)
Substancje celowane i immunoterapia
- Substancje celowane molekularnie („terapie celowane molekularnie”)1
- po części znacząca poprawa przeżywalności w niektórych podgrupach, np.1:
- NSCLC: mutacja EGFR lub translokacja ALK
- rak piersi: HER2-dodatni
- czerniak złośliwy: mutacja genu BRAF-V600
- Zastosowanie zależy od molekularnego profilu genetycznego guza pierwotnego.
- w niektórych chorobach nowotworowych obecnie leczenie pierwszego rzutu
- szczególnie w przypadku raka piersi, czerniaka i niedrobnokomórkowego raka płuc
- na przykład inhibitory BRAF w leczeniu czerniaka złośliwego
- po części znacząca poprawa przeżywalności w niektórych podgrupach, np.1:
- Immunoterapie
- leczenie inhibitorami immunologicznego punktu kontrolnego, np. inhibitorami CTLA-4 lub inhibitorami PD-1 w NSCLC z ekspresją PD-1
leczenie wspomagające
Glikokortykosteroidy
- Glikokortykosteroidy skutecznie zmniejszają obrzęk okołoogniskowy i obniżają podwyższone ciśnienie śródczaszkowe.
- poprawa objawów wywołanych uciskiem na otaczającą tkankę („efekt masy”)
- leczenie ostrych objawów klinicznych ciśnienia śródczaszkowego zwykle deksametazonem
- w przypadku umiarkowanego ciśnienia śródczaszkowego początkowo w niewielkiej dawce (tak dużo, jak to konieczne, tak mało, jak to możliwe)
- na przykład 25–50 mg prednizolonu na dobę
- Leczenie glikokortykosteroidami może utrudnić rozpoznanie (biopsję) chłoniaka mózgu.
leki przeciwdrgawkowe
- Leczenie objawowych napadów drgawek padaczkowych1
- często leczenie przez cały okres przeżycia
- Nie zaleca się profilaktycznego stosowania, jeśli nie występują napady padaczkowe.
- w przypadku dłuższego okresu bez napadów i docelowego leczenia w razie potrzeby stopniowe odstawianie
- Zalecane substancje
- lewetyracetam
- lamotrygina
- gabapentyna
Objawowa opieka paliatywna
- Wsparcie w łagodzeniu objawów i towarzyszenie w procesie odchodzenia
- Zobacz także opieka paliatywna w przypadku:
Przebieg, powikłania i rokowanie
przebieg
- Objawy z reguły powoli postępują.
- wyjątek: krwotok z przerzutów
powikłania
- leczenie operacyjne
- zakażenia?
- Krwawienia
- uszkodzenia miąższu z neurologicznymi zaburzeniami czynnościowymi
- Padaczka
- radiochirurgia
- martwica popromienna (radionekroza)
- najważniejsze powikłanie
- po 2 latach martwica popromienna z objawami klinicznymi nawet u 11%
- martwica popromienna (radionekroza)
- Radioterapia całego mózgu
Rokowania
- Rokowanie jest zmienne w zależności od guza pierwotnego1.
- Przerzuty do mózgu
- Mediana czasu przeżycia w każdym rodzaju guza wynosi 3–6 miesięcy.
- Mediana czasu przeżycia w najkorzystniejszej klasie prognostycznej według DS-GPA wynosi 47 miesięcy1.
- wskaźnik 1-letniego przeżycia około 10%
- Przerzuty do rdzenia kręgowego
- rak płuc: mediana czasu przeżycia ok. 3 miesiące
- rak piersi, rak gruczołu krokowego: mediana przeżycia >1 rok
- Neoplastyczne zapalenie opon mózgowo-rdzeniowych
- Mediana czasu przeżycia bez leczenia wynosi tylko od 4 do 8 tygodni,.
- Leczenie może wydłużyć czas przeżycia.
- w warunkach leczenia wspomagającego mediana czasu przeżycia 2 miesiące
- po radioterapii całego mózgu mediana czasu przeżycia od 3 do 6 miesięcy
- wydłużenie czasu przeżycia o 6–9 miesięcy dzięki operacji i radioterapii całego mózgu w porównaniu z samą radioterapią całego mózgu
Klasyfikacje prognostyczne
- Istnieją różne klasyfikacje umożliwiające ocenę rokowania1.
- Indeks prognostyczny GPA („Graded Prognostic Assessment") z czynnikami:
- wiek
- ogólny stan fizyczny (status sprawności w skali Karnofsky'ego)
- liczba przerzutów do mózgu
- obecność przerzutów pozaczaszkowych
- ostatnio rozszerzenie indeksu o guzy pierwotne (DS-GPA)
- Czynniki rokownicze
- Czynniki, które wiążą się z lepszym rokowaniem:
- remisja lub kontrolowanie ogólnoustrojowej choroby nowotworowej
- długi odstęp czasu między rozpoznaniem guza pierwotnego a przerzutami do mózgu
- samotny przerzut do mózgu
- dobry ogólny stan fizyczny i młody wiek
- określone guzy pierwotne, np. guz zarodkowy lub rak piersi
- Czynniki, które wiążą się z lepszym rokowaniem:
Dalsze postępowanie
Zalecenia dotyczące późniejszej opieki
- Podejście interdyscyplinarne
- zdefiniowanie jednej osoby kontaktowej
- podział zadań między specjalności
- Badania obrazowe
- badania RM lub TK zlecane indywidualnie przez klinikę lub co 3 miesiące
- (Długofalowa) farmakoterapia
- regularna weryfikacja wskazań do leczenia steroidami i lekami przeciwpadaczkowymi.
- Kliniczna ocena przebiegu choroby
- kliniczna ocena neurologiczna
- ocena psychospołeczna oraz, w razie potrzeby, neuropsychologiczna i psychiatryczna
- uwaga: niewydolność przysadki/podwzgórza po radioterapii!
- Kontrola dalszych potrzeb
- Rehabilitacja
- interdyscyplinarne, zindywidualizowane działania rehabilitacyjne, dostosowane do ograniczeń
- opieka psychoonkologiczna
- środki pomocnicze (chodzik, wózek inwalidzki)
- lub objęcie strukturalną opieką paliatywną
Leczenie nawrotów
- Postępowanie jest indywidualne i planowane w zależności od ogólnego stanu pacjenta i podstawowej terapii.
- Możliwa ponowna resekcja, leczenie farmakologiczne, radiochirurgia lub radioterapia całego mózgu
informacje dla pacjentów
Ilustracje

mózg
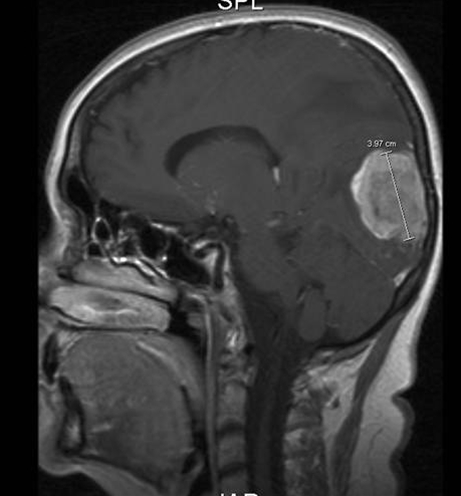
Przerzuty do mózgu w przebiegu raka piersi, płaszczyzna strzałkowa
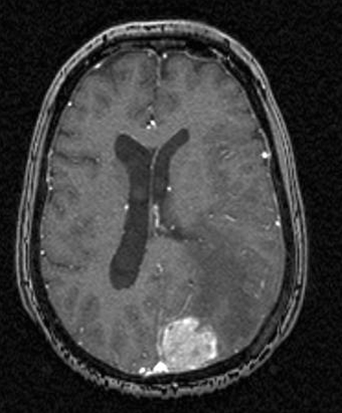
Przerzuty do mózgu w przebiegu raka piersi, płaszczyzna poprzeczna
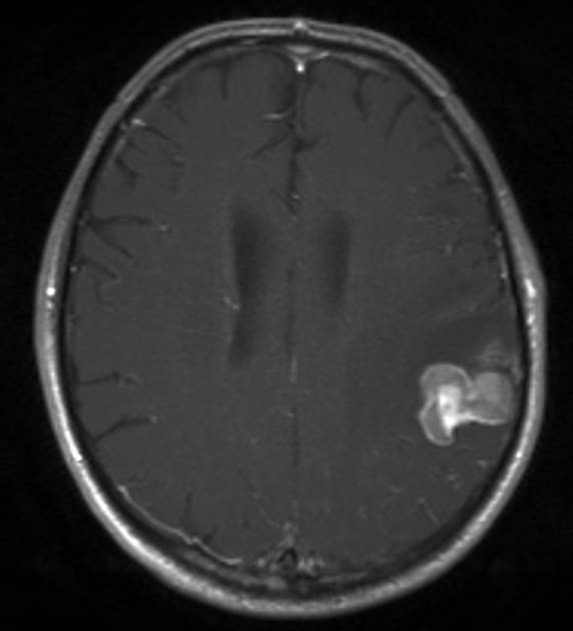
Przerzuty do mózgu w przebiegu raka nerki, płaszczyzna poprzeczna
Quellen
Leitlinien
- American Society of Clinical Oncology (ASCO), American Society for Radiation Oncology (ASTRO), Society for Neuro-Oncology (SNO). Guideline on Treatment of Brain Metastases. Stand 2021. www.astro.org
Literatur
- Suh JH, Kotecha R, Chao ST, Ahluwalia MS, Sahgal A, Chang EL. Current approaches to the management of brain metastases. Nat Rev Clin Oncol. 2020;17(5):279-299. doi.org
- Lin X, DeAngelis LM. Treatment of Brain Metastases. J Clin Oncol. 2015 Oct 20;33(30):3475-84. doi: 10.1200/JCO.2015.60.9503 Epub 2015 Aug 17. Review. PubMed PMID: 26282648 www.ncbi.nlm.nih.gov
- American Society of Clinical Oncology (ASCO), American Society for Radiation Oncology (ASTRO), Society for Neuro-Oncology (SNO). Guideline on Treatment of Brain Metastases. Stand 2021. doi.org
- Olson JJ, Kalkanis SN, Ryken TC. Congress of Neurological Surgeons Systematic Review and Evidence-Based Guidelines for the Treatment of Adults With Metastatic Brain Tumors: Executive Summary. Neurosurgery. 2019;84(3):550-552. doi:10.1093/neuros/nyy540 doi.org
- Soon YY, Tham IWK, Lim KH, Koh WY, Lu JJ. Surgery or radiosurgery plus whole brain radiotherapy versus surgery or radiosurgery alone for brain metastases. Cochrane Database of Systematic Reviews 2014; Issue 3. Art: No.: CD009454. pmid:24585087 PubMed
- Tsao MN, Xu W, Wong RK, Lloyd N, Laperriere N, Sahgal A, Rakovitch E, Chow E. Whole brain radiotherapy for the treatment of newly diagnosed multiple brain metastases. Cochrane Database Syst Rev. 2018 Jan 25;1:CD003869. doi: 10.1002/14651858.CD003869.pub4 Review. PubMed PMID: 29365347 www.ncbi.nlm.nih.gov
- Linskey ME, Andrews DW, Asher AL et al. The role of stereotactic radiosurgery in the management of patients with newly diagnosed brain metastases: a systematic review and evidence-based clinical practice guideline. J Neurooncol 2010;96:45–68. PMID:19960227 doi.org
- Mehta MP, Paleologos NA, Mikkelsen T, et al. The role of chemotherapy in the management of newly diagnosed brain metastases: a systematic review and evidence-based clinical practice guideline. J Neurooncol. 2010 Jan;96(1):71-83. Epub 2009 Dec 4. Review.PMID:19960229 PubMed
- Lu-Emerson C, Eichler AF.Brain metastases. Continuum (Minneap Minn). 2012 Apr;18(2):295-311. PMID:22810128 PubMed
- Kalkanis SN, Kondziolka D, Gaspar LE, Burri SH, Asher AL, Cobbs CS, Ammirati M, Robinson PD, Andrews DW, Loeffler JS, McDermott M, Mehta MP, Mikkelsen T, Olson JJ, Paleologos NA, Patchell RA, Ryken TC, Linskey ME. The role of surgical resection in the management of newly diagnosed brain metastases: a systematic review and evidence-based clinical practice guideline. J Neurooncol. 2010 Jan;96(1):33-43. doi: 10.1007/s11060-009-0061-8 Epub 2009 Dec 4. Review. PubMed PMID: 19960230 www.ncbi.nlm.nih.gov
Autor*innen
- Jonas Klaus, Arzt in Weiterbildung Neurologie, Hamburg