Informacje ogólne
Definicja
- Wtórny (objawowy) ból głowy spowodowany różnorodnymi zaburzeniami kręgosłupa szyjnego1
- często (ale niekoniecznie) z jednoczesnym bólem szyi1
- Definicja według klasyfikacji bólów głowy ICHD-3 (The International Classification of Headache Disorders)
- Obecne kryteria ICHD-3 są bardziej rygorystyczne odnośnie związku przyczynowego, niż w poprzednich wersjach.2-3
- Należy go różnicować z bólami głowy związanymi z zespołem bólu szyjno-mięśniowo-powięziowego, czyli bólami głowy spowodowanymi wzmożonym napięciem mięśni szyi.1
Epidemiologia
- Chorobowość: około 0,4–4% populacji ogólnej3-4
- Średni wiek zachorowania: 33 lata3
- Kobiety chorują częściej niż mężczyźni.3
Etiologia i patogeneza
Przyczyny w odcinku szyjnym kręgosłupa
- Zaburzenia rozwojowe połączenia czaszkowo-kręgowego i górnego odcinka kręgosłupa szyjnego1
- Guzy połączenia czaszkowo-szyjnego i górnego odcinka kręgosłupa szyjnego1
- guzy pierwotne, ale także np. szpiczak mnogi
- Choroba Pageta kości czaszki z wtórnymi patologiami podstawy czaszki
- Reumatoidalne zapalenie stawów górnego odcinka kręgosłupa szyjnego1
- Choroba Bechterewa górnego odcinka kręgosłupa szyjnego1
- Spondyloza szyjna1
- Złamania górnego odcinka kręgosłupa szyjnego1
- Uraz typu „smagnięcia biczem” w odcinku szyjnym5
- Zapalenie kości i szpiku (osteomyelitis) górnych kręgów szyjnych1
- Urazy lub zmiany zwyrodnieniowe stawu szczytowo-obrotowego lub stawów międzywyrostkowych C2/C35-6
- Zapalenie ścięgien w okolicy przestrzeni zagardłowej (retropharyngeal tendonitis) (klasyfikowane oddzielnie zgodnie z ICHD-3)1
- Dystonia czaszkowo-szyjna (sklasyfikowana oddzielnie zgodnie z ICHD-3)1
Patogeneza
- Powstawanie bólu
- Promieniowanie bólu (do okolicy czołowej)
Czynniki predysponujące
- Zaburzenia rozwojowe połączenia czaszkowo-kręgowego
- Wcześniejsze uszkodzenia lub urazy8
- Zmiany zwyrodnieniowe kręgosłupa
ICD-10
- G44 Inne zespoły bólu głowy
- G44.3 Przewlekły pourazowy ból głowy
- G44.8 Inne określone zespoły bólu głowy
- R51 Ból głowy
Diagnostyka
Kryteria diagnostyczne
Kryteria diagnostyczne według ICHD-31
- A: Ból głowy spełniający kryterium C.
- B: Stwierdzenie choroby lub zmian w obrębie kręgosłupa szyjnego lub tkanek miękkich szyi w badaniu przedmiotowym i/lub w badaniach obrazowych, o których wiadomo, że są potwierdzoną przyczyną bólu głowy.
- C: Spełnienie co najmniej dwóch z następujących kryteriów:
- Ból głowy pozostaje w relacji czasowej do choroby kręgosłupa szyjnego lub zmian w odcinku szyjnym kręgosłupa.
- Ból głowy ulega poprawie wraz z ustępowaniem choroby kręgosłupa szyjnego.
- Ograniczenie ruchomości kręgosłupa szyjnego i nasilenie bólu głowy przy wykonywaniu odpowiednich manewrów wywołujących ból głowy
- Ból głowy ustępuje po wykonaniu w ramach diagnostyki blokady nerwów szyjnych ewentualnie nerwu unerwiającego daną okolicę.
- D: Objawy nie zostały opisane trafniej innym rozpoznaniem ICHD-3.
Diagnostyka różnicowa
- Zobacz również artykuły Ból głowy lub Ból szyi.
- Ból głowy typu napięciowego
- Migrena
- Ból głowy w zespole bólu szyjno-mięśniowo-powięziowego1
- ból pochodzenia mięśniowego z punktami spustowymi
- często skojarzony z napięciowym bólem głowy
- Ból głowy związany z nadużywaniem leków
- Rozwarstwienie tętnicy szyjnej5
- ostry ból szyi i głowy, możliwe deficyty neurologiczne
- Zapalenie opon mózgowo-rdzeniowych5
- Radikulopatia szyjna (np. przepuklina krążka międzykręgowego)1
- Fibromialgia
- Dystonia czaszkowo-szyjna1
- Zapalenie ściegien w przestrzeni zagardłowej (retropharyngreal tendinitis)1
- ból głowy spowodowany zapaleniem lub zwapnieniem tkanek miękkich przestrzeni zagardłowej, wywoływany zgięciem głowy w tył
- w badaniach obrazowych widoczny nieprawidłowy obrzęk tkanek miękkich przedkręgowych
Wywiad lekarski
Wywiad dotyczący bólu głowy
- Charakter bólu
- przeważnie tępy, rwący
- Natężenie (intensywność)
- Czas trwania
- ból ciągły, utrzymujący się od kilku godzin do kilku dni
- Często nasila się w postaci napadu.
- Umiejscowienie
- Możliwe czynniki wyzwalające
- palpacja mięśni karku5
- ruch głowy (np. dłużej trwające zgięcie lub prostowanie głowy)
Objawy towarzyszące
- Ból szyi1
- Nudności, wymioty oraz światło- i/lub dźwiękowstręt1
- na ogół w mniejszym stopniu niż w przypadku migreny
- Towarzyszący, rozlany ból barku lub ramienia3
- Rzadsze objawy towarzyszące3
- zaburzenia połykania z uczuciem kuli w gardle
- zawroty głowy
- łzawienie lub wyciek z nosa
- obrzęk okołooczodołowy
Badanie przedmiotowe
- Badanie fizykalne
- Należy zwrócić szczególną uwagę na badanie głowy, szyi, kręgosłupa i barków.
- cechy ewentualnej choroby podstawowej (np. guzy)
- Badanie neurologiczne - bez odchyleń
- Opcjonalne objawy kliniczne
- postawa odciążająca
- zmniejszona ruchomość kręgosłupa szyjnego
- UWAGA: Unikać zginania kręgosłupa szyjnego w reumatoidalnym zapaleniu stawów!
- wzmożone napięcie mięśni
- wrażliwość na ucisk kręgu C2 z wywołaniem bólu
Badania uzupełniające w gabinecie lekarza rodzinnego
- Nie są wymagane.
Diagnostyka specjalistyczna
Badania obrazowe
- Badania obrazowe górnego odcinka kręgosłupa szyjnego i struktur przyległych w celu wykrycia możliwych przyczyn
- np. zniesienie fizjologicznej krzywizny, skrzywienie, spondyloza, zmiany wrodzone, pourazowe, zapalne lub nowotworowe
- Rodzaj badania zależy od podejrzewanego rozpoznania (RTG/TK/RM).
- W razie potrzeby RTG czynnościowe w celu potwierdzenia ograniczonej ruchomości
Blokada diagnostyczna nerwów lub stawów międzykręgowych
- Blokada poprzez miejscowe ostrzyknięcie środkami znieczulającymi i/lub glikokortykosteroidami
- Struktury docelowe7
- blokada nerwu potylicznego większego i mniejszego (C2 i C3)
- stawy międzykręgowe C2/C3
- Miarodajne diagnostycznie, jeśli nastąpiło dwukrotne zmniejszenie natężenia bólu nawet w okolicy nie poddanej znieczuleniu (z kontrolą placebo).5
- Ustąpienie bólu głowy po diagnostycznej blokadzie jest kryterium diagnostycznym klasyfikacji ICHD-3.1
Wskazania do skierowania do specjalisty
- W przypadku podejrzenia szyjnopochodnego bólu głowy skierowanie do neurologa, ortopedy lub specjalisty leczenia bólu – w zależności od podejrzewanej przyczyny.
- Jeśli podejrzewa się inne wtórne bóle głowy lub radikulopatię górnego odcinka szyjnego – skierowanie do neurologa lub ortopedy.
Leczenie
Cele leczenia
- Złagodzenie objawów
- Leczenie przyczyny
Ogólne informacje o leczeniu
- Należy leczyć chorobę podstawową, jeśli jest to możliwe.
- Dotychczas brak skutecznych, opartych na dowodach naukowych, metod leczenia.5,7
- Jeśli występuje prawdopodobieństwo szyjnopochodnego bólu głowy, zaleca się pragmatyczne podejście do leczenia obejmujące fizjoterapię, ewentualnie w skojarzeniu z terapią manualną.5
Farmakoterapia
- Dotychczas brak udowodnionej skuteczności leczenia farmakologicznego5
- w przypadku nieskuteczności, szybkie zakończenie próby leczenia (należy zwrócić uwagę na ból głowy związany z nadużywaniem leków)
- Stosowane substancje czynne (poza zarejestrowanymi wskazaniami, „off label”)9
- leki przeciwbólowe lub NLPZ
- np. ibuprofen 400 mg 3 razy dziennie przez kilka dni
- leki zmniejszające napięcie mięśniowe
- trójpierścieniowe leki przeciwdepresyjne
- leki przeciwpadaczkowe
- leki przeciwbólowe lub NLPZ
- Substancje o potwierdzonym braku skuteczności
Leczenie niefarmakologiczne
- Terapia manualna i fizjoterapia
- Techniki relaksacyjne
- np. progresywna relaksacja mięśni według Jacobsona
- Ćwiczenia i aktywność fizyczna w zależności od choroby/przyczyny podstawowej
Blokada
- Blokada nerwu potylicznego większego lub stawu międzykręgowego środkami miejscowo znieczulającymi i/lub glikokortykosteroidami
- Znaczenie w diagnostyce różnicowej1
- Rzadko długotrwała skuteczność terapeutyczna5
- złagodzenie objawów w 94% przypadków, ale utrzymujące się średnio tylko 23,5 dni
Elektroterapia
- TENS (przezskórna elektrostymulacja nerwów), jonoforeza, pole magnetyczne
- Nie zaleca się stosowania, brak kontrolowanych badań dotyczących skuteczności.5
Leczenie chirurgiczne
- Interwencje chirurgiczne w celu leczenia choroby podstawowej, jeśli wskazane
- Zabiegi chirurgiczne, neuroablacja
- np. „uwolnienie” lub resekcja nerwu potylicznego większego (n. occipitalis major)
- W badaniach wykazano tymczasową poprawę.5
- brak kontrolowanych badań dotyczących skuteczności leczenia chirurgicznego
- np. „uwolnienie” lub resekcja nerwu potylicznego większego (n. occipitalis major)
Przebieg, powikłania i rokowanie
Powikłania
- Przejście w stan przewlekły
- Ból głowy związany z nadużywaniem leków
Rokowanie
- Rokowanie zależy od przyczyny bólu.
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
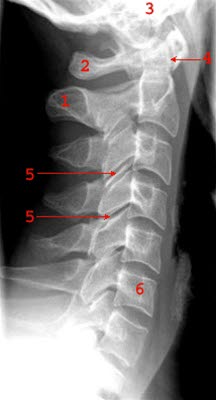
Rtg kręgosłupa szyjnego w projekcji bocznej: 1 = wyrostek kolczysty obrotnika (prosessus spinosus axis) 2 = kręg szczytowy (atlas) 3 = podstawa czaszki 4 = ząb obrotnika (dens axis) 5 = staw międzykręgowy 6 = trzon kręgu C6
Źródła
Wytyczne
- Międzynarodowe Towarzystwo Bólu Głowy. Międzynarodowa Klasyfikacja Bólów Głowy, wydanie 3 (ICHD-3). Stan na rok 2018. www.ichd-3.org
Piśmiennictwo
- Headache Classification Committee of the International Headache Society (IHS) The International Classification of Headache Disorders, 3rd edition. Cephalalgia. 2018;38(1):1-211. doi:10.1177/0333102417738202 www.ichd-3.org
- Frese A, Evers S. Biological markers of cervicogenic headache. Cephalalgia 2008; 28 (Suppl 1): 21. www.ncbi.nlm.nih.gov
- Antonaci F, Sjaastad, O. Cervicogenic Headache: A Real Headache. Curr Neurol Neurosci Rep (2011) 11: 149. doi:10.1007/s11910-010-0164-9 link.springer.com
- Sjaastad O. Cervicogenic headache: comparison with migraine without aura; Vaga study. Cephalalgia 2008; 28 (Suppl 1): 18. www.ncbi.nlm.nih.gov
- Bogduk N, Govind J. Cervicogenic headache: an assessment of the evidence on clinical diaganosis, invasive tests, and treatment. Lancet Neurol 2009; 8: 959. PubMed
- Cooper G, Bailey B, Bogduk N. Cervical zygapophyseal joint pain maps. Pain Med 2007; 8: 344. PubMed
- Biondi DM. Cervicogenic headache: a review of diagnostic and treatment strategies. J Am Osteopath Assoc. 2005 Apr;105(4 Suppl 2):16S-22S. www.ncbi.nlm.nih.gov
- Obelieniene D, Bovim G, Schrader H, Surkiene D, Mickeviaiene D, Miseviaiene I et al. Headache after whiplash: a historical cohort study outside the medico-legal context. Cephalalgia 1998; 18: 559 - 64. PubMed
- Boudreau GP, Marchand L. Pregabalin for the management of cervicogenic headache: a double blind study. Can J Neurol Sci. 2014; 41: 603-10: pmid: 25373811 PubMed
- Linde M, Hagen K, Salvesen Ø, Gravdahl GB, Helde G, Stovner LJ. Onabotulinum toxin A treatment of cervicogenic headache: a randomised, double-blind, placebo-controlled crossover study. Cephalalgia. 2011; 31: 797-807. PMID: 21300635 PubMed
- Posadzki P, Ernst E. Spinal manipulations for cervicogenic headaches: a systematic review of randomized clinical trials. Headache 2011; 51(7): 1132-9 PubMed
- Jull G, Trott P, Potter H, et al. A randomized controlled trial of exercise and manipulative therapy for cervicogenic headache. Spine 2002; 27: 1835. PubMed
Autorzy
- Katarzyna Kosiek, Dr n. med., specjalista medycyny rodzinnej, Poradnia Lekarzy Rodzinnych w Łodzi (recenzent)
- Tomasz Tomasik, Dr hab. n. med., Prof. UJ, specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie (redaktor)
- Jonas Klaus, lekarz w trakcie specjalizacji z neurologii, Hamburg