Informacje ogólne
Definicja
- Bloki odnóg pęczka Hisa to zaburzenia przewodzenia w sercu poniżej pęczka Hisa w okolicy odnóg Tawary (odnóg pęczka Hisa).
- Następstwo znacznego zwolnienia lub przerwania przewodzenia przez komory z typowymi zmianami w EKG z powierzchni ciała.
- Bloki przewodzenia są możliwe w różnych miejscach:
- prawa odnoga pęczka Hisa (right bundle branch block – RBBB)
- proksymalny odcinek lewej odnogi pęczka Hisa przed podziałem na 2 wiązki (left bundle branch block – LBBB)
- przednia lub tylna wiązka lewej odnogi Hisa po podziale
- blok przedniej wiązki lewej odnogi pęczka Hisa (left anterior hemiblock – LAH)
- blok tylnej wiązki lewej odnogi pęczka Hisa (left posterior hemiblock – LPH)
- połączenie różnych rodzajów bloków
- blok dwuwiązkowy (RBBB + LAH, RBBB + LPH, LAH + LPH)
- blok trójwiązkowy (RBBB + LAH + LPH).
Epidemiologia
Blok lewej odnogi pęczka Hisa
- Częstość występowania bloku lewej odnogi pęczka Hisa: 2,2% w populacji ogólnej1-2
- u mężczyzn z częstością 3,2 przypadki na 10 000 osób na rok, u kobiet 3,7 przypadki na 10 000 osób na rok.2
- Częstość rośnie z wiekiem.3
- Znacznie wyższa częstość występowania w przebiegu choroby serca
- u do 25% pacjentów z przewlekłą niewydolnością serca.4
Blok prawej odnogi pęczka Hisa
- Blok prawej odnogi pęczka Hisa (łącznie z niezupełnym) jest nieco częstszy niż blok lewej odnogi pęczka Hisa.
- Częstość występowania RBBB: 0,3–2,2% w populacji ogólnej.5
- Częstość wzrasta z wiekiem3,6
- Zupełny blok prawej odnogi pęczka Hisa u 35–50% sportowców wytrzymałościowych.
- Całkowity blok prawej odnogi pęczka Hisa z większą częstością u pacjentów z organiczną chorobą serca, np. u osób z zatorowością płucną.4
Etiologia i patogeneza
Etiologia bloku lewej odnogi pęczka Hisa (LBBB)
- Choroba wieńcowa.
- Ostry zespół wieńcowy.
- Kardiomiopatie (szczególnie rozstrzeniowa).
- Niewydolność serca.
- Nadciśnieniowa choroba serca.
- Zapalenie mięśnia sercowego.
- Stan po operacji zastawki serca, interwencji przezskórnej (np. transcatheter aortic valve implantation – TAVI).
- Choroby tkanki łącznej.
- Choroby przebiegające z nacieczeniem mięśnia sercowego (sarkoidoza, choroba Fabry'ego).
- Idiopatyczne włóknienie i wapnienie układu bodźcoprzewodzącego.
- Rzadko wrodzony.
Etiologia bloku prawej odnogi pęczka Hisa (RBBB)
- Idiopatyczne włóknienie układu bodźcoprzewodzącego.
- Choroba wieńcowa.
- Ostry zespół wieńcowy.
- Ostra niewydolność prawokomorowa (zatorowość płucna).
- Przewlekła niewydolność prawokomorowa, serce płucne (cor pulmonale)
- przewlekłe zakrzepowo
-–zatorowe nadciśnienie płucne (chronic thromboembolic pulmonary hypertension – CTEPH) - wady serca
- POChP.
- przewlekłe zakrzepowo
- Zapalenie mięśnia sercowego.
- Wrodzone wady serca (np. tetralogia Fallot'a, ubytek przegrody międzyprzedsionkowej).
Skutki czynnościowe
- LBBB w szczególności prowadzi do mechanicznej dyssynchronii lewej komory.8
- Rzadziej RBBB również może prowadzić do mechanicznej dyssynchronii lewej komory.10
ICD–10
- I44 Blok przedsionkowo-komorowy i lewej odnogi pęczka Hisa.
- I44.4 Blok przedniej gałęzi lewej odnogi pęczka Hisa.
- I44.5 Blok tylnej gałęzi lewej odnogi pęczka Hisa.
- I44.6 Inny i nieokreślony blok gałęzi pęczka Hisa.
- I44.7 Blok lewej odnogi pęczka Hisa, nieokreślony.
- I45 Inne zaburzenia przewodzenia.
- I45.0 Blok prawej odnogi pęczka Hisa.
- I45.1 Inne i nieokreślone bloki prawej odnogi pęczka Hisa.
- I45.2 Blok dwuwiązkowy.
- I45.3 Blok trójwiązkowy.
- I45.4 Nieokreślony blok wewnątrzkomorowy.
- I45.5 Inny określony blok serca.
- I45.8 Inne określone zaburzenia przewodnictwa.
- I45.9 Zaburzenia przewodnictwa, nieokreślone.
Diagnostyka
Kryteria diagnostyczne
- Rozpoznanie stawiane jest na podstawie charakterystycznego obrazu EKG.
Prawidłowy czas trwania zespołu QRS
- W 2009 roku stowarzyszenie American Heart Association wydało zalecenia dotyczące standaryzacji i interpretacji wyników EKG.11
- Czas trwania zespołu QRS jest zmienny nawet u osób zdrowych, zależy m.in. od wieku, płci i metody pomiaru.
- Czas trwania zespołu QRS rośnie wraz z wielkością serca.
- Zespół QRS w odprowadzeniach przedsercowych jest nieco szerszy niż w odprowadzeniach kończynowych.
- Czas trwania zespołu QRS zależy od wieku:
- dzieci <4 lat: QRS <90 ms
- dzieci i młodzież 4–16 lat: QRS <100 ms
- młodzież >16 lat, dorośli: QRS ≤110 ms.
Czas trwania zespołu QRS przy bloku lewej odnogi pęczka Hisa (LBBB)
- Aktualna definicja poszerzenia zespołu QRS w bloku odnogi pęczka Hisa dla młodzieży >16 lat i dorosłych: QRS >110 ms11
- W przyszłości coraz większe gromadzenie danych globalnych może doprowadzić do rewizji wartości.
Blok całkowity, blok zupełny, nieswoiste opóźnienie: nazewnictwo w zależności od czasu trwania zespołu QRS
- Całkowity blok odnogi pęczka Hisa: QRS ≥120 ms.
- Niecałkowity blok odnogi pęczka Hisa: QRS >110 ms, ale <120ms.
- Opóźnienie: morfologia jak przy bloku odnogi pęczka Hisa, ale QRS ≤110 ms.
Oś serca9
- Elektryczna oś serca zależy między innymi od wieku i budowy ciała.
- Prawidłowa oś serca u dorosłych między –30° a 90°.
- Umiarkowane odchylenie osi w lewo między –30° a –45°.
- Znaczne odchylenie osi w lewo między -45° a -90°
- częste w bloku przedniej wiązki lewej odnogi pęczka Hisa (LAH).
- Umiarkowane odchylenie osi w prawo między 90° a 120°.
- Znaczne odchylenie osi w prawo między 120° a 180°
- częste w bloku tylnej wiązki lewej odnogi pęczka Hisa (LPH).
Pobudzenie przegrody
- Wiedza na temat pobudzenia przegrody jest ważna dla zrozumienia prawidłowego powstawania zespołu QRS i jego zmian, zwłaszcza w LBBB.
- Przegroda jest pierwszym obszarem komór, który ulega pobudzeniu.
- Pobudzenie przegrody następuje zwykle poprzez lewą odnogę Tawary.
- Dlatego wektor podczas pobudzenia przegrody jest skierowany od strony lewej do prawej.
- W EKG odpowiednie załamki Q występują w odprowadzeniach skierowanych w lewo.
- Natomiast w LBBB pobudzenie przegrody przez prawą odnogę Tawary przebiega od prawej do lewej strony, stąd w odprowadzeniach skierowanych w lewo brak załamków Q.
Blok prawej odnogi pęczka Hisa
- Fazy przewodzenia pobudzenia w bloku prawej odnogi pęczka Hisa:
- normalne pobudzenie przegrody od strony lewej do prawej (lewa odnoga Tawary nienaruszona)
- prawidłowe pobudzenie lewej komory serca poprzez lewą odnogę Tawary
- opóźnione pobudzenie prawej komory, a tym samym obrót wektora w prawo
- koniec pobudzenia, powrót krzywej do linii izoelektrycznej.
- Całkowity blok prawej odnogi pęczka Hisa – powinny być spełnione wszystkie poniższe kryteria:11-12
- QRS ≥120 ms
- zespół QRS o morfologii rsr', rsR', rSR' (r' lub R' szersze niż r) lub szeroki, często zazębiony załamek R w odprowadzeniach V1 i/lub V2
- załamek S szerszy od załamka R i/lub >40 ms w odprowadzeniach I, V6
- czas do szczytu załamka R w odprowadzeniu V1 >50 ms
- wtórne zmiany ST–T (przeciwstawne do głównego wychylenia QRS, skośne ku dołowi obniżenie odcinka ST, ujemny załamek T lub ujemno–dodatni załamek T) w odprowadzeniach V1, V2 i niekiedy w V3.
- Niezupełny blok prawej odnogi pęczka Hisa – powinny być spełnione wszystkie poniższe kryteria:11-12
- QRS >110 ms i <120 ms
- poza tym jak całkowity RBBB.
Blok lewej odnogi pęczka Hisa
- Fazy przewodzenia pobudzenia w bloku lewej odnogi pęczka Hisa
- nietypowe pobudzenie przegrody ze strony prawej do lewej, stąd brak prawidłowego przegrodowego załamka Q w odprowadzeniach skierowanych w lewo
- rozprzestrzenianie się pobudzenia w prawej komorze i części lewej komory, ze względu na większą masę mięśniową wektor siły elektromotorycznej skierowany w lewo
Pobudzeniepobudzenie części lewej komory, które wcześniej nie były pobudzone z powodu bloku, wektor nadal w lewo.- koniec pobudzenia, powrót krzywej do linii izoelektrycznej.
- Całkowity blok lewej odnogi pęczka Hisa – powinny być spełnione wszystkie poniższe kryteria:11-12
- QRS ≥120 ms
- szeroki, zazębiony załamek R lub załamek R z plateau na jego szczycie w odprowadzeniach skierowanych w lewo (I, aVL, V5, V6) lub rzadko zespół RS w odprowadzeniach V5–V6, będący skutkiem przesunięcia strefy przejściowej w lewo
- zespół QS lub rS w odprowadzeniach V1–V3
- czas do szczytu załamka R w V5, V6 >60ms
- zmiany ST–T przeciwstawne do głównego wychylenia zespołu QRS, ale wariantem normy mogą być dodatnie załamki T w odprowadzeniach z dominującym załamkiem R.
- Niezupełny blok lewej odnogi pęczka Hisa – powinny być spełnione wszystkie poniższe kryteria:
- QRS >110 ms i <120 ms
- poza tym jak całkowity LBBB.
Blok przedniej wiązki lewej odnogi pęczka Hisa (LAH)
- Częsty (częstość występowania 0,9–6,2% w populacji ogólnej).8
- LAH w EKG – powinny być spełnione wszystkie poniższe kryteria:12
- oś elektryczna serca: lewogram patologiczny, oś serca między –45° a –90°
- zespół qR w odprowadzeniu aVL
- czas do szczytu załamka R w odprowadzeniu aVL >45ms
- brak istotnego poszerzenia QRS (<120 ms).
- Występowanie LAH
- nie jest rzadkością nawet u osób ze zdrowym sercem
- choroba wieńcowa
- przewlekła niewydolność lewej komory
- ubytek typu otworu pierwotnego (ostium primum atrial septal defect – ASD; ubytek przegrody międzyprzedsionkowej).
Blok tylnej wiązki lewej odnogi pęczka Hisa (LPH)
- Rzadki (częstość występowania około 0,1%).8
- LPH w EKG – powinny być spełnione wszystkie poniższe kryteria:12
- W bloku tylnej wiązki załamek q w odprowadzeniach III i aVF nie musi spełniać żadnych wartości granicznych dotyczących jego szerokości i amplitudy.
- W przypadku gdy te wartości przekroczą granicę normy (patologiczny załamek Q), rozpoznaje się zawał i blok tylnej wiązki lewej odnogi pęczka Hisa.
- Występowanie LPH:
- najczęściej przy zawale ściany dolnej
- zaawansowana choroba wieńcowa13-14
- kardiomiopatie (również te wywodzące się z nadciśnienia tętniczego)
- choroba Chagasa
- zapalenie mięśnia sercowego
- zaburzenia elektrolitowe (hiperkaliemia)
- ostre przeciążenie prawego serca (np. rozległa zatorowość płucna)
- choroby naciekowe i degeneracyjne w obrębie układu bodźcotwórczo–przewodzącego.
Blok dwuwiązkowy: RBBB + LAH
- Znacznie częstszy niż kombinacja RBBB + LPH.
- Cechy charakterystyczne RBBB + LAH w EKG
- QRS ≥120 ms
- typowy obraz bloku prawej odnogi pęczka Hisa w V1 (załamek R)
- elektryczna oś serca możliwa do określenia, lewogram patologiczny!
- w związku z tym w odprowadzeniu III nie ma załamka R' (w przeciwieństwie do samego RBBB).
- Przyczyny RBBB + LAH
- choroba wieńcowa
- kardiomiopatie.
- Jeśli RBBB + LAH jest połączony z wydłużonym odstępem PQ, może być uwarunkowany przez:
- blok dwuwiązkowy + blok AV I°
- częściowy blok trójwiązkowy.
- Znaczenie kliniczne
- może dawać objawową bradykardię/omdlenia
- można rozważać leczenie z użyciem stymulatora serca15
- u wybranych pacjentów z niewyjaśnionym omdleniem i blokiem dwuwiązkowym bez wykonania badania elektrofizjologicznego (electrophysiological study – EPS)
- pacjenci w podeszłym wieku, pacjenci z zespołem kruchości, z wysokim ryzykiem i/lub z nawracającymi omdleniami
- u wybranych pacjentów z niewyjaśnionym omdleniem i blokiem dwuwiązkowym bez wykonania badania elektrofizjologicznego (electrophysiological study – EPS)
-
- nie zaleca się stymulacji serca u bezobjawowych pacjentów z blokiem odnogi pęczka Hisa lub blokiem dwuwiązkowym.
Blok dwuwiązkowy: RBBB + LPH
- Bardzo rzadki.
- Cechy charakterystyczne RBBB + LPH w EKG
- QRS ≥120 ms
- nieforemny, dodatni zespół QRS w odprowadzeniu V1
- poza tym zmiany w odprowadzeniach przedsercowych jak w RBBB
- elektryczna oś serca możliwa do określenia, prawogram patologiczny!
- Przyczyny RBBB + LPH
- najczęściej ciężka choroba serca o złym rokowaniu.
- Jeśli RBBB + LPH jest połączony z wydłużonym odcinkiem PQ, może być uwarunkowany przez:
- blok dwuwiązkowy + blok AV I°
- częściowy blok trójwiązkowy.
- Znaczenie kliniczne
- może dawać objawową bradykardię/omdlenia
- można rozważać leczenie z użyciem stymulatora serca15
- u wybranych pacjentów z niewyjaśnionym omdleniem i blokiem dwuwiązkowym bez wykonania badania elektrofizjologicznego (electrophysiological study – EPS)
- pacjenci w podeszłym wieku, pacjenci z zespołem kruchości, z wysokim ryzykiem i/lub z nawracającymi omdleniami
- nie zaleca się stymulacji serca u bezobjawowych pacjentów z blokiem odnogi pęczka Hisa lub blokiem dwuwiązkowym.
- u wybranych pacjentów z niewyjaśnionym omdleniem i blokiem dwuwiązkowym bez wykonania badania elektrofizjologicznego (electrophysiological study – EPS)
Blok trójwiązkowy
- W przypadku całkowitego proksymalnego bloku odnóg Tawary (pęczka Hisa) w EKG pojawia się taki sam obraz jak w przypadku bloku AV III°
- całkowita dysocjacja załamków P i zespołów komorowych (rytm zastępczy komorowy).
- Znaczenie kliniczne
- wskazanie do leczenia z użyciem stymulatora serca.
Blok naprzemienny
- Rzadki.
- Cechy charakterystyczne w EKG
- naprzemiennie blok prawej i lewej odnogi.
- Przyczyny
- choroba wieńcowa lub procesy degeneracyjne w układzie przewodzącym.
- Znaczenie kliniczne15
- naprzemienny blok odnóg pęczka Hisa wiąże się z istotną chorobą zlokalizowaną podwęzłowo i szybką progresją do całkowitego bloku AV
- z chwilą rozpoznania naprzemiennego bloku należy wszczepić stymulator serca, nawet przy braku objawów.
Wywiad
- Choroba podstawowa serca (lub płuc)
- wcześniej rozpoznana
- odpowiednie objawy.
- Czynniki ryzyka sercowo–naczyniowego:
- dodatni wywiad rodzinny
- palenie tytoniu
- cukrzyca
- dyslipidemia
- nadciśnienie tętnicze
- otyłość.
- Wrażenie bliskiego omdlenia, omdlenia (zwłaszcza przy występujących blokach dwuwiązkowych, częściowych trójwiązkowych lub dodatkowych blokach AV).
- Leki
- szczególnie beta–adrenolityki, leki antyarytmiczne.
Badania uzupełniające w praktyce lekarza rodzinnego
- Określenie czynników ryzyka sercowo–naczyniowego
- Elektrolity (zwłaszcza jeśli istnieją oznaki bradyarytmii)
- BNP lub NT–proBNP przy podejrzeniu niewydolności serca.
- RTG klatki piersiowej przy podejrzeniu niewydolności serca lub zaburzeń płucnych.
- Badania możliwe do wykonania w POZ w ramach opieki koordynowanej:
- próba wysiłkowa EKG
- badanie Holter EKG.
Diagnostyka specjalistyczna
- Badania obrazowe, próby wysiłkowe, ocena perfuzji
- próba wysiłkowa EKG (przy podejrzeniu choroby wieńcowej)
- badanie Holter EKG (w przypadku podejrzenia bradyarytmii, omdleń)
- echokardiografia, echokardiografia obciążeniowa
- tomografia komputerowa tętnic wieńcowych
- rezonans magnetyczny serca z kontrastem (CMR)
- badania medycyny nuklearnej (PET – pozytronowa tomografia emisyjna; SPECT – tomografia emisyjna pojedynczego fotonu).
- Monitorowanie EKG w przypadku podejrzenia bradyarytmii (badanie Holter EKG, Holter zdarzeniowy [event Holter], wszczepialny rejestrator pętlowy [implantable loop recorder – ILR]).
- Badanie czynności płuc.
Blok odnogi pęczka Hisa a EKG wysiłkowe
- Różne procedury potwierdzania choroby wieńcowej u pacjentów z blokiem prawej i lewej odnogi
- EKG wysiłkowe można rozważyć u dorosłych pacjentów z umiarkowanym ryzykiem choroby wieńcowej nawet przy obecności całkowitego RBBB z obniżeniem odcinka ST <1 mm16
- badanie zalecane u wybranych pacjentów w celu oceny tolerancji wysiłku, objawów, arytmii, odpowiedzi ciśnienia tętniczego i ryzyka zdarzeń sercowo–naczyniowych
- test wysiłkowy można też rozważyć w celu potwierdzenia lub wykluczenia choroby wieńcowej jako alternatywne postępowanie w razie niedostępności innych nieinwazyjnych lub inwazyjnych metod obrazowania
- u aktywnie leczonych pacjentów można rozważyć wykonanie badania w celu oceny skuteczności kontroli objawów i identyfikacji niedokrwienia.
- nie zaleca się wykonywania wysiłkowego EKG u pacjentów z obniżeniem odcinka ST.
- EKG wysiłkowe nie jest zalecane u pacjentów z całkowitym LBBB.
- EKG wysiłkowe można rozważyć u dorosłych pacjentów z umiarkowanym ryzykiem choroby wieńcowej nawet przy obecności całkowitego RBBB z obniżeniem odcinka ST <1 mm16
- Obniżenie odcinka ST podczas wysiłku u pacjentów z RBBB może odzwierciedlać niedokrwienie serca.
- Obniżenie odcinka ST podczas wysiłku u pacjentów z LBBB nie jest objawem niedokrwienia.
- Wystąpienie RBBB lub LBBB podczas testu wysiłkowego nie jest bezwzględnym kryterium przerwania badania, ale powinno skłaniać do zwiększonej uwagi.
- Blok odnogi pęczka Hisa przy wysiłku jest stosunkowo rzadki (0,2–1,1%), głównie LBBB.
- RBBB wywołany wysiłkiem fizycznym często związany z chorobą wieńcową.
- LBBB wywołany wysiłkiem fizycznym jest możliwy zarówno w przypadku strukturalnej choroby serca (choroba wieńcowa, kardiomiopatia, nadciśnieniowa choroba serca), jak i bez choroby serca.
- Może być zatem konieczna dalsza diagnostyka w celu wykluczenia lub stwierdzenia choroby serca (echokardiografia, rezonans magnetyczny, koronarografia).
Wskazania do wykonania testu wysiłkowego w diagnostyce zaburzeń przewodnictwa wg zaleceń ESC (Europejskiego Towarzystwa Kardiologicznego) z 2019 r.16
- Zaleca się test wysiłkowy u pacjentów, którzy mają objawy mogące świadczyć o bradykardii w trakcie wysiłku lub tuż po nim.
- U pacjentów, u których podejrzewa się niewydolność chronotropową, należy rozważyć test wysiłkowy w celu potwierdzenia rozpoznania.
- U pacjentów z zaburzeniami przewodzenia śródkomorowego lub blokiem przedsionkowo–komorowym na nieznanym poziomie, można rozważyć test wysiłkowy w celu uwidocznienia bloku podwęzłowego.
Skierowanie do specjalisty
- Skierowanie do specjalistów w przypadku podejrzenia podstawowej, strukturalnej choroby serca lub choroby płuc.
Znaczenie prognostyczne
Blok lewej odnogi pęczka Hisa
- Istnieje związek między LBBB a podstawową chorobą serca.4
- Gorsze rokowanie u pacjentów z chorobami serca (choroba wieńcowa, niewydolność serca) i LBBB.4
- Znaczenie LBBB nie jest jednoznacznie określone przy braku choroby podstawowej.17
- Rokowanie u młodszych osób prawdopodobnie stosunkowo korzystne.8
Blok prawej odnogi pęczka Hisa
- W przeszłości RBBB u osób zdrowych był przeważnie uważany za nieistotne prognostycznie zjawisko towarzyszące.6
- Nowsze dane wskazują na możliwe gorsze rokowanie u bezobjawowych osób z całkowitym RBBB
.7,18-19- zwiększona śmiertelność
- zwiększone ryzyko sercowo–naczyniowe
- zwiększone ryzyko zawału mięśnia sercowego
- zwiększone ryzyko implantacji rozrusznika serca.
- RBBB jest wyznacznikiem gorszego rokowania u pacjentów z niewydolnością serca, przewlekłą chorobą wieńcową i po ostrym zawale serca.4,6
Leczenie
- Obecnie brak wytycznych dotyczących postępowania klinicznego u pacjentów z blokiem odnogi pęczka Hisa, o ile nie występuje niewydolność serca lub bradyarytmia.9
- Poniższe informacje oparte są na wytycznych Europejskiego Towarzystwa Kardiologicznego (European Society of Cardiology – ESC) dotyczących stosowania stymulatora serca/resynchronizacji15 lub postępowania w przypadku omdleń.20
Zalecenia ESC (Europejskiego Towarzystwa Kardiologicznego) odnośnie stosowania stymulatora serca/resynchronizacji15 oraz postępowanie w przypadku omdleń20
Leczenie z użyciem stymulatora serca w bloku odnogi pęczka Hisa
- U pacjentów z niewyjaśnionymi omdleniami i blokiem dwuwiązkowym stymulator serca jest wskazany, jeśli w badaniu elektrofizjologicznym (EPS) występują parametry ryzyka.
- Stymulator serca jest wskazany w przypadku naprzemiennego bloku odnóg pęczka Hisa z objawami lub bez.
- Stymulator serca można rozważyć bez badania elektrofizjologicznego u wybranych pacjentów z niewyjaśnionymi omdleniami i blokiem dwuwiązkowym (zaawansowany wiek, zespół kruchości, wysokie ryzyko i/lub z nawracające omdlenia).
- Stymulator serca nie jest zalecany w bezobjawowym bloku odnóg pęczka Hisa lub bloku dwuwiązkowym.
Terapia resynchronizująca serca (CRT) w przypadku bloku odnogi pęczka Hisa i niewydolności serca
Morfologia LBBB
- CRT (cardiac resynchronization therapy) jest zalecana u objawowych pacjentów z LVEF ≤35%, czasem trwania zespołu QRS ≥150 ms i morfologią LBBB pomimo optymalnej terapii lekowej.
- CRT należy rozważyć u objawowych pacjentów z LVEF ≤35%, czasem trwania zespołu QRS 130–149 ms i morfologią LBBB pomimo optymalnej terapii lekowej.
Morfologia inna niż LBBB
- CRT należy rozważyć u objawowych pacjentów z LVEF ≤35%, czasem trwania zespołu QRS ≥150 ms i morfologią inną niż LBBB pomimo optymalnej terapii lekowej.
Ilustracje
- Patrz EKG Bradyarytmia LBBB.
- Patrz EKG Bradyarytmia RBBB + LAH.
- Patrz EKG Blok lewej odnogi pęczka Hisa.
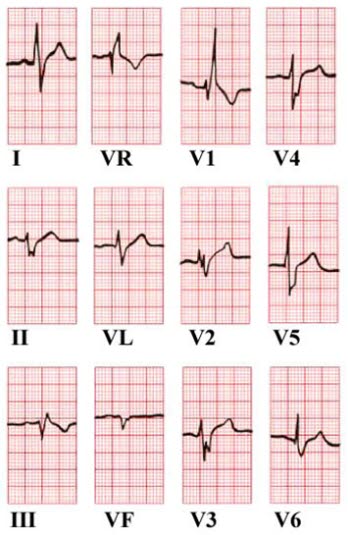
Blok prawej odnogi pęczka Hisa
Źródła
Wytyczne
- European Society of Cardiology: Guidelines on cardiac pacing and cardiac resynchronization therapy, Stand 2021, www.escardio.org
- European Society of Cardiology. Guidelines for the diagnosis and management of syncope, Stand 2018, www.escardio.org
Piśmiennictwo
- Francia P., Balla C., Panneni F., et al. Left Bundle-Branch Block—Pathophysiology, Prognosis, and Clinical Management, Clin Cardiol 2007, 30: 110-5, doi:10.1002/clc.20034, DOI
- Pérez-Riera A.R., Barbosa-Barros R., de Rezende Barbosa M.P.C., Daminello-Raimundo R., de Abreu L.C., Nikus K. Left bundle branch block: Epidemiology, etiology, anatomic features, electrovectorcardiography, and classification proposal. Ann Noninvasive Electrocardiol. 2019, 24(2): e12572, doi:10.1111/anec.12572, pubmed.ncbi.nlm.nih.gov
- Eriksson P., Hansson P., Eriksson H. Bundle-Branch Block in a General Male Population. The Study of Men Born 1913, Circulation 1998, 98: 2494-500, doi:10.1161/01.CIR.98.22.2494, DOI
- Durães A., Passos L., Falcon H. Bundle Branch Block: Right and Left - Prognosis Implications, Interv Cardiol J 2015, 2: 1, doi:10.21767/2471-8157.100016, DOI
- Haataja P., Nikus K., Kähönen M., et al. Prevalence of ventricular conduction blocks in the resting electrocardiogram in a general population: the Health 2000 Survey, Int J Cardiol. 2013, 167(5): 1953-60, doi:10.1016/j.ijcard.2012.05.024, pubmed.ncbi.nlm.nih.gov
- Fernandez-Lozano I., Brugada J. Right bundle branch block: are we looking in the right direction? Eur Heart J 2013, 34: 86-8, doi:10.1093/eurheartj/ehs359, DOI
- Bussink B., Holst A., Jespersen L., et al. Right bundle branch block: prevalence, risk factors, and outcome in the general population: results from the Copenhagen City Heart Study, Eur Heart J 2013, 34: 138-46, doi:10.1093/eurheartj/ehs291 DOI
- Tan N., Witt C., Oh J., et al. Left bundle branch block, Circ Arrhythm Electrophysiol 2020, 13: e008239, doi:10.1161/CIRCEP.119.008239, DOI
- Surkova E., Badano L., Bellu R., et al. Left bundle branch block: from cardiac mechanics to clinical and diagnostic challenges, Europace 2017, 19: 1251-71, doi:10.1093/europace/eux061, DOI
- Sillanmäki S., Aapro S., Lipponen J., et al. Electrical and mechanical dyssynchrony in patients with right bundle branch block, J Nucl Cardiol 2020, 27: 621-30, doi:10.1007/s12350-018-1418-1, DOI
- Surawicz B., Childers R., Deal B., et al. AHA/ACCF/HRS Recommendations for the Standardization and Interpretation of the Electrocardiogram Part III: Intraventricular Conduction Disturbances, Circulation 2009, 119: 235-40, doi:10.1161/CIRCULATIONAHA.108.191095, DOI
- Baranowski A., Bieganowska K., Dariusz Kozłowski D., et al. Zalecenia dotyczące stosowania rozpoznań elektrokardiograficznych : Dokument opracowany przez Grupę Roboczą powołaną przez Zarząd Sekcji Elektrokardiologii Nieinwazyjnej i Telemedycyny Polskiego Towarzystwa Kardiologicznego/ red. R. Baranowski, D. Wojciechowski, Kardiol. Pol. 2010, 68 (supl. IV): 333-89, journals.viamedica.pl
- Madias J.E., Knez P. Transient left posterior hemiblock during myocardial ischemia-eliciting exercise treadmill testing: a report of a case and a critical analysis of the literature, J Electrocardiol. 1999, 32(1): 57-64, doi:10.1016/s0022-0736(99)90022-5, pubmed.ncbi.nlm.nih.gov
- Godat F.J., Gertsch M. Isolated left posterior fascicular block: a reliable marker for inferior myocardial infarction and associated severe coronary artery disease, Clin Cardiol. 1993, 16(3): 220-6, doi:10.1002/clc.4960160311, pubmed.ncbi.nlm.nih.gov
- Glikson M., Nielsen J.C., Kronborg M.B., et al. 2021 ESC Guidelines on cardiac pacing and cardiac resynchronization therapy [published correction appears in Eur Heart J. 2022 May 1;43(17):1651], Eur Heart J. 2021, 42(35): 3427-520, doi:10.1093/eurheartj/ehab364, www.escardio.org
- Knuuti J., Wijns W., Saraste A., et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes [published correction appears in Eur Heart J. 21.11.2020, 41(44): 4242]. Eur Heart J. 2020, 41(3): 407-77, doi:10.1093/eurheartj/ehz425, pubmed.ncbi.nlm.nih.gov
- Francia P., Balla C., Paneni F. Left Bundle-Branch Block—Pathophysiology, Prognosis, and Clinical Management, Clin Cardiol 2007, 30: 110-5, doi:10.1002/clc.20034, DOI
- Birnbaum Y., Nikus K. What Should Be Done With the Asymptomatic Patient With Right Bundle Branch Block? J Am Heart Assoc 2020, 9: e018987, doi:10.1161/JAHA.120.018987, DOI
- Gaba P., Pedrotty D., DeSimone C., et al. Mortality in Patients With Right Bundle‐Branch Block in the Absence of Cardiovascular Disease, J Am Heart Assoc 2020, 9: e017430, doi:10.1161/JAHA.120.017430, DOI
- European Society of Cardiology. Guidelines for the diagnosis and management of syncope, Stand 2018, www.escardio.org
Opracowanie
- Tomasz Tomasik (recenzent)
- Adam Windak (redaktor)
- Michael Handke (recenzent/redaktor)