Informacje ogólne
Definicja
- Łagodne i złośliwe nowotwory powyżej otworu wielkiego czaszki, wyrastające z tkanki mózgowej, opon mózgowych, nerwów czaszkowych lub przysadki mózgowej
- Z uwagi na możliwość zezłośliwienia z biegiem czasu (np. w przypadku glejaków), jednoznaczne rozróżnienie zmian łagodnych od złośliwych nie zawsze jest możliwe.
- Prawidłowa diagnoza histologiczna i molekularno-genetyczna ma kluczowe znaczenie dla wyboru rodzaju leczenia oraz rokowania.
Klasyfikacja WHO
- Nowotwory ośrodkowego układu nerwowego przez długi czas klasyfikowano według kryteriów histopatologicznych, lecz ostatnio wykorzystuje się klasyfikację WHO z 2021 roku.1
- Pierwsze kryterium stanowi przy tym pochodzenie komórkowe nowotworu (np. gwiaździak z astrocytów).
- Na podstawie opracowanych przez WHO stopni I–IV w oparciu o kryteria histopatologiczne (atypia jądrowa, aktywność mitotyczna, martwice, proliferacja śródbłonka naczyniowego), opisuje się także stopień złośliwości:
- WHO I: nieznaczna proliferacja, możliwość wyzdrowienia często wyłącznie za sprawą całkowitej resekcji
- WHO II: jeszcze nieznaczna aktywność proliferacyjna, lecz wzrost naciekający
- WHO III: nowotwór złośliwy
- WHO IV: szybko powiększający swój rozmiar nowotwór złośliwy
- Choć stopnie WHO są zasadniczo ściśle powiązane z rokowaniem, w ich ramach mogą jednak występować znacznie różniące się od siebie krzywe przeżycia.
- W opracowanej klasyfikacji WHO, oprócz obowiązujących kryteriów histopatologicznych,
do klasyfikacjiwykorzystano także markery molekularno-genetyczne.1-2- Opisując zmiany nowotworowe pod tym kątem, uwzględnia się między innymi mutacje genów lub delecje chromosomów, m.in.3:
- mutację IDH (dehydrogenazy izocytrynianowej)-1
- LOH, czyli utratę heterozygotyczności („loss of heterozygosity”) chromosomu 1p/19q
- metylację promotora genu metylotransferazy metyloguaniny.
- Opisując zmiany nowotworowe pod tym kątem, uwzględnia się między innymi mutacje genów lub delecje chromosomów, m.in.3:
- Choć parametry histopatologiczne zachowują swoje znaczenie, to wskutek uzupełniania ich o markery molekularne, można wyodrębnić grupy nowotworów z bardziej jednolitym rokowaniem i reakcją na leczenie.
- Zintegrowana diagnoza neuropatologiczna opiera się obecnie na trzech, zamiast na dwóch, poziomach diagnozy:
- wynik histologiczny (np. gwiaździak)
- stopień histologiczny (np. stopień II wg WHO)
- charakterystyka molekularno-genetyczna (np. mutacje IDH).
- Grupy nowotworów wg klasyfikacji WHO z 2021 roku (nie wymieniono licznych poszczególnych rodzajów nowotworów z każdej grupy)4:
- glejaki, guzy glejoneuronalne i nowotwory neuronalne (gliomas, glioneuronal tumors, neuronal tumors)
- nowotwory splotu naczyniówkowego (choroid plexus tumors)
- nowotwory pochodzenia zarodkowego (embryonal tumors)
- guzy szyszynki (pineal tumors)
- guzy nerwów czaszkowych i przykręgosłupowych (cranial and paraspinal nerve tumors)
- oponiaki (meningiomas)
- guzy mezenchymalne, niemeningotelialne (mesenchymal, non-meningothelial tumors)
- nowotwory melanocytowe (melanocytic tumors)
- nowotwory hematolimfoidalne (hematolymphoid tumors)
- nowotwory z komórek germinalnych (germ cell tumors)
- nowotwory regionu siodłowego (tumors of the sellar region)
- przerzuty do OUN (metastases to the CNS).
Częstość występowania
- Zapadalność: około 17/100 000 (mężczyźni) oraz 20/100 000 (kobiety).
- Chorobowość najwyższa w grupie wiekowej pomiędzy 55. i 64. rokiem życia.5
- Częstość występowania w ciągu całego życia: około 0,6%.5
- Około 60% pierwotnych nowotworów śródczaszkowych to nowotwory złośliwe.
- Pierwotne nowotwory śródczaszkowe stanowią 3% wszystkich nowotworów złośliwych u osób dorosłych oraz 30% u dzieci.
- Podział rodzajów nowotworów
- oponiaki 35%
- glejaki 22%
Ww tym około 75%stanowiąto glejaki wielopostaciowe.
- nowotwory okolicy siodłowej 14%
- głównie gruczolaki przysadki6
- schwannoma 6%
- pierwotne chłoniaki OUN 3%
- guzy embrionalne 1%
- przede wszystkim rdzeniaki zarodkowe.
- U osób dorosłych najczęściej występują glejaki wielopostaciowe i oponiaki.
- W przypadku dzieci dominują gwiaździaki, rdzeniaki zarodkowe, wyściółczaki oraz czaszkogardlaki.
- Większość nowotworów u osób dorosłych to nowotwory nadnamiotowe (w kresomózgowiu).
- Umiejscowienie nadnamiotowe przeważa także u dzieci, choć w dużej części przypadków spotkać można nowotwory podnamiotowe (w móżdżku oraz w pniu mózgu).
- Wewnątrzczaszkowe przerzuty złośliwych nowotworów pozaczaszkowych są znacznie częstsze niż pierwotne nowotwory wewnątrzczaszkowe.
Etiologia i patogeneza
Predyspozycje genetyczne i czynniki ryzyka
- Do czynników ryzyka należą predyspozycje genetyczne oraz narażenie na promieniowanie jonizujące.
- Brak dowodów na powiązania pierwotnych nowotworów wewnątrzczaszkowych z5:
- paleniem tytoniu lub spożywaniem alkoholu
- korzystaniem z telefonów komórkowych
- przebywaniem w okolicy przewodów wysokiego napięcia
- infekcjami
- stosowaniem farb do włosów.
- Związek z chorobami genetycznymi
- neurofibromatoza typu 1: powiązanie z glejakami niskiego stopnia (zwłaszcza gwiaździakami) w skrzyżowaniu wzrokowym (części podwzgórza)
- neurofibromatoza typu 2: powiązanie ze schwannomą nerwu przedsionkowo-ślimakowego, oponiakami i glejakami (zwłaszcza wyściółczakami)
- stwardnienie guzowate: powiązanie z gwiaździakami (gwiaździak podwyściółkowy olbrzymiokomórkowy)
- zespół von Hippla-Lindaua: powiązanie z naczyniakami krwionośnymi zarodkowymi móżdżku/rdzenia kręgowego
- zespół Turcota: powiązanie z glejakami wielopostaciowymi i rdzeniakami
- zespół Li-Fraumeni: powiązanie z rdzeniakami, gwiaździakami i prymitywnymi guzami neuroektodermalnymi.
Rozprzestrzenienie i rodzaje tkanek
- Rozprzestrzenienie pierwotnych guzów mózgu
- miejscowe nacieki, np. wzdłuż błony podstawnej naczyń krwionośnych (glejaki)
- z płynem mózgowo-rdzeniowym (rdzeniaki zarodkowe)
Przerzutyrzadko przerzuty pierwotnych nowotworów mózguwystępują rzadko.
- Rodzaje tkanek: pierwotne nowotwory mogą mieć swój początek we wszystkich rodzajach tkanek występujących w jamie czaszki.
zdecydowanaZdecydowana większość to glejaki (gwiaździak, skąpodrzewiak, wyściółczak).- Glejaki wielopostaciowe rozwijają się w tkankach mózgowych.
- Schwannomy powstają w nerwach czaszkowych (nerwiak nerwu słuchowego).
gruczolakiGruczolaki przysadki.- W rzadkich przypadkach powstają w neuronach (np. glejak zwojowokomórkowy) lub w komórkach embrionalnych (np. rdzeniak zarodkowy).
czCzęstsze u dzieci niż u osób dorosłych.
Nowotwory neuroepitelialne
- Najczęstsze pierwotne nowotwory mózgu.
- Powstają z komórek glejowych lub neuronów, czyli z komórek pochodzących z nabłonka nerwowego.
- Tendencja do rozproszonego naciekania
- ograniczona możliwość radykalnego leczenia chirurgicznego.
- Rzadkie przerzuty.
- Glejak to zbiorczy termin określający nowotwory przypominające pod względem histologicznym komórki glejowe (astrocyty, oligodendrocyty, komórki wyściółkowe).
Gwiaździak
- Gwiaździak włosowatokomórkowy (I stopień wg WHO): wariant gwiaździaka o niskim stopniu złośliwości
dobrzeDobrze odgraniczone, powoli rosnące nowotwory.- Pojawiają się najczęściej u dzieci i młodzieży.
niewielkaNiewielka tendencja do złośliwienia.- Występują głównie w móżdżku, nerwie wzrokowym oraz podwzgórzu.
- Gwiaździaki stopnia II (wg WHO) i anaplastyczne gwiaździaki (III stopień wg WHO) to podgrupy o rosnącym stopniu złośliwości.
- Możliwość zezłośliwienia do glejaka wielopostaciowego (IV stopień wg WHO).
Skąpodrzewiak
- Występuje najczęściej u osób pomiędzy 40. i 50. rokiem życia.
- Umiejscowienie zazwyczaj w półkuli kresomózgowia.
- Również tutaj zróżnicowanie pomiędzy niskim (II stopień wg WHO) i wysokim (anaplastyczny, III stopień wg WHO) stopniem złośliwości.
- Powiązanie pomiędzy wynikami histologicznymi i rokowaniem nie jest tak jednoznaczne jak w przypadku gwiaździaków.
- Również w przypadku skąpodrzewiaków możliwe jest zezłośliwienie do glejaka wielopostaciowego.
Glejak wielopostaciowy
- Złośliwy pierwotny guz mózgu (IV stopień wg WHO).
- Szybki wzrost wraz z naciekaniem okolicznych tkanek.
- Wiek pacjentów w momencie pierwszej diagnozy zazwyczaj pomiędzy 55–65 lat.
- Powstawanie de novo (pierwotny glejak wielopostaciowy, częściej) lub z glejaków niskiego stopnia (wtórny glejak wielopostaciowy).
Nowotwory neuronalne
- Nowotwory neuronalne i mieszane, neuronalno-glejowe (dysembrioplastyczny nowotwór neuroepitelialny, glejak zwojowokomórkowy i nerwiak komórkowy odśrodkowy).
- Rzadkie występowanie.
- Zasadniczo dobre rokowanie
- w przypadku glejaków zwojowokomórkowych możliwe zezłośliwienie.
- Umiejscowienie nowotworów neuronalnych i neuronalno-glejowych często w płatach skroniowych.
- Powodują często napady drgawkowe.
- Nerwiaki komórkowe odśrodkowe - zazwyczaj nowotwory śródkomorowe
- umiejscowienie zazwyczaj w pobliżu otworu międzykomorowego
- występowanie najczęściej u młodych osób dorosłych.
Oponiaki7
- Stanowią około 35% pierwotnych nowotworów wewnątrzczaszkowych.8
- Powstają z komórek pajęczynówki.
- 95% ma charakter łagodny.
- Szczyt zachorowań około 45. roku życia
- Występują częściej u kobiet niż u mężczyzn (około 2:1).
- Częstość występowania raka piersi jest wyższa u kobiet chorujących na oponiaka.
obaOba rodzaje nowotworów związane częściowo z receptorami hormonalnymi.wpWpływ żeńskich hormonów płciowych.
- Zazwyczaj dobrze odgraniczone, otoczone torebką.
- Dłuższy, wypierający wzrost.
- Na samym początku objawy nowotworu są często znaczne.
Nowotwory nerwów czaszkowych
- Schwannoma nerwu przedsionkowo-ślimakowego (wcześniej określany mianem nerwiaka nerwu słuchowego).
- Najczęstszy rodzaj nowotworu śródmiąższowego (stanowi ok. 6% pierwotnych nowotworów wewnątrzczaszkowych).
- Występowanie pomiędzy 45. i 70. rokiem życia, u kobiet nieco częściej niż u mężczyzn.
- Łagodny nerwiak, który ma swój początek w komórkach Schwanna.
- Powolne tempo rozwoju.
- Rozwija się w obszarze przedsionkowym VIII nerwu czaszkowego, lokalizacja w kącie mostowo-móżdżkowym.
- W 95% przypadków jednostronny, w 5% przypadków obustronny
- obustronna Schwannoma nerwu przedsionkowo-ślimakowego w przypadku neurofibromatozy typu 2.
- Bardzo rzadko nerwiaki V nerwu czaszkowego (nervus trigeminus).
Chłoniaki
- Pierwotne złośliwe chłoniaki OUN to zwykle chłoniaki z komórek B.
- Większa czę
stotliwostość występowania u pacjentów chorujących na HIV, poddawanych leczeniu immunosupresyjnemu9 i przyjmujących leki immunokompetentne.
Guzy przysadki mózgowej
- Mają swój początek w części gruczołowej przysadki.
- Około 10% nowotworów wewnątrzczaszkowych.6
- Występowanie zwykle pomiędzy 30. i 60. rokiem życia.
- Znaczne różnice pod względem rozmiaru, tempa rozwoju, objawów klinicznych oraz naciekania sąsiednich tkanek.
- Około 10% stanowią guzy miejscowo inwazyjne.
naciekNaciek 1. linii do ścianek siodła tureckiego.
- Dające przerzuty nowotwory przysadki mózgowej występują bardzo rzadko.
- Nowotwory hormonalnie czynne częściej u młodych, a nowotwory hormonalnie nieczynne u starszych pacjentów.
- Klasyfikacja wg produkowanych hormonów
- 25–30% prolaktyna
- 20–25% nieczynne hormonalnie
- 15–20% somatotropina
- 10–15% ACTH (zespół Cushinga)
- 5% zarówno prolaktyna, jak i somatotropina
- 3–5% gonadotropina (LH i FSH)
- nowotwory wytwarzające TSH (rzadko).
- Klasyfikacja według rozmiaru
- mikrogruczolak (<10 mm)
- makrogruczolak (≥10 mm).
Przerzuty
- Częstość występowania
- U około 25% pacjentów z nowotworem złośliwym występują przerzuty do mózgu.
- Nowotwory pierwotne, przerzuty
- rak oskrzela (50%)
- nowotwór piersi (15–20%)
- nowotwory układu pokarmowego, czerniak i nowotwory układu moczowo-płciowego w każdym rodzaju 5–10%.
- Ryzyko przerzutów do mózgu zależy od pierwotnego nowotworu.
- czerniak i drobnokomórkowy rak płuca 40%
- niedrobnokomórkowy rak płuca 30%
- rak piersi i rak komórek nerkowokomórkowy 20%
- chłoniaki złośliwe 2–5%.
Czynniki predysponujące
- Rzadkie choroby dziedziczne.
- Narażenie na promieniowanie jonizujące.
- Immunosupresja (pierwotne chłoniaki OUN).
- Brak dowodów na powiązania z urazami czaszki.
- Brak dowodów na powiązania z używaniem telefonów komórkowych.10
ICD-10
- C70 Nowotwór złośliwy opon mózgowo-rdzeniowych.
- C70.0 Opony mózgowe.
- C70.1 Opony rdzeniowe.
- C70.9 Opony mózgowo-rdzeniowe, umiejscowienie nieokreślone.
- C71 Nowotwór złośliwy mózgu.
- C71.0 Mózg z wyjątkiem płatów i komór.
- C71.1 Płat czołowy.
- C71.2 Płat skroniowy.
- C71.3 Płat ciemieniowy.
- C71.4 Płat potyliczny.
- C71.5 Komory mózgowe.
- C71.6 Móżdżek.
- C71.7 Pień mózgu.
- C71.8 Zmiana przekraczająca granice jednego umiejscowienia w obrębie mózgu.
- C71.9 Mózg, umiejscowienie nieokreślone.
- C72 Nowotwór złośliwy rdzenia kręgowego, nerwów czaszkowych i innych części ośrodkowego układu nerwowego.
- C72.0 Rdzeń kręgowy.
- C72.1 Ogon koński.
- C72.2 Nerw węchowy [I nerw czaszkowy].
- C72.3 Nerw wzrokowy [II nerw czaszkowy].
- C72.4 Nerw przedsionkowo-ślimakowy [VIII nerw czaszkowy].
- C72.5 Inne i nieokreślone nerwy czaszkowe.
- C72.8 Zmiana przekraczająca granice jednego umiejscowienia w obrębie mózgu i innych części ośrodkowego układu nerwowego.
- C72.9 Ośrodkowy układ nerwowy, umiejscowienie nieokreślone.
- D32 Nowotwór niezłośliwy opon mózgowo-rdzeniowych.
- D32.0 Opony mózgowe.
- D32.1 Opony rdzeniowe.
- D32.9 Opony mózgowo-rdzeniowe, umiejscowienie nieokreślone.
- D33 Łagodny nowotwór mózgu i innych części ośrodkowego układu nerwowego.
- D33.0 Mózg, struktury nadnamiotowe.
- D33.1 Mózg, struktury podnamiotowe.
- D33.2 Mózg, umiejscowienie nieokreślone.
- D33.3 Nerwy czaszkowe.
- D33.4 Rdzeń kręgowy.
- D33.7 Inne określone części ośrodkowego układu nerwowego.
- D33.9 Ośrodkowy układ nerwowy, umiejscowienie nieokreślone.
Diagnostyka
Rozpoznania różnicowe
- Uraz: przewlekły krwiak podtwardówkowy.
- Naczyniowe: krwiaki, tętniaki, malformacje tętniczo-żylne, wylew krwi do mózgu, zakrzepica żylna.
- Zakażenia: ropień, gruźliczak, zapalenie mózgu.
- Inne: torbiele, zapalenie ziarniniakowe w przypadku sarkoidozy.
Wywiad
- Różne objawy w zależności od umiejscowienia, rodzaju nowotworu i tempa jego rozwoju.
- Kliniczne objawy nowotworu śródczaszkowego:
- objawy podwyższonego ciśnienia śródczaszkowego, takie jak ból głowy, zaburzenia poznawcze, zaburzenia świadomości, nudności/wymioty
- ogniskowe lub uogólnione napady padaczkowe
- zmiany osobowości
- neurologiczne objawy ogniskowe
- zaburzenia widzenia.
- Nowotwory przysadki mózgowej powodują zmiany hormonalne, które mogą wywoływać brak miesiączki, bezpłodność, impotencję, mlekotok, akromegalię, gigantyzm lub zespół Cushinga.
- W przypadku krwawień do guza możliwe są ostre objawy, przypominające udar
objawy.
Badanie przedmiotowe
- Badanie neurologiczne w celu udokumentowania spowodowanych przez nowotwór deficytów
- istotne znaczenie również pod kątem oceny późniejszych skutków rozwoju nowotworu i leczenia.
- Dotyczy to również badań neuropsychologicznych.
- np. badanie zaawansowania otępienia.
- Badanie przedmiotowe
- przy szczególnym uwzględnieniu rozpoznania różnicowego pierwotnych, pozamózgowych, dających przerzuty nowotworów
- również do oceny możliwości leczenia operacyjnego.
- Możliwe objawy wzrostu ciśnienia śródczaszkowego:
- tarcza zastoinowa na dnie oka
- anizokoria
- nadciśnienie
- bradykardia
- zmiana wzorca oddechowego.
- W ramach wyników badania przedmiotowo-neurologicznego należy określić wynik na skali Karnofsky’ego.
Skala Karnofsky’ego do oceny stopnia sprawności pacjenta
- 100 – prawidłowy stan, brak dolegliwości, brak objawów choroby.
- 90 – prawidłowa sprawność, minimalne objawy choroby.
- 80 – prawidłowa sprawność przy wysiłku, nieznaczne objawy choroby i dolegliwości.
- 70 – ograniczona sprawność, niezdolność do pracy, możliwość samodzielnej realizacji własnych potrzeb.
- 60 – ograniczona sprawność, sporadycznie potrzebna pomoc innych osób, zdolność do samoobsługi.
- 50 – ograniczona sprawność, potrzebna opieka pielęgniarska i lekarska
- 40 – wymagana specjalistyczna opieka, pacjent leżący.
- 30 – ciężka postać choroby, konieczna opieka szpitalna.
- 20 – ciężka postać choroby, konieczna opieka szpitalna oraz leczenie wspomagające.
- 10 – agonia, szybki postęp choroby.
- 0 – zgon.
Diagnostyka specjalistyczna
- RM bez środka kontrastującego i z jego wykorzystaniem - metoda z wyboru w przypadku podejrzenia guza mózgu
- zalety: wysoka czułość, możliwość określenia dokładnego umiejscowienia i granic guza na kilku poziomach
- wada: metoda problematyczna w przypadku współistnienia zwapnień.
- TK
- zaleta: metoda z wyboru w przypadku konieczności obrazowania struktur kostnych, krwawień i zwapnień
- wada: gorsza rozdzielczość tkanki miękkiej niż w przypadku rezonansu magnetycznego.
- Angiografia mózgu
wskazanaWskazana rzadko, np. w przypadku podejrzenia bogato unaczynionych guzów lub w ramach diagnostyki różnicowej deformacji naczyń krwionośnych.- Angiografia TK/RM często dostarcza wystarczająco dużo informacji dotyczących obrazowania naczyń krwionośnych.
- Pozytonowa tomografia emisyjna (PET)
- do rozpoznania różnicowego zmian wywołanych przez guzy vs. przez leczenie
- większa swoistość w przypadku tkanek guza w stosunku do tomografii komputerowej.
- do rozpoznania różnicowego zmian wywołanych przez guzy vs. przez leczenie
Badania uzupełniające
- Biopsja stereotaktyczna
- Neuroonkologiczna koncepcja leczenia wymaga histologicznej oceny guza.
- U ponad 90% pacjentów biopsja umożliwia postawienie wiarygodnej diagnozy.
- U osób dorosłych biopsja zazwyczaj w znieczuleniu miejscowym.
- Dzięki temu jednoznaczną diagnozę można postawić w przypadku pogorszonego stanu ogólnego.
- Badanie płynu mózgowo-rdzeniowego
- wykorzystywane w diagnostyce różnicowej
- stan zapalny
- przerzuty pierwotnego nowotworu pozamózgowego
- zajęcie opon mózgowych w przypadku chłoniaka mózgu
- posiew w przypadku rdzeniaka zarodkowego.
- wykorzystywane w diagnostyce różnicowej
- EEG
- monitorowanie związanej z nowotworem padaczki
- określenie przyczyn zmian świadomości
- inny plan leczenia w przypadku napadów symptomatycznych.
- Określenie poziomu hormonów we krwi obwodowej
- ważne w przypadku guzów przysadki mózgowej.
Badania przesiewowe
- Wczesne rozpoznanie nie ma większego znaczenia.
- Diagnostykę obrazową wykorzystuje się do badania przesiewowego tylko w przypadku rzadkich zespołów dziedzicznych ze skłonnością do rozwoju glejaków (np. neurofibromatoza).
Wskazania do skierowania
- W przypadku podejrzenia pierwotnego guza mózgu konieczna opieka ambulatoryjna lub stacjonarna diagnostyka specjalistyczna.
Leczenie
Cele leczenia
- W miarę możliwości leczenie radykalne.
- Przedłużenie życia z zachowaniem funkcji neurologicznych.
- W niektórych przypadkach wyłącznie leczenie objawowe.
Ogólne informacje o leczeniu
- Metody leczenia guza pierwotnego obejmują leczenie chirurgiczne, radioterapię i chemioterapię.
- Leczenie uzupełniające napadów drgawkowych, skutków obrzęku okołoguzowego, prewencja i leczenie ewentualnej zakrzepicy żylnej, ograniczanie poczucia zmęczenia i dysfunkcji poznawczych.11
- Informacje na temat pierwotnych guzów wewnątrzczaszkowych u dzieci znaleźć można w artykule Guzy OUN u dzieci.
Leczenie chirurgiczne
- W miarę możliwości całkowite usunięcie guza, z możliwie najlepszym efektem funkcjonalnym.
- W celu zachowania funkcji po zabiegu, istotne znaczenie ma korzystny dostęp operacyjny do guza.
- Wymagane jest zastosowanie mikrochirurgicznych technik operacyjnych.
- Zazwyczaj operacja wspomagana neuronawigacyjnie.
- Systemy nawigacyjne można podzielić na dwie główne grupy:
- systemy opierające się na obrazowaniu przedoperacyjnym (RM, TK)
- systemy opierające się na obrazowaniu śródoperacyjnym (RM, USG)
- zaleta rejestracji obrazowania śródoperacyjnego: dostosowanie do tzw. „brain shift” (przesunięcia mózgu) podczas operacji.
- Systemy nawigacyjne można podzielić na dwie główne grupy:
- Pooperacyjny RM w ciągu 24–48 godzin w celu oceny wyniku i wykrycia ewentualnych wczesnych powikłań.
- W razie potrzeby reoperacja w przypadku możliwego chirurgicznego usunięcia guza resztkowego.
- Wysokie ryzyko operacyjne w przypadku guzów zlokalizowanych w pobliżu podstawy czaszki.
- Lepsze rokowanie w przypadku niektórych nowotworów po całkowitej resekcji (np. glejak wielopostaciowy i glejaki niskiego stopnia).
- Z uwagi na rozproszony rozwój guza i trudności związane z odgraniczeniem makro- i mikroskopijnym, często wymagane jest uzupełnienie leczenia radio- i chemioterapią.
Radioterapia
- Cele
pooperacyjnePooperacyjne zniszczenie pozostałej tkanki guza (często brak możliwości pewnej oceny całkowitej operacyjnej resekcji guza).- Zwłaszcza w przypadku niewielkiej masy pozostałego guza, radioterapia pozwala wydłużyć czas przeżycia oraz zachować odpowiednią jakość życia.
- Potencjalne obszary docelowe
- rozszerzony obszar guza (np. glejaki, czaszkogardlaki)
- radioterapia całego mózgu (np. pierwotne chłoniaki OUN, białaczki, nowotwory przerzutowe)
- cała przestrzeń płynowa czaszkowo-rdzeniowa (oś neuronalna), np. rdzeniak zarodkowy.
- Planowanie
- indywidualne, wspomagane komputerowo planowanie leczenia przy uwzględnieniu wyników diagnostyki obrazowej (RM, TK, PET).
- Procedura
- Standard stanowi tradycyjna, trójwymiarowa radioterapia.
- Nowsze metody ogniskowej radioterapii (np. radioterapia stereotaktyczna, radiochirurgia) mogą potencjalnie ograniczać krótko-i długofalowe działania niepożądane.
- Dawka promieniowania
- zależnie od wrażliwości guza na promieniowanie, np.:
- glejaki o wysokim stopniu złośliwości: 60 Gy
- glejaki o niskim stopniu złośliwości: 45–54 Gy
- rdzeniaki zarodkowe: 54–55 Gy (co najmniej 54 Gy)
- radioterapia całego mózgu przy przerzutach do mózgu: do 30 Gy
- zazwyczaj leczenie frakcjonowane w pojedynczych dawkach 1,8–2,0 Gy.
- zależnie od wrażliwości guza na promieniowanie, np.:
- Początek pooperacyjnej radioterapii 2–4 tygodnie po operacji, czas trwania około 2–7 tygodni.
- Działania niepożądane
- wczesne działania niepożądane (zazwyczaj przemijające): wypadanie włosów, nudności/wymioty, bóle głowy, zmęczenie, rumień
- działania niepożądane występujące w późniejszym czasie (zazwyczaj utrzymujące się przez dłuższy czas): guzy wtórne, niewydolność przysadki, zaburzenia poznawcze, pogorszenie słuchu.12
Chemioterapia
- W porównaniu z leczeniem chirurgicznym i radioterapią ma mniejsze znaczenie.
- Zazwyczaj wykorzystywana ogólnoustrojowo, aplikacja wewnątrzguzowa lub dokanałowa o mniejszym znaczeniu.
- Chemioterapia stanowi integralny element leczenia przede wszystkim:
- glejaków wielopostaciowych
- glejaków anaplastycznych
- chłoniaków OUN.
- W przypadku innych nowotworów/guzów wykorzystywanie chemioterapii zależne od wielu czynników, a tym samym zależne od konkretnego przypadku.
- Decyzja dotycząca wdrożenia chemioterapii opiera się coraz częściej na profilu molekularnym nowotworu.
- Wykorzystywane klasy substancji to:
- klasyczne chemoterapeutyki (np. lek alkilujący temozolomid)
- inhibitory transdukcji sygnału (np. imatinib)
- inhibitory angiogenezy (np. bewacyzumab)
- leki
immunoterapeutyczneimmunomodulujące (np. inhibitory checkpoint).
Glikokortykosteroidy
- Często obecny jest znaczny obrzęk wokół guza.
- Dobra reakcja obrzęku na glikokortykosteroidy, której towarzyszy znaczne złagodzenie objawów.
- Podawanie glikokortykosteroidów również w ramach przygotowania do zabiegu operacyjnego.
- Z uwagi na ciężkie działania niepożądane substancje te należy podawać w miarę możliwości przez krótki czas.
Inne leki
- Wlewy mannitolu
- do leczenia nagłych przypadków (osmoterapii) ciężkiego obrzęku mózgu.
- Leki przeciwpadaczkowe.
- Przed- i pooperacyjne leczenie przeciwdrgawkowe stosuje się u pacjentów, u których występują napady padaczkowe.
- Preferowane są substancje podawane dożylnie, takie jak lewetyracetam lub kwas walproinowy oraz benzodiazepiny.
brakBrak wskazań do leczenia profilaktycznego.
Nowotwory neuroepitelialne
- W przypadku różnych podgrup glejaków dostępne są złożone algorytmy leczenia, zależne między innymi od klasyfikacji histopatologicznej i molekularno-genetycznej.
- Podstawowe zasady leczenia
- Największa możliwa, lecz nie powodująca ograniczeń funkcjonalnych resekcja.
wW przypadku I stopnia wg WHO całkowita resekcja może być równoważna z wyleczeniem.13wW przypadku rozproszonych glejaków stopnia II do stopnia IV wg WHO często możliwa pełna resekcja, lecz zazwyczaj z uwagi na rozproszone naciekanie nie jest to leczenie radykalne.rozlegRozległość resekcji ma wpływ na rokowanie.
- Zastosowanie radioterapii po operacji powoduje wydłużenie czasu przeżycia.
- Trzecim filarem leczenia jest farmakoterapia nowotworów.
- Największa możliwa, lecz nie powodująca ograniczeń funkcjonalnych resekcja.
- W przypadku wszystkich decyzji dotyczących leczenia należy przeanalizować korzyści i ryzyko, mając przy tym na względzie:
- wiek pacjenta
- stan ogólny
- stan neurologiczny.
Nowotwory neuronalne i mieszane nowotwory neuronalno-glejowe
- Glejaki zwojowokomórkowe
- Zwykle zlokalizowane w płacie skroniowym, często manifestują się jako padaczka lekooporna.
- Całkowita resekcja guza zwykle oznacza wyleczenie.
rzadkieRzadkie nawroty.
- Nerwiaki komórkowe ośrodkowe występują zgodnie z definicją w układzie komórkowym.
nowotwNowotwór łagodny, zezłośliwienie skrajnie rzadko.- Celem leczenia jest całkowita resekcja.
- Nawroty występują rzadko, ew. uzupełniająco radioterapia.
Oponiaki
- Zazwyczaj łagodne, dobrze odgraniczone guzy o powolnym wzroście.
- W przypadku niewielkich guzów, które nie zwiększają rozmiarów i którym nie towarzyszą poważne objawy, w pierwszej kolejności tylko obserwacja przebiegu choroby.
- Wskazanie do operacji
- oponiaki objawowe
- powiększające się oponiaki bezobjawowe.
- Cel operacji
- Całkowita resekcja.
- W przypadku oponiaków w obszarze zatoki strzałkowej, kąta mostowo-móżdżkowego, zatoki jamistej lub stoku, całkowita resekcja jest utrudniona lub niemożliwa.
- Całkowita resekcja.
- Nawroty
- Po całkowitej resekcji 10-letnie ryzyko nawrotu wynosi 20%.
- W przypadku subtotalnej resekcji 10-letnie ryzyko nawrotu wynosi powyżej 50%.
- Radioterapia
- Po całkowitej resekcji oponiaka stopnia I i II nie stosuje się radioterapii uzupełniającej.
poPo subtotalnej resekcji - obserwacja lub ocena wskazań do radioterapii stereotaktycznej pozostałości guza.14wW przypadku oponiaków anaplastycznych/złośliwych - pooperacyjna radioterapia.
Schwannoma nerwu przedsionkowo-ślimakowego (wcześniej określana mianem nerwiaka nerwu słuchowego)
- Patrz artykuł Schwannoma nerwu przedsionkowo-ślimakowego.
- U młodszych pacjentów - leczenie.
- U starszych pacjentów lub osób w ciężkim stanie ogólnym - analiza stosunku korzyści i ryzyka; w przypadku zbyt dużego ryzyka związanego z leczeniem - obserwacja.
- Leczenie alternatywne
resekcjaResekcja chirurgiczna lub radioterapia stereotaktyczna.- Wyboru należy dokonać biorąc pod uwagę rozmiar guza, dokładną lokalizację, wiek pacjenta, słuch (ipsilateralny i kontralateralny) oraz wykonywany zawód osoby chorej.
leczenieLeczenie chirurgiczne jako postępowanie pierwszego wyboru w przypadku Schwannomy nerwu przedsionkowo-ślimakowego >3 cm- radioterapia stereotaktyczna w przypadku pozostałości guza.
- Ryzyko powikłań w przypadku leczenia chirurgicznego
niebezpieczeNiebezpieczeństwo uszkodzenia nerwu twarzowego.- W zapobieganiu uszkodzeniom nerwu twarzowego pomaga stosowanie technik mikrochirurgicznych oraz przedoperacyjnych badań neurofizjologicznych.15
- Często po zabiegu pojawia się utrata słuchu po operowanej stronie, w przypadku niewielkich guzów częściowo możliwość zachowania funkcji słyszenia.16
- Radioterapia stereotaktyczna
- alternatywa dla resekcji chirurgicznej w przypadku guzów <3 cm.
Pierwotne chłoniaki złośliwe
- Początek często z wieloogniskowymi, okołokomorowymi uszkodzeniami
- rozprzestrzenianie ogólnoustrojowe u około 10% pacjentów.
- Początkowe wstępne leczenie glikokortykosteroidami
- czasowa szybka regresja zmian i uszkodzeń.
- Leczenie z wyboru: u pacjentów <65. roku życia chemioterapia na bazie metrotreksatu i cytarabiny w wysokich dawkach
- wskaźnik 5-letnich przeżyć: 30–40%.
- U pacjentów >65. roku życia metotreksat lub radioterapia
- radioterapia z wysokim ryzykiem późniejszej neurotoksyczności.
Guzy przysadki mózgowej
- Możliwości leczenia: operacja, radioterapia stereotaktyczna, farmakoterapia.
- Operacja zazwyczaj przy wykorzystaniu dostępu transfenoidalnego (przezklinowego) przez nos (metodą endoskopową lub mikrochirurgiczną).
- W następujących przypadkach zabieg chirurgiczny jako leczenie pierwszego wyboru:
- Guzy (oprócz guzów prolaktynowych), które powodują ucisk struktur nerwowych, zwłaszcza nerwów wzrokowych.
guzyGuzy wytwarzające somatotropinę.guzyGuzy wytwarzające ACTH i TSH.- Guzy prolaktynowe, w przypadku których farmakoterapia nie powoduje regresji lub należy ją zakończyć z powodu działań niepożądanych.
- W następujących przypadkach leczenie farmakologiczne jako leczenie pierwszego wyboru:
wW przypadku wszystkich zmian o charakterze mikroprolaktynoma i większości zmian o charakterze makroprolaktynoma - leczenie bromokryptyną (antagonista dopaminy)- supresja prolaktyny i zmniejszenie rozmiaru guza.
- W przypadku guzów produkujących somatotropinę, podawanie analogów somatostatyny (oktreotyd), jeśli operacja lub radioterapia stereotaktyczna nie przynosi zadowalających efektów.
leczenieLeczenie zastępcze w przypadku niedoczynności przysadki.
- Radioterapia
- Guzy przysadki mózgowej są stosunkowo czułe na radioterapię.
- Radioterapia stereotaktyczna oraz radioterapia tradycyjna stanowią przydatne leczenie adjuwantowe w przypadku niecałkowicie usuniętych lub naciekających guzów.
czCzęste nawroty (10–20%) – okresowa kontrola przebiegu choroby przez całe życie.
Przerzuty
- Czynniki mające decydujący wpływ na wybór leczenia
- liczba przerzutów (możliwość oceny na podstawie rezonansu magnetycznego mózgu)
- umiejscowienie i rozmiar zmian
- rodzaj i rozprzestrzenienie guza pierwotnego
- stan ogólny pacjentów.
- W przypadku znacznie zaawansowanej choroby nowotworowej i złego stanu ogólnego, należy zrezygnować ze specjalistycznego leczenia przerzutów do mózgu.
- W przypadku niewielu przerzutów można rozważyć radioterapię stereotaktyczną.
- Wykorzystywanie glikokortykosteroidów do leczenia obrzęku mózgu.
- Wskazanie do resekcji pojedynczych przerzutów do mózgu
- w przypadku kontrolowanej w pozostałym zakresie choroby nowotworowej i stosunkowo dobrego stanu ogólnego
- nieznany guz pierwotny.
- Leczenie operacyjne przerzutów
- W przypadku powyższych wskazań powoduje wydłużenie okresu przeżycia i polepszenie jakości życia.17
- W przypadku nieznanego guza pierwotnego, chirurgiczne usunięcie umożliwia badanie histologiczne i identyfikację.
- Radioterapia stereotaktyczna
wW przypadku przerzutów <3 cm metoda równoważna leczeniu chirurgicznemu.- U pacjentów z maksymalnie 3 przerzutami do mózgu możliwa jest radioterapia stereotaktyczna obejmująca jedną lub kilka sesji.
- Radioterapia pooperacyjna
zazwyczajZazwyczaj po usunięciu przerzutu.- W przypadku systematycznej kontroli istnieje także możliwość odroczenia.18
- Radioterapia całego mózgu
- w przypadku wielu przerzutów do mózgu.
- Chemioterapia
- jedynie ograniczone znaczenie, niewielka skuteczność w pierwotnych guzach mózgu
- alternatywa w przypadku przerzutów drobnokomórkowego nowotworu płuca, raka piersi, chłoniaka
- leczenie z wyboru w przypadku przerzutowego nowotworu zarodkowego jąder.
Leczenie paliatywne
- Ból.
- Nudności i wymioty.
- Zaparcia.
- Ostra niedrożność jelit.
- Uczucie suchości w ustach.
- Niedożywienie i odwodnienie.
- Dolegliwości oddechowe.
- Depresja.
- Lęk.
- Majaczenie.
Przebieg, powikłania i rokowanie
Przebieg
- Szerokie spektrum wariantów.
- Postęp choroby może mieć różne tempo: od dekad w przypadku guzów niskiego stopnia po dni w przypadku złośliwych guzów wysokiego stopnia.
Klasyfikacja jako choroba zawodowa
- Jeżeli guz wewnątrzczaszkowy powstaje wskutek oddziaływania promieniowania jonizującego w związku z wykonywaniem zawodu, można go uznać za chorobę zawodową.
- Przeprowadza się szczegółowy wywiad zawodowy i wywiad dotyczący ryzyka, a o uznaniu choroby za zawodową decyduje opinia biegłego.
Powikłania
Rokowanie
- Najważniejszy wpływ na rokowania ma rozpoznanie histopatologiczne oraz diagnoza z zakresu genetyki molekularnej.
- Rokowanie zależy także od wieku i stanu klinicznego pacjenta oraz umiejscowienia guza.
- Dotyczy zwykle czasu postawienia diagnozy.
- Jest bardziej korzystne przy uwzględnieniu czasu, jaki pacjent już żyje z chorobą.19
Ogólna oczekiwana długość przeżycia
- Względny wskaźnik 5-letnich przeżyć dla przypadków zdiagnozowanych w latach 2007–2011
- zmiany niezłośliwe
- mężczyźni: 93,4%
- kobiety: 95,6%
- zmiany złośliwe
- mężczyźni: 30,3%
- kobiety: 33,1%.
- zmiany niezłośliwe
- W przypadku guzów złośliwych średni wiek w chwili zgonu wynosi 67 lat (mężczyźni) lub 70 lat (kobiety).
Glejaki
- Rokowanie zależy nie tylko od stopnia klasyfikacji wg WHO, ale przede wszystkim od obecności markerów molekularnych:
- mutacji IDH (dehydrogenazy izocytrynianowej)
- LOH, czyli utrata heterozygotyczności („loss of heterozygosity”) chromosomu 1p/19q
- metylacji promotora genu metylotransferazy metyloguaniny.
Oponiaki
- Kompleksowa resekcja jest w przypadku łagodnych oponiaków zazwyczaj równoważna z wyzdrowieniem.
- Częstość występowania nawrotów zależnie od stopnia wg WHO.
Guzy przysadki mózgowej
- Zarówno guzy nieaktywne, jak i aktywne hormonalnie, zazwyczaj mają dobre rokowanie.
Schwannoma nerwu przedsionkowo-ślimakowego
- W przypadku całkowitej resekcji guza, oczekiwana długość życia nie jest skrócona.
Chłoniaki OUN
- W przypadku młodszych, immunokompetentnych pacjentów, możliwe wyleczenie za pomocą chemioterapii; w przypadku osób w podeszłym wieku rokowanie bardziej niekorzystne.
Przerzuty
- W przypadku braku leczenia średni okres przeżycia wynosi kilka tygodni.
- Bardzo niekorzystne rokowanie także pomimo wdrożenia leczenia.
- Na lepsze prognozy wpływa młodszy wiek, kontrola pierwotnego guza oraz brak przerzutów pozamózgowych.
Kontrola przebiegu
- Kontrola przebiegu zazwyczaj prowadzona jest przez neurologa/neurochirurga/onkologa.
- Oprócz badania przedmiotowego, do oceny przebiegu choroby i reakcji na leczenie, zazwyczaj wykorzystuje się przeprowadzane okresowo badania obrazowe (rezonans magnetyczny).
- Co do zasady, badanie to należy wykonywać co 3 do 6 miesięcy, w zależności od histologii i wyników molekularnych. W przypadku stabilnego przebiegu choroby i mniej agresywnych guzów, przerwy mogą być nieco dłuższe.
- Konieczna kontrola stężenia hormonów w przypadku wszystkich pacjentów, którzy zostali poddani radioterapii oraz u wszystkich pacjentów z guzem przysadki mózgowej.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
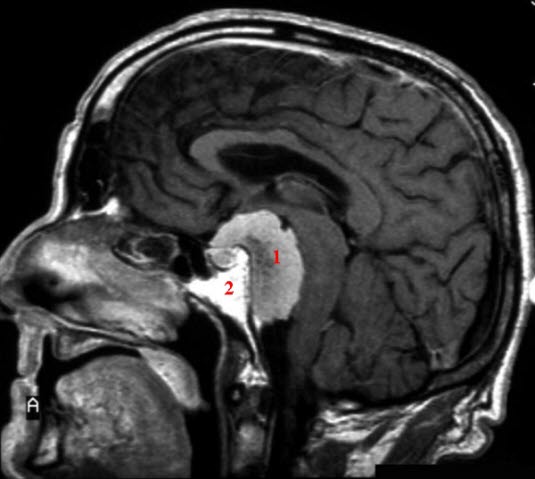
Oponiak, RM ze środkiem kontrastującym: przekrój strzałkowy 1. Obrzęk, 2. Oponiak
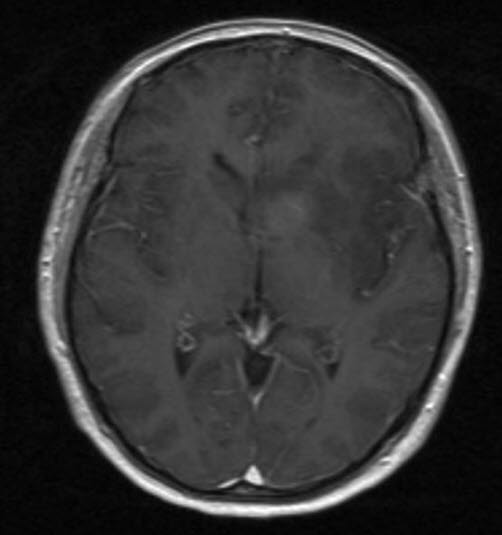
Anaplastyczny gwiaździak, III stopień wg WHO, RM, przekrój poprzeczny
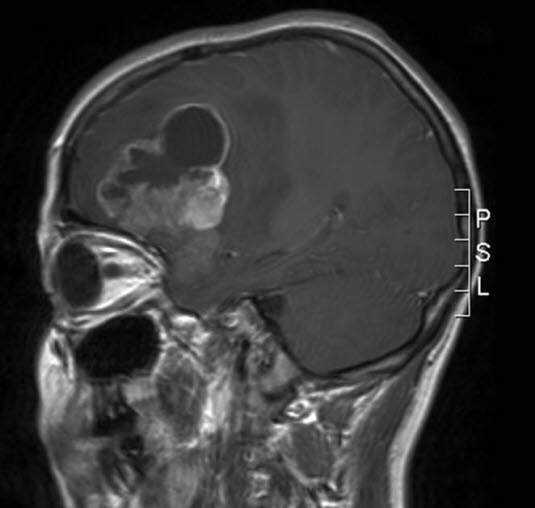
Anaplastyczny wyściółczak, RM, przekrój strzałkowy
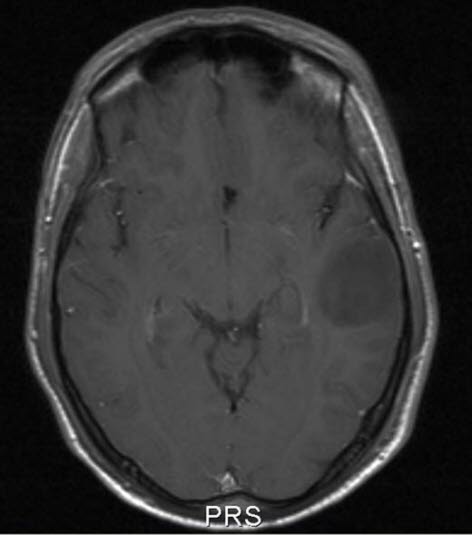
Gwiaździak niskiego stopnia, II stopień wg WHO, przekrój poprzeczny
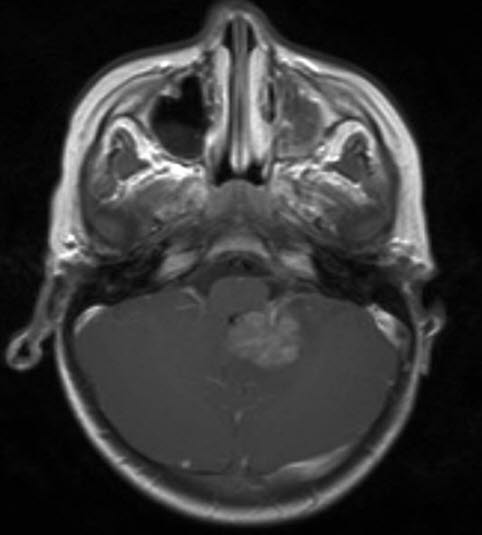
Atypowy guz teratoidy/rabdoidny, RM, przekrój poprzeczny
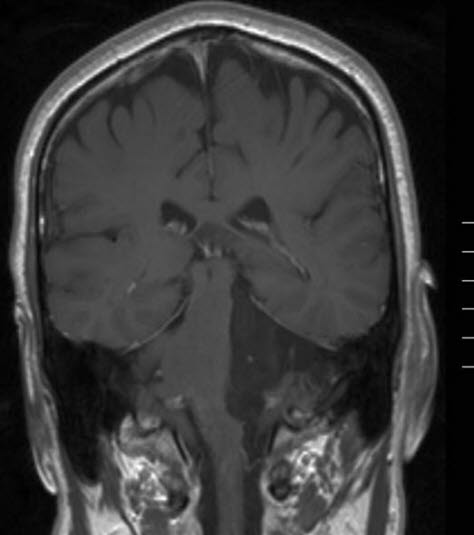
Guz płaskonabłonkowy, RM, przekrój wieńcowy
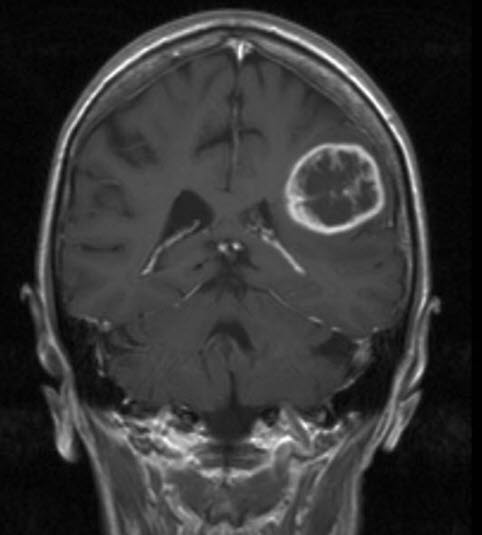
Glejak wielopostaciowy, IV stopień wg WHO, RM, przekrój wieńcowy
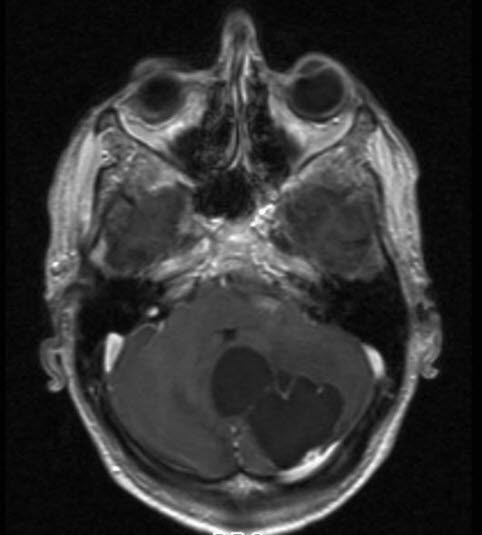
Naczyniak krwionośny, RM, przekrój poprzeczny
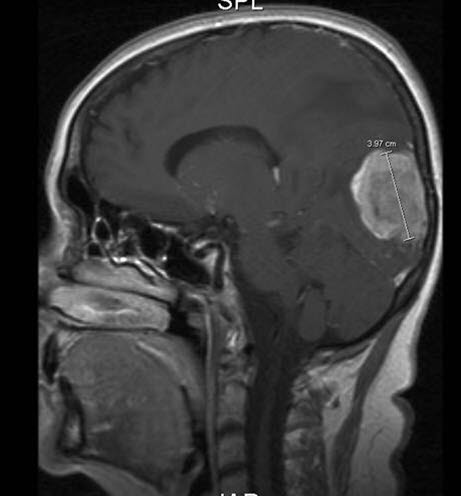
Przerzuty raka piersi do mózgu, RM, przekrój strzałkowy
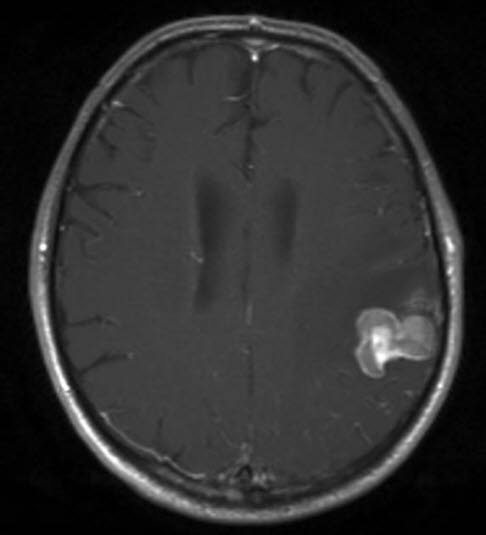
Przerzuty do mózgu ze strony raka nerek, RM, przekrój poprzeczny
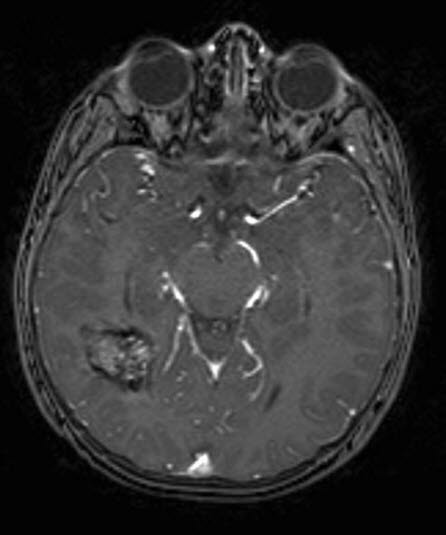
Jamisty naczyniak krwionośny, RM, przekrój poprzeczny
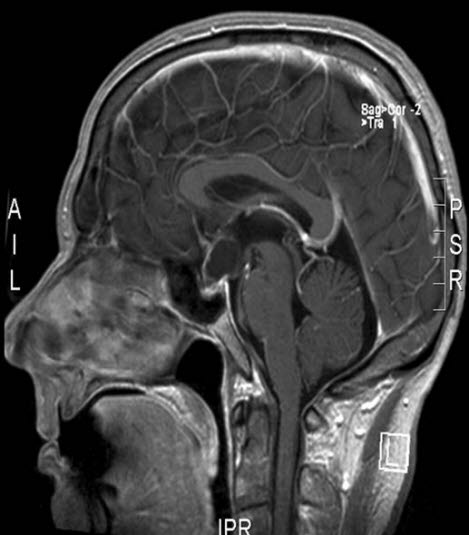
Czaszkogardlak, RM, przekrój strzałkowy
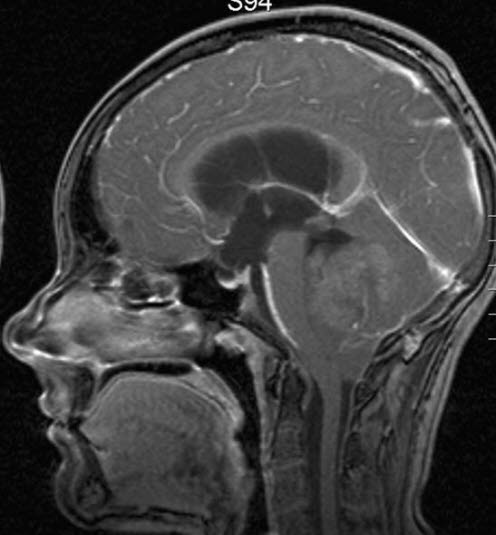
Rdzeniak zarodkowy, RM, przekrój strzałkowy
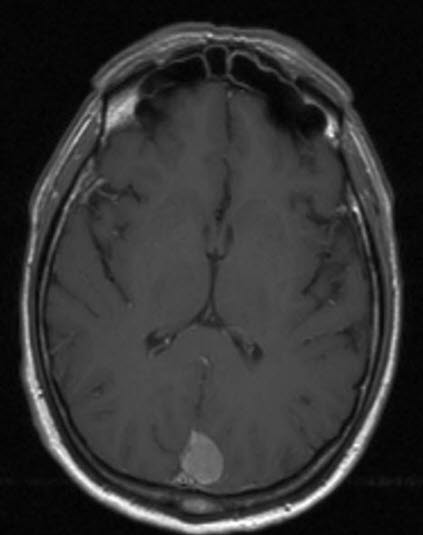
Oponiak, RM, przekrój poprzeczny
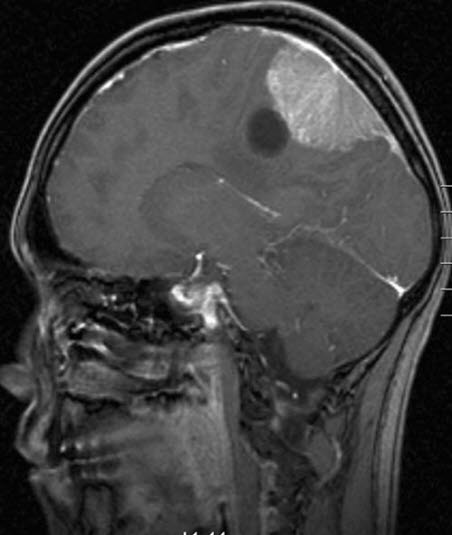
Oponiak z torbielą, RM, przekrój strzałkowy
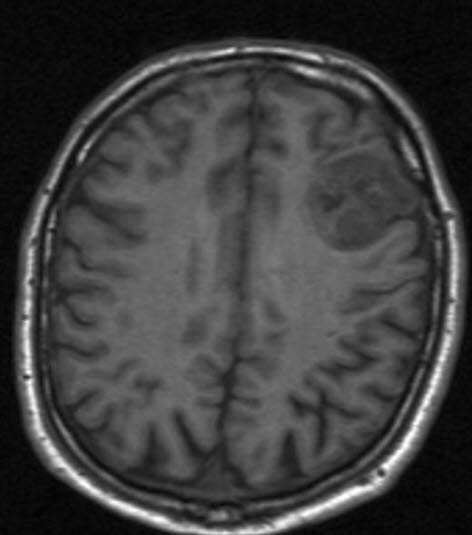
Skąpodrzewiak, RM, przekrój poprzeczny
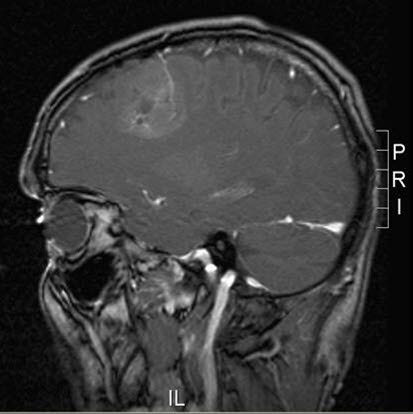
Skąpodrzewiak, RM, przekrój strzałkowy
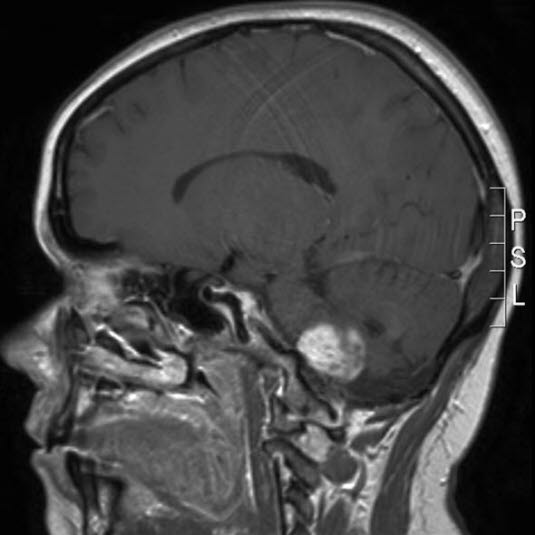
Gwiaździak włosowatokomórkowy I stopień wg WHO, RM, przekrój strzałkowy
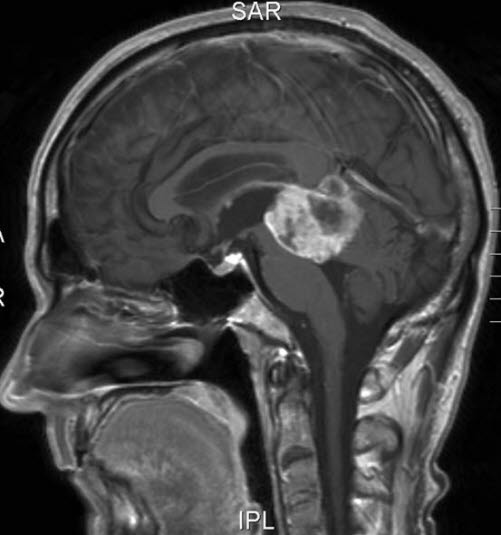
Szyszyniak zarodkowy, przekrój strzałkowy
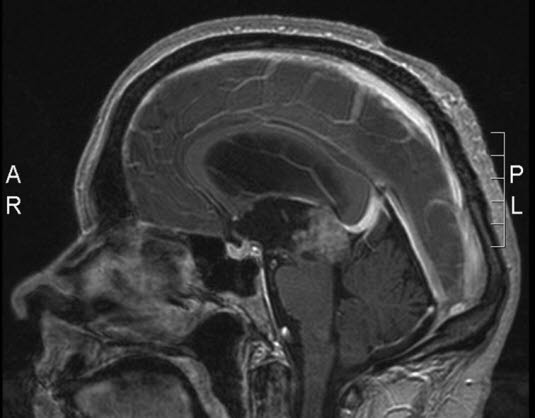
Szyszyniak, RM, przekrój strzałkowy
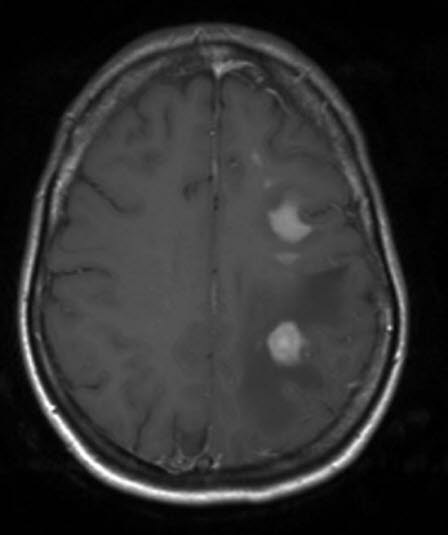
Pierwotny chłoniak OUN, RM, przekrój poprzeczny
Źródła
Wytyczne
- EANO guidelines on the diagnosis and treatment of diffuse gliomas of adulthood, 2020 DOI
Piśmiennictwo
- Louis DN, Perry A, Wesseling P, et al. The 2021 WHO Classification of Tumors of the Central Nervous System: a summary. Neuro-Oncology 2021; 23(8): 1231–1251. doi: 10.1093/neuonc/noab106 DOI
- Komori T. The 2016 WHO Classification of Tumours of the Central Nervous System: The Major Points of Revision. Neurologia medico-chirurgica 2017; 57: 1-11. doi:10.2176/nmc.ra.2017-0010 DOI
- Schneider T, Mawrin C, Scherlach C, et al. Gliomas in adults. Dtsch Arztebl Int 2010; 107:799–808. DOI: 10.3238/arztebl.2010.0799 www.aerzteblatt.de
- Louis DN, Perry A, Wesseling P, et al.. The 2021 WHO Classification of Tumors of the Central Nervous System: a summary. Neuro Oncol 2021; 231231–1251. pubmed.ncbi.nlm.nih.gov
- Perkins A, Liu G . Primary Brain Tumors in Adults: Diagnosis and Treatment. Am Fam Physician 2016; 93: 211-217. www.ncbi.nlm.nih.gov
- Saeger W, Lüdecke DK, Buchfelder M, et al. Pathohistological classification of pituitary tumors: 10 years of experience with the German Pituitary Tumor Registry. Eur J Endocrinol 2007; 156: 203-16. pmid:17287410 PubMed
- Whittle IR, Smith C, Navoo P, Collie D. Meningiomas. Lancet 2004; 363: 1535-43. www.ncbi.nlm.nih.gov
- Wiemels J, Wrensch M, Claus EB. Epidemiology and etiology of meningioma. J Neurooncol 2010; 99: 307-14. pmid:20821343 PubMed
- Corn BW, Marcus SM, Topham A, Hauck W, Curran WJ jr. Will primary central nervous system lymphoma be the most frequent brain tumor diagnosed in the year 2000? Cancer 1997; 79: 2409 - 13. PubMed
- Trichopoulos D, Adami H-O. Cellular telephones and brain tumors. N Engl J Med 2001; 344: 133-4. PubMed
- Wen PY, Schiff D, Kesari S, Drappatz J, Gigas D, Doherty L. Medical management of patients with brain tumors. J Neurooncol 2006; 80: 313-32. PubMed
- Rauhut F, Stolke D. Combined surgery and radiotherapy of invasive pituitary adenomas - problems of radiogenic encephalopathy. Acta Neurochir (Wien) 1996; 65: 3-40. www.ncbi.nlm.nih.gov
- Jakola AS, Myrmel KS, Kloster R, et al. Comparison of a strategy favoring early surgical resection vs a strategy favoring watchful waiting in low-grade gliomas. JAMA 2012; 308: 1881-8. pmid:23099483 PubMed
- Debus J, Wuendrich M, Pirzkall A, Hoess A, Schlegel W, Zuna I et al. High efficacy of fractionated stereotactic radiotherapy of large base-of-skull meningiomas: long-term results. J Clin Oncol 2001; 19: 3547 - 53. PubMed
- Samii M, Matthies C. Management of 1000 vestibular schwannomas (acustic neuromas): the facial nerve - preservation and restitution of function. Neurosurg 1997; 40: 684-95. www.ncbi.nlm.nih.gov
- Matthies C, Samii M. Management of vestibular schwannomas (acustic neuromas): the value of neurophysiology for evaluation and prediction of auditory function in 420 cases. Neurosurg 1997; 40: 919-30. www.ncbi.nlm.nih.gov
- Patchell RA, Tibbs PA, Walsh JW, Dempsey RJ, Maruyama Y, Kryscio RJ et al. A randomized trial of surgery in the treatment of single metastases to the brain. N Engl J Med 1990; 322: 494 - 500. New England Journal of Medicine
- Mekhail T, Sombeck M, Sollaccio R. Adjuvant whole-brain radiotherapy versus observation after radiosurgery or surgical resection of one to three cerebral metastases: results of the EORTC 22952-26001 study. Curr Oncol Rep 2011; 13: 255-8. pmid:21584645 PubMed
- Porter KR, McCarthy BJ, Berbaum ML, Davis FG. Conditional survival of all primary brain tumor patients by age, behavior, and histology. Neuroepidemiology 2011; 36: 230-9. pmid:21677447 PubMed
Autorzy
- Joanna Dąbrowska-JUszczak (redaktor)
- Natalia Jagiełła
, lekarz, specjalista medycyny rodzinnej, Praktyka Grupowa Lekarzy Rodzinnych w Krakowie(recenzent) - Adam Windak
, Prof. dr hab. n. med., specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie(redaktor) - Michael Handke
,Prof. dr. n. med., specjalista chorób wewnętrznych, kardiologii i intensywnej opieki medycznej, Fryburg Bryzgowijski(recenzent/redaktor)