Informacje ogólne
Definicja
- Zapalenie wątroby typu A to ostre zapalenie wątroby wywołane przez wirus zapalenia wątroby typu A (HAV).1
Epidemiologia
- Zakażenia HAV mogą mieć charakter sporadyczny, endemiczny lub epidemiczny.
- Bardzo powszechna choroba na całym świecie, w 2005 r. około 126 milionów zachorowań i 35 000 zgonów.2
- W wielu krajach rozwijających się prawie cała populacja ulega zakażeniu już w dzieciństwie i okresie dojrzewania.
- W Europie liczba zgłoszonych przypadków wynosi rocznie około 2,5 na 100 000 osób.
- Spadek zapadalności w ciągu ostatnich dwóch dekad.
- 40–50% przypadków spowodowanych „podróżnym zapaleniem wątroby” (pobyty w innych krajach).
- W krajach o niskim ryzyku zakażenia drogą pokarmową/wodną istotną rolę odgrywają epidemie wśród mężczyzn utrzymujących kontakty seksualne z mężczyznami (MSM) i narkomanów.3
- U dzieci i młodzieży ze środowisk migracyjnych wskaźnik zakażeń jest zwiększony.4
- Choroba znacznie częściej występuje u mężczyzn niż u kobiet.
- Występuje we wszystkich grupach wiekowych, najwyższa zapadalność u mężczyzn w wieku od 25 do 29 lat.
- Zapadalność w dzieciństwie jest prawdopodobnie niedoszacowana, ponieważ zwłaszcza małe dzieci chorują bezobjawowo lub łagodnie.
- Sezonowy wzrost zakażeń obserwuje się w okresie od września do listopada.
- Odzwierciedla zwiększoną aktywność podróżniczą latem/jesienią (opóźnione występowanie ze względu na okres inkubacji).
Etiologia i patogeneza
Etiologia
- Przyczyną choroby jest zakażenie wirusem zapalenia wątroby typu A (HAV).
- Klasyfikacja wirusa zapalenia wątroby typu A
- jednoniciowy wirus RNA bez otoczki
- rodzina: pikornawirus
- rodzaj: hepatowirus.
- Wirus bardzo odporny na działanie czynników zewnętrznych, charakteryzujący się:
- wyraźną stabilnością w środowisku
- wysoką termostabilnością
- wysoką odpornością na środki dezynfekujące.
Drogi przenoszenia
- Ludzie są jedynym istotnym rezerwuarem HAV, wirus wydalany jest z kałem w dużych ilościach.
- Przenoszenie głównie drogą fekalno–oralną poprzez kontakt lub przeniesienie na rękach – „choroba brudnych rąk”:
- bliskie kontakty, np. w gospodarstwie domowym lub w przedszkolu
- zanieczyszczona żywność (zwłaszcza owoce morza, warzywa/sałatki)
- zanieczyszczona woda pitna.
- W ostatnich latach odnotowano kilka ognisk wśród mężczyzn utrzymujących kontakty seksualne z mężczyznami (MSM).5
- Transmisja przez skażone igły (u osób przyjmujących narkotyki) lub drogą transfuzji krwi (bardzo rzadka, ale możliwa).
- Seropozytywność jest znacznie wyższa wśród osób uzależnionych od narkotyków w porównaniu z populacją ogólną.6
- Przyczyny: możliwość zakażenia doustnego i pozajelitowego, złe warunki socjalne, większe prawdopodobieństwo pobytu w więzieniu.
Okres zakaźności
- Najwyższa zakaźność 1–2 tygodnie przed i w pierwszych dniach po wystąpieniu żółtaczki lub podwyższonego poziomu transaminaz.
- Prawdopodobnie większość osób chorych nie jest już zakaźna po upływie 1 tygodnia od wystąpienia objawów.
- U zakażonych niemowląt wydalanie wirusa z kałem jest możliwe przez kilka tygodni.
Patogeneza i przebieg kliniczny7-11
- Po wchłonięciu wirusa w jelicie penetruje on błonę śluzową i dalej transportowany jest przez układ żyły wrotnej do wątroby.
- Wnika do hepatocytów za pośrednictwem receptora.
- Replikacja wirusa odbywa się przypuszczalnie prawie wyłącznie w hepatocytach.
- Sam HAV nie jest cytopatyczny.
- Uszkodzenie komórek jest spowodowane przez mechanizmy odpornościowe.
- Martwica komórek wątroby, zwłaszcza w obszarach centralnych, naciek wrotny przez komórki zapalne.
- Następnie dochodzi do uwalniania wirusa do dróg żółciowych, transportu z żółcią do jelit i wydalania go z kałem.
- Okres inkubacji wynosi średnio około 4 tygodnie (15–50 dni).
- Możliwe przebiegi infekcji
- niezauważalny (bezobjawowy, bez podwyższenia poziomu enzymów wątrobowych)
- subkliniczny (bezobjawowy, ze wzrostem poziomu enzymów wątrobowych)
- bezżółtaczkowy (objawowy, bez żółtaczki)
- żółtaczkowy.
- Przebiegi bezobjawowe częste są przede wszystkim u dzieci (u 90% dzieci do 2 r.ż i >70% u dzieci w wieku 2–6 lat).12
- Faza prodromalna (15–45 dni)
- niespecyficzne dolegliwości żołądkowo–jelitowe
- ogólne złe samopoczucie
- narastająca niechęć do jedzenia (ale także alkoholu i papierosów)
- ewentualnie podwyższona temperatura
- powiększenie wątroby, śledziony, bradykardia, powiększenie węzłów chłonnych szyjnych tylnych.12
- Faza żółtaczkowa (od kilku dni do kilku tygodni).
- Faza rekonwalescencji (2–4 tygodnie) z poprawą samopoczucia i parametrów laboratoryjnych, zdrowienie.
- W maksymalnie 10% przypadków przedłużające się przebiegi (do kilku miesięcy) z wyleczeniem bez powikłań.
- W 0,01–0,1% przypadków występuje piorunujące zapalenie wątroby, często ze skutkiem śmiertelnym.
- Częstość występowania wzrasta wraz z wiekiem.
- Szczególnie w przypadku wcześniej uszkodzonej wątroby (np. przez wirusowe zapalenie wątroby typu B lub C).
- Po zakażeniu odporność nabywana jest prawdopodobnie na całe życie.
Czynniki predysponujące
- Podróże do obszarów endemicznego występowania wirusowego zapalenia wątroby typu A (wysokoendemiczne: kraje rozwijające się Azji Południowej, Afryki Środkowej i Południowej).12
- Niski status społeczno–ekonomiczny (np. trudne warunki mieszkaniowe).
- Tło migracyjne.
- U mężczyzn, którzy uprawiają seks z mężczyznami.
- Uzależnienie od narkotyków.
- Spożycie skażonej żywności lub wody.12
ICD–10
- B15 Ostre wirusowe zapalenie wątroby typu A.
- B15.0 Wirusowe zapalenie wątroby typu A ze śpiączką wątrobową.
- B15.9 Wirusowe zapalenie wątroby typu A bez śpiączki wątrobowej.
- B19 Wirusowe zapalenie wątroby, nieokreślone.
Diagnostyka
Kryteria diagnostyczne
- Podejrzenie rozpoznania na podstawie wywiadu lekarskiego i badania fizykalnego
- Rozpoznanie i różnicowanie z innymi zapaleniami wątroby nie jest możliwe bez badań laboratoryjnych.13
- Badania laboratoryjne
- Biochemia
- podwyższony poziom transaminaz oraz bilirubiny.
- Biochemia
- Testy serologiczne (niedostępne w POZ)
-
- Potwierdzenie rozpoznania poprzez wykrycie przeciwciał anty–HAV w klasie IgM.
- Przeciwciała anty–HAV w klasie IgM są wykrywalne już przy pierwszych objawach.
- Czas wykrywania: 3–4 miesiące.
-
Diagnostyka różnicowa
- Inne wirusowe zapalenia wątroby:
- zapalenie wątroby typu B
- zapalenie wątroby typu C
- zapalenie wątroby typu D
- zapalenie wątroby typu E
- zakażenie EBV
- zakażenie cytomegalowirusem
- zakażenie wirusem opryszczki zwykłej.
- Zapalenie wątroby wywołane lekami, takimi jak np.:
- paracetamol, leki przeciwpadaczkowe, izoniazyd, doustne środki antykoncepcyjne, ryfampicyna, sulfonamidy.
- Toksyczne zapalenie wątroby, np.:
- wywołane alkoholem lub czterochlorkiem węgla.
- Choroby autoimmunologiczne
- Zakażenia bakteryjne
- Zespół Budda–Chiariego.
- Choroba Wilsona.
- Ostre niedokrwienie wątroby.
- Ostre stłuszczenie wątroby u ciężarnych.
- Przerzuty nowotworowe do wątroby.
Wywiad lekarski
- Objawy ogólne:
- złe samopoczucie
- zmęczenie, brak sił
- brak apetytu
- niechęć do alkoholu i papierosów
- nudności, wymioty
- ból mięśni i kończyn.
- Dolegliwości brzuszne:
- uczucie ucisku/bólu w nadbrzuszu
- biegunka.
- Zażółcenie gałek ocznych/skóry.
- Ciemny mocz.
- Odbarwiony kał.
- Świąd skóry.
- Czynniki predysponujące:
- podróże do obszarów endemicznych
- niski status społeczno–ekonomiczny
- tło migracyjne
- u mężczyzn, którzy uprawiają seks z mężczyznami
- dożylne przyjmowanie narkotyków
- ognisko epidemii w otoczeniu.
Badanie fizykalne
- Żółtaczka.
- Powiększenie wątroby.
- Powiększenie śledziony (25%).
- Krótkotrwała wysypka szklaratynopodobna.
- Powiększenie węzłów chłonnych szyjnych tylnych.12
Badania uzupełniające w praktyce lekarza rodzinnego
Badania laboratoryjne – krew i mocz
- Biochemia:
- transaminazy AST, ALT
- bilirubina (całkowita i bezpośrednia)
- parametry cholestazy (ALP, GGTP)
- parametry syntezy wątrobowej w przypadku podejrzenia piorunującego zapalenia wątroby (albumina, białko całkowite, INR, fibrynogen).
- Badanie ogólne moczu (urobilinogen, bilirubina).
USG
- Bez specyficznych zmian w przebiegu ostrego zapalenia wątroby.
- Ewentualnie powiększona wątroba, strukturalnie o osłabionym echu.
Badania uzupełniające dostępne w AOS/oddziałach szpitalnych
- Serologia – przeciwciała anty–HAV
- Anty–HAV w klasie IgM
- wykrywanie ostrego zakażenia wirusem zapalenia wątroby typu A
- przeciwciała anty–HAV w klasie IgM są wykrywalne już przy pierwszych objawach
- czas wykrywania: 3–4 miesiące
- przeciwciała anty–HAV w klasie IgM mogą być również wykrywalne przez krótki czas po szczepieniu przeciwko wirusowemu zapaleniu wątroby typu A.
- Anty–HAV w klasie IgG
- z początkiem objawów również zwykle dodatnie
- w przeciwnym razie dowód przebytej infekcji lub szczepienia (odporność)
- pozostają wykrywalne przez całe życie.
- Wykrywanie antygenu HAV (ELISA) lub RNA HAV (PCR).
- Anty–HAV w klasie IgM
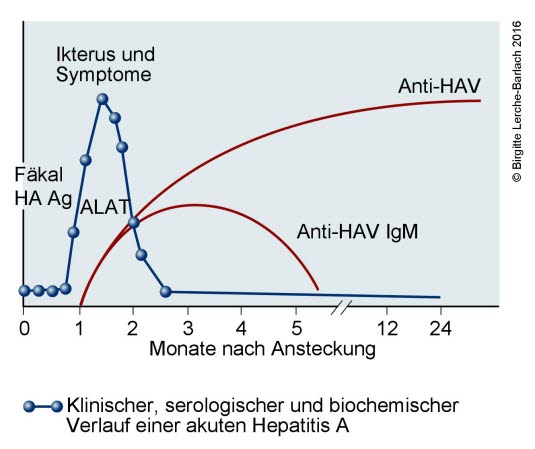
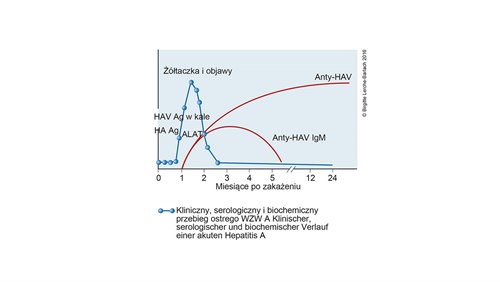
Krzywa przebiegu WZW A
Wskazania do hospitalizacji
- Większość pacjentów z wirusowym zapaleniem wątroby typu A nie wymaga hospitalizacji.
- Skierowanie jest niezbędne w przypadku:
Obowiązek zgłaszania
- W przypadku podejrzenia lub rozpoznania zakażenia, wymagane zgłoszenie do Sanepidu na druku ZLK–1 (elektronicznie lub papierowo).
Leczenie
Cele leczenia
- Łagodzenie objawów.
- Leczenie w ramach intensywnej terapii w przypadku rzadkiego piorunującego zapalenia wątroby.
Ogólne informacje o leczeniu
- W zdecydowanej większości przypadków choroba ustępuje samoistnie.
- Brak specyficznego leczenia przeciwwirusowego w przypadku WZW A.
- Dodatkowe zalecenia:
- odpoczynek w łóżku (w zależności od indywidualnego stanu pacjenta)
- leczenie objawów ogólnych: wymioty, objawy grypopodobne
- bez specjalnej diety: ewentualnie dieta wysokowęglowodanowa, niskotłuszczowa, ustalane indywidualnie
- całkowita abstynencja od alkoholu
- unikanie leków hepatotoksycznych, np. paracetamolu.
- Staranna higiena rąk i toalety.
Zalecenia dla pacjentów
- Izolacja przez 1 tydzień po wystąpieniu żółtaczki (względnie 2 tygodnie po wystąpieniu pierwszych objawów klinicznych).
- Przestrzeganie zasad higieny.
- Podczas choroby nie należy przebywać/wykonywać żadnych czynności w obiektach użyteczności publicznej ani w branży spożywczej.
- Praca możliwa z reguły najwcześniej 2 tygodnie po pojawieniu się pierwszych objawów klinicznych, względnie po 1 tygodniu od wystąpienia żółtaczki.
- Ograniczenia obowiązują do momentu, gdy zgodnie z oceną lekarza nie ma już ryzyka dalszego rozprzestrzenianie się choroby.
Zalecenia dla osób z kontaktu, profilaktyka poekspozycyjna
- Informowanie osób z kontaktu o drogach przenoszenia, objawach i środkach zapobiegawczych.
- Jak najwcześniejsze (do 14 dni po kontakcie) szczepienie poekspozycyjne (schemat 2–dawkowy).
- Ochrona poszczepienna pojawia się zazwyczaj po 12–15 dniach od podania pierwszej dawki szczepionki.
- W przypadku pacjentów, u których ryzyko zakażenia jest szczególnie wysokie, uodpornienie bierne preparatem immunoglobuliny można przeprowadzić w tym samym czasie, co pierwsze szczepienie.
- Jeśli immunoglobuliny zostaną podane w ciągu 2 tygodni od narażenia, ryzyko objawowego zakażenia zmniejsza się o 70–90%.14
- Osoby zaszczepione powinny zostać poinformowane, że czynna i bierna immunizacja poekspozycyjna nie zapobiega chorobie we wszystkich przypadkach.
- Wykluczenie z placówek opieki zbiorowej
- Na co najmniej 2 tygodnie po szczepieniu poekspozycyjnym.
- W przypadku osób z kontaktu: 4 tygodnie po ostatnim kontakcie z osobą zakaźną.
- Jeżeli istnieje już ochrona poszczepienna lub po infekcji, nie jest konieczne izolowanie osób z kontaktu.
Postępowanie w przypadku pojawienia się ognisk choroby
- Identyfikacja przyczyny wybuchu epidemii i jak najszybsza eliminacja źródła infekcji.
- Często zanieczyszczona żywność, woda pitna.
- Szczepienia pierścieniowe: szczepienie osób z otoczenia ogniska choroby (szczepionka w schemacie 2–dawkowym).
- U osób szczególnie narażonych na zakażenie, możliwe jest zastosowanie immunizacji biernej poprzez podanie immunoglobulin.
- Najpóźniej do 14 dni po narażeniu.
Zapobieganie pierwotne poprzez szczepienia
- Wirusowemu zapaleniu wątroby typu A można prawie zawsze zapobiec poprzez szczepienie.
- Wstępne badania serologiczne na obecność przeciwciał anty–HAV są przydatne tylko w przypadku osób, które mieszkały na obszarach endemicznych przez dłuższy czas lub dorastały w rodzinach z obszarów endemicznych lub urodziły się przed 1950 rokiem.
Szczepienia podróżne
- Podróżujący do obszarów o wysokim współczynniku chorobowości WZW A:
- regiony tropikalne
- region śródziemnomorski
- Europa Wschodnia.
Wskazania do szczepienia
- Szczególnie zalecane osobom:
- planującym podróże do krajów rozwijających się o wysokiej zapadalności na WZW A
- dzieciom w wieku przedszkolnym, szkolnym i młodzieży, które nie chorowały na WZW A
- z zachowaniami seksualnymi predysponującymi do zwiększonego ryzyka narażenia na zakażenie, np. MSM
- z hemofilią wymagającą leczenia substytucyjnego
- zażywającym dożylnie narkotyki
- w szpitalach psychiatrycznych lub podobnych placówkach opieki dla osób z uszkodzeniami OUN lub zaburzeniami zachowania
- z chorobami przewlekłymi, w tym chorobami przebiegającymi z zajęciem wątroby
- zakażonych HIV.
Szczepienia w przypadku zwiększonego ryzyka zawodowego
- Osoby ze zwiększonym ryzykiem zawodowym:
- pracownicy ochrony zdrowia
- pracownicy laboratoriów (np. badania kału)
- przebywający w ośrodkach opieki dziennej nad dziećmi, placówkach opiekuńczych, itp.
- przebywający w szpitalach psychiatrycznych lub podobnych placówkach opieki dla osób z uszkodzeniami OUN lub zaburzeniami zachowania
- zatrudnieni przy produkcji i dystrybucji żywności
- pracownicy zakładów kanalizacji i oczyszczalni ścieków.
Szczepionka
- W Polsce zarejestrowane są szczepionki pojedyncze, inaktywowane, przeciw WZW A dla dzieci (od ukończenia 1 r.ż.) oraz dla dorosłych. Dostępne są również szczepionki skojarzone (WZW A i WZW B) dla dorosłych i młodzieży od 16. roku życia.
- Przeciwciała ochronne rozwijają się 12–15 dni po podaniu 1. dawki szczepionki.
- W dalszym przebiegu przeciwciała są wykrywalne u co najmniej 95% zaszczepionych osób.
- Ze względu na długi okres inkubacji, szczepienie jest zalecane także na krótko przed podróżą.
- W przypadku szczepionek skojarzonych przeciwko wirusowemu zapaleniu wątroby typu A/B, ochrona pojawia się dopiero po 2. dawce szczepionki!
- Odporność po szczepieniu podstawowym (2 dawki szczepionki monowalentnej, 3 dawki szczepionki skojarzonej przeciwko wirusowemu zapaleniu wątroby typu A/B) przez co najmniej 10 lat.
- U osób immunokompetentnych szczepienie przypominające nie jest uważane za konieczne.
- Przeciwciała ochronne utrzymują się przez co najmniej 25 lat po szczepieniu podstawowym, bez konieczności podawania dawek przypominających.15
Przebieg, powikłania i rokowanie
Powikłania
- Rzadkie objawy pozawątrobowe:13
- zapalenie naczyń
- zapalenie stawów
- zapalenie trzustki
- trombocytopenia
- zespół Guillaina–Barrégo
- niedokrwistość hemolityczna
- zapalenie osierdzia
- ostra niewydolność nerek.
Przebieg i rokowanie
- Czas trwania fazy żółtaczkowej: od kilku dni do kilku tygodni.
- U około 10% pacjentów przebieg choroby przedłuża się do kilku miesięcy.
- Faza zdrowienia: 2–4 tygodnie.
- Piorunujące zapalenie wątroby typu A w 0,01–0,1%
- Piorunujące zapalenie wątroby często prowadzi do zgonu.
- Zaawansowany wiek i choroby współistniejące, np. przewlekła choroba wątroby, zwiększają ryzyko wystąpienia piorunującego zapalenia wątroby.16
- Nie przechodzi w zapalenie przewlekłe.13
- Przechorowanie pozostawia trwałą odporność.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje

Krzywa przebiegu WZW A
Źródła
Piśmiennictwo
- Juszczyk J., Jaroszewicz J. Ostre wirusowe zapalenie wątroby (WZW) typu A. Interna - mały podręcznik, Medycyna Praktyczna, dostęp: 24.11.2023, www.mp.pl
- World Health Organization (WHO). Weekly epidemiological record 13.06.2012, www.who.int
- World Health Organization (WHO). Hepatitis A - key facts. dostęp: 09.10.2020, www.who.int
- Michaelis K., Poethko-Müller C., Kuhnert R., et al. Hepatitis A virus infections, immunisations and demographic determinants in children and adolescents, Germany, Scientific Reports 2018, 8: 16696, www.nature.com
- European Centre for Disease Prevention and Control (ECDC). Rapid risk assessment: Hepatitis A outbreak in the EU/EEA mostly affecting men who have sex with men, aktualizacja: 28.06.2017, www.ecdc.europa.eu
- Lugoboni F., Pajusco B., Albiero A., et al. Hepatitis A virus among drug users and the role of vaccination: a review. Front Psychiatry 2012, 2: 1-9, doi:10.3389/fpsyt.2011.00079, DOI
- Lemon S., Ott J., Van Damme P., et al. Type A viral hepatitis: A summary and update on the molecular virology, epidemiology, pathogenesis and prevention, J Hepatol 2018, 68: 167-84, www.journal-of-hepatology.eu
- Gilroy R. Hepatitis A. Medscape, aktualizacja: 08.05.2019, dostęp: 08.10.2020, emedicine.medscape.com
- Kemmer N.M., Miskovsky E.P. Hepatitis A. Infect Dis Clin North Am 2000, 14: 605-15, PubMed
- Yong H., Son R. Hepatitis A virus – a general overview, Int Food Res J 2009, 16: 455-67, www.ifrj.upm.edu.my
- Leung A., Kellner J., Davies H. Hepatitis A: A Preventable Threat. Advances in Therapy 2005, 22: 578-86, link.springer.com
- Kuchar E. Wirusowe zapalenie wątroby typu A. Med. Prakt., 2017, 5; 106-11.
- Matheny SC, Kingery JE. Hepatitis A. ,Am Fam Physician 2012, 86: 1027-34, PubMed
- Bianco E., DeMasi S., Mele A., Jefferson T. Effectiveness of immune globulins in preventing infectious hepatitis and hepatitis A: a systematic review, Dig Liver Dis 2004, 36: 834-42, PubMed
- Ciechanowski P. Wakcynologia praktyczna. Wyd. IX. Wyd. Alfamedica pres, 2023, ISBN 978-83-7522-192-3.
- Koenig K., Shastry S., Burns M. Hepatitis A Virus: Essential Knowledge and a Novel Identify-Isolate-Inform Tool for Frontline Healthcare Providers, West J Emerg Med 2017, 18: 1000-07, doi:10.5811/westjem.2017.10.35983, DOI
- Gossner C., Severi E., Danielsson N., et al. Changing hepatitis A epidemiology in the European Union: new challenges and opportunities. Euro Surveill 2015, 20: pii=21101. doi:10.2807/1560-7917.ES2015.20.16.21101, DOI
- Jeong S., Lee H. Hepatitis A: Clinical Manifestations and Management. Intervirology 2010, 53: 15-9, www.karger.com
- Cuthbert J.A. Hepatitis A: old and new. Clin Microbiol Rev 2001, 14: 38-58, PubMed
Opracowanie
- Sławomir Chlabicz (redaktor)
- Wiesława Fabian (recenzent)
- Tomasz Tomasik (redaktor)
- Michael Handke (recenzent/redaktor)