informacje ogólne
Definicja
- Stwardnienie guzowate jest wrodzoną, dziedziczoną autosomalnie dominująco chorobą, której objawy mogą objawiać się w różnych układach narządów1.
- Oprócz odziedziczonych mutacji genowych możliwe są mutacje spontaniczne.
- W przebiegu tej choroby łagodne guzy rozwijają się w różnych narządach, głównie w skórze, mózgu, sercu, płucach i nerkach, u pacjentów w różnym wieku.
- Częste objawy to padaczka, opóźnienia rozwojowe i naczyniakowłókniaki twarzy. Nie muszą one jednak występować u wszystkich chorych.
- Obecnie obowiązujące kryteria diagnostyczne zespołu zostały zdefiniowane w 2012 roku podczas Międzynarodowej Konferencji Konsensusu w sprawie Stwardnienia Guzowatego w formie kryteriów głównych i drugorzędnych2.
częstość występowania
- Zapadalność: szacowana między 1:11 180 a 1:22 360, na podstawie żywych urodzeń3
- współczynnik chorobowości: w populacji ogólnej około 1:6000
Etiologia i patogeneza
- Stwardnienie guzowate jest dziedziczone autosomalnie dominująco w 30% przypadków i jest spowodowane nowymi mutacjami u 70% pacjentów. Jest to jedna z najczęstszych chorób monogenetycznych o znaczeniu dla psychiatrii dziecięcej i młodzieżowej.
- Choroba jest spowodowana defektem genetycznym, który wpływa na różnicowanie, proliferację i migrację komórek we wczesnym rozwoju embrionalnym.
- Z chorobą związane są mutacje w dwóch różnych genach:
- Gen TSC1
- wykryty w 1993 roku i zlokalizowany na chromosomie 9, 9q344
- Koduje białko znane jako hamartyna i pełni funkcję supresora guza, zapobiegając anabolicznemu wzrostowi komórek.
- Mutacja w genie TSC1 występuje u ok. 31% pacjentów ze stwardnieniem guzowatym.
- Gen TSC2
- wykryty w 1997 roku i zlokalizowany na chromosomie 16, 16p135
- Koduje białko znane jako tuberyna, które wraz z hamartyną ma hamujący wpływ na wzrost komórek.
- Mutacja w genie TSC1 występuje u ok. 69% pacjentów ze stwardnieniem guzowatym.
- Nowe mutacje prawie zawsze występują w genie TSC2.
- Gen TSC1
- Kompleks hamartyna-tuberyna ma centralne działanie hamujące w szlaku sygnałowym mTOR. mTor jest głównym regulatorem różnicowania i proliferacji komórek, a także stymuluje wzrost komórek nowotworowych. Brak hamowania przez kompleks hamartyna-tuberyna sprzyja zatem rozwojowi guzów.
Patologie
- Dochodzi do powstawania nowotworów bliżej nieokreślonych w różnych układach narządów, np. mięśniaków prążkowanokomórkowych serca, włókniaków twarzy, naczyniaków mózgu, naczyniakomięśniaków nerek.
- Choroba ma zatem szeroki zakres fenotypowy.
- U pacjentów ze stwardnieniem guzowatym często występują: autyzm, ADHD lub inne zaburzenia zachowania oraz padaczka.
- Niektórzy pacjenci doświadczają poważnych powikłań narządowych, takich jak: niewydolność nerek, zaburzenia rytmu serca i obturacyjne wodogłowie.
- Oznaki i objawy mogą się ujawnić w dowolnym momencie w dzieciństwie. Z tego powodu u niektórych pacjentów choroba jest rozpoznawana bardzo wcześnie, podczas gdy u innych rozpoznanie następuje dopiero w wieku dorosłym.
- Choroba może również przebiegać praktycznie bezobjawowo, dlatego w przypadku osób dotkniętych łagodną postacią choroby choroba może nigdy nie zostać rozpoznana.
czynniki predysponujące
- Predyspozycje genetyczne
ICD-10
- Q85 Fakomatozy niesklasyfikowane gdzie indziej
- Q85.1 Stwardnienie guzowate
diagnostyka
Kryteria diagnostyczne
- Główne kryteria2
- naczyniakowłókniaki twarzy lub czoła
- co najmniej 3 nieurazowe włókniaki językowe lub okołopaznokciowe
- co najmniej 2 białe, hipopigmentowane plamy na skórze
- co najmniej 3 plamy szagrynowe (znamiona łączące)
- wielokrotne błędniaki guzkowe siatkówki
- zmiany guzowate w korze mózgowej
- guzki podwyściółkowe
- gwiaździak olbrzymiokomórkowy podwyściółkowy
- mięśniak prążkowanokomórkowy
- limfangioleiomiomatoza (zmiany w płucach przypominające plaster miodu)
- Naczyniakomięśniakotłuszczaki nerek; jeśli występuje zarówno naczyniakomięśniakotłuszczak nerki, jak i limfangioleiomiomatoza, do wiarygodnego rozpoznania wymagane jest dodatkowe główne kryterium.
- Kryteria drugorzędne2
- kilka losowo rozmieszczonych wgłębień w szkliwie
- polipy odbytnicy typu hamartoma*
- torbiele kości**
- promieniste linie migracji istoty białej mózgu**
- włókniaki dziąseł
- błędniaki w narządach innych niż nerki*
- hipopigmentowane plamki na siatkówce oka
- depigmentacja przypominająca konfetti
- torbiele mnogie nerek
* Wykrywanie za pomocą badania mikroskopowego
** Wykrywanie za pomocą RM/zdjęcia rentgenowskiego
Wymagania diagnostyczne
- Pewne rozpoznanie2
- 2 kryteria główne lub
- 1 kryterium główne i 2 kryteria drugorzędne lub
- Prawdopodobne rozpoznanie
- 1 kryterium główne i 1 kryterium drugorzędne
- Możliwe rozpoznanie
- 1 kryterium główne lub co najmniej 2 kryteria drugorzędne
- Wykrycie mutacji w genie TSC-1 lub TSC-2 jest uważane za pewne rozpoznanie.
- Ze względu na niezwykle szeroki zakres objawów klinicznych i stopni nasilenia rozpoznanie stwardnienia guzowatego może być trudne. Dotyczy to szczególnie dzieci i osób z mniej wyraźnymi objawami.
Różicowanie
- Istnieje niewiele innych chorób o takim samym zespole objawów jak stwardnienie guzowate.
- Jednak ze względu na wiele różnych objawów na wczesnych etapach można wykluczyć wiele rozpoznań w kontekście diagnostyki różnicowej.
- inne przyczyny padaczki
- nerwiakowłókniakowatość
- inne przyczyny niewydolności serca u małych dzieci
- wielotorbielowatość nerek
- autyzm
- wczesny rozwój schizofrenii
- inne przyczyny zaburzeń rozwoju psychicznego
Wywiad lekarski
- Stwardnienie guzowate wykazuje szerokie spektrum objawów.
- Zaburzenia neurologiczne (padaczka, zaburzenia zachowania) i dermatologiczne (narośle na twarzy, charakterystyczne plamy hipopigmentacyjne) to najczęstsze objawy u 90–95% pacjentów.
- Około 85% dzieci i nastolatków z tą chorobą ma powikłania ze strony OUN, takie jak padaczka, zaburzenia poznawcze, zaburzenia zachowania i autyzm.
- Zaburzenia rozwoju intelektualnego są obserwowane u ok. 50% chorych.
- Ponieważ duży odsetek jest wynikiem spontanicznych mutacji, wielu pacjentów nie ma historii choroby w rodzinie.
Często występujące objawy w różnym wieku
- Faza wewnątrzmaciczna i noworodki
- najczęstsze to powikłania sercowe i mięśniaki prążkowanokomórkowe
- dzieci.
- Często obserwowane są zaburzenia rozwojowe i behawioralne, autyzm, padaczka, niewydolność nerek lub wielotorbielowatość nerek
oraz objawy niewydolności serca. - Zaburzenia snu
- Często obserwowane są zaburzenia rozwojowe i behawioralne, autyzm, padaczka, niewydolność nerek lub wielotorbielowatość nerek
- Objawy skórne
- Występują we wszystkich grupach wiekowych i objawiają się jako hipopigmentowane plamy i wyraźne naczyniakowłókniaki. Naczyniakowłókniaki zwykle występują u dzieci i młodzieży.
- choroby płuc
- Zwykle objawiają się w wieku 20–30 lat kaszlem, dusznością, odmą opłucnową lub wysiękiem opłucnowym.
- Limfangioleiomiomatoza
- Objawy (skrócenie oddechu, upośledzona wymiana tlenu) zwykle stają się zauważalne w wieku 30–40 lat i występują głównie u kobiet.
- Naczyniakomięśniakotłuszczaki nerek
- Mogą wystąpić w każdym wieku.
- Powodują ból w boku, krwiomocz i krwawienie zaotrzewnowe.
- Osoby starsze
- Częste są niewydolność nerek, objawy płucne lub skórne; objawy neurologiczne są natomiast mniej wyraźne lub nie występują.
Badanie fizykalne
Upośledzenie neurologiczne
- U około 95% pacjentów z tym zespołem występują zmiany w ośrodkowym układzie nerwowym6.
- W zależności od umiejscowienia zmian guzowatych, guzków podnamiotowych i ewentualnych podnamiotowych gwiaździaków olbrzymiokomórkowych, choroba może powodować szerokie spektrum zaburzeń neurologicznych.
- Upośledzenie funkcji poznawczych objawia się częściowymi zaburzeniami funkcjonowania (często w postaci zaburzeń mowy), deficytem uwagi lub problemami behawioralnymi (autyzm).
- Zaburzenie funkcjonowania móżdżku, upośledzenie nerwów czaszkowych lub funkcji motorycznych i czuciowych itp.
- U 80–90% pacjentów rozwija się padaczka7.
- W pierwszym roku życia jako jeden z początkowych objawów choroby mogą wystąpić spazmy niemowlęce.
- Upośledzenie umysłowe (IQ <70) występuje w różnym stopniu u 50–85% osób dotkniętych tą chorobą>8.
- Z czasem gwiaździaki olbrzymiokomórkowe podwyściółkowe mogą stać się tak duże, że układ komorowy zostaje zablokowany i rozwija się wodogłowie.
Wyniki badania dermatologicznego
- Naczyniakowłókniak1
- klasyczna zmiana skórna w stwardnieniu guzowatym, błędniak skóry
- Zmiany często zaczynają się jako żółto-czerwone grudki.
 Gruczolak łojowy
Gruczolak łojowy - Naczyniakowłókniaki twarzy występują u około 75% pacjentów i często charakteryzują się symetrycznym rozmieszczeniem w kształcie motyla na nosie i policzkach (gruczolak łojowy).
- Pojawiają się już we wczesnym dzieciństwie. Mają wielkość ok. 1–4 mm, ich rozmiar stale rośnie, szczególnie w okresie dojrzewania.
- W zależności od tego, czy dominuje tkanka łączna, czy składnik naczyniowy, są one żółtawo-białe lub różowo-czerwone.
- Z czasem zmieniają się w rumieniowe i grudkowo-krostkowe zmiany skórne, których powierzchnia łatwo krwawi.
- Plamy hipopigmentacyjne
- Obecne u ponad 90% chorych. Występują na całym ciele, głównie na tułowiu, pośladkach i kończynach; rzadziej na twarzy9.
- Plamki są już obecne po urodzeniu.
- Ich liczba, wielkość i kształt różnią się i zazwyczaj są wyraźnie ograniczone. Ze względu na słabą pigmentację w pierwszym roku życia do wizualizacji można użyć światła ultrafioletowego (lampa Wooda).
- Plamy mogą z czasem zniknąć.
- Niektóre swoim wyglądem przypominają konfetti. Są one opisywane jako małe, białe plamy o symetrycznym rozmieszczeniu na kończynach.
- Włókniaki okołopaznokciowe lub dziąsłowe
- włókniaki w łożysku paznokcia lub pod paznokciem, o wielkości od kilku milimetrów do 1 centymetra
- Często towarzyszą im podłużne rowki lub krawędzie w paznokciach.
- Włókniaki dziąseł i defekty szkliwa można wykryć w drodze badania stomatologicznego. Szpilkowate wgłębienia w szkliwie są charakterystyczne dla pacjentów ze SG.
- Plamy szagrynowe
- pogrubione, lite obszary z podskórną tkanką łączną w dolnej części pleców, skórze właściwej
- Pokrywająca je skóra często ma pomarańczowy kolor.
- Plamy często swędzą.
- Plamy szagrynowe są często związane z dysrafią, zmianami kości lub uciskiem struktur nerwowych.
Zaburzenia czynności serca
- Zwykle są szczególnie wyraźne w okresie po urodzeniu i we wczesnym dzieciństwie.
- U 50–60% małych dzieci ze stwardnieniem guzowatym występują zaburzenia czynności serca.
- TSC jest najczęstszą przyczyną guzów serca u płodu.
- Bardzo często są obserwowane mięśniaki prążkowanokomórkowe.
- Są to łagodne guzy, które pojawiają się ogniskowo lub są rozproszone i naciekają inne tkanki.
- Mogą prowadzić do zwężenia komór serca lub wad zastawek serca.
- Rosnące w rozlany sposób mięśniaki prążkowanokomórkowe mogą zmniejszać kurczliwość i prowadzić do kardiomiopatii.
- Większość mięśniaków prążkowanokomórkowych zanika samoistnie w ciągu pierwszych dwóch lat życia, mogą jednak pozostać niewielkie obszary tkanki guza.
- Zajęcie układu przewodzącego przez takie zmiany skutkuje trwającymi do końca życia skłonnościami do różnych form arytmii.
Wyniki badań okulistycznych
- Częstość występowania zaburzeń okulistycznych wynosi 50–80%.
- Często obserwuje się przede wszystkim błędniaki i gwiaździaki, które z czasem mogą ulegać zwapnieniu.
- Możliwe powikłania: tarcza zastoinowa, utrata wzroku, ograniczenia pola widzenia
choroby płuc
- Objawowe zajęcie płuc występuje prawie wyłącznie u pacjentek w wieku powyżej 30 lat. Wyróżnia się 3 główne typy zaburzeń płucnych:
- wieloogniskowa mikroguzkowa hiperplazja pneumocytów (multifocal mocronodular pneumocyte hyperplasia — MNPH)
- hiperplazja pneumocytów typu II
- W badaniu TK klatki piersiowej mogą być widoczne guzkowate zmiany o wzmożonej gęstości.
- MNPH przebiega bezobjawowo i występuje również u mężczyzn.
- Torbiele płuc: pojedyncze torbiele są zwykle bezobjawowe, ale jeśli pękną, mogą spowodować odmę opłucnową. Torbiele mnogie mogą upośledzać czynność płuc.
- Limfangioleiomiomatoza (LAM)
- Jest to zwykle poważna, powoli postępująca choroba.
- Dochodzi do nieprawidłowej proliferacji komórek mięśni gładkich, która wpływa na oskrzela, naczynia krwionośne i struktury limfatyczne.
- Z czasem płuca tracą elastyczność, zmniejsza się ich pojemność życiowa, rośnie objętość zalegająca.
- Następnie pojawia się nadciśnienie płucne, serce płucne i niewydolność oddechowa.
- wieloogniskowa mikroguzkowa hiperplazja pneumocytów (multifocal mocronodular pneumocyte hyperplasia — MNPH)
Upośledzenie czynności nerek10
- Naczyniakomięśniakotłuszczak (AML)
- Naczyniakomięśniakotłuszczaki występują nawet u 80% pacjentów.
- Mogą mieć postać wielu drobnych zmian lub dużych pojedynczych guzów.
- Duże naczyniakomięśniakotłuszczaki powodują dolegliwości, szczególnie bóle w boku.
- Niebezpiecznym powikłaniem jest krwotok zaotrzewnowy.
- Izolowane torbiele nerkowe
- Występują u 20% mężczyzn i 10% kobiet.
- Z reguły nie powodują żadnych objawów.
- Autosomalnie dominująca wielotorbielowatość nerek
- Występuje u 2–3% pacjentów.
- Zaburzenie to często wywołuje dolegliwości już we wczesnym okresie życia i objawia się w postaci nadciśnienia, krwiomoczu i niewydolności nerek.
- Rak nerki (nerkowokomórkowy)
- Nieco częściej niż w ogólnej populacji obserwuje się go u pacjentów ze stwardnieniem guzowatym.
- Wśród kompletnych delecji genów w połowie wada dotyczy oprócz genu TSC2 dodatkowo także chromosomalnie sąsiadującego genu PKD1 odpowiedzialnego za autosomalnie dominującą wielotorbielowatość nerek (autosomal dominant polycystic kidney disease — ADPKD). Pacjenci z zespołem delecji genów przyległych TSC2/PKD1 wykazują cechy kliniczne zarówno TSC, jak i ADPKD, z wczesnym ujawnieniem torbieli nerek.
Dalsze wyniki
- Bezobjawowe torbiele wątroby
- Stwardniałe przerostowe zmiany w obrębie kości
- Zapadalność na tętniaki jest nieco wyższa u osób chorujących na stwardnienie guzowate.
Badanie uzupełniające w praktyce lekarza rodzinnego
- Morfologia krwi, parametry wątrobowe i nerkowe
- Analiza moczu
- ciśnienia tętniczego,
- EKG
- Co do zasady należy przeprowadzać u wszystkich pacjentów ze stwardnieniem guzowatym co 2–3 lata aż do okresu dojrzewania, aby odpowiednio wcześnie wykryć ewentualne zaburzenia układu przewodzącego i arytmie serca.
- Badanie ultrasonograficzne nerek
- wykrywanie i monitorowanie rozwoju torbieli nerek i naczyniakomięśniakotłuszczaków
- Wskazane szczególnie wtedy, gdy planowany jest zabieg chirurgiczny.
- Dalsze badania w razie podejrzenia stwardnienia guzowatego powinni wykonać specjaliści.
Diagnostyka u specjalisty
- echokardiografię
- w celu wykrycia nieprawidłowości w obrębie serca, np. mięśniaków prążkowanokomórkowych
- TK albo RM mózgu
- określenie rozległości i umiejscowienia zmian guzowatych w korze mózgowej
- Zmiany guzowate występują już w chwili narodzin, ich wielkość i liczba pozostają niezmienne.
- Gwiaździaki olbrzymiokomórkowe podwyściółkowe można zidentyfikować i monitorować, zanim doprowadzą do wodogłowia obturacyjnego.
- TK klatki piersiowej
- Należy wykonać u pacjentek w wieku 18–20 lat lub starszych.
- EEG
- wskazane u pacjentów z podejrzeniem padaczki
- Badania genetyczne
- Obecnie nie ma dostępnych komercyjnych testów genetycznych pozwalających wykryć stwardnienie guzowate.
- Badanie okulistyczne
- badanie dna oka
Badanie genetyczne
- W przypadku wykrycia mutacji u dziecka rodzice są kierowani na konsultacje i badania w poradni genetycznej.
- Rodzeństwo uznane za zdrowe można po konsultacjach poddawać badaniom od ukończenia 16. roku życia. U rodzeństwa w wieku poniżej 16 lat badanie wykonuje się tylko w przypadkach klinicznego podejrzenia stwardnienia guzowatego.
- W razie stwierdzenia mutacji u rodzica lub rodzeństwa istnieje możliwość diagnostyki prenatalnej.
Wskazania dla skierowania do specjalisty
- Wszyscy pacjenci z podejrzeniem stwardnienia guzowatego powinni być kierowani do specjalistów (neurologów dziecięcych, dermatologów, do ośrodków specjalistycznych) w celu przeprowadzenia dalszych badań.
- W celu zapobiegania próchnicy i monitorowania rozwoju ewentualnych włókniaków należy wcześnie wprowadzić i regularnie wykonywać kontrole stomatologiczne. Zmiany w obrębie szkliwa należy dokładnie sprawdzać pod kątem próchnicy i w razie potrzeby poddawać leczeniu.
Leczenia
Cele terapii
- Poprawa jakości życia, zwalczanie objawów, unikanie powikłań
Ogólne informacje o terpii
- Opracowanie indywidualnego toku leczenia, uwzględniającego wszystkie aspekty choroby oraz koordynacja działań lekarzy podstawowej opieki zdrowotnej i różnych specjalistów11
- Zazwyczaj konieczne jest stosowanie leków przeciwpadaczkowych.
Zalecenia dla pacjentek
- Poszczególne badania wskazują na to, że dieta o stosunkowo wysokiej zawartości tłuszczu, tak zwana dieta ketogeniczna, może mieć pozytywny wpływ na pacjentów z częstymi napadami padaczkowymi.
Leczenie farmakologiczne
- leki przeciwdrgawkowe
- W przebiegu stwardnienia guzowatego adekwatne kontrolowanie napadów jest często utrudnione.
- Nierzadko trzeba wypróbować kilka leków, także ich skojarzenia.
- Ewerolimus (EVE), będący pochodną rapamycyny, jako selektywny inhibitor kinazy serynowo-treoninowej mTOR może przynajmniej częściowo przywrócić działanie kompleksu białkowego TSC jako regulatora szlaku mTOR. Od 18 do 60% padaczek lekoopornych w przebiegu stwardnienia guzowatego reaguje na ewerolimus. Należy uwzględnić reakcje niepożądane leku immunosupresyjnego.
- W określonych warunkach farmakoterapia może być wskazana w leczeniu niewydolności nerek, nadciśnienia i niewydolności serca.
Inne możliwości leczenia
- Naczyniakowłókniak: miejscowe stosowanie rapamycyny (inhibitora mTOR)12
- Leczenie neuropsychiatryczne tzw. zaburzeń neuropsychiatrycznych związanych ze stwardnieniem guzowatym (TSC-Associated Neuropsychiatric Disorders — TAND)
- W przypadkach padaczki lekoopornej lub zagrożenia wodogłowiem spowodowanym przez gwiaździaka olbrzymiokomórkowego należy rozważyć operację neurochirurgiczną.
- Limfangioleiomiomatoza (LAM): znacząca poprawa wskaźnika 10-letniego przeżycia dzięki zastosowaniu inhibitorów mTOR-C1, w pojedynczych przypadkach przeszczep płuc
- Przeszczep nerki w przypadku wielotorbielowatości nerek
- Duże naczyniakomięśniakotłuszczaki (AML) należy leczyć.
- Zazwyczaj preferuje się selektywną embolizację, ponieważ resekcja chirurgiczna wiąże się ze zwiększonym ryzykiem krwawienia z dysplastycznych naczyń.
- To rozpoznanie wymaga kontroli stomatologicznej.
Przebieg, powikłania i rokowanie
Dalsze postępowanie
- Choroba może mieć bardzo indywidualny przebieg.
- Najczęstsze przyczyny zgonu to stan padaczkowy, odoskrzelowe zapalenie płuc i niewydolność nerek
powikłania
- Powikłania neurologiczne
- przyczyna wysokiej zachorowalności i śmiertelności
- padaczka oporna na leczenie
- stan padaczkowy
- gwiaździaki olbrzymiokomórkowe podwyściółkowe z wodogłowiem
- Powikłania nerkowe
- również częste
- Duże naczyniakomięśniakotłuszczaki nierzadko mogą powodować krwotoki zaotrzewnowe lub niewydolność nerek.
- Powikłania kardiologiczne
- bardzo częste u dzieci
- arytmie
- Kardiomiopatia
- Wada zastawki serca
- niewydolnością serca
- Ciężkie zaburzenia płucne
- szczególnie u kobiet w trzeciej dekadzie życia
- Tworzenie się blizn na twarzy
Rokowanie
- Rokowanie jest różne w zależności od nasilenia choroby.
- Wystąpienie padaczki przed 12. miesiącem życia, szczególnie w postaci drgawek niemowlęcych i utrzymujących się napadów padaczkowych w dzieciństwie wiąże się z gorszym rokowaniem.
- Skuteczne kontrolowanie napadów prawdopodobnie korzystnie wpływa na rokowanie dotyczące funkcji poznawczych.
- Liczne zmiany guzowate w mózgu idą w parze z problemami neurologicznymi, przy czym mutacja w TSC2 w sposób oczywisty wiąże się z poważniejszymi objawami.
- Ale nawet w obrębie tej samej rodziny ze stwierdzoną mutacją obserwuje się znaczną rozpiętość fenotypową. W przypadku dziedzicznego stwardnienia guzowatego zwykle występuje mutacja w TSC1.
Dalsze postępowanie
- Zakres późniejszych działań medycznych zależy od nasilenia i objawów choroby.
- Wszyscy chorzy powinni poddawać się corocznym rutynowym badaniom kontrolnym u lekarza rodzinnego i specjalistów.
- Dzieci obejmuje się rutynową opieką pediatry/neurologa dziecięcego. Dorośli w niektórych przypadkach muszą się konsultować z wieloma różnymi specjalistami.
- Poszczególne objawy i wyniki mogą potencjalnie zagrażać życiu i/lub poddają się leczeniu, dlatego wymagają ścisłego monitorowania. Dotyczy to głównie kwestii związanych z sercem, mózgiem i nerkami, a także monitorowania w ramach rozpoczętego leczenia padaczki.
- Noworodki i niemowlęta z zajętym sercem obejmuje się opieką kardiologa dziecięcego.
- Należy do końca życia monitorować nerki za pomocą USG, a do trzeciej dekady życia wykonywać rezonans magnetyczny mózgu np. co roku/co trzy lata lub po konsultacji ze specjalistami.
- Należy rozważyć wskazanie do badań pod kątem obciążenia, jakie stanowią one w przypadku pacjentów z zaburzeniami rozwojowymi i autyzmem i podjąć decyzję w porozumieniu z rodziną pacjenta.
- Typowe wyniki TK mózgu nie wystarczą do sformułowania rozpoznania, ale badanie TK można uwzględnić w ramach dalszego postępowania.
- Nie jest wymagana rutynowa opieka okulisty. W razie potrzeby należy się skonsultować z lekarzem rodzinnym.
- Współpraca lekarza rodzinnego i specjalistów ma decydujący wpływ na skuteczność dalszego postępowania.
informacje dla pacjentów
O czym należy poinformować pacjenta?
- Należy koniecznie udzielić pacjentom lub ewentualnie ich rodzicom wyczerpujących informacji na temat choroby.
- Informacje dotyczące najważniejszych powikłań, w tym padaczki, objawów wzmożonego ciśnienia śródczaszkowego i niewydolności nerek
- U zdrowych rodziców dziecka ze stwardnieniem guzowatym występuje ok. 2% ryzyka, że kolejne dzieci również zachorują.
- Ryzyko przekazania stwardnienia guzowatego potomstwu wynosi 50%.
- Ważna jest poza tym opieka stomatologiczna.
Informacje dla pacjentów w Deximed
Ilustracje
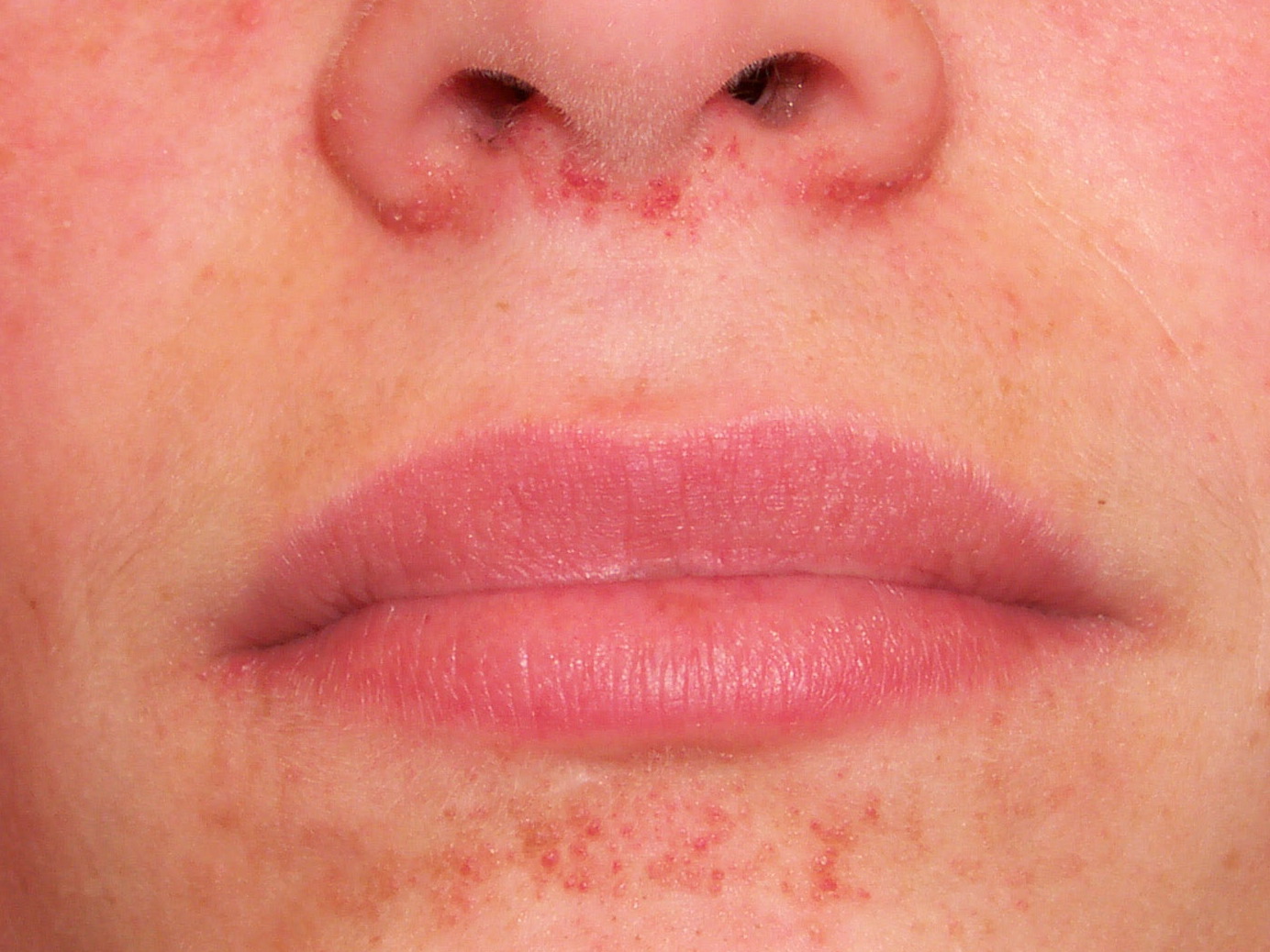
Zmiany w przebiegu stwardnienia guzowatego: naczyniakowłókniak we wczesnej fazie
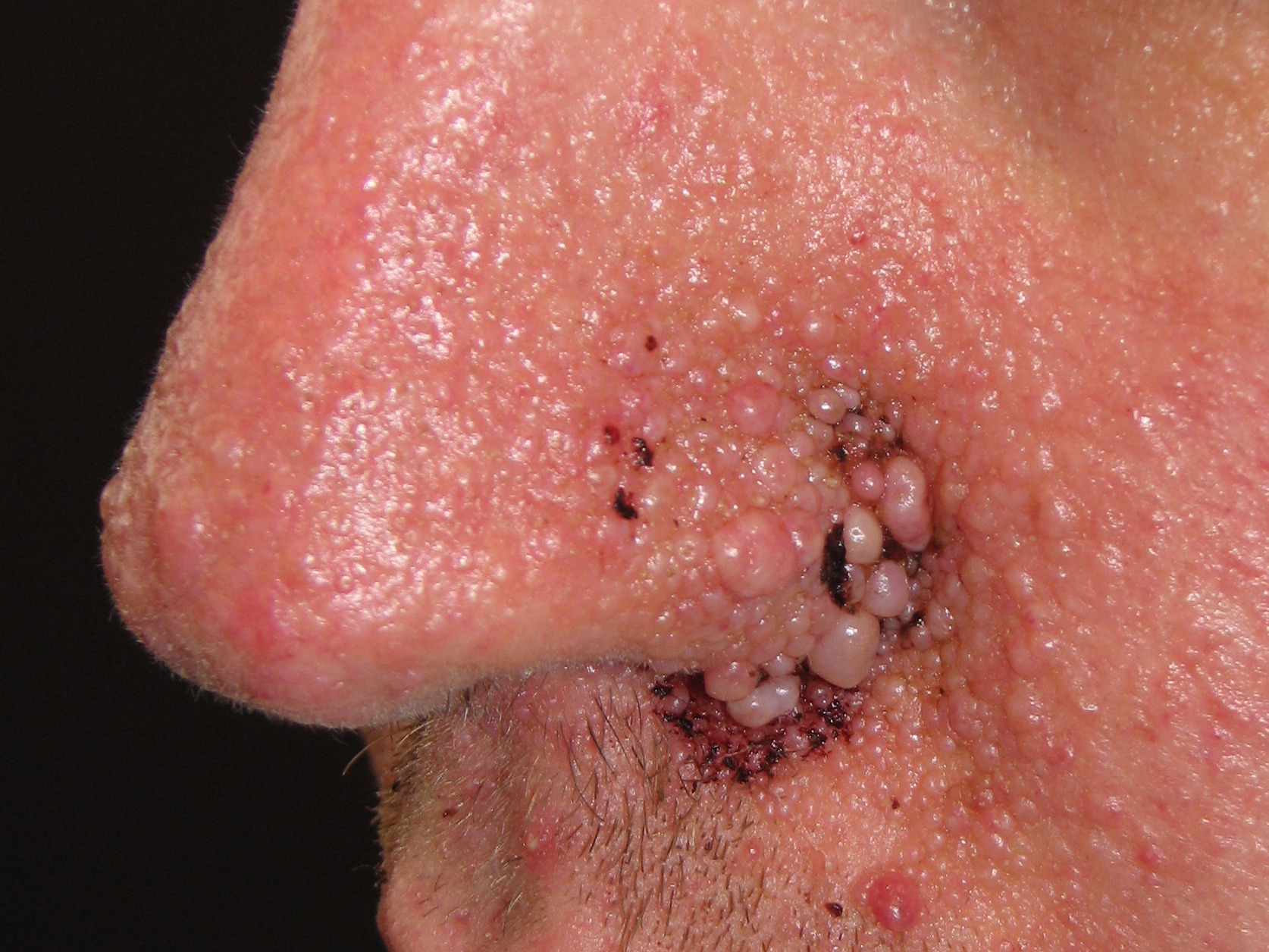
Naczyniakowłókniaki na twarzy: symetryczny naczyniakowłókniak w kształcie motyla na nosie i policzkach w późnej fazie
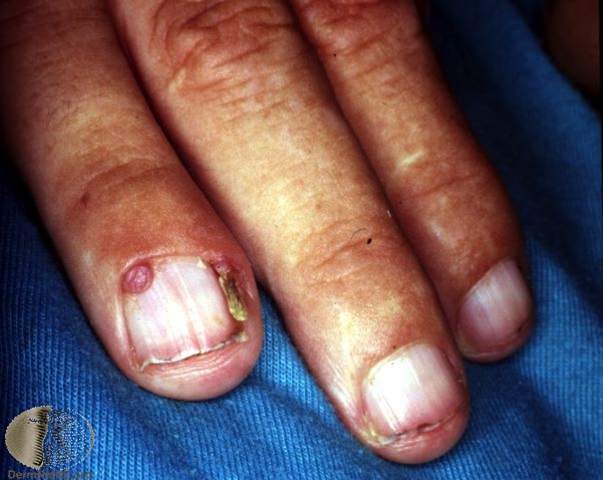
Stwardnienie guzowate: włókniaki okołopaznokciowe
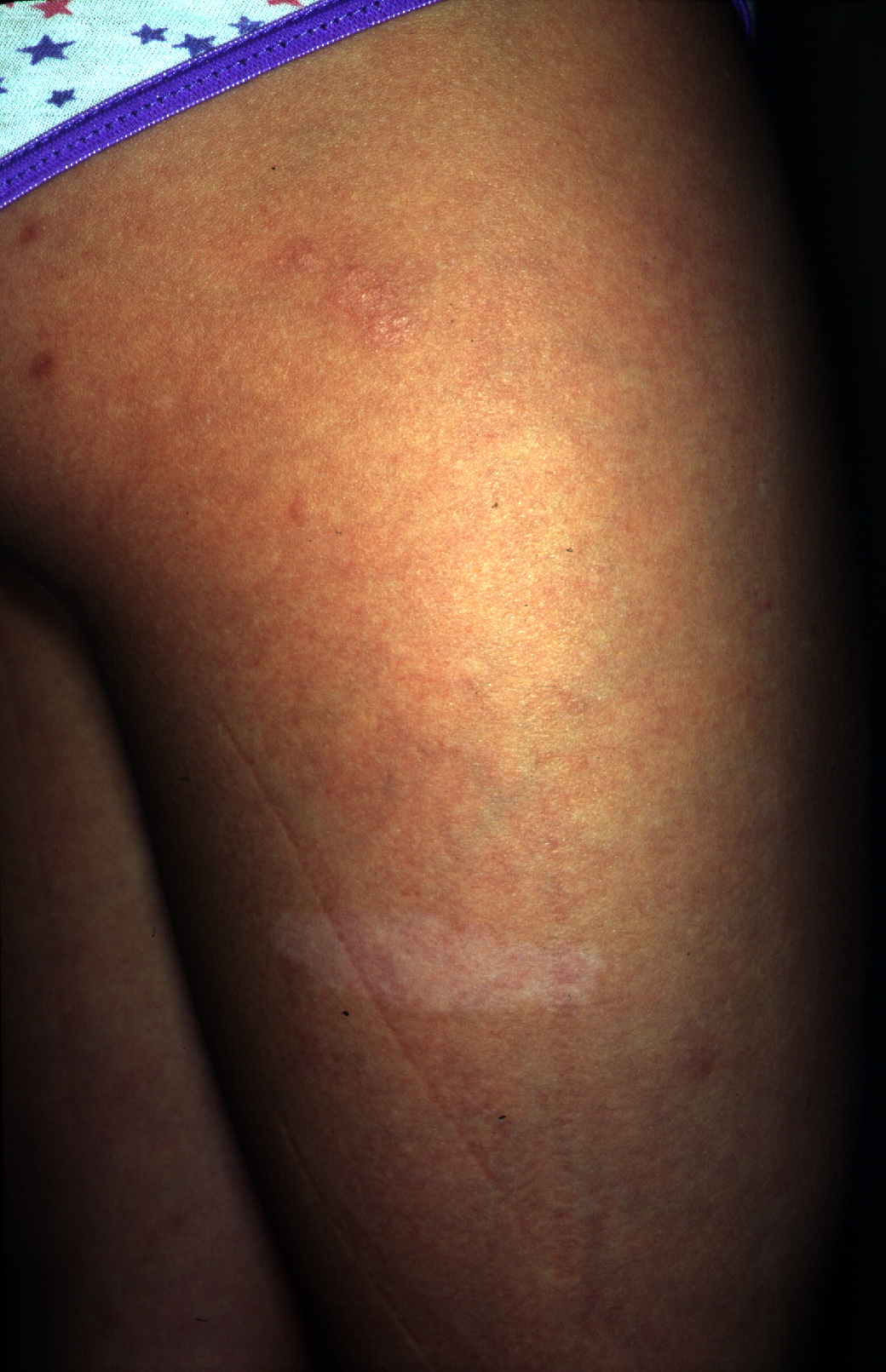
Stwardnienie guzowate U ponad 60% pacjentów występują plamy odbarwieniowe.

Gruczolak łojowy (Źródło: Sand M, Sand D, Thrandorf C. Cutaneous lesions of the nose. Head Face Med 2010. pmid:20525327)
Quellen
Literatur
- Franz DN. Tuberous sclerosis. Medscape, last updated Oct 14, 2015. emedicine.medscape.com
- Hope Northrup, MD,a,* Darcy A. Krueger, MD PhD,b and on behalf of the International Tuberous Sclerosis Complex Consensus Group. Tuberous Sclerosis Complex Diagnostic Criteria Update: Recommendations of the 2012 International Tuberous Sclerosis Complex Consensus Conference. Pediatr Neurol. 2013; 49(4): 243-254. pmid:24053982 PubMed
- Ebrahimi-Fakhari, Mann, Poryo et al.. Correction to: Incidence of tuberous sclerosis and age at first diagnosis: new data and emerging trends from a national, prospective surveillance study. Orphanet Journal of Rare Diseases 2019. doi.org
- Van Slegtenhorst M, de Hoogt R, Hermans C, et al. Identification of the tuberous sclerosis gene TSC1 on chromosome 9q34. Science 1997; 277: 805-808. PubMed
- Consortium ECTS. Identification and characterization of the tuberous sclerosis gene on chromosome 16. Cell 1993; 75: 1305-1315. PubMed
- DiMario F. Brain abnormalities in tuberous sclerosis. J Child Neurol 2004; 19: 650-7. PubMed
- Thiele E. Managing epilepsy in tuberous sclerosis complex. J Child Neurol 2004; 19: 680-6. PubMed
- Joinson C, O'Callaghan F, Osborne J et al. Learning disability and epilepsy in an epidemiological sample of individuals with tuberous sclerosis complex. Psychol Med 2003; 32: 335-44. pubmed.ncbi.nlm.nih.gov
- Roach ES, Sparagana SP. Diagnosis of tuberous sclerosis complex. J Child Neurol 2004; 19: 643-9. PubMed
- Owens J, Bodensteiner JB. Tuberous sclerosis complex: Genetics, clinical features, and diagnosis. UpToDate, last updated Dec 23, 2014. UpToDate
- Owens J, Bodensteiner JB. Tuberous sclerosis complex: Management. UpToDate, last updated Jan 15, 2015. UpToDate
- Koenig, Bell, Northrup et.al.. Efficacy and Safety of Topical Rapamycin in Patients With Facial Angiofibromas Secondary to Tuberous Sclerosis Complex. JAMA Dermatol. 2018; 154: 773-780. DOI:10.1001/jamadermatol.2018.0464 DOI
- Joinson C, O´Callaghan FJ, Osborne JP et al. Learning disability and epilepsy in an epidemiological sample of individuals with tuberous sclerosis complex. Psychol Med 2003; 33: 335-44. PubMed
- Winterkorn EB, Pulsifer MB, Thiele EA. Cognitive prognosis of patients with tuberous sclerosis comlex. Neurology 2007; 68: 62-4. pubmed.ncbi.nlm.nih.gov
- O'Callaghan FJK, Harris T, Joinson C et al. The relation of infantile spasms, tubers and intelligence in tuberous sclerosis complex. Arch Dis Child 2004; 89: 530-3. PubMed
- Jones AC, Shyamsundar M, Thomas MW et al. Comprehensive mutation analysis of TSC1 and TSC2 - and phenotypic correlations in 150 Families with tuberous sclerosis. Am J Hum Genet 1999; 64: 1305-15. PubMed
Autor*innen
- Dirk Wetzel, Dr. med., Facharzt für Allgemeinmedizin, Zierenberg