Informacje ogólne
Definicja
- Utykanie skutkuje ograniczeniem obciążania uszkodzonej kończyny, przez co faza wykroku jest skrócona, a faza wymachu wydłużona podczas chodzenia.1-2
- Najczęstszymi przyczynami utykania są ból, osłabienie lub deformacja.3
- Ostry początek utykania jest zwykle spowodowany zmianą patologiczną, która zaburza wzorzec chodu.
- Przewlekłe formy utykania są zwykle spowodowane osłabieniem mięśni lub deformacją.
Częstość występowania
- Utykanie jest stosunkowo częstym powodem konsultacji w gabinecie lekarza rodzinnego.
- W jednym z badań stwierdzono chorobowość wynoszącą 1,8 przypadków na 1000 dzieci w wieku poniżej 14 lat. Stosunek chłopców do dziewczynek wynosił 1,7:1, a mediana wieku wynosiła 4,4 roku.4
- W holenderskim badaniu w gabinetach lekarzy rodzinnych stwierdzono roczną zapadalność na poziomie 1,5 przypadków na 1000 dzieci z nieurazową patologiczną zmianą stawu biodrowego.5
Czynności diagnostyczne
- Przyczyny utykania mogą być bardzo różne – od zagrażającego życiu guza kości po zwykły kamień w bucie.
- Najczęstszą przyczyną są zmiany patologiczne w stawie biodrowym, które często objawiają się w postaci bólu kolana i uda.6
- Początkowo konieczny jest szczegółowy wywiad lekarski i badanie fizykalne, które mogą być uzupełnione badaniami laboratoryjnymi i obrazowymi.7
- W pierwszej kolejności należy ocenić ogólne mechanizmy przyczynowe.
- Uraz? Infekcja? Nowotwór? Stan zapalny? Wada wrodzona? Choroba nerwowo-mięśniowa? Zjawisko rozwojowe?
- Wiek
- Rozwój normalnego, stabilnego i powtarzalnego wzorca chodu nie jest zakończony przed ukończeniem 7. roku życia. Dlatego ważne jest, aby wziąć pod uwagę zmiany we wzorcu chodu.8
- Diagnostyka różnicowa zależy od wieku dziecka.
- Kręgosłup, miednica i kończyny dolne powinny zostać zbadane pod kątem zmian patologicznych.
Możliwa błędna diagnoza – bóle wzrostowe
- Diagnoza bólów wzrostowych jest diagnozą wykluczającą.
- Należy wykluczyć przyczyny mięśniowo-szkieletowe.9
- Bóle wzrostowe charakteryzują się obustronnym bólem kończyn dolnych.
- Ból występuje głównie w nocy.
- Dziecko nie utyka i nie odczuwa bólu ani dyskomfortu w ciągu dnia.
- Stawy nie są zajęte.
- Błędna diagnoza bólów wzrostowych może opóźnić rozpoznanie i leczenie poważnych chorób.
ICD-10
- R26 Zaburzenia chodu i poruszania się
Diagnostyka różnicowa
Dzieci w wieku 0–3 lat
Dysplazja stawów biodrowych
- Przyczyna
- przyczyna wieloczynnikowa, prawdopodobnie czynniki mechaniczne i genetyczne
- Częstość występowania
- Stosunkowo rzadko, ponieważ dysplazja jest zwykle rozpoznawana podczas badań przesiewowych noworodków.
- W większości przypadków, które nie są rozpoznawane pierwotnie, diagnoza stawiana jest przed 5. rokiem życia.
- Wywiad lekarski
- opóźniony rozwój chodu, bezbolesne utykanie
- Objaw Trendelenburga, tj. biodro opada po zdrowej stronie, gdy dziecko stoi na chorej nodze.
- Badanie fizykalne
- asymetryczne odwodzenie, sztywniejsze po chorej stronie
- różnica w długości nóg
- U specjalisty
- badanie ultrasonograficzne lub rentgenowskie w celu potwierdzenia rozpoznania
- Rokowanie
- Jeśli dysplazja nie zostanie rozpoznana, rozwinie się nieprawidłowy staw i przedwczesna choroba zwyrodnieniowa stawów.
złamania utajone (Toddler's Fracture)
- Przyczyna
- U małych dzieci nieprzemieszczone złamanie spiralne występuje zwykle w środkowej lub dolnej części kości piszczelowej w wyniku upadku lub skręcenia.
- Czasami wystarczy łagodny uraz, aby zdarzenie nie zawsze było obserwowane. Może pojawić się podejrzenie zespołu dziecka maltretowanego.
- Częstość występowania
- najczęściej u małych dzieci, ale możliwe do wieku szkolnego
- Wywiad lekarski
- ostry początek utykania, często po niewielkim urazie skrętnym
- Badanie fizykalne
- odczuwalna tkliwość w miejscu złamania
- U specjalisty
- badanie rentgenowskie, ale czasami trudne do wykrycia na wczesnym etapie
- w przypadku niepewnego rozpoznania: scyntygrafia
Różnica w długości nóg
- Przyczyna
- czynnościowa lub rzeczywista różnica w długości nóg
- Może być spowodowana pochyleniem miednicy lub deformacją kręgosłupa.
- Częstość występowania
- stosunkowo często
- Wywiad lekarski
- Można zaobserwować nieprawidłowy chód.
- Dzieci czasami kompensują różnicę w długości nóg, chodząc na palcach po krótszej stronie lub zginając kolano po dłuższej stronie.
- Badanie fizykalne
- Różnica w długości nóg przekraczająca 2 cm jest uznawana za patologiczną.
- możliwe nieprawidłowe ustawienie miednicy lub kręgosłupa
- U specjalisty
- prześwietlenie rentgenowskie
Inne możliwe przyczyny
- Zespół dziecka maltretowanego
- Choroba dłoni, stóp i jamy ustnej
- Plamica Schönleina-Henocha
- Szczepienie
- Stopa końsko-szpotawa
- Zapalenie krążka międzykręgowego
- Choroba Köhlera
Dzieci w wieku 3–10 lat
Przemijające zapalenie błony maziowej, coxitis fugax, surowicze zapalenie błony maziowej
- Przyczyna
- Choroba ta powstaje w wyniku reaktywnego wzrostu objętości płynu maziowego w stawie biodrowym, który jest prawdopodobnie spowodowany lub wywołany ogólnoustrojową chorobą wirusową.
- Choroba zwykle ustępuje samoistnie w ciągu 7–14 dni.
- Częstość występowania
- najczęstsza przyczyna bólu biodra u małych dzieci, zwłaszcza w grupie wiekowej 3–8 lat
- od 4 do 5 razy częściej u chłopców niż u dziewczynek10
- Wywiad lekarski
- Ból i utykanie rozwijają się stopniowo, ogólny stan fizyczny jest dobry.
- Dziecko może poruszać biodrem, ale jest ono nieco sztywne.
- Zmiany są zwykle jednostronne, ale u 10% pacjentów dotyczą obu stron.
- Badanie fizykalne
- możliwa łagodna gorączka
- U specjalisty
- Za pomocą USG można wykryć zwiększoną ilość płynu stawowego.
- We wczesnym stadium choroba Perthesa jest ważną diagnozą różnicową.
Choroba Perthesa
- Przyczyna
- idiopatyczna jałowa martwica głowy kości udowej z późniejszym gojeniem i deformacją stawu biodrowego
- Częstość występowania
- głównie u chłopców w wieku 5–10 lat
- Wywiad lekarski
- utykanie, ból w biodrze, po wewnętrznej stronie uda i w kolanie, w ostrej fazie stopniowy rozwój objawów w ciągu tygodni lub miesięcy
- ból nasilany przez ruch i łagodzony przez odpoczynek
- w fazie przewlekłej możliwe utykanie bez bólu
- Badanie fizykalne
- Biodra są często lekko zgięte i obrócone na zewnątrz.
- Bierne i aktywne ruchy dotkniętego stawu, zwłaszcza rotacja wewnętrzna i odwodzenie, są bolesne.
- U specjalisty
- Badanie rentgenowskie ma charakter diagnostyczny. Pierwsze zmiany pojawiają się po 3–4 tygodniach.
- USG wykazuje zwiększoną ilość płynu w stawie.
- W scyntygrafii i rezonansie magnetycznym zmiany patologiczne są widoczne na wczesnym etapie.
- Postępowanie
- Wczesna interwencja w postaci odciążenia może ograniczyć uszkodzenia głowy kości udowej i zmniejszyć ryzyko przedwczesnej choroby zwyrodnieniowej stawów.
Młodzieńcze przewlekłe zapalenie stawów
- Przyczyna
- zapalenie stawów u dzieci
- Częstość występowania
- Około 1,5 nowych przypadków na 100 000 mieszkańców rocznie
- Dziewczynki chorują dwa razy częściej niż chłopcy.
- Wywiad lekarski
- Objawy mogą rozwijać się powoli. Zwykle występują one początkowo w stawie kolanowym.
- Mogą występować objawy ogólne, takie jak brak witalności, gorączka i wysypka skórna.
- Często występuje sztywność poranna i utykanie. Ból jest często mniej wyraźny.
- Badanie fizykalne
- U dzieci ograniczenia ruchowe i przykurcze zgięciowe pojawiają się szybciej niż u dorosłych.
- U specjalisty
- czynnik reumatoidalny, OB, CRP i leukocyty zwykle podwyższone, dalsza diagnostyka we współpracy z reumatologami dziecięcymi
- RTG, we wczesnych stadiach w razie potrzeby scyntygrafia
Inne możliwe przyczyny
- Zapalenie mięśni
- Ostra gorączka reumatyczna
- Torbiel Bakera
- Zapalenie skórno-mięśniowe (dermatomyositis)
- Choroba Köhlera
Dzieci i młodzież w wieku 10–15 lat
Młodzieńcze złuszczenie głowy kości udowej (epiphysiolysis capitis femoris)
- Przyczyna
- przemieszczenie lub przesunięcie głowy kości udowej w stosunku do szyjki kości udowej w obszarze strefy wzrostu, nasady kości udowej
- Częstość występowania
- Jest to najczęstsza choroba stawu biodrowego w grupie wiekowej powyżej 10 lat.
- Chłopcy chorują dwa razy częściej niż dziewczęta.
- Wywiad lekarski
- Choroba często występuje w postaci stopniowo narastającego bólu biodra, uda lub kolana. U 20–25% pacjentów dotyczy to obu stron.
- Ból kolana jest początkowym objawem nawet w 15% przypadków.11
- Pacjenci często mają nadwagę i występują u nich zaburzenia endokrynologiczne (niedoczynność tarczycy, niedobór hormonu wzrostu).
- Objaw Trendelenburga jest dodatni, tj. biodro opada po stronie zdrowej, gdy ciężar ciała spoczywa po stronie chorej.
- Choroba często występuje w postaci stopniowo narastającego bólu biodra, uda lub kolana. U 20–25% pacjentów dotyczy to obu stron.
- Badanie fizykalne
- Chora kończyna jest często utrzymywana w rotacji zewnętrznej i jest nieco skrócona.
- Pasywna rotacja wewnętrzna jest możliwa tylko w ograniczonym zakresie i powoduje ból.
- U specjalisty
- Badanie rentgenowskie ma charakter diagnostyczny. W przypadku podejrzenia choroby należy podjąć decyzję o skierowaniu pacjenta do specjalisty.
- Działanie
- Należy natychmiast wykonać stabilizację chirurgiczną, aby zapobiec dalszemu przemieszczeniu nasady.12
- Może to również dotyczyć przeciwnej strony biodra. Warto podkreślić, że w przypadku wystąpienia objawów należy skonsultować się z lekarzem.
Choroba Osgooda-Schlattera
- Przyczyna
- osteochondroza związana z trakcją w miejscu przyczepu ścięgna więzadła rzepki do guzowatości kości piszczelowej
- częściowe zerwanie w miejscu przyczepu ścięgna rzepki do kości piszczelowej w wyniku nadużywania i związanych z tym powtarzających się mikrourazów
- Częstość występowania
- Najczęściej występuje u aktywnych fizycznie chłopców w wieku 10–15 lat.
- Wywiad lekarski
- ból lub tkliwość w okolicy guzowatości kości piszczelowej
- Ból często nasila się przy wysiłku fizycznym lub aktywności i ustępuje po odpoczynku.
- Badanie fizykalne
- tkliwość w zajętym obszarze
- nasilenie bólu podczas wyprostu kolana z oporem (test izometryczny)
- U specjalisty
- RTG w razie wątpliwości co do diagnozy
Rzepkowo-udowy zespół bólowy
- Przyczyna
- rozpoznanie przez wykluczenie w przypadku bólu w przednim obszarze kolana bez wyników badań patoanatomicznych
- Przyczyna patofizjologiczna jest niejasna i kontrowersyjna.
- nawykowe zwichnięcie rzepki i osłabienie mięśnia obszernego przyśrodkowego jako czynniki predysponujące, na przykład po urazie kolana z wodniakiem
- Częstość występowania
- Bardzo częsta choroba, zwłaszcza u młodych osób uprawiających sport i biegaczy w wieku od 40 do 50 lat.
- Wywiad lekarski
- ból przedniej części kolana, sztywność, skłonność do blokowania stawu i uczucie osłabienia
- maksymalny ból podczas wchodzenia i schodzenia po schodach lub wspinaczki, podczas kucania i wstawania po długim siedzeniu
- Badanie fizykalne
- zwykle prawie żadnych objawów klinicznych; w większości przypadków niewielki zanik mięśnia czworogłowego i zmniejszona siła (wtórna), czasami trzeszczenie podczas zginania i prostowania oraz uczucie blokowania
- U specjalisty
- wykluczenie innych przyczyn za pomocą badania rentgenowskiego i, w razie potrzeby, artroskopii
Niestabilność rzepki
- Przyczyna
- Może być spowodowana zwiększonym kątem Q lub nieprawidłowym napięciem w bocznych strukturach uda.
- Częstość występowania
- częściej u dziewczynek
- Wywiad lekarski
- nawracające lub nawykowe zwichnięcie rzepki podczas zginania kolana, zwykle w bok
Dolegliwości wynikające z nadużywania
- Przyczyna
- nadużywanie kończyn dolnych
- zapalenie ścięgien
- Częstość występowania
- stosunkowo często
- Wywiad lekarski
- ból spowodowany wysiłkiem, któremu może towarzyszyć utykanie
- Badanie fizykalne
- dodatni wynik testu izometrycznego chorego mięśnia/ścięgna
- U specjalisty
- brak badań specjalistycznych
Spondyloliza, kręgozmyk
- Przyczyna
- Jest to wada łuku kręgowego, która może być wrodzona lub wystąpić w wyniku złamania zmęczeniowego (spondylolizy).
- Choroba wywołuje objawy szczególnie u nastolatków (15–19 lat) i jest związana ze sportami, w których może wystąpić przeprost, rotacja i skręcanie (gimnastyka, skok o tyczce, sporty rzutowe, piłka ręczna).
- Kręgozmyk występuje w 30–80% przypadków.
- Częstość występowania
- Chorobowość w populacji dorosłych wynosi około 7% (spondyloliza), ale tylko 10% osób dotkniętych chorobą doświadcza objawów.
- Wywiad lekarski
- ból w dolnej części pleców promieniujący do mięśni pośladkowych i uda
- Ból często nasila się w ciągu dnia.
- Badanie fizykalne
- Ból nasila się przy przeprostach, ale nie przy zgięciach.
- Nadmierne wyprostowanie kręgosłupa na jednej nodze w pozycji stojącej lub leżącej powoduje ból.
- U specjalisty
- badanie rentgenowskie w celu potwierdzenia diagnozy
Inne możliwe przyczyny
- Wypadnięcie krążka międzykręgowego w odcinku lędźwiowym
- Zespół hipermobilności
- Choroba jelit o podłożu zapalnym
- Skolioza?
- TRU(SLE)
Wszystkie grupy wiekowe
Septyczne zapalenie stawów
- Przyczyna
- zakażenie, głównie Staphylococcus aureus
- Częstość występowania
- schorzenie względnie rzadkie
- możliwe w każdym wieku, ale najczęściej u dzieci poniżej 3 roku życia i aktywnych seksualnie nastolatków
- Wywiad lekarski
- Dziecko wygląda na chore, jego ogólny stan jest pogorszony i nie jest w stanie chodzić.
- Ostry ból uniemożliwia poruszanie dotkniętym stawem.
- Najczęściej zajęty jest staw biodrowy, a następnie staw kolanowy.
- Badanie fizykalne
- gorączka
- Dziecko leży nieruchomo, aby zminimalizować ból.
- w przypadku zapalenia stawu biodrowego postawa ochronna ze zgiętym, odwiedzionym i obróconym na zewnątrz stawem biodrowym
- ból i ograniczona ruchomość zajętego stawu
- Inne badania
- Postępowanie
- Należy wykonać natychmiastowe nakłucie w celu potwierdzenia rozpoznania, a następnie drenaż chirurgiczny w celu zmniejszenia ryzyka późniejszego zapalenia kości i stawów.
Zapalenie kości i szpiku (osteomyelitis)
- Przyczyna
- zapalenie kości wywołane przez organizmy ropotwórcze, zwykle gronkowce
- Częstość występowania
- W grupie pacjentów w wieku poniżej 20 lat połowa osób dotkniętych chorobą ma mniej niż 5 lat, a 1/3 mniej niż 2 lata.
- Zapadalność wynosi 10/100 000 dzieci rocznie.
- Chłopcy chorują od 1,2 do 3,7 razy częściej niż dziewczynki.
- Wywiad lekarski
- Występuje ostry obraz kliniczny z gorączką, dreszczami, znacznie obniżonym stanem ogólnym i bólem kości.
- Zazwyczaj pojawiają się miejscowe objawy stanu zapalnego.
- Małe dzieci często mają objawy o charakterze rozproszonym i unikają obciążania chorej kończyny.
- Badanie fizykalne
- pogorszenie ogólnego stanu fizycznego z gorączką
- miejscowa tkliwość i ewentualnie inne oznaki stanu zapalnego w okolicy przynasady zajętej kości
- często ograniczona ruchomość sąsiednich stawów
- Inne badania
Złamanie zmęczeniowe
- Przyczyna
- Złamania zmęczeniowe występują najczęściej w kończynach dolnych i są spowodowane długotrwałym i powtarzającym się obciążeniem.
- Częstość występowania
- Najczęściej występuje u sportowców, których program treningowy i zawodniczy składa się głównie z biegania i skakania.
- Wywiad lekarski
- U niedostatecznie wytrenowanych sportowców złamania zmęczeniowe występują zwykle od kilku tygodni do kilku miesięcy po rozpoczęciu treningu biegowego.
- Ból pojawia się nagle i bez wcześniejszego urazu, jest silny i nasila się przy wysiłku.
- Ból jest zlokalizowany (w podudziu) lub rozproszony (w stopie) i ustępuje w spoczynku.
- Badanie fizykalne
- miejscowa tkliwość i ewentualnie obrzęk w miejscu złamania
- nasilenie bólu podczas badania stawu skokowego
- U specjalisty
- Na wczesnych etapie badanie rentgenowskie może nie wykazać żadnych zmian.
- Wczesne rozpoznanie zmian możliwe jest na podstawie scyntygrafii lub rezonansu magnetycznego.
Zapalenie krążka międzykręgowego
- Przyczyna
- zapalenie krążka międzykręgowego i dwóch sąsiednich trzonów kręgowych
- U dzieci przebieg jest zwykle łagodniejszy niż u dorosłych, operacja zwykle nie jest konieczna.
- Przyczyną jest krwiopochodne rozprzestrzenianie się zakażenia ogólnoustrojowego, często zakażenia S. aureus.
- zapalenie krążka międzykręgowego i dwóch sąsiednich trzonów kręgowych
- Częstość występowania
- rzadko, zapadalność szacuje się na 1/100 000–250 000
- nieco częściej u chłopców
- Wywiad lekarski
- podostry przebieg z łagodną gorączką, bólem pleców i drażliwością
- Maluchy odmawiają chodzenia lub chodzą powoli i ostrożnie zamiast utykać.
- Badanie fizykalne
- miejscowa tkliwość nad zajętym dyskiem i jednoczesne napięcie mięśni przykręgosłupowych
- możliwa ograniczona ruchomość w przypadku kręgosłupa szyjnego lub lędźwiowego
- U specjalisty
Guzy (np. mięsak)
- Przyczyna
- nowotwory łagodne i złośliwe, guzy pierwotne lub przerzuty
- pochodzenie z tkanki kostnej (kostniakomięsak), szpiku kostnego (mięsak Ewinga) lub tkanek miękkich (mięsak prążkowanokomórkowy)
- Częstość występowania
- Guzy kości są bardzo rzadkie u dzieci.
- Zapadalność na guzy kości szacuje się na 5,8 przypadków na 1000000 dzieci. Występują one najczęściej w grupie wiekowej 10–25 lat.
- Zapadalność na mięsaka Ewinga szacuje się na 0,5-1 przypadek na 1000000 osób rocznie. Najczęściej chorują osoby poniżej 30. roku życia (zwłaszcza w wieku 5–20 lat).
- Zapadalność na mięsaki tkanek miękkich szacuje się na 8,4 przypadków na 1000000 dzieci rocznie.
- Wywiad lekarski
- Początkowe objawy mogą obejmować ból i utykanie, jeśli guz zlokalizowany jest w kończynach dolnych.
- Ból może mieć charakter napadowy.13
- Badanie fizykalne
- możliwe zmiany miejscowe
- U specjalisty
- diagnostyka obrazowa
Białaczka
- Przyczyna
- złośliwe tworzenie się co najmniej jednego rodzaju komórek w układzie krwiotwórczym
- ostra białaczka limfoblastyczna (ALL) (85%) i ostra białaczka szpikowa (AML)
- Częstość występowania
- Każdego roku u 4,4 na 100 000 dzieci rozwija się ALL, a u 0,73 na 100 000 dzieci rozwija się AML.11
- ALL występuje najczęściej w wieku 2–5 lat.
- Wywiad lekarski
- Białaczka może objawiać się na bardzo różne sposoby i niekoniecznie musi mieć ostry początek.
- Często występują objawy ogólne, takie jak narastające zmęczenie, utrata apetytu i obniżony poziom aktywności.
- Jednym z możliwych objawów jest ból i obrzęk kości i stawów, a także utykanie.
- Badanie fizykalne
- blada skóry, petocje, gorączka, możliwe objawy miejscowego zakażenia
- guzy węzłów chłonnych, które często są asymetryczne; hepatosplenomegalia
- opuchnięte stawy
- U specjalisty
- niedokrwistość, liczba leukocytów waha się od niskiej do bardzo podwyższonej
- Małopłytkowość jest częstym, ale nie obowiązkowym objawem.
- rozpoznanie na podstawie badania szpiku kostnego
Porażenie mózgowe (choroba nerwowo-mięśniowa)
- Przyczyna
- Zbiorcze określenie szeregu niepełnosprawności ruchowych wynikających z uszkodzenia mózgu, które wystąpiło w niedojrzałym mózgu.
- Częstość występowania
- W Europie Zachodniej i Północnej wskaźnik ten wynosi ok. 1,8/1000 żywych urodzeń.14
- Wywiad lekarski
- Z wyjątkiem przypadków o bardzo łagodnym przebiegu, choroba jest zwykle wykrywana w ciągu pierwszych 12–18 miesięcy.
- Pacjenci wykazują asymetryczne ruchy i postawy oraz często chodzą na palcach.
- Można zaobserwować nieprawidłową sztywność mięśni.
- Badanie fizykalne
- zaburzenia toniczne, różna spastyczność
- narastające przykurcze stawów
- brak koordynacji
- U specjalisty
- ocena rozwoju psychomotorycznego
- różne badania specjalistyczne (np. neurologia rozwojowa, ortopedia)
Wywiad lekarski
Na co należy zwrócić szczególną uwagę
- Pytania przesiewowe: Czy dziecko odczuwa ból lub sztywność niektórych stawów, mięśni lub kręgosłupa?
- Początek
- Jak i kiedy zaczęły się objawy? Uraz?
- Progresja
- Gorzej, lepiej, bez zmian?
- Rozwój w ciągu dnia?
- Jeśli objawy są najbardziej wyraźne rano, oznacza to chorobę reumatyczną.
- Ból nocny jest objawem, który należy traktować poważnie i który wymaga szybkiego wyjaśnienia.
- Informacje na temat diagnostyki różnicowej w przypadku bólów wzrostowych można znaleźć w sekcji Możliwa błędna diagnoza – bóle wzrostowe.
- Ból?
- ostre bóle: sugeruje złamanie lub ostrą epifizjolizę nasady kości udowej
- Stały, miejscowy ból może wskazywać na złamanie, septyczne zapalenie stawów, zapalenie kości i szpiku, niedokrwistość sierpowatokrwinkową lub nowotwór.
- Napadowy ból o mniejszym nasileniu może wskazywać na przejściowe zapalenie błony maziowej, młodzieńcze idiopatyczne zapalenie stawów, chorobę Perthesa, przewlekłe epiphysiolysis capitis femoris lub chorobę Osgooda-Schlattera.
- powoli narastający ból: należy wziąć pod uwagę nowotwór złośliwy, zapalenie kości i szpiku, chorobę reumatyczną, złamanie przeciążeniowe
- Ból nocny może być oznaką łagodnego nowotworu (np. kostniaka), białaczki lub mięsaka, a także bólów wzrostowych.
- Obustronny ból może wskazywać na zapalenie mięśni.
- Ból boczny w udzie może wskazywać na chorobę kręgosłupa lędźwiowego, taką jak zapalenie krążka międzykręgowego, wypadnięcie krążka międzykręgowego lub zapalenie kości i szpiku kręgów.
- Ból nasilający się przy wysiłku może wskazywać na uraz spowodowany nadużywaniem, nadmierną ruchomością lub złamaniem przeciążeniowym.
- Ból zmniejszający się przy wysiłku jest typowy dla chorób reumatycznych i zespołu wieloobjawowego bólu miejscowego.
- palący ból: może wskazywać na zajęcie nerwów
- Wyzwalacze bólu
- Co łagodzi lub nasila ból?
- Czy próbowano już środków przeciwbólowych? Czy były one pomocne?
- Umiejscowienie bólu?
- Starsze dzieci są w stanie wskazać miejsce bólu.
- Może to być jednak również przypadek bólu rzutowanego.
- Należy pamiętać, że ból kolana może być bólem rzutowanym z biodra.
- Czy dziecko woli pełzać lub raczkować, czy też woli być noszone przez rodziców (w przypadku małych dzieci)? Może to wskazywać na ból w nodze.
- Z reguły większość dzieci potrafi samodzielnie chodzić w wieku 18 miesięcy, a wiele z nich potrafi także biegać.15
- Starsze dzieci są w stanie wskazać miejsce bólu.
- Sztywność poranna?
- Często występuje u dzieci z młodzieńczym zapaleniem stawów.
- Ból pleców?
- Może wskazywać na zapalenie krążka międzykręgowego, zapalenie kości i szpiku kregów, kręgozmyk lub wypadnięcie krążka międzykręgowego.
- Gorączka?
- Gorączka wskazuje na zakażenie lub chorobę zapalną, taką jak zapalenie kości i szpiku lub septyczne zapalenie stawów.
- Ogólne złe samopoczucie?
- Czy występuje choroba ogólnoustrojowa?
- W przypadku objawów ogólnoustrojowych, takich jak gorączka, utrata masy ciała, nocne poty i utrata apetytu, zawsze należy wziąć pod uwagę zakażenie, stan zapalny lub chorobę nowotworową.2
- Czy dziecko cierpiało ostatnio na inne choroby?
- W przypadku zakażenia górnych dróg oddechowych wziąć pod uwagę sepsę lub popaciorkowcowe zapalenie stawów.
- Wywiad rodzinny?
- Czy może to być dziedziczna choroba reumatologiczna lub nerwowo-mięśniowa?
- Opóźniony rozwój ruchowy?
- Należy rozważyć porażenie mózgowe.
- Należy słuchać dziecka i obserwować jego interakcje z rodzicami.
- W przypadku fizycznej przemocy mogą występować sprzeczności między objawami a mechanizmem powstawania urazu.
Badanie fizykalne
Informacje ogólne
- Cel: Określenie przyczyny utykania i lokalizacji patologii
- Należy zmierzyć parametry życiowe dziecka, w tym temperaturę.
- Dziecko powinno być rozebrane do bielizny i zbadane boso.
- Należy ocenić zarówno chód, jak i bieg.15
Oglądanie
- Czy są jakieś rozpoznawalne deformacje?
- Wysypka skórna?
- Należy opisać utykanie dziecka.
- Chód antyalgiczny: Utykanie, w przypadku którego zaburzona jest naprzemienna faza wykroku i wymachu (krótsza faza wykroku, dłuższa faza wymachu po stronie chorej).
- Chód Trendelenburga (niewydolność M. gluteus medius)
- Jeśli siła odwodzicieli bioder nie jest wystarczająco duża, miednica opada w kierunku zdrowej strony.
- Utykanie wskutek objawu Duchenne’a (rozwija się w wyniku chodu Trendelenburga)
- Górna część ciała jest przesuwana w bok w kierunku chorej strony biodra. Służy to zmniejszeniu momentu lub siły wymaganej do utrzymania miednicy w pozycji poziomej i zrównoważonej.
- Sztywny chód, prawdopodobnie spowodowany dolegliwościami kręgosłupa, takimi jak zapalenie krążka międzykręgowego
- Czy dziecko może chodzić na palcach i piętach oraz skakać na jednej nodze?
- Należy zbadać stopy pod kątem zmian patologicznych: Czy występuje brodawka podeszwowa, wrastający paznokieć palca stopy lub deformacja?
- Należy zbadać kręgosłup w pozycji pochylonej do przodu: Czy są jakieś oznaki asymetrii?
- Ograniczona ruchomość i miejscowa tkliwość wskazują na zapalenie krążka międzykręgowego.
- Należy poprosić dziecko, aby wyprostowało plecy i wygięło się do tyłu.
- U nastolatków ze spondylolizą lub kręgozmykiem ból lędźwiowo-krzyżowy może nasilać się w wyniku wyprostu kręgosłupa.
- Przy ciężkim kręgozmyku w przebiegu wyrostków kolczystych pojawia się szczelina.
- Test Galeazziego
- dziecko w pozycji leżącej, kolana i biodra zgięte pod kątem 90 stopni
- Różnica w wysokości kolan wskazuje na różnicę w długości nóg.
- Należy zbadać wszystkie stawy kończyn dolnych pod kątem obrzęku, rumienia i nieprawidłowego ustawienia.
- Staw biodrowy objęty stanem zapalnym jest lekko zgięty, odwiedziony i zrotowany w bok w pozycji spoczynkowej.
- Pasywna rotacja wewnętrzna biodra jest prawie zawsze ograniczona w przypadku patologicznych zmian w stawie.
Palpacja
- Wszystkie stawy
- objawy miejscowego stanu zapalnego: zaczerwienienie, obrzęk, ciepło, tkliwość
- Oznaki zaniku mięśni w danym obszarze kończyny?
Ruchomość
- Systematyczne badanie ruchomości czynnej i biernej wszystkich stawów w pozycji leżącej
- Zgięcie, wyprost, odwodzenie, przywodzenie, rotacja zewnętrzna, rotacja wewnętrzna
- Kręgosłup patrz wyżej
- Staw biodrowy
- Asymetryczne odwodzenie może wskazywać na dysplazję stawu biodrowego, ale także na zapalenie stawu biodrowego.
- Ból lub ograniczona ruchomość podczas biernej rotacji wewnętrznej stawu biodrowego jest czułym objawem patologicznej zmiany w stawie biodrowym.
- Jeśli podczas zgięcia stawu biodrowego obserwuje się rotację zewnętrzną, może to być oznaką epifizjolizy głowy kości udowej (dodatni objaw Drehmanna).
- W przypadku zapalenia stawu krzyżowo-biodrowego lub patologii stawu biodrowego, takiej jak choroba Perthesa, połączenie biernego zgięcia, odwodzenia i rotacji zewnętrznej (objaw czworoboku) może powodować ból w zajętym obszarze.
- Staw kolanowy
- Badanie palpacyjne: Płyn stawowy lub trzeszczenie?
- pasywne i aktywne zgięcie/wyprost kolana
- Stawy skokowe i stopy: Opuchlizna, ograniczona ruchomość?
Szczególne uwarunkowania
- Badanie neurologiczne
- sprawdzanie odruchów, siły i wrażliwości w porównaniu obu stron ciała
- Ew. badanie jamy brzusznej lub jąder
Badanie uzupełniające
W praktyce lekarza rodzinnego
- Przy podejrzeniu zakażenia, stanu zapalnego lub choroby nowotworowej oznaczenie OB, CRP i morfologii krwi bez rozmazu15
- W razie potrzeby dalsza diagnostyka laboratoryjna w porozumieniu z reumatologami dziecięcymi, pediatrami, chirurgami dziecięcymi itp.
U specjalisty
- ewentualnie Punkcja stawu
- ew. badanie mikrobiologiczne i posiew
Badania obrazowe
- RTG
- U utykającego dziecka należy prześwietlić chorą okolicę w 2 płaszczyznach.16
- Ponieważ ból bardzo często pochodzi ze stawu biodrowego, w przypadku niejasnego utykania należy również wykonać natywne badanie radiologiczne z prześwietleniem miednicy i projekcją Lauensteina.15
- Staw biodrowy należy zbadać pod kątem fragmentacji kości (choroba Perthesa), powiększenia przestrzeni stawowej (sepsa, choroba Perthesa, surowicze zapalenie stawu biodrowego) i zmian strukturalnych (dysplazja).
- Radiogram kręgosłupa może być wykorzystany do potwierdzenia obecności zapalenia krążka międzykręgowego.
- U małych dzieci, które nie potrafią jeszcze mówić, należy wykonać zdjęcie rentgenowskie chorej strony od biodra w dół, aby wykluczyć złamanie.17
- W przypadku wielokrotnych lub widocznych złamań należy wziąć pod uwagę zespół dziecka maltretowanego.
- USG
- Wysięki w stawie biodrowym można bardzo dobrze uwidocznić, ale nie jest możliwe rozróżnienie między wysiękami jałowymi i ropnymi.15
- W przypadku podejrzenia bakteryjnego zapalenia stawów należy niezwłocznie wykonać nakłucie diagnostyczne, a jeśli wyniki będą dodatnie, należy przeprowadzić leczenie chirurgiczne.
- W przypadku zmian patologicznych w tkankach miękkich przydatna może być również ultrasonografia.
- Wysięki w stawie biodrowym można bardzo dobrze uwidocznić, ale nie jest możliwe rozróżnienie między wysiękami jałowymi i ropnymi.15
- Scyntygrafia układu kostnego
- Scyntygrafia układu kostnego jest odpowiednim badaniem, jeśli lokalizacja zmiany patologicznej jest niejasna; uwidacznia ona obszary o zwiększonym metabolizmie kości.18
- Ujemny wynik scyntygrafii zdecydowanie przemawia przeciwko zakażeniu, złamaniu i większości guzów.
- TK lub RM
- Jeśli istnieje konkretne podejrzenie, badania te mogą zapewnić jasność co do odpowiednich zmian.
- Tomografia komputerowa nadaje się najlepiej do wizualizacji zmian w strukturach kostnych, a rezonans magnetyczny do wizualizacji zmian w tkankach miękkich, złamań przeciążeniowych, zapalenia kości i szpiku i oraz innych stanów zapalnych tkanki kostnej.19
Postępowanie i zalecenia
Wskazania do skierowania
- W przypadku niepewności co do diagnoz, dziecko powinno zostać niezwłocznie skierowane do ortopedy dziecięcego (w zależności od problemu, także do neurologa rozwojowego, chirurga dziecięcego lub reumatologa dziecięcego).
- Zbyt późna interwencja może prowadzić do martwicy jałowej i deformacji głowy kości udowej, na przykład w przypadku septycznego zapalenia stawów.
- Nowotwory kości i białaczki są rzadkie, ale zagrażają życiu.
Lista kontrolna przy skierowaniu
Utykanie i problemy z biodrami u dzieci
- Cel skierowania
- diagnostyka? Leczenie zachowawcze (ortopedyczne środki pomocnicze)? Leczenie chirurgiczne?
- Wywiad
- Początek? Uraz? Przeciążenie? Rozwój/progresja?
- Opis dolegliwości: Umiejscowienie? Gorączka? Ogólne złe samopoczucie? Ból? Ból w spoczynku? Ból występujący nocą? Ból związany z wysiłkiem po odpoczynku? Zaburzenia chodzenia?
- Inne istotne choroby współwystępujące?
- Regularnie przyjmowane leki?
- Badanie przedmiotowe
- Ogólny stan pacjenta? Gorączka?
- Deformacja? Należy opisać utykanie dziecka. Należy zbadać wszystkie stawy pod kątem obrzęku, rumienia i nieprawidłowego ułożenia. Sprawdzić bierną i czynną ruchomość wszystkich stawów oraz siłę mięśni.
- Badanie uzupełniające
- Hb, OB, CRP, leukocyty, trombocyty, ewentualnie badania reumatologiczne, autoprzeciwciała, HLA-B27
- RTG? Ew. USG? Ew. scyntygrafia? Dalsze badania?
Wskazania do hospitalizacji
- Septyczne zapalenie stawów
- Nowotwory kości
- Białaczka
- Epifizjoliza głowy kości udowej
- Zapalenie kości i szpiku (osteomyelitis)
- Choroba Perthesa
Zalecenia
- Dzieci w wieku poniżej 3 lat są podatne na septyczne zapalenie stawów i złamania. Poważne zapalenie stawów biodrowych praktycznie nie występuje.
- Poważne zapalenie stawów biodrowych jest powszechne w grupie wiekowej 3–10 lat, ale należy również wziąć pod uwagę chorobę Perthesa.
- W grupie wiekowej 10–15 lat możliwa jest epifizjoliza głowy kości udowej. Wymaga to natychmiastowego leczenia.
- We wszystkich grupach wiekowych: Należy wziąć pod uwagę ogólne objawy, a także rzadsze choroby.
- Jeśli nie ma pewności co do diagnozy, należy podjąć rozważną decyzję o skierowaniu pacjenta na badanie rentgenowskie lub hospitalizację.
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
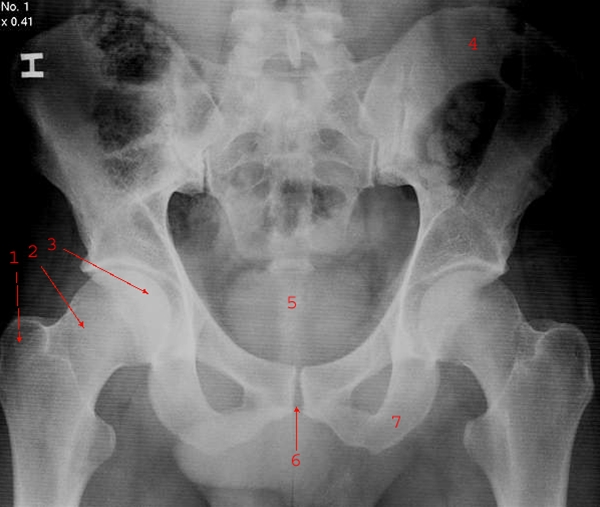
Miednica bez zmian: 1 = krętarz większy, 2 = szyjka kości udowej, 3 = głowa kości udowej, 4 = talerz miednicy, 5 = miednica mniejsza, 6 = spojenie łonowe, 7 = kość kulszowa.
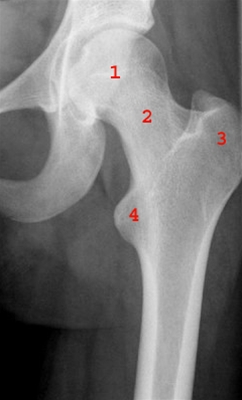
Biodro bez zmian, widok od przodu: 1 = głowa kości udowej, 2 = szyjka kości udowej, 3 = krętarz większy, 4 = krętarz mniejszy.
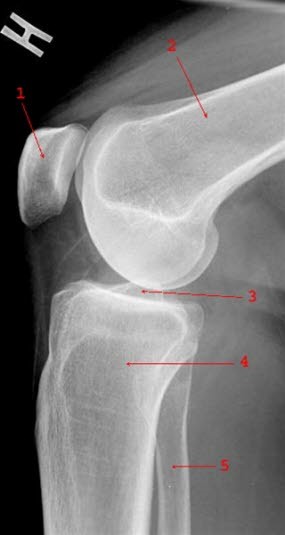
Kolano bez zmian, widok z boku: 1 = rzepka, 2 = kość udowa, 3 = jama staowa, 4 = kość piszczelowa, 5 = kość strzałkowa.
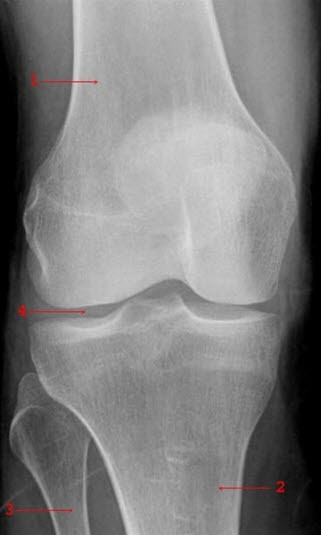
Kolano bez zmian, widok z przodu: 1 = kość udowa, 2 = kość piszczelowa, 3 = kość strzałkowa, 4 = boczna jama stawowa.
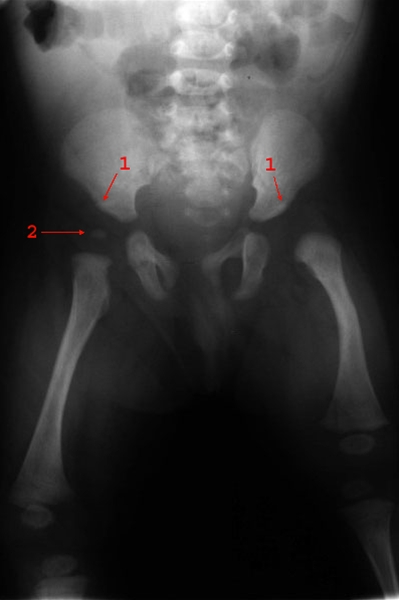
Dysplazja lewego stawu biodrowego: 1 = panewka, 2 = jądro kostnienia głowy kości udowej.
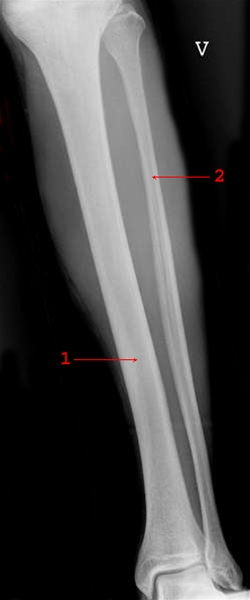
Goleń bez zmian, widok z przodu: 1= kość piszczelowa, 2= kość strzałkowa.
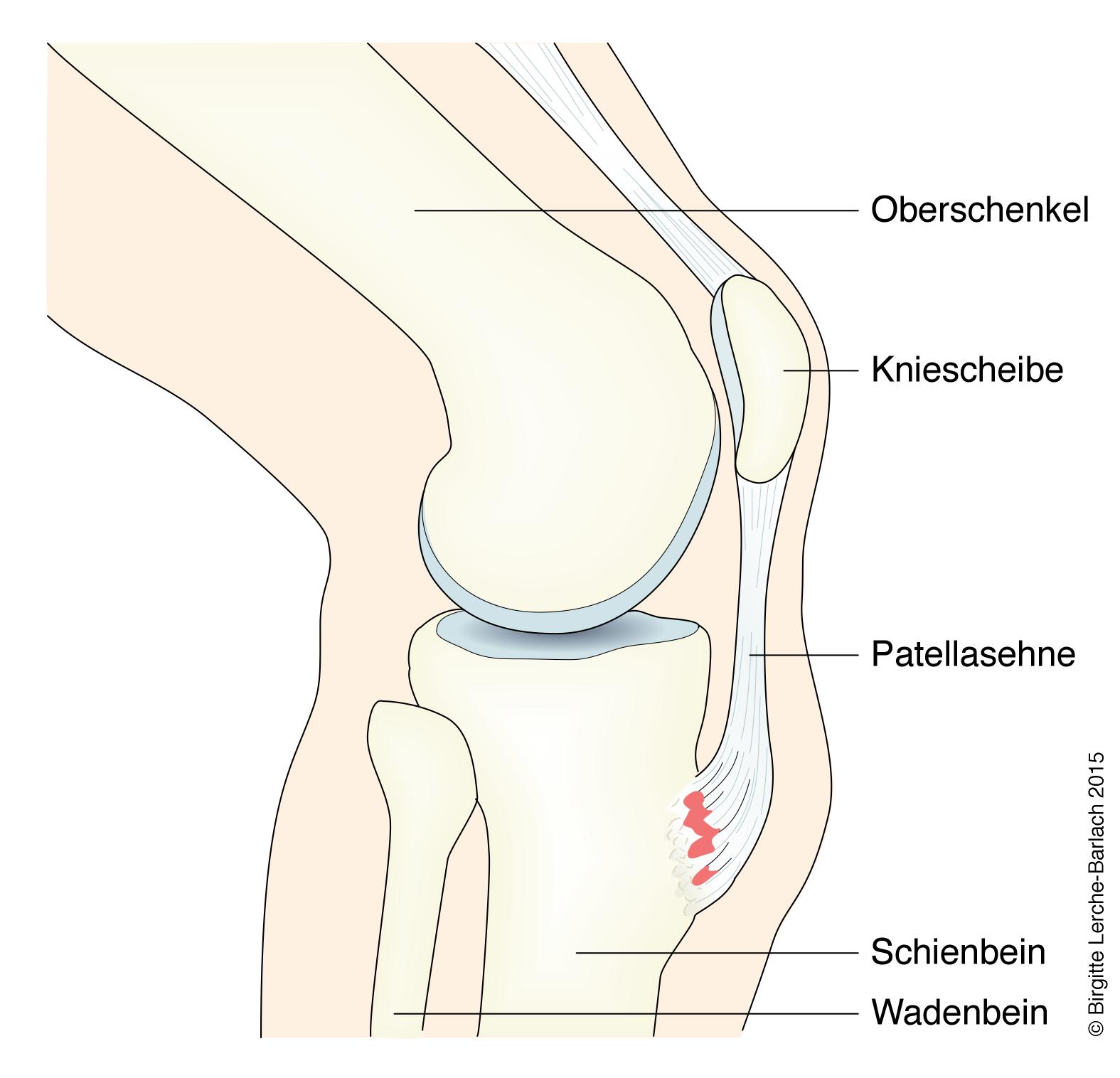
Choroba Osgooda-Schlattera, osteochondroza guzowatości kości piszczelowej.
Quellen
Literatur
- Leet AI, Skaggs DL. Evaluation of the acutely limping child. Am Fam Physician 2000; 61: 1011-8. PubMed
- Sawyer JR, Kapoor M. The limping child: a systematic approach to diagnosis. Am Fam Physician 2009; 79: 215-24. American Family Physician
- Brady M. The child with a limp. J Pediatr Health Care 1993; 7(5): 226-8. www.ncbi.nlm.nih.gov
- Fischer SU, Beattie TF. The limping child: epidemiology, assessment and outcome. J Bone Joint Surg Br 1999; 81: 1029-34. PubMed
- Krul M, van der Woulden JC, Schellevis FG, et al. Acute non-traumatic hip pathology in children: incidence and presentation in family practice. Fam Pract 2010; 27: 166-70. PubMed
- Hamer AJ. Pain in the hip and knee. BMJ 2004; 328: 1067-9. PubMed
- Shah AP, Indra S, Kannikeshwaran N, et al. Diagnostic Approach to Limp in Children. Pediatr Ann 2015; 44(12): 548-50. www.ncbi.nlm.nih.gov
- Perry DC, Bruce C. Evaluating the child who presents with an acute limp. BMJ 2010; 341: c4250. BMJ (DOI)
- Goodyear-Smith F, Arroll B. Growing pains. BMJ 2006; 333: 456-7. www.ncbi.nlm.nih.gov
- Fabry G. Clinical practice: the hip from birth to adolescence. Eur J Pediatr 2010; 169(2): 143-8. www.ncbi.nlm.nih.gov
- Matava MJ, Patton CM, Luhmann S, et al. Knee pain as the initial symptom of slilpped capital femoral epiphysis; an analysis of intial presentation and treatment. J Pediatr Orthop 1999; 19: 455-60. PubMed
- Lowndes S, Khanna A, Emery D, et al. Management of unstable slipped upper femoral epiphysis: a meta-analysis. Br Med Bull 2009; 90: 133-46. PubMed
- Widhe B, Widhe T. Initial symptoms and clinical features in osteosarcoma and Ewing sarcoma. J Bone Joint Surg Am 2000; 82: 667-74. PubMed
- Sellier E, Platt MJ, Andersen GL, et al. Surveillance of Cerebral Palsy Network. Decreasing prevalence in cerebral palsy: a multi-site European population-based study, 1980 to 2003. Dev Med Child Neurol 2016; 58(1): 85-92. www.ncbi.nlm.nih.gov
- Rush JK. Limping Child. MedScape. Last updated Oct 16, 2017. emedicine.medscape.com
- Milla SS, Coley BD, Karmazyn B, et al. ACR Appropriateness Criteria® limping child--ages 0 to 5 years. J Am Coll Radiol 2012; 9(8): 545-53. www.ncbi.nlm.nih.gov
- Oudjhane K, Newman B, Oh KS, Young LW, Girdany BR. Occult fractures in preschool children. J Trauma 1998; 28: 858-60. PubMed
- Perez RH, Alonso Farto JC, Arias IA, et al. Small rounded B-cell lymphoma of bone presented by limp, with a positive multifocal 99mTc MDP bone scintigraphy pattern and a negative 99mTc HMPAO-labeled leukocytes study. J Pediatr Hematol Oncol 2008; 30(6): 443-6. www.ncbi.nlm.nih.gov
- Flynn JM, Widmann RF. The limping child: evaluation and diagnosis. J Am Acad Orthop Surg 2001; 9: 89-98. PubMed
Autoren
- Lino Witte, Arzt in Weiterbildung, Orthopädie und Unfallchirurgie, Münster
- Terje Johannessen, professor i allmennmedisin, Institutt for samfunnsmedisinske fag, Norges teknisk-naturvitenskapelige universitet, Trondheim
- Carl Johan Tiderius, docent och överläkare, Barnortopediska enheten, Ortopediska kliniken, Skånes universitetssjukhus (Medibas)
- Arild Aamodt, overlege/professor, Ortopedisk avdeling, Lovisenberg Sykehus, Oslo