Informacje ogólne
Definicja
- Termin wodonercze (hydronephrosis) od greckich słów hydros (woda), nephros (nerka) i -osis (stan).
- Wodonercze
- Wodonercze to opisowy termin określający powiększenie miedniczek nerkowych i kielichów nerkowych, najczęściej z zastojem moczu.
- Termin ten nie odnosi się do przyczyn rozwoju wodonercza.
- Wodonercze obturacyjne i nieobturacyjne
- wodonercze obturacyjne1
- W większości przypadków wodonercze jest spowodowane niedrożnością dróg moczowych.
- Wodonercze obturacyjne występuje, gdy ciśnienie w drogach moczowych i śródmiąższowe w nerce wzrasta z powodu niedrożności dróg moczowych.
- Niedrożność może być funkcjonalna (czynnościowa) lub strukturalna, częściowa lub całkowita.
- W zależności od lokalizacji niedrożności, wodonercze może występować jednostronnie lub obustronnie.
- Niedrożność i wodonercze mogą występować w postaci ostrej lub przewlekłej.
- wodonercze nieobturacyjne2
- Wodonercze może również występować bez niedrożności.
- U dzieci występują wady rozwojowe z nieobturacyjnym wodonerczem, np. w przypadku odpływu pęcherzowo-moczowodowego.
- Jedną z możliwych przyczyn jest znacznie zwiększona diureza, np. w moczówce prostej lub w polidypsji psychogennej.
- wodonercze obturacyjne1
- Podczas interpretacji obrazowania, ważne jest rozróżnienie między anatomią a funkcją. Stopień zaawansowania wodonercza niekoniecznie odzwierciedla stopień niedrożności.
Częstość występowania
- Wodonercze jest częstą chorobą.
- Zapadalność na wodonercze w badaniach autopsyjnych wynosi 3–4%. Jednak postaci przejściowe choroby, takie jak kamica moczowa, nie są uwzględniane w tych badaniach.3
- Uropatia zaporowa1
- Najczęściej występuje u niemowląt i osób starszych.
- Największą grupę pacjentów stanowią osoby w wieku powyżej 60 lat, przy czym problem ten dotyczy w szczególności mężczyzn z powodu chorób gruczołu krokowego.1
- Każdego roku u 1–2% wszystkich mężczyzn z łagodnym rozrostem gruczołu krokowego występuje zatrzymanie moczu.
- U pacjentów w młodszym i średnim wieku, zwłaszcza u mężczyzn, częstą przyczyną jest kamica moczowa.4
- Kamica moczowa jest powszechnym schorzeniem ze współczynnikiem chorobowości na poziomie 4–5%.4
- U kobiet2-3,5
- Wodonercze występuje bardzo często w czasie ciąży i można je wykryć u prawie 90% ciężarnych kobiet.
- Ponadto u kobiet należy rozważyć nowotwory narządów płciowych.
- Dzieci stanowią około 4% przypadków; po urodzeniu wodonercze występuje u około 1–2% dzieci.1,6-7
- U dzieci uropatia zaporowa jest jedną z najczęstszych przyczyn niewydolności nerek i odpowiada za 23% wszystkich przypadków upośledzenia czynności nerek i około 16% przeszczepów nerek u dzieci.
- Wodonercze nieobturacyjne jest raczej rzadkim schorzeniem, z wyjątkiem dzieci z nieobturacyjnymi wadami rozwojowymi.2
Patofizjologia niedrożności1,3,8
- Jeśli prawidłowy odpływ moczu zostanie zakłócony w dowolnym miejscu układu moczowego, wzrośnie ciśnienie w jego odcinku proksymalnym i miedniczce nerkowej, co może prowadzić do poszerzenia tego odcinka układu moczowego.
- Przeszkoda w odpływie może być zlokalizowana we wszystkich odcinkach układu moczowego, np.:
- nerka
- moczowód
- pęcherz moczowy
- cewka moczowa
- W zależności od lokalizacji niedrożności, odpowiednia, proksymalna część układu moczowego jest poszerzona, a zastój jest jednostronny lub obustronny (w przypadku niedrożności w dystalnej części lub niedrożności ujścia pęcherza moczowego). Objawy również się różnią.
- Mechanizmy regulacyjne prowadzą do wzmożonej perystaltyki moczowodów. Może to być pomocne w przypadku częściowej niedrożności, ale prowadzi do dalszego wzrostu ciśnienia w przypadku całkowitej blokady.
- Ostra niedrożność, np. w przypadku kamicy moczowej, może prowadzić do silnego bólu (kolka nerkowa) z powodu szybkiego wzrostu ciśnienia.
- Jeśli uszkodzony jest również układ filtracji nerkowej, rozwija się nefropatia obturacyjna z upośledzoną czynnością nerek.
- Szybkość filtracji kłębuszkowej zmniejsza się, gdy ciśnienie w kanalikach nerkowych przekracza ciśnienie filtracji z powodu zatrzymania moczu.
- Po usunięciu ostrej niedrożności, czynność nerek może w pełni powrócić do normy w ciągu kolejnych dni i tygodni.
- Długotrwała, poważna niedrożność może prowadzić do trwałego uszkodzenia nerek.
Etiologia i patogeneza
- Wodonercze może mieć różne przyczyny.
- Najczęstsze przyczyny w zależności od grupy wiekowej1,3,9
- dzieci – wady rozwojowe, np.:
- zastawki cewki moczowej, zwężenie cewki moczowej
- odpływ/refluks pęcherzowo-moczowodowy (nefropatia odpływowa)
- niedrożność miedniczkowo-moczowodowa lub moczowodowo-pęcherzowa
- nieprawidłowości w budowie moczowodu
- ucisku z zewnątrz, np. przez dodatkowe naczynie krwionośne, nowotwory
- idiopatyczne, przejściowe powiększenie układu kielichowo-miedniczkowego niewymagające leczenia
- osoby dorosłe w młodym i średnim wieku, zwłaszcza mężczyźni: kamica moczowa
- kobiety: ciąża, guzy układu moczowo-płciowego, pęcherz neurogenny
- starsi mężczyźni: łagodny rozrost gruczołu krokowego i rak gruczołu krokowego
- dzieci – wady rozwojowe, np.:
- Uropatia zaporowa1,3,9
- informacje ogólne
- kamica moczowa
- nieprawidłowa masa/guz w nerce i układzie moczowym
- urazy, w tym urazy śródoperacyjne
- skrzepy krwi
- zakażenia, np. obturacyjne odmiedniczkowe zapalenie nerek, ale także pasożyty, takie jak schistosomatoza
- skutki uboczne leków, zwłaszcza leków o antycholinergicznych skutkach ubocznych
- moczowód
- zwężenie moczowodu
- dysfunkcja połączenia miedniczkowo-moczowodowo lub moczowodowo-pęcherzowego
- przepuklina moczowodu
- zastawki moczowodu
- polipy moczowodu
- pęcherz moczowy
- kamienie w pęcherzu
- nieprawidłowa masa/guz w pęcherzu
- zaburzenia czynności pęcherza, np. neurogenne
- gruczoł krokowy
- cewka moczowa
- ucisk zewnętrzny, np.:
- nieprawidłowa masa dowolnego rodzaju (np. guzy, torbiele, ropnie, tętniaki)
- tkanka bliznowata po operacji, zakażeniu lub radioterapii
- krwiak
- struktury naczyniowe, np. tętniak aorty
- przyczyny ginekologiczne (np. ciąża, guzy, endometrioza, torbiele, ropnie, wypadanie narządów rodnych)
- choroby przewodu pokarmowego (np. zapalenie uchyłków, ropnie, guzy, zaparcia)
- limfadenopatia zaotrzewnowa lub zwłóknienie zaotrzewnowe
- informacje ogólne
- Wodonercze nieobturacyjne
- wady rozwojowe
- odpływ pęcherzowo-moczowodowo-nerkowy
- moczowód olbrzymi bez niedrożności
- idiopatyczne, przemijające wodonercze
- ze znacznie zwiększoną diurezą, np.:2
- moczówka prosta
- polidypsja psychogenna
- wady rozwojowe
- Ciąża2,5,9-10
- Łączą się tu czynniki obturacyjne i nieobturacyjne, a także hormonalne.
Ciąża2,5,10
- Wodonercze, które zwykle przebiega bezobjawowo, występuje nawet u 90% kobiet w ciąży, a najwięcej przypadków odnotowuje się w 28. tygodniu ciąży.
- Najczęściej występuje po prawej stronie.
- Spowodowane jest niedrożnością moczowodu przez uciskającą macicę i zwiększoną diurezą wywołaną progesteronem.
- Zmiana ta jest fizjologiczna i zazwyczaj nie wymaga leczenia w przypadku braku objawów czy powikłań.
- Jeśli wystąpią objawy lub powikłania, należy ustalić, czy powodem jest zatrzymanie moczu z powodu ciąży, czy inna przyczyna, np. kamica moczowa oraz czy występuje zakażenie. W przypadku potwierdzenia, należy rozpocząć odpowiednie leczenie.
Wrodzone wodonercze u dzieci
- Rozpoznanie często stawiane jest podczas diagnostyki prenatalnej, przy czym wodonercze prenatalne utrzymuje się do urodzenia tylko w 25% przypadków.
- Możliwe przyczyny
- idiopatyczne, przejściowe poszerzenie niewymagające leczenia
- 60% przypadków, poprawa następuje w czasie ciąży.
- nieobturacyjne: np. odpływ pęcherzowo-moczowodowo-nerkowy, nieprzeszkodowy i nieodpływowy moczowód olbrzymi
- obturacyjne: np. niedrożność miedniczkowo-moczowodowa lub moczowodowo-pęcherzowa lub zastawki cewki moczowej
- pęcherz moczowy neurogenny
- idiopatyczne, przejściowe poszerzenie niewymagające leczenia
- W zależności od przyczyny, objawy są takie same jak u dorosłych i obejmują ból brzucha i ból w okolicy lędźwiowej, zaburzenia oddawania moczu i opróżniania pęcherza, nietrzymanie moczu lub nawracające zakażenia układu moczowego. Przebieg może być również bezobjawowy, ewentualnie z postępującą niewydolnością nerek i niedostatecznym wzrostem i przyrostem masy ciała.
- W przypadku wodonercza zdiagnozowanego prenatalnie, zwykle w pierwszym etapie przeprowadza się badania ultrasonograficzne po porodzie i rozpoczyna dalszą diagnostykę w zależności od uzyskanych wyników.
- U dzieci uropatia zaporowa jest jedną z najczęstszych przyczyn niewydolności nerek i odpowiada za 23% wszystkich przypadków przewlekłej niewydolności nerek i około 16% przeszczepów nerek u dzieci.
- W zależności od przyczyny zaleca się leczenie zachowawcze lub interwencję chirurgiczną, czasami nawet wkrótce po urodzeniu, jeśli niedrożność jest poważna.
- W razie potrzeby zalecana jest profilaktyczna antybiotykoterapia.
- Diagnostykę i w razie potrzeby leczenie, zazwyczaj przeprowadzają urolodzy.
ICD-10
- N13 Uropatia zaporowa i refluksowa
- N13.0 Wodonercze z niedrożnością moczowodowo-miedniczkową
- N13.1 Wodonercze ze zwężeniem moczowodu niesklasyfikowanym gdzie indziej
- N13.2 Wodonercze z niedrożnością spowodowaną kamicą nerek lub moczowodu
- N13.3 Inne i nieokreślone wodonercze
- N13.8 Inne uropatie zaporowe i refluksowe
- N13.9 Uropatia zaporowa i refluksowa, nieokreślona
- Q62 Wrodzone wady miedniczki nerkowej powodujące zastój moczu i wrodzone wady rozwojowe moczowodu
- Q62.0 Wrodzone wodonercze
- Q62.1 Zarośnięcie lub zwężenie moczowodu
- Q62.2 Wrodzony moczowód olbrzymi
- Q62.3 Inne wady miedniczki nerkowej i moczowodu z zaburzeniem odpływu moczu
- Q62.4 Niewykształcenie moczowodu
- Q62.7 Wrodzone pęcherzowo-moczowodowo-nerkowe wsteczne zaburzenie odpływu moczu
- Q62.8 Inne wrodzone wady rozwojowe moczowodu
Diagnostyka
Kryteria diagnostyczne
- Rozpoznanie wodonercza jest zwykle stawiane na podstawie badań obrazowych, np. USG nerek.
Diagnostyka różnicowa
- W badaniu ultrasonograficznym1,5
- torbiele okołonerkowe
- poszerzone żyły nerkowe
- miedniczka pozanerkowa
- piramidy nerkowe o zmiennej echogeniczności
- Obraz kliniczny
- Patrz sekcja Etiologia i patogeneza.
- Zobacz także diagnostykę różnicową w ostrym bólu w boku i bólu brzucha.
- inne przyczyny ostrej lub przewlekłej niewydolności nerek
Wywiad lekarski1,3,9
- W zależności od lokalizacji, rozległości i ciężkości choroby, objawy mogą nie występować lub być nasilone do silnego bólu w kolce nerkowej.
- W szczególności przewlekłe, powoli rozwijające się wodonercze, często przebiega bezobjawowo.
- Możliwe objawy1,3,9
- ostra lub przewlekła niewydolność nerek
- Jeśli rozwinie się niewydolność pozanerkowa, wskaźniki laboratoryjne zastoju moczu wzrosną, a ilość moczu może się zmniejszyć. Jeśli wzrost parametrów zastoju jest niejasny, należy wziąć pod uwagę możliwą przyczynę pozanerkową i rozważyć wykonanie USG nerek i układu moczowego.
- ból w okolicy lędźwiowej i ból brzucha
- Ostry, silny ból jest typowy dla ostrej niedrożności lub zakażenia.
- Kolkowy ból w okolicy lędźwiowej lub boku promieniujący do podbrzusza i pachwiny jest typowy dla kamicy moczowodowej. Mogą mu towarzyszyć nudności i wymioty . Pacjenci zwykle odczuwają silną potrzebę ruchu, w przeciwieństwie do bólu otrzewnowego, przy którym wolą odpoczywać.
- Ból podbrzusza spowodowany powiększeniem pęcherza moczowego w ostrym zatrzymaniu moczu.
- nykturia, dyzuria, nagłe parcie na mocz, częstomocz, oddawanie moczu kroplami, nietrzymanie moczu i osłabiony strumień moczu
- typowe dla niedrożności w obszarze cewki moczowej, np. łagodny rozrost gruczołu krokowego i rak prostaty
- objawy B (nieswoiste, np. gorączka, nocne poty i utrata masy ciała) - możliwa przyczyna to nowotwór złośliwy, np. rak prostaty
- hematuria, np. w kamicy moczowej lub nowotworze złośliwym, niewielka w zakażeniach układu moczowego
- Gorączka wskazuje na zakażenie układu moczowego i może poprzedzać/wskazywać na urosepsę.
- Nawracające zakażenia układu moczowego mogą wskazywać na wodonercze lub uropatię zaporową.
- Objawy żołądkowo-jelitowe, takie jak zaparcia, biegunka, nudności i wymioty, mogą wskazywać na zastój kału w jelicie, niedrożność jelit lub masę/guz przewodu pokarmowego, która może wywołać lub nasilić objawy niedrożności dróg moczowych.
- Objawy neurologiczne powinny sugerować podstawową chorobę neurologiczną, która może powodować neurogenne zaburzenia pęcherza, np. udar, wypadnięcie krążka międzykręgowego, przerzuty do kręgosłupa i ropnie.
- U dzieci niedostateczny wzrost i przyrost masy ciała o niejasnej przyczynie może być spowodowany postępującą niewydolnością nerek z bezobjawowym wodonerczem.
- ostra lub przewlekła niewydolność nerek
- Należy pytać i odnotować ważne wcześniejsze choroby i inne czynniki predysponujące do wodonercza, np.1,3,9-10:
- istniejące wcześniej choroby jamy brzusznej i układu moczowo-płciowego
- operacje w obrębie jamy brzusznej lub układu moczowo-płciowego
- niedrożność dróg moczowych wkrótce po operacji w obrębie jamy brzusznej lub interwencji w obrębie dróg moczowych, powinna sugerować możliwe śródoperacyjne uszkodzenie dróg moczowych.
- radioterapia układu moczowo-płciowego
- interwencje w obrębie układu moczowego
- leki
- uraz
- ciąża
- Leki i środki znieczulające mogą prowadzić do zatrzymania moczu, zwłaszcza te o antycholinergicznych skutkach ubocznych.1,9
Badanie fizykalne
- Określenie parametrów życiowych (temperatura, ciśnienie tętnicze, puls), szczególnie w przypadku wstępującego zakażenia układu moczowego1
- Badanie fizykalne1,3,9
- jama brzuszna i układ moczowo-płciowy
- Blizny?
- Tkliwość lub obrona mięśniowa brzucha?
- Powiększony pęcherz moczowy?
- Ból przy opukiwaniu okolicy lędźwiowej?
- Wyczuwalna masa/guz w jamie brzusznej?
- Zapalenie pachwinowych węzłów chłonnych?
- Badanie zewnętrznych narządów płciowych
- badanie per rectum, szczególnie przy podejrzeniu powiększenia gruczołu krokowego lub raka prostaty i zastoju kału w jelicie
- badanie neurologiczne, zwłaszcza przy podejrzeniu neurogennego zaburzenia pęcherza moczowego
- jama brzuszna i układ moczowo-płciowy
- Dalsze badania zależą od (podejrzewanej) choroby podstawowej.
Badania uzupełniające
Badanie ogólne moczu i w razie potrzeby posiew moczu1,9
- Krwiomocz?
- Wskaźniki zakażenia układu moczowego?
Badania krwi1,3,9
- Badanie czynności nerek
- Parametry zastoju mogą wzrosnąć, jeśli zwiększone ciśnienie w miąższu nerek prowadzi do podwyższenia stężenia kreatyniny i mocznika oraz obniżenia wartości GFR.
- Przy niejasnym podwyższeniu wskaźników zastoju, zawsze należy wziąć pod uwagę możliwą uropatię zaporową i rozważyć badanie ultrasonograficzne jamy brzusznej.
- Morfologia krwi bez rozmazu, CRP lub OB
- Sód, potas, ew. wapń, kwas moczowy
RTG
- Może być pomocne w diagnostyce kamicy nerkowej, ale najczęściej jest niewystarczające; zdjęcie przeglądowe jamy brzusznej może uwidocznić złogi, ale niektóre rodzaje kamieni (z kwasu moczowego), mogą być niewidoczne.
Badanie ultrasonograficzne nerek i układu moczowego1,5
- Stan wypełnienia pęcherza moczowego? Zalegający mocz?
- Poszerzona (zatkana) miedniczka nerkowa i ew. moczowód?
- Wodonercze charakteryzuje się powiększoną miedniczką nerkową i ewentualnie poszerzonym moczowodem jako obszarem bezechowym.
- Poszerzona (zatkana) miedniczka nerkowa może być mylona z innymi bezechowymi strukturami, np. torbielami nerek, miedniczką pozanerkową, naczyniami wnękowymi lub piramidami nerkowymi.
- Istnieją różne klasyfikacje, np.5:
- stopień 0 – brak poszerzenia, ściany kielichów przylegają do siebie11
- stopień 1 – poszerzona miedniczka nerkowa z prawidłowymi kielichami nerkowymi
- Stopień 2 – kielichy nerkowe są również poszerzone, ale brodawki nerkowe są zachowane.
- stopień 3 – poszerzone kielichy nerkowe ze spłaszczonymi brodawkami
- stopień 4 – wodonercze nerki ze ścieńczałym miąższem
- Zmiany w miąższu nerek?
- Ew. diagnostyka przyczyny niedrożności: np. złogi, masa/guz, przerost gruczołu krokowego1,5
- W przypadku kamicy moczowej badanie ultrasonograficzne jest łatwo dostępnym, prostym narzędziem diagnostycznym. o jedynie umiarkowanej czułości i swoistości.
- Oprócz poszerzenia miedniczki nerkowej, można uwidocznić złogi w nerce, na połączeniu moczowodu i miedniczki nerkowej oraz moczowodu i pęcherza moczowego. Kamienie moczowodowe są zwykle ukryte przez gazy jelitowe.
- Złogi są widoczne jako struktura hiperechogeniczna z grzbietowym cieniem akustycznym.
- Dokładność diagnostyczna jest zależna od stopnia zatrzymania moczu i doświadczenia badającego.
- Klasycznym złotym standardem w diagnostyce kamicy moczowej jest tomografia komputerowa bez wzmocnienia kontrastowego, chociaż badania sugerują, że USG nie jest metodą gorszą w stanie ostrym. Tomografię komputerową stosuje się zatem jako dalszą standardową procedurę diagnostyczną.
- Należy zauważyć, że brak poszerzenia dróg moczowych nie może całkowicie wykluczyć uropatii zaporowej, np. jeśli stan jest ostry lub jeśli guz blokuje moczowody, uniemożliwiając ich rozszerzenie.1,3,9
Diagnostyka w opiece specjalistycznej1,5,10
- Badanie ginekologiczne
- Tomografia komputerowa jamy brzusznej i miednicy5,9
- wykrycie ewentualnej niedrożności, np. z powodu złogu lub nieprawidłówej masy/guza
- Przy podejrzeniu kamicy moczowej złotym standardem diagnostycznym jest tomografia komputerowa jamy brzusznej i miednicy bez wzmocnienia kontrastowego.
- przy podejrzeniu innej przyczyny niedrożności (np. nowotworu złośliwego i/lub ucisku zewnętrznego) – tomografia komputerowa z kontrastem
- Urografia dożylna/urografia wydzielnicza
- dożylne podanie środka kontrastowego i uwidocznienie układu moczowego podczas fazy wydalania tego środka
- wykrywanie niedrożności w świetle cewki moczowej lub niedrożności spowodowanej uciskiem zewnętrznym
- Pielografia wstępująca (możliwa również zstępująca po nakłuciu)
- W tym badaniu w celu uwidocznienia moczowodu i układu kielichowo-miedniczkowego nerki, środek kontrastowy wstrzykuje się do moczowodu metodą wstępującą.
- wykrywanie niedrożności w świetle cewki moczowej lub niedrożności spowodowanej uciskiem zewnętrznym
- Nie jest wymagane dożylne podanie środka kontrastowego, możliwe do wykonania w przypadku niewydolności nerek lub alergii na środki kontrastowe.
- Ureterorenoskopia
- endoskopowe badanie wstępujące moczowodu i w razie potrzeby miedniczki nerkowej
- Podczas tego samego badania można zastosować działania terapeutyczne, takie jak np. usunięcie kamieni.
- Rezonans magnetyczny (RM)
- np. w celu obrazowania narządów lub oceny masy/guza
- alternatywa dla tomografii komputerowej, np. w celu uniknięcia narażenia na promieniowanie dzieci i kobiet w ciąży
- Nie sprawdza się w diagnostyce kamieni moczowych, ponieważ złogów nie można uwidocznić bezpośrednio, a jedynie pośrednio.
- Cystoureterografia mikcyjna
- Do pęcherza moczowego podaje się metodą wstępującą środek kontrastowy, a następnie obserwuje się jego przepływ podczas mikcji.
- Badania medycyny nuklearnej (scyntygrafia dynamiczna nerek)
- wykrycie niedrożności i różnicowanie z nieobturacyjnym poszerzeniem układu moczowego
- Można wykryć także inne zmiany w nerkach, takie jak torbiele, blizny, ropnie, guzy lub wady anatomiczne.
- określenie czynności nerek dla obu nerek osobno
Wskazania do skierowania do specjalisty/hospitalizacji1
- Pacjenci z wodonerczem powinni być zasadniczo konsultowani i leczeni przez specjalistów urologów.
- W przypadku znacznego pogorszenia czynności nerek, istotnych zmian elektrolitowych, silnego bólu lub podejrzenia urosepsy, pacjenci powinni być hospitalizowani.
Leczenie
Cele leczenia
- Usunięcie niedrożności dróg moczowych
- Ewentualnie poprawa czynności nerek i zapobieganie ich trwałemu uszkodzeniu
- W razie potrzeby zapewnienie wystarczającej analgezji
- Leczenie choroby podstawowej
Ogólne informacje o leczeniu
- Leczenie zależy od przyczyny, rozległości i powikłań wodonercza.
- Leczenie choroby podstawowej, w zależności od przyczyny
- W razie potrzeby leczenie przeciwbólowe
- W przypadku kolki moczowodej w przebiegu kamicy moczowodowej, lekami przeciwbólowymi pierwszego wyboru są metamizol, paracetamol i diklofenak.
- W razie potrzeby urostomia1,3,9
- niedrożność cewki moczowej np. spowodowana przez prostatę1,9
- założenie cewnika dopęcherzowego
- ew. założenie nadłonowego cewnika dopęcherzowego, cystostomii
- niedrożność moczowodu1,3,9
- ew. szynowanie moczowodu
- ew. nefrostomia przezskórna
- kamica moczowa
- Małe złogi (do 7 mm) często samoistnie przechodzą przez drogi moczowe, dzięki czemu możliwe jest leczenie zachowawcze i ich wydalenie.
- W przypadku ciężkiej niedrożności, rosnących wartości wskaźników zastoju lub utrzymującego się, niekontrolowanego bólu bądź zakażenia, należy natychmiast wykonać odprowadzenie moczu.
- niedrożność cewki moczowej np. spowodowana przez prostatę1,9
- Antybiotykoterapia, ewentualnie także profilaktyka możliwego zakażenia układu moczowego9
- W zależności od przyczyny i sytuacji klinicznej, definitywne leczenie zachowawcze i/lub interwencyjne lub chirurgiczne
- Ze względu na wiele różnych przyczyn wodonercza, leczenie zależy od choroby podstawowej. W związku z tym, poniżej omówiono jedynie niektóre metody leczenia dla dwóch najczęstszych przyczyn – kamicy moczowej i łagodnego rozrostu gruczołu krokowego. Dalsze szczegóły można znaleźć w odpowiednich artykułach.
- kamica moczowa
- jeśli to możliwe, leczenie zachowawcze, np. przy małych złogach
- W razie potrzeby można rozważyć ureterorenoskopię z usunięciem kamienia, pozaustrojową terapię falą uderzeniową (ESWT) lub przezskórną nefrolitotomię.
- Ze względu na wysoką częstość nawrotów, pacjenci powinni otrzymywać porady dotyczące stylu życia, a zwłaszcza u pacjentów wysokiego ryzyka należy przeprowadzić diagnostykę przyczyn i, jeśli to konieczne, zastosować profilaktykę nawrotów.
- łagodny rozrost gruczołu krokowego
- Jeśli poszerzenie górnych dróg moczowych występuje z powodu łagodnego rozrostu gruczołu krokowego, zwykle wskazane jest leczenie chirurgiczne.
- Konieczne może być stałe odprowadzanie moczu.1,9
- Należy zwrócić uwagę na możliwą zwiększoną diurezę z odwodnieniem i zaburzeniami równowagi elektrolitowej po ustąpieniu niedrożności.1,9
- W przypadku nieobturacyjnego wodonercza, np. w moczówce prostej, priorytetem powinno być leczenie choroby podstawowej.2
- Więcej informacji na temat wodonercza u dzieci można znaleźć w odpowiednich sekcjach powyżej
- Ogólnie ujmując, objawowe wodonercze w ciąży można bezpiecznie leczyć zachowawczo; stentowanie moczowodu lub przezskórna nefrostomia są skutecznymi i bezpiecznymi metodami leczenia u niektórych pacjentek z uporczywymi objawami, nieustępującymi po leczeniu zachowawczym12
- więcej informacji dotyczących kobiet w ciąży można znaleźć w sekcjach powyżej.
Przebieg, powikłania i rokowanie
Przebieg
- Zależy od przyczyny wodonercza.
Powikłania1,9
- Ostra lub przewlekła niewydolność nerek
- Niedostateczny wzrost i przyrost masy ciała u dzieci
- (Nawracające) zakażenia układu moczowego aż do urosepsy
- Pęknięcie dróg moczowych
- Nawrót, szczególnie w przypadku kamicy moczowej
- Powikłania interwencyjne lub chirurgiczne, np. krwawienie, zakażenie lub uszkodzenie układu moczowego i otaczających struktur podczas cewnikowania
- Zwiększona diureza z odwodnieniem i zaburzeniami równowagi elektrolitowej po ustąpieniu niedrożności
- Powikłania choroby podstawowej
Rokowanie
- Rokowanie zależy od przyczyny i czasu trwania wodonercza.
- Po usunięciu ostrej niedrożności, czynność nerek może w pełni powrócić do normy w ciągu kolejnych dni i tygodni.
- Długotrwała, poważna niedrożność może prowadzić do trwałego uszkodzenia nerek. Jest to bardziej prawdopodobne w przypadku przewlekłej, bezobjawowej niedrożności lub u noworodków.1
- W przypadku nieobturacyjnego wodonercza spowodowanego zwiększoną diurezą, rokowanie zależy przede wszystkim od choroby podstawowej. Opisano zarówno przypadki z samoistną poprawą lub stabilną czynnością nerek pomimo wodonercza, jak i skomplikowane przypadki z pęknięciem dróg moczowych i/lub przewlekłą niewydolnością nerek.2
Dalsze postępowanie
- Dalsze postępowanie powinno być dostosowywane indywidualnie, w zależności od ciężkości stanu pacjenta, stopnia wodonercza, powikłań, odpowiedzi na leczenie i przyczyny choroby.
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
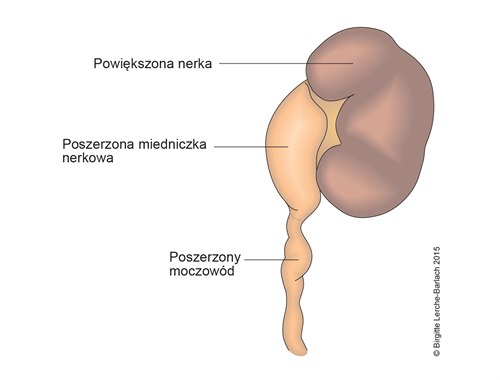
Wodonercze

USG Color Doppler: wodonercze III stopnia z wyraźnym poszerzeniem miedniczek i kielichów nerkowych (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg)
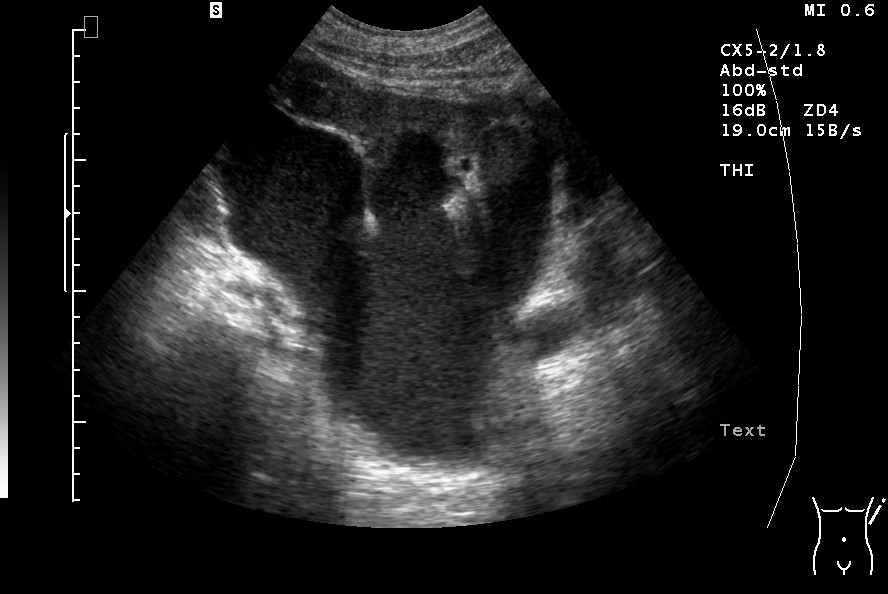
USG: wodonercze IV stopnia – miedniczka nerkowa i kielichy maksymalnie poszerzone i niedające się od siebie oddzielić w przypadku guza dolnej części jamy brzusznej z naciekiem na moczowód (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e. V.)
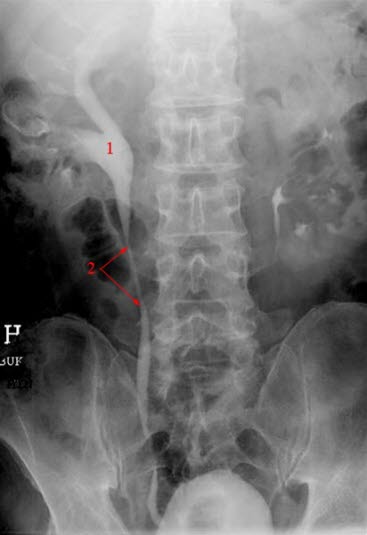
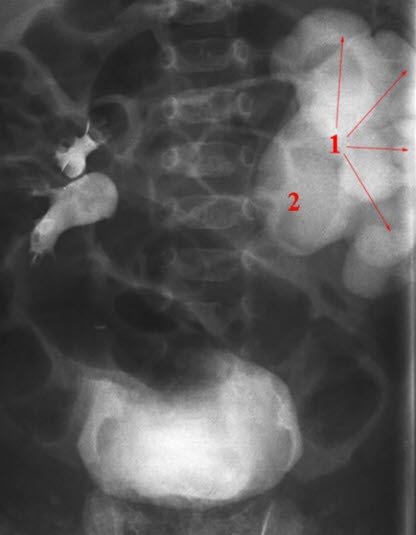
RTG, urografia: wodonercze, poszerzona miedniczka nerkowa po prawej stronie; (1) miedniczka, (2) moczowód
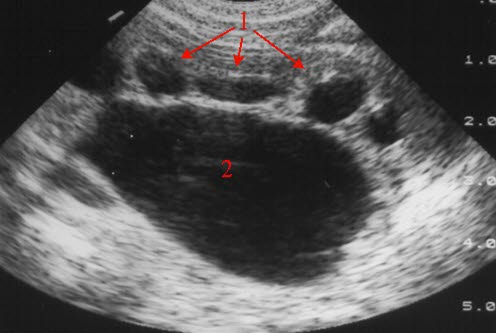
USG: zwężenie połączenia miedniczkowo-moczowodowego
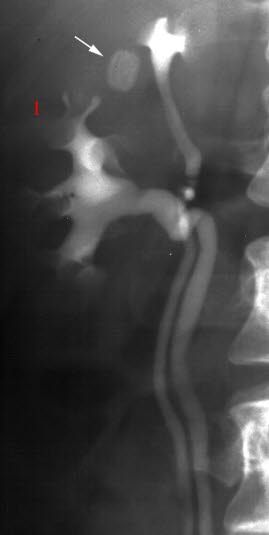
RTG, urografia: zwężenie połączenia miedniczkowo-moczowodowego po stronie lewej
RTG, urografia: zdwojenie nerki
Nerka i drogi moczowe
Źródła
Bibliografia
- Rishor-Olney CR, Hinson MR. Obstructive Uropathy. In: StatPearls. Treasure Island (FL): StatPearls Publishing; July 6, 2020. PMID: 32644347 pubmed.ncbi.nlm.nih.gov
- Maroz N, Maroz U, Iqbal S, Aiyer R, Kambhampati G, Ejaz AA. Nonobstructive hydronephrosis due to social polydipsia: a case report. J Med Case Rep. 2012 Nov 6;6:376. PMID: 23130747. www.ncbi.nlm.nih.gov
- Klahr S. Obstructive nephropathy. Intern Med. 2000 May;39(5):355-61. PMID: 10830173. www.jstage.jst.go.jp
- Hesse A, Brändle E, Wilbert D, Köhrmann KU, Alken P. Study on the prevalence and incidence of urolithiasis in Germany comparing the years 1979 vs. 2000. Eur Urol. 2003 Dec;44(6):709-13. www.sciencedirect.com
- Southgate SJ, Herbst MK. Ultrasound of the Urinary Tract. 2020 Aug 15. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2020 Jan–. PMID: 30571002. www.ncbi.nlm.nih.gov
- Lee RS, Cendron M, Kinnamon DD, et al. Antenatal hydronephrosis as a predictor of postnatal outcome: a metaanalysis. Pedriatics 2006; 118: 586. PubMed
- Estrada CR jr. Prenatal hydronephrosis: early evaluation. Curr Opin Urol 2008; 18: 401. PubMed
- Djurhus JC, Constatinou CC. Chronic ureteric obstruction and its impact on the coordinating mechanisms of peristalsis (pyeloureteral pacemaker system). Urol Res 1982; 10: 267. PubMed
- Tseng TY, Stoller ML. Obstructive uropathy. Clin Geriatr Med. 2009 Aug;25(3):437-43. PMID: 19765491. www.geriatric.theclinics.com
- Cheung KL, Lafayette RA. Renal physiology of pregnancy. Adv Chronic Kidney Dis. 2013 May;20(3):209-14 PMID: 23928384 www.ncbi.nlm.nih.gov
- Lewicki A, Lewicka A, Jakubowski W. Diagnostyka ultrasonograficzna zastoju moczu w górnych drogach moczowych Część 13; Przegląd Urologiczny 2017/1 (101) www.przeglad-urologiczny.pl
- Hosny M, Chan K, Ibrahim M, et al. The Management of Symptomatic Hydronephrosis in Pregnancy. Cureus. 2024 Jan 11;16(1):e52146. pmc.ncbi.nlm.nih.gov
Autorzy
- Tomasz Tomasik (recenzent)
- Agnieszka Jankowska-Zduńczyk (recenzent)
- Adam Windak (redaktor)
- Anneke Damberg (redaktor/recenzent)