Informacje ogólne
Definicja
- Uszkodzenie krążka międzykręgowego w odcinku lędźwiowym z zajęciem korzeni nerwowych, najczęściej nerwu kulszowego.
- Często wyróżnia się następujące etapy rozwoju dyskopatii:
- protruzja (wypuklina) krążka międzykręgowego:
- wypadnięcie (przepuklina) krążka międzykręgowego:
- protruzja krążka międzykręgowego
Przepuklinaprzepuklina, w której podstawa jest szersza niż wierzchołek.Jestjest często rozpoznawana, gdy pierścień włóknisty krążka międzykręgowego (anulus fibrosus) nie jest przerwany.
- ekstruzja – przepuklina mająca kształt ciężarka (dumbbell), z przewężeniem w miejscu przebicia pierścienia włónistego
- sekwestracja – utrata połączenia przez przemieszczone fragmenty (sekwestry) z pozostałą częścią jądra miażdżystego.
- protruzja (wypuklina) krążka międzykręgowego:
- Rwa kulszowa (ischialgia):
- stany bólowe w obszarze unerwienia przez nerw kulszowy (dermatomy L5 i S1)
Gdygdy dotknięty jest dermatom L4 mówi się o zespole korzeniowym L4.
Epidemiologia
- Chorobowość:
Objawowaobjawowa przepuklina krążków międzykręgowych występuje uokoło0,2–0,5% populacji.Dotyczydotyczy maksymalnie 10% ogółu pacjentów z bólem pleców.Ponadponad połowa wszystkich przepuklin krążków międzykręgowych przebiega bezobjawowo.1
- Wiek:
Rwarwa kulszowa zwykle występuje w grupie wiekowej 30–50 lat, zachorowalność jest największą w grupie wiekowej 40–50 lat i zwykle pojawia się 5–10 lat później w porównaniu z niespecyficznymi bólami okolicy lędźwiowej (lumbago).Uszkodzenieuszkodzenie krążków międzykręgowych jest możliwe również u dzieci.
- Umiejscowienie
- Ze względu na zakres ruchów kręgosłupa lędźwiowego (75% zginania i prostowania zachodzi na poziomie L4-L5, 20% na poziomie L5-S1) i związanej z tym podatności na rozwój przepuklin krążków międzykręgowych, ponad 90% radikulopatii dotyczy
- Ze względu na zakres ruchów kręgosłupa lędźwiowego (75% zginania i prostowania zachodzi na poziomie L4-L5, 20% na poziomie L5-S1) i związanej z tym podatności na rozwój przepuklin krążków międzykręgowych, ponad 90% radikulopatii dotyczy
Etiologia i patogeneza
Etiologia
- Uszkodzenie krążków międzykręgowych jest główną przyczyną radikulopatii w obrębie kręgosłupa.
- Inne możliwe przyczyny to zmiany zwyrodnieniowe krążków międzykręgowych i stawów międzywyrostkowych, stenoza kanału kręgowego lub kręgozmyk (spondylolisteza).
- Kręgozmyk to wrodzona lub wcześnie nabyta niestabilność kręgosłupa, która wiąże się ze zwiększoną podatnością na rwę kulszową.
- Uważa się, że czynniki genetyczne w połączeniu z obciążeniami biomechanicznymi decydują o szybkości postępu degeneracji krążków międzykręgowych na przestrzeni lat.2
- Przyczyny immunologiczne:
Gdygdy jądro miażdżyste (nucleus pulposus) wydostaje się z krążka międzykręgowego do kanału kręgowego, następuje reakcja autoimmunologiczna, w przebiegu której powstają kompleksy antygen-przeciwciało.Rwarwa kulszowa może być więc również spowodowana reakcją zapalną o podłożu immunologicznym.
Patogeneza
- Patogeneza przepukliny krążka międzykręgowego nie została jednoznacznie wyjaśniona, w wielu przypadkach do uszkodzenia krążka dochodzi w wyniku ostrego przeciążenia pracą fizyczną.
- Zmiany zwyrodnieniowe krążka międzykręgowego (szczególnie L4/L5).
- Występują w grupie wiekowej 20–50 lat.
- Zespoły uciskowe korzeni nerwów rdzeniowych w młodszym wieku najczęściej spowodowane są wypadnięciem krążka międzykręgowego.
- Z upływem lat zmienia się spoistość i wysokość krążka, a w tylnej części pierścienia włóknistego tworzą się pęknięcia, przez które może wydostawać się jądro miażdżyste.
- W przypadku wypadnięcia krążka międzykręgowego, galaretowata zawartość jądra miażdżystego przemieszcza się do światła kanału kręgowego. W niektórych przypadkach może to powodować mechaniczny ucisk lub podrażnienie chemiczne korzenia nerwowego z towarzyszącą reakcją zapalną.
- Jeśli dojdzie do zajęcia korzenia nerwowego, może wystąpić ból neuropatyczny (korzeniowy) oraz neurologiczne ubytki czynnościowe w obszarze unerwienia przez dany nerw rdzeniowy.
- Występują w grupie wiekowej 20–50 lat.
- Zwapnienia w obrębie krążków międzykręgowych i stawów międzywyrostkowych u starszych pacjentów mogą dotyczyć jednego lub więcej korzeni nerwowych i powodować ból, porażenie mięśni oraz ubytki czucia.3
Czynniki predysponujące
- Zmiany zwyrodnieniowe związane z wiekiem
- Palenie tytoniu.
- Uprawianie dyscyplin sportowych związanych z dużymi obciążeniami.
- Zawody związane z jednostronnym obciążeniem fizycznym.
- Praca kierowcy zawodowego.
ICD-10
- M51.- Inne choroby krążka międzykręgowego
:.- M51.1 Choroby krążków międzykręgowych lędźwiowych i innych z uszkodzeniem korzeni nerwów rdzeniowych.
- M54.- Bóle grzbietu
:.- M54.3 Rwa kulszowa.
Diagnostyka
Kryteria diagnostyczne
- Wywiad lekarski i badanie
przedmiotowefizykalne umożliwiają postawienie stosunkowo pewnego rozpoznania.4 - W zależności od tego, który korzeń nerwu rdzeniowego jest uszkodzony, występują typowe deficyty neurologiczne.
Objawy ostrzegawcze (czerwone flagi - red flags)
- Czerwone flagi to objawy alarmowe, które wskazują na konkretną przyczynę bólu pleców.
- Patrz tabela
- Objawy alarmowe wskazujące na uszkodzenie korzenia nerwowego:
Bból promieniujący do danego dermatomu w jednej lub obu kończynach dolnych, któremu mogą towarzyszyć:- zaburzenia czucia (drętwienie lub mrowienie), parestezje w okolicy promieniowania bólu
- niedowład mięśni
- zespół stożka rdzeniowego (conus medullaris syndrome) i
- nagłe wystąpienie zaburzeń czynności zwieraczy pęcherza i/lub odbytnicy (np.
- nagłe wystąpienie zaburzeń czynności zwieraczy pęcherza i/lub odbytnicy (np.
- zaburzenia czucia w okolicy odbytu i krocza
- wyraźne lub narastające deficyty neurologiczne (porażenie, zaburzenia czucia) w obrębie kończyny dolnej
- ustąpienie bólu i narastające porażenie aż do całkowitej utraty funkcji danego mięśnia („obumarcie korzenia nerwowego”)
Diagnostyka różnicowa
- Więcej informacji na temat diagnostyki różnicowej można znaleźć w artykułach
- Ważna diagnostyka różnicowa:
- zaburzenia czynnościowe (niespecyficzny ból pleców)
- stenoza kanału kręgowego
- kręgozmyk (spondyloliza)
- zesztywniające zapalenie stawów kręgosłupa - ZZSK (choroba Bechterewa)
- bóle mięśniopochodne
- funkcjonalny wzrost napięcia mięśniowego
- choroby degeneracyjne mięśni, np. dystrofia miotoniczna typu 2, dystrofia twarzowo-łopatkowo-ramienna
- guzy w kości biodrowej, kości krzyżowej, rdzeniu kręgowym, ogonie końskim, trzonach kręgów lub w obrębie miednicy mniejszej
- niedokrwienie rdzenia kręgowego, tętniak lub krwotok
- choroby stawu biodrowego
- choroby stawu kolanowego
Ww przypadku ucisku korzenia nerwu L3 w obrazie klinicznym może dominować ból kolana.
- spondyloartroza
- zespół bólowy stawu krzyżowo-biodrowego (dyskusyjny)
- rozwarstwiający tętniak aorty.
Wywiad
Początek i czas trwania bólu
- Ostry ból w okolicy lędźwiowej może wystąpić podczas podnoszenia przedmiotu lub przy podobnym obciążeniu.
- Ból może pojawić się również kilka godzin lub kilka dni po takim zdarzeniu, a czasem podczas długiego siedzenia.
- W większości przypadków nie można jednoznacznie określić przyczyny bólu.
- Ból korzeniowy pojawia się zwykle z kilkugodzinnym lub kilkudniowym opóźnieniem, kiedy ostry ból w okolicy lędźwiowej zazwyczaj już nieco ustąpił.
- Patrz tabela
Typowe objawy
- Ból (jednej) kończyny dolnej jest silniejszy niż ból pleców.
- Ból promieniuje do stopy lub palców stopy.
- Drętwienie i parestezje w obrębie tego samego dermatomu.
- Dodatnie objawy rozciągowe nerwów: dodatni objaw Lasegue'a.
- U niektórych pacjentów pojawiają się niedowłady mięśniowe, co objawia się problemami z chodzeniem na piętach (korzeń nerwu L5) lub na palcach (korzeń nerwu S1).
- Prawdziwy ból korzeniowy jest bólem neuropatycznym. Ból zwykle jest ostry, ma charakter uderzeniowy, przypomina rażenie prądem i ogranicza się do obszaru unerwionego przez zajęty nerw rdzeniowy. W przypadku niespecyficznego bólu nocyceptywnego, rzekomokorzeniowego lub psychogennego, dolegliwości bólowe mają z kolei charakter tępy, rozlany i nie ograniczają się do dermatomów lub miotomów.
- Niespecyficzne są również takie objawy, jak nasilenie bólu przy kaszlu i parciu, promieniowanie bólu do pośladka lub uda, a także parestezje o rozlanej lokalizacji. Mogą bowiem występować również w niespecyficznych rzekomokorzeniowych bólach pleców.2
Zespół stożka rdzeniowego (conus medullaris syndrome) i ogona końskiego (causa equina syndrome)5
- Zespół stożka rdzeniowego i
- Zaburzenia czynności zwieraczy i dysfunkcje seksualne z jednoczesnym bólem pleców i bólem promieniującym.
- Mogą być ostrym objawem początkowym lub cechą postępu przewlekłego uszkodzenia nerwów rdzeniowych.
- Najczęstszą przyczyną jest wydatna przepuklina centralna krążka międzykręgowego L4/L5 lub L5/S1.
- Typowe są zaburzenia czucia w okolicy odbytu i osłabiony odruch odbytniczy.
- Przy całkowitym zatrzymaniu moczu ryzyko trwałego upośledzenia funkcji pęcherza jest wysokie.
- Zespół stożka rdzeniowego i
Badanie przedmiotowefizykalne
Oglądanie
- Wielu pacjentów z radikulopatią ma lekko zgięte kolana i biodra podczas chodzenia.
- Zginanie i prostowanie grzbietu możliwe jest tylko w ograniczonym zakresie, a w wyniku przyjętej postawy odciążającej może występować skolioza.
Objaw Lasègue'a4
- Dodatni objaw Lasègue'a lub skrzyżowany objaw Lasègue wskazuje na zajęcie korzenia nerwowego L5 lub S1, a odwrócony objaw Lasègue'a – na zajęcie korzenia L4.
- Sposób wykonania:
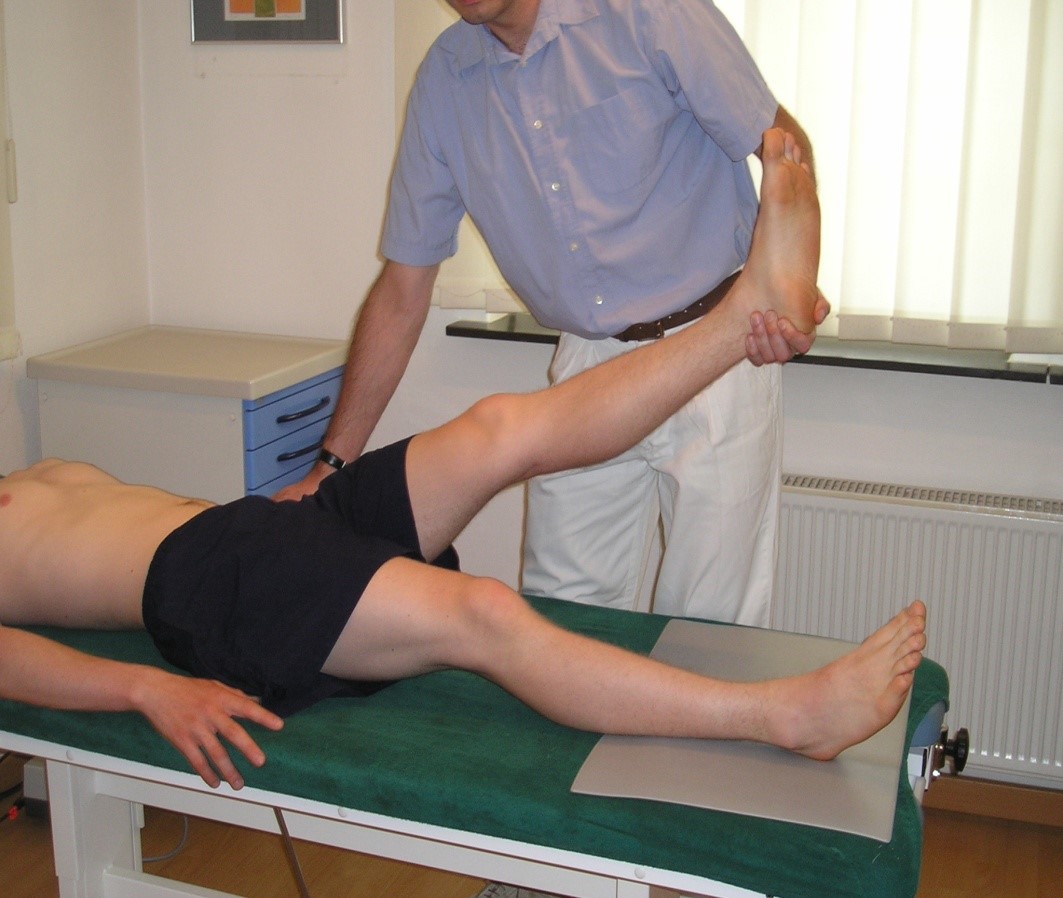
 Test Lasègue'a
Test Lasègue'aPacjentpacjent leży na plecach. Badający unosi wyprostowaną kończynę dolną pacjenta zginając ją biernie w stawie biodrowym.Objawobjaw jest dodatni, jeśli pojawia się ból promieniujący poniżej kolana przed uniesieniem kończyny powyżej 60 stopni.Dodatnidodatni objaw skrzyżowany występuje, gdy ból po chorej stronie pojawia się również przy unoszeniu zdrowej kończyny dolnej.Testtest odwróconego objawu Lasègue'a polega na zgięciu w stawie kolanowym kończyny wyprostowanej w stawie biodrowym. Objaw jest dodatni, jeśli pojawia się ból promieniujący na przedniej stronie uda lub podudzia.
- Dokładność diagnostyczna:
Czuczułość prostego testu Lasègue'a w odniesieniu do uszkodzenia krążka międzykręgowego wynosi 80%, a swoistość 40%.Ww skrzyżowanym teście Lasègue'a czułość wynosi 25%, a swoistość 90%.
Wrażliwość, motoryka i odruchy4
- Możliwe objawy podrażnienia L4:
- ból i
- niedowład mięśnia czworogłowego
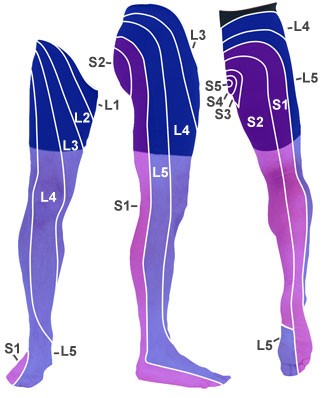
 Dermatomy
Dermatomy Odruchodruch ze ścięgna rzepki może być osłabiony.- objaw Lasègue'a ujemny, odwrócony objaw Lasègue'a dodatni.
- ból i
- Możliwe objawy podrażnienia L5:
- ból i
- niedowład zginaczy grzbietowych stopy (utrudniony chód na piętach)
- odruchy bez zmian.
- ból i
- Możliwe oznaki podrażnienia S1:
- ból i
- osłabienie zginacza stopy (trudności w
- osłabiony lub nieobecny odruch skokowy.
- ból i
Zespół stożka rdzeniowego (conus medullaris syndrome) i ogona końskiego (cauda equina syndrome)5-6
- Centralna przepuklina lub sekwestr krążka przyśrodkowego uciskające na stożek rdzeniowy lub ogon koński (wypadnięcie funkcji nerwów S2-S4). Deficyty neurologiczne mogą wynikać z zajęcia korzeni nerwów lędźwiowych i krzyżowych.
- W przypadku całkowitego zajęcia korzeni nerwów lędźwiowych i krzyżowych:
- porażenie pęcherza moczowego i odbytnicy
- rozległe zaburzenia czucia i porażenie kończyn (mono- lub paraplegia).
- Zajęcie korzeni S2-S4:
- porażenie pęcherza z zatrzymaniem moczu oraz w dalszym przebiegu nietrzymanie moczu z przepełnienia
- porażenie odbytnicy z zaburzniem oddawania gazów jelitowych i/lub nietrzymaniem stolca
- zaburzenia erekcji
- osłabienie napięcia zwieracza odbytu i odruchu odbytniczego
- tzw. „spodenkowe” zaburzenia czucia i ból promieniujący obustronnie w tej okolicy
- możliwy również przebieg bez objawów bólowych.
- Zatrzymanie moczu jest najczęstszym objawem zespołu ogona końskiego6 i wymaga natychmiastowego operacyjnego odbarczenia uciśniętych korzeni nerwowych.7
- Aby uniknąć trwałych powikłań neurologicznych, takich jak nietrzymanie moczu i zatrzymanie moczu, wskazane jest natychmiastowe odbarczenie chirurgiczne. Zespół ogona końskiego powinien być traktowany jako
Badania uzupełniające w gabinecie lekarza rodzinnego
- W przypadku objawów korzeniowych i wyników badania fizykalnego, które można jednoznacznie przypisać potwierdzonemu radiologicznie wypadnięciu krążka międzykręgowego na anatomicznie odpowiadającym poziomie, dalsza diagnostyka nie jest wymagana. W przypadku objawów korzeniowych niejasnego pochodzenia przydatne są:
- podstawowe badania laboratoryjne:
- OB oraz CRP
- morfologia krwi
- płytki krwi
- parametry wątrobowe i nerkowe (GGTP, ALP, AST, ALT, kreatynina, mocznik)
- kinaza kreatynowa (może być podwyższona również po zabiegach w obrębie kręgosłupa, np. blokady przykręgowe)
- glukoza,
- podstawowe badania laboratoryjne:
Diagnostyka specjalistyczna – badania obrazowe
- Diagnostyka serologiczna, jeśli istnieje dostateczne podejrzenie:
- boreliozy
- zakażenia wirusem HIV
- gruźlicy
- cytomegalii
- mononukleozy
- neuralgii popółpaścowej.
- Badanie płynu mózowo-rdzeniowego (PMR) ewentualnie także z badaniem cytologicznym, w przypadku podejrzenia:
-
- zapalenia wielokorzeniowego
- neuroboreliozy
- zajęcia opon mózgowo-rdzeniowych w przebiegu raka/chłoniaka
- podostrego krwotoku podpajęczynówkowego.
-
Diagnostyka specjalistyczna – badania obrazowe
- Ból dolnej części pleców bez objawów ostrzegawczych początkowo nie wymaga rutynowych badań obrazowych.
- Wyniki badań obrazowych tylko w pewnym stopniu korelują z dolegliwościami klinicznymi. Często wyniki badań RM są przeszacowane, powodują dezorientację u chorego, a tym samym przyczyniają się do rozwoju chronifikacji, mają też niewielkie znaczenie rokownicze.
RTG kręgosłupa lędźwiowego w dwóch płaszczyznach bez kontrastu
- Stosowany w przypadku świeżych objawów i radikulopatii, dla których nie jest wymagana dalsza diagnostyka tomograficzna. Przydatny do wykrywania:
- destrukcji kości
- deformacji kostnych
- kręgozmyku
- złamań osteoporotycznych.
- W przypadku podejrzenia niestabilności mogą być wymagane dodatkowe zdjęcia czynnościowe.
RM lub TK
- RM kręgosłupa lędźwiowego (lub TK, jeśli badanie RM nie jest możliwe ze względu na wszczepiony u pacjenta rozrusznik serca, niektóre metalowe implanty)
.:- w przypadku niejasnych wyników lub występowania oporności na leczenie, tzn. braku dostatecznej odpowiedzi na leczenie w ciągu 6–8 tygodni
Metodametoda badania umożliwiająca wykrycie uszkodzenia krążka międzykręgowego o stosunkowo wysokiej czułości, ale niskiej swoistości. Badanie wykrywa zatem wiele nieznaczących klinicznie patologii (zmian zwyrodnieniowych związanych z wiekiem – np. dehydratacji jader miażdżystych lub wypuklin dyskowych) niezwiązanych z bólem.8Oo ile nie występują objawy zespołu ogona końskiego bądź znaczne lub postępujące deficyty ruchowe, badanie RM nie jest zalecne w ostrej fazie. Natomiast powinno być wykonane w diagnostyce przedoperacyjnej.Ww porównaniu z TK, czułość badania RM jest wyższa, zwłaszcza w przypadku rozbieżności między obrazem klinicznym a wynikami TK; badanie może jednak wykazać również bezobjawowe uszkodzenie krążka międzykręgowego.1Uu pacjentów po przebytym leczeniu operacyjnym, badanie RM z dożylnie podawanym środkiem kontrastowym uznawane jest jako badanie podstawowe, ponieważ umożliwia najbardziej wiarygodne różnicowanie między tkanką bliznowatą a ponowną dyskopatią.9
- w przypadku niejasnych wyników lub występowania oporności na leczenie, tzn. braku dostatecznej odpowiedzi na leczenie w ciągu 6–8 tygodni
Mielografia czynnościowa i z obciążeniem osiowym z mielo-TK
- Badanie inwazyjne,
- W przypadku wielopoziomowej stenozy kanału kręgowego, przy podejrzeniu niestabilności i w przypadku dolegliwości zależnych od obciążenia.
- Ewentualnie przed operacją w celu różnicowania blizny od nawrotu przepukliny
- Ze względu na stosowanie jodowego środka kontrastowego, należy zwrócić uwagę na stan tarczycy chorego.
Wskazania do skierowania do specjalisty
- Skierowanie do leczenia specjalistycznego jest zwykle wymagane dopiero po 4 tygodniach.
- Jeśli ból utrzymuje się dłużej niż 3 miesiące, przy podejrzeniu uszkodzenia krążka międzykręgowego, należy skierować chorego do specjalisty w celu ewentualnej kwalifikacji do leczenia operacyjnego.
Lista kontrolna dotycząca skierowania
Rwa kulszowa, uszkodzenie krążka lędźwiowego
- Cel skierowania
- Diagnostyka? Leczenie zachowawcze? Leczenie operacyjne?
- Wywiad lekarski
- Początek i
- Intensywność i charakter bólu? Co wyzwala ból, co go łagodzi? Upośledzenie funkcji? Objawy deficytów neurologicznych? Niedowłady?
- Zaburzenie czynności zwieraczy pęcherza/odbytnicy i dysfunkcje seksualne (zespół ogona końskiego)?
- Efekty leczenia zachowawczego?
- Istotne choroby współistniejące? Istotne czynniki psychospołeczne? Leki przyjmowane regularnie?
- Możliwości ruchowe?
- Wpływ na życie zawodowe, czas wolny, życie społeczne?
- Początek i
- Badanie
przedmiotowefizykalne- Ból? Bierne unoszenie wyprostowanej kończyny dolnej (test Lasègue'a)? Deficyty neurologiczne (czucie, motoryka, odruchy)? W których obszarach zaopatrzenia nerwowego (dermatomach/miotomach)?
- Korelacja obrazu klinicznego i radiologicznego?
- Objawy zespołu stożka rdzeniowego i ogona końskiego (zaburzenia czucia w okolicy odbytu)?
- Badania uzupełniające
- badanie RTG: wynik.
Pilne skierowanie na leczenie operacyjne
- Zespół stożka rdzeniowego i ogona końskiego z porażeniem pęcherza moczowego i odbytnicy oraz „spodenkowymi” zaburzeniami czucia.
- Wystapienie niedowładu lub nagłe zmniejszenie siły mięśni kończyn dolnych do stopnia 3 (możliwy tylko ruch wbrew grawitacji) lub mniejszej.10
Leczenie
Cele leczenia
- Złagodzenie bólu i możliwie szybki powrót do codziennych aktywności.
- Zapobieganie zaburzeniom neurologicznym.
Ogólne informacje o leczeniu
- W większości przypadków poprawa następuje po kilku dniach, a uszkodzenia ustępują samoistnie w ciągu 3–4 miesięcy.
- Leczenie zachowawcze vs. operacyjne:
Ww dłuższej perspektywie leczenie operacyjne nie daje lepszych wyników, niż zachowawcze. Jednak w przypadku pacjentów z bardzo silnym bólem, operacja może przyspieszyć proces zdrowienia.Potwierdzajpotwierdzają to również wyniki badania, zgodnie z którymi leczenie operacyjne prowadzi do szybszego zmniejszenia dolegliwości bólowych w obrębie podudzi. Po 2 latach nie stwierdzono już jednak żadnej różnicy między grupami porównawczymi.7Zespzespół ogona końskiego (cauda equina syndrome) wymaga szybkiej interwencji chirurgicznej, najlepiej w ciągu 24 godzin.
- Wiek:
Zz reguły lepsze wyniki leczenia osiągane są u młodszych pacjentów.Leczenieleczenie zachowawcze wydaje się mieć porównywalne efekty zarówno u starszych, jak i młodszych pacjentów.3
- Ogólny stan pacjenta:
Dodo samoistnej poprawy częściej dochodzi u pacjentów w dobrej kondycji fizycznej, leczonych zachowawczo.
Ucisk i zapalenie korzeni nerwowych?
- Jeśli w następstwie dyskopatii rozwija się stan zapalny korzenia nerwowego, u pacjenta pojawiają się dolegliwości bólowe. Kliniczne objawy zajęcia korzeni nerwowych mogą być również obecne bez radiologicznych cech ucisku tych struktur i odwrotnie.
- W praktyce trudno jest odróżnić radikulopatię spowodowaną uciskiem od radikulopatii spowodowanej zapaleniem. Nierzadko występują oba te elementy jednocześnie.
Zalecenia dla pacjentów
- Odpoczynek w łóżku nie powinien trwać dłużej niż 4 dni, najpóźniej po tym okresie należy zacząć od lekkich lub umiarkowanych obciążeń, stopniowo je zwiększając. Możliwie szybki powrót do normalnej aktywności fizycznej.
- Dotychczasowe badania dotyczące skuteczności leczenia fizykalnego lub aktywności fizycznej obejmowały pacjentów z bólem pleców różnego pochodzenia. Nie można zatem ocenić ich skuteczności u osób z bólem korzeniowym promieniującym do kończyny dolnej.
- Fizjoterapia może pomóc w korygowaniu nieprawidłowej postawy w fazie ostrej. Aktywność ruchowa jest szczególnie wskazana w przypadku bólu przewlekłego.
- Przewlekły ból wymaga zastosowania terapii multimodalnej, obejmującej poradnictwo dla pacjentów, fizjo-, ergo- i kinezyterapię oraz techniki relaksacyjne, a w razie potrzeby także psychoterapię.
- U niektórych pacjentów ulgę w bólu przynosi stosowanie zimna (np. chłodzące okłady), u innych ciepła (np. zawijania borowinowe).
Farmakoterapia
Leki przeciwbólowe
- Leki przeciwbólowe wskazane są jako środki wspomagające leczenie niefarmakologiczne. Ze względu na spektrum działań niepożądanych, w pierwszej kolejności należy rozważyć analgetyki nieopioidowe. Dane dotyczące leczenia bólu u pacjentów z bólem korzeniowym są jednak niezadowalające. W większości badań uczestniczyli pacjenci z nieswoistym bólem okolicy lędźwiowo-krzyżowej.
- Nieopioidowe leki przeciwbólowe:
- paracetamol 500–1000 mg 2–4
razyx dziennie (maksymalna dawka dobowa 4 g)- przez maksymalnie 2 tygodnie
Ww przypadku silniejszego bólu paracetamol jest mniej skuteczny niż leki z grupy NLPZ.Nienie powinien być stosowany w monoterapii.
- przez maksymalnie 2 tygodnie
- NLPZ11-12:
- udowodniono skuteczność w ostrych i przewlekłych bólach pleców bez ubytków neurologicznych spowodowanych radikulopatią
- dawka początkowa możliwie jak najniższa
Przyprzy wyborze leku należy brać pod uwagę:- niepożądane działania leków na przewód pokarmowy (ryzyko krwawienia, zwłaszcza u pacjentów w starszym wieku). Najmniejsze ryzyko wystąpienia krwawienia dotyczy ibuprofenu i diklofenaku, w razie konieczności skojarzenie z IPP, np. omeprazol 20–40 mg na dobę
.
- niepożądane działania leków na przewód pokarmowy (ryzyko krwawienia, zwłaszcza u pacjentów w starszym wieku). Najmniejsze ryzyko wystąpienia krwawienia dotyczy ibuprofenu i diklofenaku, w razie konieczności skojarzenie z IPP, np. omeprazol 20–40 mg na dobę
- współistniejące choroby układu krążenia i czynniki ryzyka sercowo-naczyniowego (np. diklofenak zwiększa ryzyko zawału serca o 40%, a ibuprofen o 8%). Preferowane leki to naproksen, meloksykam
. - oddziaływanie na inne układy i narządy (układ oddechowy, krwiotwórczy, czynność wątroby i nerek)
- udowodniono skuteczność w ostrych i przewlekłych bólach pleców bez ubytków neurologicznych spowodowanych radikulopatią
Metamizolmetamizol może być stosowany tylko jako lek zastępczy, na przykład w przypadku przeciwwskazań do stosowania NLPZ (zwiekszonezwiększone ryzyko agranulocytozy, wstrząsu i reakcji anafilaktycznej).
- paracetamol 500–1000 mg 2–4
- Trójpierścieniowe leki przeciwdepresyjne
Mogmogą być stosowane jako dodatek („add on”) do innych leków przeciwbólowych, szczególnie u pacjentów z depresją.Majmają działanie przeciwbólowe i mogą być stosowane również w radikulopatiach lędźwiowych w okresie przechodzenia ostrego bólu w przewlekły, podobnie jak w innych zespołach bólowych i neuralgiach.- przykłady substancji czynnych
- trójpierścieniowe leki przeciwdepresyjne dopuszczone do leczenia bólu: amitryptylina, klomipramina
- duloksetyna (poza zarejestrowanymi wskazaniami,
„off label”, zarejestrowana tylko w polineuropatii cukrzycowej) Wiwięcej informacji na temat profilu działań niepożądanych i interakcji leków przeciwdepresyjnych można znaleźć w artykule Depresja.
- Leki przeciwdrgawkowe: pregabalina i gabapentyna:
Ssą stosowane jako leki stabilizujące błonę komórkową neuronów w bólu neuropatycznym, szczególnie w okresie przechodzenia ostrego bólu w przewlekły oraz w bólu napadowym, gdy inne środki nie były wystarczająco skuteczne.
- Opioidy:
- brak wystarczających danych dotyczących stosowania w ostrym bólu pleców
Ryzykoryzyko uzależnienia: stosować tylko przez krótki czas!- w ostrym bólu przez maksymalnie 2–3 tygodnie i tylko w przypadku braku odpowiedzi na inne leki przeciwbólowe
- w bólu przewlekłym ewentualnie dłużej, ze stałą kontrolą skuteczności
Brakbrak odpowiedzi w ciągu 6 tygodni jest sygnałem do zaprzestania ich stosowania.Nalenależy przestrzegać przeciwwskazań, np. choroby psychiczne, w tym ryzyko uzależnienia.- stałe godziny przyjmowania, w zależności od czasu działania danego leku
- słabe opioidy
- tramadol, kodeina, dihydrokodeina
- udowodniona skuteczność w leczeniu przewlekłego bólu pleców
- silne opioidy
Nalenależy unikać ze względu na ryzyko uzależnienia i zaparcia, występujących jako objawy niepożądane (patrz artykuł
- Glikokortykosteroidy:
Mogmogą być stosowane tylko w krótkotrwałej terapii w zaostrzeniach choroby, w możliwie najniższych dawkach.Wykazujwykazują najsilniejsze działanie przeciwzapalne.14-15
Prednizolonprednizolon w dawce 20–60 mg na dobę (jednorazowo lub przez 5 dni) może poprawić funkcjonowanie.Wydajwydają się zmniejszać dolegliwości bólowe i deficyty funkcjonalne, szczególnie w przypadku dootworowych przepuklin krążka międzykręgowego. Wciąż jednak nie dostarczono solidnych dowodów na ich skuteczność.
Nalenależy rozważyć tylko wtedy, gdy inne metody leczenia farmakologicznego i niefarmakologicznego są niewystarczające oraz po rozważeniu szerokiego spektrum potencjalnych działań niepożądanych i przeciwwskazań.
Iniekcje glikokortykosteroidów
- Zewnątrzoponowe blokady przykręgowe (transforaminal epidural steroid injection
- w warunkach jałowych
Podpod kontrolą radiologiczną, należy przestrzegać skumulowanej dawki promieniowania.- konieczne doświadczenie i fachowa wiedza lekarza wykonującego zabieg
- w niektórych przypadkach opornej na leczenie rwy kulszowej, utrzymującej się ponad 3 miesiące
- dotychczas brak wiarygodnych dowodów na skuteczność
Wydajewydaje się, że leczenie to zapewnia, jeśli już, tylko krótkotrwałą ulgę, na okres krótszy niż 3 miesiące.Nienie udało się dotychczas udowodnić korzystnego wpływu na liczbę wykonywanych interwencji chirurgicznych.
Skuteczność lecznicza
- Nie udowodniono terapeutycznego działania leków.
Leczenie operacyjne
- Samoistne uzdrowienie:
Poniewaponieważ często dochodzi do samoistnego uzdrowienia, zazwyczaj początkowo czeka się od 6 do 12 tygodni, nawet jeśli objawy są bardzo nasilone.Porporównanie leczenia operacyjnego przeprowadzonego na wczesnym etapie (mikrodiscektomia) z leczeniem zachowawczym wykazało, że chorzy leczeni zachowawczo wykazywali szybszą poprawę w ciągu pierwszych 4 tygodni i wolniejszą w ciągu kolejnych 8 tygodni, niż pacjenci poddani operacji. Po roku nie zauważano już żadnej różnicy między obiema grupami.16
- Operacja w trybie pilnym (wskazania bezwzględne):
- w przypadku wystąpienia
- porażenie pęcherza moczowego i odbytnicy
- postępujące, poważne deficyty ruchowe o ostrym początku i istotnym znaczeniu funkcjonalnym.
- w przypadku wystąpienia
- Wskazanie względne:
Bból korzeniowy spowodowany potwierdzonym w badaniach obrazowych uciskiem korzenia nerwu rdzeniowego, który utrzymuje się dłużej niż 6–12 tygodni i nie reaguje na intensywne leczenie zachowawcze.17
- Cel operacji:
- odbarczenie korzenia nerwowego poprzez usunięcie wypadniętej tkanki krążka.
- Metody (rosnąco w zależności od stopnia utraty tkanki i czasu rekonwalescencji):
- przezskórna discektomia lędźwiowa (nukleotomia)
- usunięcie sekwestru techniką mikrochirurgiczną (sekwestrektomia) i/lub discektomia
- laminektomia.
- Ocena porównawcza metod:
Wykazanowykazano, że discektomia ma korzystny efekt u pacjentów, których stan nie uległ poprawie po leczeniu zachowawczym.18Postpostępowanie mikrochirurgiczne jest dziś standardem. Wydaje się, że daje lepsze wyniki i ma mniej powikłań, niż metoda konwencjonalna.Wskazaniawskazania do przezskórnej chemonukleolizy lub przezskórnej nukleotomii mechanicznej nie zostały dotychczas ostatecznie ustalone.
- Powikłania:
Wystwystępują wokoło3% zabiegów techniką mikrochirurgiczną.Ciciężkie powikłania są bardzo rzadkie.
- Wybór pacjentów:
Dladla wyniku leczenia chirurgicznego ważniejsze jest prawidłowe wskazanie niż sama metoda chirurgiczna lub ilość poddanych zabiegowi korzeni nerwowych.2
- Decyzja o zabiegu w odniesieniu do okresu choroby:
- Zabiegi w trybie ambulatoryjnym:
Dzidzięki zastosowaniu oszczędzających technik chirurgicznych i krótkotrwałych znieczuleń miejscowych obarczonych minimalnymi działaniami niepożądanymi, a także możliwości szybkiego przyjmowania posiłków po zabiegu, stosowania multimodalnej terapii bólu i konsekwentnego wczesnego uruchamiania pacjenta, dyskopatie lędźwiowe można również leczyć operacyjnie w ramach chirurgii jednego dnia.20Istniejistnieją dowody, że pacjenci operowani w trybie ambulatoryjnym szybciej wracają do pracy.Ddługoterminowe wyniki są takie same jak w przypadku pacjentów, którzy byli leczeni w trybie stacjonarnym.21
- Rehabilitacja pooperacyjna21:
Nienie jest wymagane ograniczenie aktywności fizycznej.22Intensywneintensywne programy treningowe od około 4–6 tygodnia po operacji korzystnie wpływają na sprawność funkcjonalną pacjenta i sprzyjają szybkiemu powrotowi do pracy.:
Zespół stożka rdzeniowego i ogona końskiego5-6
- Chirurgiczne odbarczenie korzeni nerwowych pozwala przywrócić zaburzoną funkcję pęcherza u
około50% pacjentów. - Dyskusyjne jest, czy operacja w przypadku zespołu stożka rdzeniowego i ogona końskiego powinna być wykonana w ciągu 24 godzin, czy też wystarczające jest okno czasowe 48 godzin.
Inne metody leczenia
- Nie ma prawie żadnych miarodajnych badań dotyczących leczenia pacjentów z radikulopatią po wypadnięciu krążka międzykręgowego.
- Fizjoterapia:
- ćwiczenia czynne (kinezyterapia):
- pomocne w korygowaniu nieprawidłowej postawy i napięcia mięśniowego u pacjentów z ograniczoną mobilnością z powodu bólu
- brak wyraźnego wpływu na ból i sprawność funkcjonalną u pacjentów z ostrym bólem
- poprawiają sprawność funkcjonalną u pacjentów z podostrym i przewlekłym bólem pleców
- wyciągi:
- terapia manualna:
Mobilizacjemobilizacje kręgosłupa są przeciwwskazane w ostrym zespole korzeniowym odcinka lędźwiowego.25
- ćwiczenia czynne (kinezyterapia):
- Edukacja, zachowania przyjazne dla kręgosłupa:
- odpowiednie przede wszystkim dla pacjentów z nawracającym i przewlekłym bólem pleców, a zwłaszcza w okresie przechodzenia ostrego bólu pleców promieniującego do kończyn dolnych w ból przewlekły
- odpowiednie przede wszystkim dla pacjentów z nawracającym i przewlekłym bólem pleców, a zwłaszcza w okresie przechodzenia ostrego bólu pleców promieniującego do kończyn dolnych w ból przewlekły
- Stosowania zimna i ciepła:
Nienie można wiarygodnie ocenić ich skuteczności ze względu na brak miarodajnych badań. Miejscowe stosowanie ciepła wydaje się być najbardziej korzystne dla pacjentów z ostrym bólem korzeniowym. Aktywne formy terapii są zazwyczaj preferowane, gdy tylko pacjent odzyska wystarczającą mobilność.
- Połączenie masażu tkanki łącznej i elektroterapii:
Istniejistnieją empiryczne dowody na skuteczność w zakresie normalizacji napięcia mięśniowego w ostrej fazie radikulopatii z wyraźnym zespołem objawów miejscowych obejmującym stwardnienie mięśni przykręgosłupowych.Jednakjednak gdy tylko chory zostanie dostatecznie uruchomiony, należy preferować czynne formy terapii.
- Terapia behawioralna:
- ważny element terapii multimodalnej u pacjentów z przewlekłym bólem pleców.
Zapobieganie
- Uważa się, że sprawność fizyczna oraz dobrze rozwinięte mięśnie grzbietu i brzucha sprzyjają szybszej rekonwalescencji, ale prawdopodobnie nie zapobiegają przyszłym następstwom dyskopatii.
- Palenie tytoniu wiąże się ze zwiększonym ryzykiem wystąpienia dyskopatii i rwy kulszowej.
- Trening pleców i stosowanie zasad ergonomii dla kręgosłupa, takich jak odpowiednia pozycja ciała, częsta zmiana pozycji siedzącej i włączenie ruchu do codziennej aktywności, są szczególnie ważne w profilaktyce i leczeniu przewlekłego bólu pleców.
Przebieg, powikłania i rokowanie
Przebieg
- Najczęściej stopniowa poprawa aż do całkowitego ustąpienia objawów.
- Osoby, u których już wcześniej występowała dyskopatia, są w grupie podwyższonego ryzyka nawrotu bólów pleców, rwy kulszowej lub ponownej dyskopatii.
- Niektórzy pacjenci unikają ruchu, co może prowadzić do dalszego osłabienia mięśni i czynnościowych dolegliwości kręgosłupa.
Powikłania
- Trwałe uszkodzenie nerwów prowadzące do zaburzeń czynnościowych, jak porażenia, zaburzenia czucia, dysfunkcje pęcherza moczowego lub dysfunkcja seksualna.
Rokowanie
- Ze względu na często występujące samowyleczenie, rokowanie jest zwykle korzystne.12
- Leczenie operacyjne konieczne jest tylko w 10% przypadków.
- Według norweskiego badania kohortowego z 7-letnią obserwacją pozabiegową, operacyjne leczenie dyskopatii wydaje się dawać dobre wyniki zwłaszcza w okresie krótkoterminowym.
- Zgodnie z wynikami, około 90% pacjentów było zadowolonych z efektu operacji, a około 80% wróciło do pracy.
- U
około50% pacjentów utrzymywały się dolegliwości w postaci lumbago lub rwy kulszowej, ale były one mniej nasilone, niż przed operacją. - Długoterminowo
około10% pacjentów wymagało ponownej operacji.26
Czynniki prognostyczne
- Czynniki negatywnie wpływające na rokowanie po operacji:
- pesymistyczne nastawienie pacjenta do leczenia
- długotrwały ból pooperacyjny uniemożliwiający wznowienie aktywności fizycznej
- problemy psychospołeczne
- palenie tytoniu, otyłość
- U kobiet rokowanie jest nieco lepsze niż mężczyzn.
- Rokowanie po operacji jest najlepsze w przypadku, gdy wskazaniem do jej przeprowadzenia był typowy nerwoból korzeniowy i potwierdzony w badaniach obrazowych ucisk korzeni nerwów rdzeniowych.
- W przypadkach, gdy operacja nie jest bezwzględnie wskazana, odległy efekt leczenia zachowawczego i operacyjnego jest porównywalny.
- Im dłużej pacjenci przebywają na zwolnieniu lekarskim, tym mniej prawdopodobny jest ich powrót do pracy.26
Dalsze postępowanie
- W fazie ostrej należy regularnie kontrolować stan pacjenta.
- W przypadku pogorszenia (np. narastające objawy porażenia, dysfunkcja pęcherza moczowego lub niedoczulica okolicy odbytu), pacjenci powinni niezwłocznie zgłosić się do lekarza.
- Monitorowanie terapii przeciwbólowej za pomocą skali wzrokowo-analogowej (VAS) oraz zmiany obrazu klinicznego (pogorszenie lub poprawa).
Informacje dla pacjentów
O czymEdukacja należy poinformować pacjentów?pacjenta
- Choroba zwykle ustępuje samoistnie i ma dobre rokowanie przy leczeniu zachowawczym.
- Narastające objawy porażenia, zaburzenia czynności zwieraczy pęcherza moczowego/odbytnicy, drętwienie w okolicy odbytu lub narządów płciowych oraz dysfunkcje seksualne są sygnałami alarmowymi.
- Ważne jest, aby pacjenci zostali uruchomieni jak najszybciej po ostrej fazie bólu lub po zabiegu operacyjnym oraz rozpoczęli trening fizyczny o stopniowo rosnącej intensywności. Należy unikać unieruchomienia dłużej niż 4 dni.
InformacjeMateriały edukacyjne dla pacjentów
Ilustracje
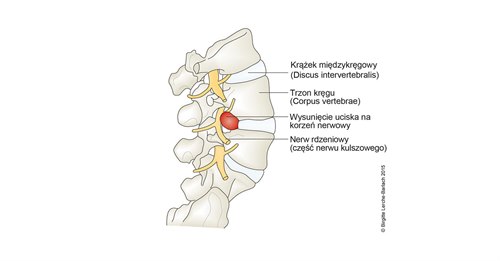

Wypadnięcie krążka międzykręgowego w odcinku lędźwiowym, widok z boku
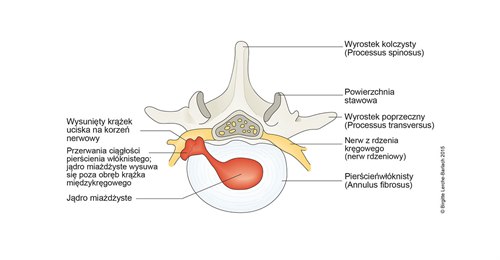

Wypadnięcie krążka międzykręgowego, przekrój poprzeczny krążka


Dermatomy


Test Lasègue'a
Źródła
Wytyczne
- Kassolik K, Rajkowska-Labon E, Tomasik T, et al. Rekomendacje Polskiego Towarzystwa Fizjoterapii, Polskiego Towarzystwa Medycyny Rodzinnej i Kolegium Lekarzy Rodzinnych w Polsce w zakresie fizjoterapii zespołów bólowych kręgosłupa w podstawowej opiece zdrowotnej. Fam Med Prim Care Rev 2017; 19(3): 323–
33434. DOI - WHO guideline for non-surgical management of chronic primary low back pain in adults in primary and community care settings. World Health Organization, Geneva 2023. who.int
- Oliveira CB, Maher CG, Pinto RZ, et al. Clinical practice guidelines for the management of non-specific low back pain in primary care: an updated overview. Eur Spine J. 2018 Nov;27(11): 2791-
2803803. PubMed - Corp N, Mansell G, Stynes S, et al. Evidence-based treatment recommendations for neck and low back pain across Europe: A systematic review of guidelines. Eur J Pain. 2021 Feb;25(2): 275-
29595. PubMed
Piśmiennictwo
- Borenstein DG, O'Mara JW Jr, Boden SD, et al. The value of magnetic resonance imaging of the lumbar spine to predict low-back pain in asymptomatic subjects. J Bone Joint Surg Am 2001; 83-A (9): 1306-11. www.ncbi.nlm.nih.gov
- Waddell G (Hrsg.): The back pain revolution. Edinburgh, London, New York, Oxford, Philadephia, St Louis, Sydney, Toronto: Churchill Livingstone, 2004.
- Suri P, Hunter DJ, Jouve C, et al. Nonsurgical treatment of lumbar disk herniation: are outcomes different in older adults. J Am Geriatr Soc 2011; 59: 423-9. PubMed
- Vroomen PC, de Krom MC, Wilmink JK, et al. Diagnostic value of history and physical examination in patients suspected of lumbosacral nerve root compression. J Neurol Neurosurg Psychiatry 2002; 72: 630-4. www.ncbi.nlm.nih.gov
- Lavy C, James A, Wilson-MacDonald J, Fairbank J. Cauda equina syndrome. BMJ 2009; 338: b936. BMJ (DOI)
- Kennedy JG, Soffe KE, McGrath A, Stephens MM, Walsh MG, McManus F. Predictors of outcome in cauda equina syndrome. Eur Spine J 1999; 8: 317-22. PubMed
- Peul WC, van den Hout WB, Brand R et al. Prolonged conservative care versus early surgery in patients with sciatica caused by lumbar disc herniation: two year results of a randomised controlled trial . BMJ 2008; 336: 1355-8. PubMed
- Kehlet H, Dahl JB. Anaesthesia, surgery and challenges in postoperative recovery. Lancet 2003; 362: 1921-8. PubMed
- el Barzouhi A, Vleggeert-Lankamp CL, Lycklama a Nijeholt GJ, et al. Magnetic resonance imaging in follow-up assessment of sciatica. N Engl J Med 2013 Mar 14;368(11): 999-1007. doi: 10.1056/NEJMoa1209250. DOI
- Peul WC, van Houwelingen HC, van den Hout WB, et al, for the Leiden-The Hague Spine Intervention Prognostic Study Group. Surgery versus prolonged conservative treatment for sciatica. N Engl J Med 2007; 356: 2245-56. New England Journal of Medicine
- Koes BW, Scholten RJ, Mens JM, Bouter LM. Efficacy of non-steroidal anti-inflammatory drugs for low back pain: a systematic review of randomised clinical trials. Ann Rheum Dis 1997; 56: 214-23. PubMed
- Weber H, Holme I, Almlie E. The natural course of acute sciatica with nerve root symptoms in a double-blind placebo-controlled trial evaluating the effect of piroxicam. Spine 1993; 18: 1433-8. www.ncbi.nlm.nih.gov
- Mathieson S, Maher CG, McLachlan AJ, et al. Trial of pregabalin for acute and chronic sciatica. N Engl J Med 2017; 376(12): 1111-1120. pmid: 28328324 PubMed
- Goldberg H, Firtch W, Tyburski M, et al. Oral steroids for acute radiculopathy due to a herniated lumbar disk. A randomized clinical trial. JAMA 2015; 313: 1915-23. doi: 10.1001/jama.2015.4468 DOI
- Chou R, Pinto RZ, Fu R, et al. Systemic corticosteroids for radicular and non-radicular low back pain. Cochrane Database Syst Rev. 2022 Oct 21; 10(10): CD012450 pubmed.ncbi.nlm.nih.gov
- Peul WC, van Houwelingen HC, van den Hout WB, Brand R, Eekhof JA, Tans JTJ, et al. Surgery versus prolonged conservative treatment for sciatica. N Engl J Med 2007; 356: 2245-56. New England Journal of Medicine
- Pearson A, Blood E, Frymoyer J, Herkowitz H, Abdu W, Woodward R, et al. SPORT intervertebral disc herniation: does back pain improve with surgery? In: Proceedings of 34th meeting of the International Society for the Study of the Lumbar Spine, Hong Kong, 10-14 June 2007:13. www.issls.org
- Gibson JNA, Waddell G. Surgical interventions for lumbar disc prolapse. Cochrane Database Syst Rev, issue 2, 2007. www.ncbi.nlm.nih.gov
- van den Hout WB, Peul WC, Koes BW et al. Prolonged conservative care versus early surgery in patients with sciatica from lumbar disc herniation: cost utility analysis alongside a randomised controlled trial. BMJ 2008; 336: 1351-4. British Medical Journal
- Singhal A, Bernstein M. Outpatient lumbar microdiscectomy: a prospective study in 122 patients. Can J Neurol Sci 2002: 29: 249-52. www.ncbi.nlm.nih.gov
- Oosterhuis T, Costa LO, Maher CG, et al. Rehabilitation after lumbar disc surgery. Cochrane Database Syst Rev. 2014 Mar 14; 3: CD003007. PMID: 24627325. PubMed
- Carragee EJ, Han MY, Yang B et al. Activity restrictions after posterior lumbar discectomy. a prospektive study of outcomes in 152 cases with no postoperative restrictions. Spine 1999; 24: 46-51. www.ncbi.nlm.nih.gov
- Kjellby-Wendt G, Styf J, Carlsson SG. Early active rehabilitation after surgery for lumbar disc herniation: a prospektive, randomized study of psychometric assessment in 50 patients. Acta Orthop Scand 2001; 72: 518-24. PubMed
- Wegner I, Widyahening IS, van Tulder MW, et al. Traction for low-back pain with or without sciatica. Cochrane Database Syst Rev 2013; 8: CD003010. doi: 23959683 www.ncbi.nlm.nih.gov
- Santilli V, Beghi E, Finucci S. Chiropractic manipulation in the treatment of acute back pain and sciatica with disc protrusion: a randomized double-blind clinical trial of active and simulated spinal manipulations. Spine J 2006; 6: 131-7. PubMed
- Graver V, Haaland AK, Loeb M, Magnæs B. 7-year follow-up after lumbar disc surgery. Results and predictors of outcome. Br J Neurosurg 1999; 13: 178-84. pmid: 10616588 PubMed
AutorzyOpracowanie
- Grzegorz Margas
, Dr n. med., specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie(recenzent) - Adam Windak
, Prof. dr hab. n. med., specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie(redaktor) - Thomas M. Heim
,Dr n. med., dziennikarz naukowy, Fryburg(recenzent/redaktor)