Informacje ogólne
Definicja
- Uszkodzenie błony śluzowej żołądka (wrzód żołądka) lub dwunastnicy (wrzód dwunastnicy)
- sięga aż do błony podśluzowej
- o średnicy >5 mm1
Epidemiologia
- Chorobowość
- częstość występowania w ciągu całego życia ok. 5–10 %2
- Zapadalność
- roczna zapadalność: ok. 0,1–0,2 %3
- tendencja spadkowa w ciągu ostatnich 20 lat
- Wiek i lokalizacja
- Częstość występowania choroby wrzodowej (oraz zakażenia H. pylori) wzrasta wraz z wiekiem.
- Płeć
- stosunek występowania u kobiet i mężczyzn ok. 1:1
Etiologia i patogeneza
- Tak zwane wrzody trawienne wynikają z zaburzenia równowagi między:
4- czynnikami szkodliwymi, takimi jak:
- kwas solny (kwas żołądkowy)
- pepsyna
- zakażenie H. pylori
- niesteroidowe leki przeciwzapalne (NLPZ)/ASA
- refluks żółciowy
- mechanizmami obronnymi, takimi jak:
- śluz
- prostaglandyny
- wodorowęglany
- dobre ukrwienie błony śluzowej
- czynnikami szkodliwymi, takimi jak:
- Do najważniejszych czynników etiologicznych należą:
- zakażenie H. pylori
- przyjmowanie leków z grupy NLPZ i/lub ASA
- Rzadszymi przyczynami są:5
- choroby zapalne
- eozynofilowe zapalenie żołądka i jelit
- choroba Leśniowskiego-Crohna
- choroba Behçeta
- sarkoidoza
- zapalenia naczyń (vasculitis)
- idiopatyczne
- zakażenia
- niedokrwienie lub martwica
- najnowsze interwencje, takie jak przezcewnikowa
embolizacjachemoembolizacja tętnicytnicza (TACE), przezskórna radioterapia lub radioembolizacja (SIRT), embolizacja (żołądka lub dwunastnicy) - nadużywanie "cracku" i kokainy,
nadużywanieamfetaminy
- najnowsze interwencje, takie jak przezcewnikowa
- polekowe lub związane z lekami
- SSRI (selective serotonin reuptake inhibitor, selektywne inhibitory wychwytu zwrotnego serotoniny)
- bifosfoniany
, - potas
- sirolimus, mykofenolan
- chemioterapia (np. 5-FU lub MTX)
- spironolakton
- guzy neuroendokrynne lub indukowane mediatorami
Guzy gastrynoweGastrinoma, w tym w zespole MEN-1 (multiple endocrine neoplasia, mnoga gruczolakowatość wewnątrzwydzielnicza)- mastocytoza układowa
- bazofilia w chorobach mieloproliferacyjnych
- niedrożność
- zwężenie dwunastnicy, np. przy trzustce pierścieniowatej
- pooperacyjnie
- resekcja żołądka
- pomost omijający żołądek ("gastric bypass")
- ciężkie choroby („wrzody stresowe”)
- np. ARDS, wstrzą
sies, sepsa, uraz wielonarządowy, rozległe oparzenia - niewydolność wątroby/niewydolność nerek
- długotrwała wentylacja mechaniczna
- np. ARDS, wstrzą
- naciek nowotworowy
- np. w raku trzustki
Czynniki predysponujące
- Czynnikami predysponującymi są:6
- zaawansowany wiek (>60 lat)
- leki: NLPZ, ASA
- palenie tytoniu
- stan po przebyciu chorobie wrzodowej
- dodatni wywiad rodzinny w kierunku choroby wrzodowej
- niski status
społecznosocjo-ekonomiczny - stres
psychospołeczny, depresja - ciężka choroba podstawowa, operacje,
intensywneintensywnaleczenie medycznefarmakoterapia
ICD-10
- K25 Wrzód żołądka
- K25.0 Wrzód żołądka: ostry z krwotokiem
- K25.1 Wrzód żołądka: ostry z perforacją
- K25.2 Wrzód żołądka: ostry z krwotokiem i perforacją
- K25.3 Wrzód żołądka: ostry bez krwotoku ani perforacji
- K25.4 Wrzód żołądka: przewlekły lub nieokreślony z krwotokiem
- K25.5 Wrzód żołądka: przewlekły lub nieokreślony z perforacją
- K25.6 Wrzód żołądka: przewlekły lub nieokreślony z krwotokiem i perforacją
- K25.7 Wrzód żołądka: przewlekły bez krwotoku ani perforacji
- K25.9 Wrzód żołądka: nieokreślony co do przebiegu, bez krwotoku ani perforacji
- K26 Wrzód dwunastnicy
- K26.0 Wrzód dwunastnicy: ostry z krwotokiem
- K26.1 Wrzód dwunastnicy: ostry z perforacją
- K26.2 Wrzód dwunastnicy: ostry z krwotokiem i perforacją
- K26.3 Wrzód dwunastnicy: ostry bez krwotoku ani perforacji
- K26.4 Wrzód dwunastnicy: przewlekły lub nieokreślony z krwotokiem
- K26.5 Wrzód dwunastnicy: przewlekły lub nieokreślony z perforacją
- K26.6 Wrzód dwunastnicy: przewlekły lub nieokreślony z krwotokiem i perforacją
- K26.7 Wrzód dwunastnicy: przewlekły bez krwotoku ani perforacji
- K26.9 Wrzód dwunastnicy: nieokreślony co do przebiegu, bez krwotoku ani perforacji
- K27 Wrzód trawienny o nieokreślonej lokalizacji
- K27.0 Wrzód trawienny o nieokreślonej lokalizacji: ostry z krwotokiem
- K27.1 Wrzód trawienny o nieokreślonej lokalizacji: ostry z perforacją
- K27.2 Wrzód trawienny o nieokreślonej lokalizacji: ostry z krwotokiem i perforacją
- K27.3 Wrzód trawienny o nieokreślonej lokalizacji: ostry bez krwotoku ani perforacji
- K27.4 Wrzód trawienny o nieokreślonej lokalizacji: przewlekły lub nieokreślony z krwotokiem
- K27.5 Wrzód trawienny o nieokreślonej lokalizacji: przewlekły lub nieokreślony z perforacją
- K27.6 Wrzód trawienny o nieokreślonej lokalizacji: przewlekły lub nieokreślony z krwotokiem i perforacją
- K27.7 Wrzód trawienny o nieokreślonej lokalizacji: przewlekły bez krwotoku ani perforacji
- K27.9 Wrzód trawienny o nieokreślonej lokalizacji: nieokreślony co do przebiegu, bez krwotoku ani perforacji
Diagnostyka
Kryteria diagnostyczne
- Chorobę wrzodową rozpoznaje się na podstawie
endoskopiibadania endoskopowego.- Wiarygodne odróżnienie choroby wrzodowej od czynnościowej dyspepsji na podstawie obrazu klinicznego nie jest możliwe.
Diagnostyka różnicowa
- Dyspepsja czynnościowa
- Choroba refluksowa żołądkowo-przełykowa
- Zapalenie żołądka
- Rak żołądka
- Kamica żółciowa
- Choroba trzustki
- Zapalenie osierdzia (pericarditis)
- PZW, OZW
Wywiad lekarski
- Niska czułość i swoistość objawów
- Możliwe objawy
- bóle
nadbrzuszaw nadbrzuszu - uczucie pełności
- wzdę
ciacie - nudności
- bóle
- Zależność dolegliwości od posiłków
- ból na czczo, poprawa po posiłku (wrzód dwunastnicy)
- dolegliwości krótko po posiłku (wrzód żołądka)
- Dolegliwości nocne
- 50–80% przypadków wrzodu dwunastnicy
- 30–40% przypadków wrzodu żołądka
- Smoliste stolce w przypadku obfitego krwawienia
- Utrata masy ciała (nowotwór złośliwy)
- Czynniki ryzyka
- leki: NLPZ,
ASSASA - palenie tytoniu
- występowanie choroby wrzodowej w rodzinie
- choroby układowe
- leki: NLPZ,
Badanie przedmiotowe
- Często nie ma swoistych objawów.
- Tkliwość przy palpacji nadbrzusza
- Bladość z powodu pokrwotocznej niedokrwistości
- Obrona mięśniowa przy perforacji
Badania uzupełniające w praktyce lekarza rodzinnego
Ogólna diagnostyka laboratoryjna
- Morfologia (niedokrwistość?)
- Ewentualnie oznaczenie żelaza
- Ewentualnie badanie na obecność krwi utajonej w kale
Nieinwazyjne testy na H. pylori
- Szczegóły dotyczące diagnostyki przedstawiono w Artykule Zakażenie Helicobacter pylori.
- Nieinwazyjne testy na obecność H. pylori mogą być stosowane w ramach diagnostyki prowadzonej przez lekarza rodzinnego; procedury inwazyjne wymagają wykonania gastroskopii.
- W celu uzyskania wiarygodnej diagnostyki H. pylori należy zachować następujące odstępy czasowe (dotyczy to testów nieinwazyjnych i inwazyjnych):
- 2 tygodnie po zakończeniu leczenia inhibitorami pompy protonowej (IPP)
- 4 tygodnie po eradykacji lub innej antybiotykoterapii
- Patrz także Tabela Czułość i swoistość różnych metod wykrywania H. pylori.
Test oddechowy mocznikowy - złoty standard diagnostyki
- Doustne podanie mocznika znakowanego izotopami węgla (13C lub 14C)
- Szybki rozkład przez ureazę H. pylori na amoniak i znakowany izotopowo 13(14)CO2, którego zawartość mierzy się w wydychanym powietrzu.
- Czułość
8590%–95%, swoistość8590–9598%7
- Porównywalny z testem na obecność antygenów w kale, analiza Cochrane'a wykazała nieco większą dokładność testu oddechowego.
7
Test na obecność antygenówantygenu H.pylori w kale
- Wykrywanie antygenów
Helicobacter - ELISA: Czułość
8590%–95, immunochromatografia 70-80%, swoistość85–9590% - met. immunochromatograficzna: czułość 70-80%, swoistość 90%
Test serologiczny
- Wykrywanie w surowicy przeciwciał przeciwko H. pylori w klasie IgA i IgG
- Bez rozróżnienia aktywnego od przebytego zakażenia
- Mało przydatny w codziennej praktyce klinicznej, zastosowanie głównie w badaniach epidemiologicznych
- czułość 85-95%, swoistość 85-95%
Badanie PCR
- amplifikacja odcinka bakteryjnego DNA kodującego VacA i CacA – materiał pozyskiwany ze stolca lub śliny
- czułość 50-60%, swoistość 100%
- bardzo rzadko wykonywane ze względu na wysoki koszt
Diagnostyka specjalistyczna
Ezofagogastroduodenoskopia (EGD) - badanie endoskopowe przełyku, żołądka i dwunastnicy
- Złoty standard diagnostyki6
- szeroko dostępna
- równie bezpieczna u osób starszych, jak i młodszych
- umożliwia wykonanie biopsji (diagnostyka H. pylori i nowotworów złośliwych)
- Owrzodzenia wyglądające na łagodne w endoskopii są złośliwe w 0,8-4,3% przypadków.
Badania inwazyjne w kierunku H. pylori
- Gastroskopia umożliwia wykonanie inwazyjnych testów na obecność H. pylori.
- W przypadku wrzodu trawiennego żołądka lub dwunastnicy należy wykonać test na obecność H. pylori.
- Wszystkie metody inwazyjne opierają się na badaniu bioptatów tkanek.
- Więcej informacji można znaleźć w Artykule Helicobacter pylori.
Szybki test ureazowy
- Szybki, prosty i niedrogi, test przyłóżkowy
- Czułość
90%–95%, swoistość90–95%
PCR
DiagnostykaOcenamolekularno-genetyczna metodą reakcji łańcuchowej polimerazy (PCR)Czułość 90%–95%, swoistość 90–95%
Histologiahistologiczna
- Poza wykryciem H. pylori badanie histologiczne tkanki może potwierdzić przewlekłe zapalenie żołądka i wyjaśnić, czy wrzód jest łagodny.
- Czułość
80%–9850%, swoistość90–98100%
PosiewHodowla bakteryjna
- W praktyce ma znaczenie tylko do oznaczania
opornolekooporności - Czułość
70-9050%, swoistość 100%
Badania laboratoryjne
- Gastryna przy podejrzeniu zespołu Zollingera-Ellisona (liczne lub oporne wrzody, biegunka, wywiad rodzinny w kierunku mnogiej neoplazji endokrynnej (MEN
I-1)6
TKTomografia komputerowa/RM Rezonans magnetyczny
WPrzy podejrzeniu choroby nowotworowej
Leczenie
Cele terapii
- Wygojenie
się wrzoduowrzodzenia - Eradykacja zakażenia H. pylori: znaczny spadek zachorowalności i śmiertelności w chorobie wrzodowej żołądka i dwunastnicy w wyniku eradykacji, a także niższe ryzyko raka żołądka
- Złagodzenie objawów
Ogólne informacje o terapii
- Opcje leczenia:
- środki ogólne
- farmakoterapia
- w indywidualnych przypadkach interwencyjne/chirurgiczne leczenie powikłań
Środki ogólne
- W miarę możliwości unikać leczenia NLPZ lub zredukować dawkę.
- Rzucenie palenia
- Nie ma specjalnej diety, decydująca jest indywidualna tolerancja pokarmów.
- Uwzględnienie aspektów psychosomatycznych, w razie potrzeby interwencja
- stres, obciążenie psychospołeczne
- zaburzenia lękowe, depresja.
Choroba wrzodowa z dodatnim oznaczeniem H. pylori
- Szczegóły dotyczące terapii eradykacyjnej przedstawiono również w Artykule Helicobacter pylori.
Ogólne informacje o eradykacji
- Wykrycie H. pylori we wrzodzie żołądka lub dwunastnicy jest bezwzględnym wskazaniem do terapii.
- Do niedawna światowym standardem była terapia trójlekowa oparta na klarytromycynie; ale skuteczność jest ograniczona z powodu oporności.
- Czynniki ryzyka pierwotnej oporności na klarytromycynę
- pochodzenie z Europy Południowej lub Europy Wschodniej
- wcześniejsze leczenie antybiotykami makrolidowymi
- Często nie można jednoznacznie określić, czy pacjent przyjmował makrolidy, więc jako pośrednią wskazówkę w tym zakresie można pragmatycznie przyjąć częste przyjmowanie antybiotyków.
- Duże znaczenie ma status oporności przed leczeniem; wybór schematu terapii powinien uwzględniać prawdopodobieństwo wystąpienia ewentualnej antybiotykooporności.
- Brak jest jednak wystarczających danych na temat lokalnego statusu oporności, dlatego terapia trójlekowa oparta na klarytromycynie nie jest już zalecana jako terapia pierwszego rzutu.
Algorytm terapeutyczny8
Terapia pierwszego rzutu
WskaźnikiZgodnie z wytycznymi z Maastricht VI/Florence Consensus Report (2022) w krajach o wysokiej (>15%) lub nieznanej oporności na klarytromycynę
wzrosły w Europie do >10%, więcjako terapię pierwszego rzutu preferuje się terapię czterolekową zawierająca bizmut przez co najmniej 10 dni.- Terapia czterolekowa z bizmutem (10-14 dni)
- Terapia czterolekowa bez bizmutu (14 dni)
BadanieNiepowodzenieopornościterapii schematem z pierwszego rzutuPoJeślinieskutecznejwpierwotnejIterapiirzucieczterolekowejzastosowanonaleterapie czterolekową bez bizmutu, to w leczeniu drugiego rzutu możynawykonazastosowaćbadaniemetodęopornościczterolekową z bizmutem.
Terapia drugiego rzutu
- Terapia
drugiegoczterolekowarzutuzpowinnalewofloksacynątrwać(14 dni, z uwzględnieniem badania oporności:standardowa terapia trójlekowa albo)
terapiaTerapiatrójlekowadwulekowazawierającawysokimifluorochinolony
TerapiaNiepowodzenie trzeciegoterapii schematem drugiego rzutu
- Po nieudanej terapii drugiego rzutu
kolejnezalecapróbysięleczeniabadaniepowinnymikrobiologicznebyćwycinkaprowadzonebłonytylkośluzowejprzezżołądkaspecjalistów.zawęi leczenie celowane na podstawie określonej lekowrażone opcji antybiotykoterapii po nieudanej terapii drugiego rzutu dostosowanej do statusu opornoliwości
Działania dodatkowe
- Na skuteczność eradykacji farmakologicznej pozytywnie wpływa:
- dokładne wyjaśnienie
- motywacja do przestrzegania zaleceń terapii
- przyjmowanie leków przed posiłkami
- łagodzenie działań niepożądanych antybiotyków za pomocą probiotyków
89 - rzucenie palenia
Schematy terapii
WeStandardowewszystkich schematach terapii, następującedawki IPPmo(w czynnej chorobie wrzodowej zaleca się dłużnaszepodawaćstosowanie2 xlekwnazdobętej grupy: od 4 do 8-12 tygodni)- omeprazol
20 mg,20mg co 12h - pantoprazol
40 mg,40mg co 12h - esomeprazol
20 mg,40mg co 12h - lansoprazol
30 mg,30mg co 12h - rabeprazol
20 mg.20mg co 12h
- omeprazol
-
Terapia czterolekowa z bizmutem
przez(10-14 dni) (I rzut)IPPBizmut1–0–1Dicytrynian120mgtripotasucobizmutu 140 mg 3–3–3–3Tetracyklina 125 mg 3–3–3–3Metronidazol 125 mg 3–3–3–3
Standardowa terapia trójlekowa (francuska) przez 14 dni6hIPPdawki bizmutu podano w przeliczeniu na tlenek bizmutu; preparat Ulcamed zawiera w 1–0–tabletce 120mg tlenku bizmutu; w Polsce jest dostępny preparat złożony Pylera zawierający w 1Klarytromycyna500tabletce 140mg cytrynianu potasowo-bizmutowego co odpowiada 40mg tlenku bizmutu, 125mg metronidazolu i 125 mg1–0–1Amoksycylina 1000 mg 1–0–1
Standardowa terapia trójlekowa (włoskatetracykliny)przez 14 dniIPP 1–0–1Klarytromycyna 250–500 mg 1–0–1Metronidazol 400–500 mg-1–0–1
Trójlekowa terapia fluorochinolonami przez 10 dniIPP 1–0–1Lewofloksacyna 500 mg albo moksyfloksacyna 400 mg 1–0–0AmoksycylinaMetronidazol1000 mg500mg1–0–1co 6h lub 8h lub 250mg co 6h- Tetracyklina 500mg co 6h
- IPP w standardowych dawkach
- Terapia czterolekowa bez bizmutu (14 dni) (Irzut)
- Klarytromycyna 500mg co 12h
- Amoksycylina 1000mg co 12h
- Metronidazol 500mg co 12h
- IPP w standardowej dawce
- Terapia czterolekowa z lewofloksacyną (14 dni) (II rzut)
- Bizmut 120mg co 6h
- Lewofloksacyna 500mg co 24h lub 250mg co 12h
- Amoksycylina 1000mg co 12h
- IPP w standardowej dawce
-
Terapia dwulekowa wysokimi dawkami (14 dni) (II rzut)
- Amoksycylina 1000mg co 8h lub 750mg co 6h
- IPP w podwójnej dawce
Choroba wrzodowa z ujemnym oznaczeniem H. pylori
- Terapia NLPZ jest najczęstszą przyczyną choroby wrzodowej niewywołanej H. pylori i w miarę możliwości należy ją przerwać.
- Leczenie farmakologiczne IPP przez 4–8 tygodni6
- Po odstawieniu długoterminowej terapii IPP, może wystąpić efekt z odbicia ze zwiększonym wydzielaniem kwasu żołądkowego i dolegliwościami refluksowymi, stąd zaleca się stopniową redukcję.
910
Profilaktyczna osłona żołądka
- W niektórych terapiach lekowych lub konstelacjach klinicznych wskazane jest profilaktyczne stosowania leków
oso działonowychaniuna żołądekgastroprotekcyjnym. - We wskazaniu należy uwzględnić, czy istnieją czynniki ryzyka (inne niż H. pylori) wystąpienia choroby wrzodowej żołądka i dwunastnicy lub czynniki ryzyka krwawienia/powikłań wrzodowych.
Czynniki ryzyka wystąpienia wrzodów żołądka i dwunastnicy
- Wiek >60 lat
- Wywiad dotyczący występowania wrzodów w przeszłości
- leki: NLPZ, ASA
- Inne czynniki ryzyka: ciężkie choroby współistniejące, ciężki stres psychospołeczny, palenie tytoniu
Czynniki ryzyka krwawienia/powikłań wrzodowychchoroby wrzodowej
- Wiek >60 lat
- Choroba wrzodowa w wywiadzie
- leki: NLPZ, ASA, SSRI, inhibitory P2Y12 (tiklopidyna, klopidogrel, prasugrel), antykoagulanty (antagoniści witaminy K, NOAC, heparyny), glikokortykosteroidy stosowane ogólnoujstrojowo
- Inne czynniki ryzyka: ciężkie choroby współistniejące
Profilaktyka IPP w chorobie wrzodowej z ujemnym statusem H. pylori
- W przypadku rozpoczęcia terapii lekami z grupy NLPZ należy jednocześnie zastosować profilaktyczne leczenie IPP, jeśli istnieje inny czynnik ryzyka wystąpienia choroby wrzodowej żołądka i dwunastnicy oraz (lub) powikłań wrzodowych. Jeśli czynnikiem ryzyka jest tylko wiek (>60 lat) i nie ma innych czynników ryzyka, profilaktyka nie jest konieczna.
- Jeśli podczas długoterminowej terapii NLPZ wystąpi choroba wrzodowa żołądka i dwunastnicy oraz (lub) krwawienie z wrzodów górnego odcinka przewodu pokarmowego, należy odstawić NLPZ do czasu zagojenia się zmian, a następnie zastosować stałą profilaktykę IPP w przypadku wznowienia terapii.
- Po wystąpieniu powikłań wrzodowych należy zawsze zastosować stałą profilaktykę IPP, jeśli terapia NLPZ jest kontynuowana. Dotyczy to również sytuacji, gdy towarzyszące zakażenie H. pylori zostało skutecznie wyleczone.
- W przypadku stosowania ASA,
inhibitorainhibitorów P2Y12,DOACNOAC lub VKA w monoterapii, profilaktykę IPP należy stosować, jeśli występuje co najmniej jeden inny czynnik ryzyka wystąpienia wrzodu żołądka i (lub) powikłań wrzodowych. Jeśli czynnikiem ryzyka jest tylko wiek (>60 lat) i nie ma innych czynników ryzyka, profilaktyka nie jest konieczna. - Po wystąpieniu powikłań wrzodowych pod wpływem leczenia przeciwpłytkowego i (lub) przeciwkrzepliwego należy zastosować stałą profilaktykę IPP u pacjentów z ujemnym statusem H. pylori, a także po skutecznym leczeniu eradykacyjnym u pacjentów z uprzednio dodatnim statusem H. pylori, jeśli leczenie przeciwpłytkowe i (lub) przeciwkrzepliwe jest kontynuowane.
- W przypadku wystąpienia krwawienia z wrzodów żołądka i dwunastnicy podczas monoterapii inhibitorem P2Y12, oprócz stałej profilaktyki IPP można rozważyć zmianę na ASA, jeśli jest to uzasadnione z punktu widzenia układu sercowo-naczyniowego.
- Jeśli podczas monoterapii ASA, inhibitorem P2Y12,
DOACNOAC lub VKA wystąpi krwawienie z wrzodów górnego odcinka przewodu pokarmowego, należy zastosować stałą profilaktykę IPP, jeżeli terapia jest kontynuowana. W przypadku wystąpienia krwawienia z wrzodu żołądka i dwunastnicy podczas długoterminowej terapii ASA nie należy przechodzić na inhibitor P2Y12 w monoterapii. - W przypadku jednoczesnej terapii dwoma leki przeciwkrzepliwymi należy zastosować profilaktykę IPP.
- Jeśli podczas ogólnoustrojowego podawania glikokortykosteroidów wystąpi wrzód żołądka lub dwunastnicy oraz (lub) powikłania wrzodowe (np. krwawienie), należy w miarę możliwości — oprócz wykluczenia zakażenia H. pylori — dokonać zmiany na inny lek, w uzupełnieniu terapii IPP. Jeśli nie jest to możliwe, należy podawać jak najmniejszą dawkę steroidu i zastosować profilaktykę IPP.
- Profilaktykę IPP należy stosować w terapii SSRI, jeśli w wywiadzie występuje choroba wrzodowa i/lub powikłania wrzodowe lub w przypadku terapii skojarzonej z lekiem z grupy NLPZ,
koksybeminhibitorem COX-2, lub inhibitorem P2Y12. Profilaktykę IPP można stosować w terapii skojarzonej z lekiem przeciwkrzepliwym (DOACNOAC lub VKA).
Leczenie interwencyjne i chirurgiczne
Terapia interwencyjna
- Terapię interwencyjną stosuje się głównie w kontekście
krwotokukrwawienia, rzadziej w leczeniu zwężenia ujścia żołądka lub zwężenia dwunastnicy. - Około połowa krwawień z górnego odcinka przewodu pokarmowego jest spowodowana chorobą wrzodową.
- W większości przypadków krwawienie można zatrzymać endoskopowo.
1011
Operacja
- Wskazaniami do operacji są:
1011- krwawienie, którego nie można zatrzymać
interwencyjnieendoskopowo - perforacja przewodu pokarmowego
- nowotwór złośliwy
- zwężenie odźwiernika żołądka
- krwawienie, którego nie można zatrzymać
Przebieg, powikłania i rokowanie
Powikłania
- Krwawienie
- Choroba wrzodowa jest najczęstszą przyczyną krwawienia z górnego odcinka przewodu pokarmowego.
- Perforacja przewodu pokarmowego
- Zwężenie odźwiernika żołądka
- H. pylori zwiększa ryzyko raka żołądka i chłoniaka MALT.
- Patrz także Artykuł Powikłania wrzodów żołądka.
Przebieg i rokowanie
- Bardzo dobre rokowanie przy leczeniu ukierunkowanym na
przyczynyprzyczynę - Bez leczenia podstawowego zakażenia H. pylori nawroty występują w 60–90% przypadków.
Dalsze postępowanie
- Po terapii eradykacyjnej należy zawsze przeprowadzić kontrolę jej skuteczności (niezależnie od wskazania do eradykacji).
- Należy ją przeprowadzić najwcześniej 4 tygodnie po leczeniu eradykacyjnym lub 2 tygodnie po odstawieniu terapii IPP.
- Nieinwazyjną kontrolę skuteczności można wykonać za pomocą:
- testu oddechowego z mocznikiem znakowanym izotopem węgla13 lub
- testu z kału na obecność antygenów bakteryjnych
- W przypadku występowania wrzodu żołądka należy wykonać kontrolne badanie endoskopowe z biopsją po 4–8 tygodniach (jeśli gojenie jest niepełne, należy ponownie wykonać biopsję w celu wykluczenia złośliwości).
- Endoskopowe badanie kontrolne wrzodów dwunastnicy nie jest zalecane, ale można je rozważyć w indywidualnych przypadkach, jeżeli występują powikłania.
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
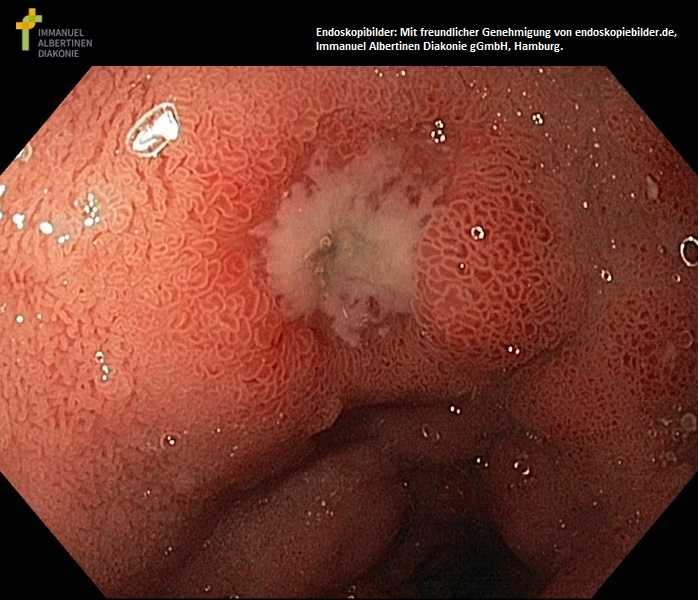
Wrzód dwunastnicy z obrzękiem błony śluzowej (dzięki uprzejmości endoskopiebilder.de, Immanuel Albertinen Diakonie gGmbH, Hamburg)
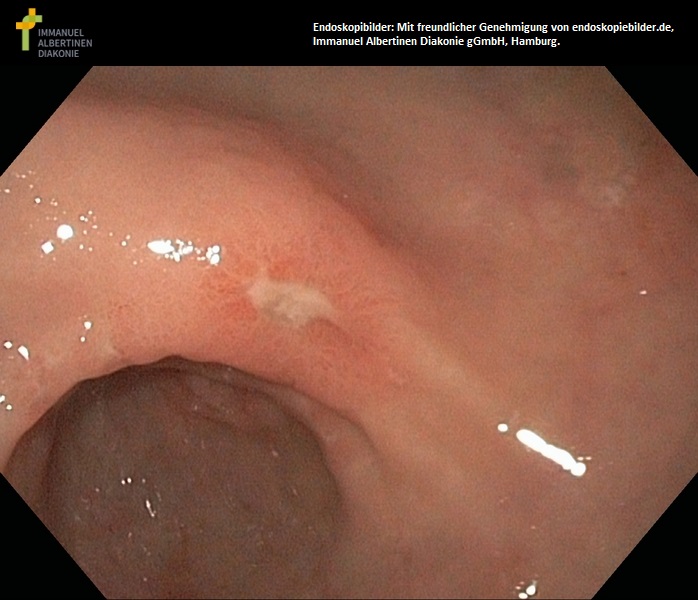
Wrzód w jamie odźwiernikowej/ antrum żołądka (dzięki uprzejmości endoskopiebilder.de, Immanuel Albertinen Diakonie gGmbH, Hamburg)
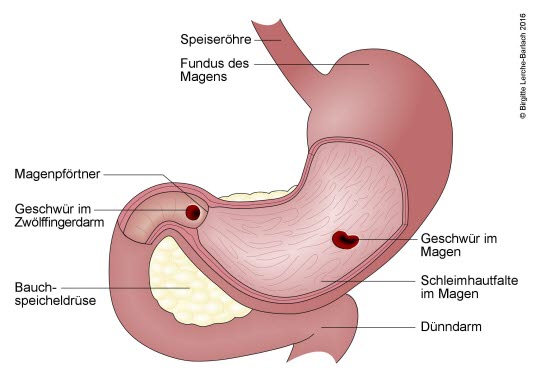
Wrzody żołądka i dwunastnicy
Źródła
Piśmiennictwo
- Malfertheiner P. Peptic ulcer disease. Lancet 2009; 374: 1449-1461. doi:10.1016/S0140-6736(09)60938-7 DOI
- Lanas A, Chan FKL. Peptic ulcer disease. Lancet 2017; 390: 613–624. www.ncbi.nlm.nih.gov
- Sung J, Kuipers E, El-Serag H. Systematic review: the global incidence and prevalence of peptic ulcer disease. Aliment Pharmacol Ther 2009; 29: 938-46. doi:10.1111/j.1365-2036.2009.03960.x DOI
- Fashner J, Gitu A. Diagnosis and Treatment of Peptic Ulcer Disease and H. pylori Infection. Am Fam Physician 2015; 91: 236-242. www.aafp.org
- Charpignon C, Lesgourgues B, Pariente A et al. Peptic ulcer disease: one in five is related to neither Helicobacter pylori nor aspirin/NSAID intake. Aliment Pharmacol Ther 2013; 38: 946–54. www.ncbi.nlm.nih.gov
- Peptic ulcer disease. BMJ Best Practice, last updated Dec 11, 2020, Zugriff 28.12.21. bestpractice.bmj.com
BestGonciarzLM,TakwoingiPruszkowskiYJ,SiddiqueKrzyżowskaS,KetZasadyal.diagnostykiNon‐invasiveidiagnosticleczeniatestszakażeniaforbakterią Helicobacter pyloriinfectionWytyczne dla POZ, Lekarz POZ 3/2017- Dzierżanowska-Fangrat, Katarzyna (red.).
CochranePrzewodnikDatabaseantybiotykoterapiiof2023,Systematicwyd.Reviews28.2018; 3Bielsko-Biała:CD012080Alfa-Medica Press, 2023.doi:10alfamedica.1002%2F14651858.CD012080.pub2Cochrane (DOI)pl - McFarland L, Huang Y, Wang L, et al. Systematic review and meta-analysis: Multi-strain probiotics as adjunct therapy for Helicobacter pylori eradication and prevention of adverse events. United European Gastroenterol J 2016; 4: 546-561. www.ncbi.nlm.nih.gov
- Kim J, Blackett J, Jodorkovsky D. Strategies for Effective Discontinuation of Proton Pump Inhibitors. Curr Gastroenterol Rep 2018; 20: 27. doi:10.1007/s11894-018-0632-y DOI
- Behrman SW. Management of complicated peptic ulcer disease. Arch Surg 2005; 140: 201-8. PubMed
- Best L, Takwoingi Y, Siddique S, et al. Non‐invasive diagnostic tests for Helicobacter pylori infection. Cochrane Database of Systematic Reviews 2018; 3: CD012080. doi:10.1002%2F14651858.CD012080.pub2 Cochrane (DOI)
- Gisbert JP, Pajares JM. Diagnosis of Helicobacter pylori infection by stool antigen determination: A systematic review. Am J Gastroenterol 2001; 96: 2829-38. PubMed
- Calvet X, Ramirez-Lázaro MJ, Montserrat A, et al. Comparative accuracy of 3 monoclonal stool tests for diagnosis of Helicobacter pylori infection among patients with dyspepsia. Clin Infect Dis 2010; 50: 323-8. PubMed
Autorzy
- Michael Handke, prof. dr hab. med., specjalista chorób wewnętrznych, kardiologii i intensywnej terapii, Freiburg Bryzgowijski
- Guido Schmiemann, dr n. med., lekarz ze specjalizacją z medycyny rodzinnej, Brema (recenzja)