informacje ogólne
Definicja
- Uszkodzenie rdzenia kręgowego prowadzi do dysfunkcji neurologicznych i może mieć różne przyczyny1.
- uszkodzenie w wyniku urazu (działanie bezpośrednie, np. w wyniku wypadku drogowego, upadku, aktu przemocy)
- uszkodzenia nieurazowe (np. pochodzenia naczyniowego, zapalnego, metabolicznego lub nowotworowego)
- Zespół paraplegiczny lub porażenie poprzeczne jest spowodowane uszkodzeniem wstępujących i zstępujących dróg nerwowych na określonym poziomie rdzenia kręgowego.
- oznaczenie poziomu paraplegii według ostatniego nienaruszonego segmentu rdzenia kręgowego
- utrata wszystkich funkcji poniżej uszkodzenia w przypadku całkowitego porażenia poprzecznego
- zachowane funkcje resztkowe w przypadku niekompletnego porażenia poprzecznego
- Możliwe jest również uszkodzenie stożka rdzeniowego i ogona końskiego.
- Typowe objawy to ból pleców, znieczulica siodłowa, deficyty ruchowe kończyn dolnych, impotencja oraz dysfunkcja pęcherza moczowego i odbytnicy.
- Rozróżnienie między ostrym i przewlekłym postępującym zespołem rdzenia kręgowego zależy od przebiegu w czasie.
- ostre uszkodzenie rdzenia kręgowego (wstrząs neurogenny) jako sytuacja krytyczna wymagająca szybkiego rozpoznania i intensywnego leczenia
- Uraz powyżej C4 może zagrażać życiu z powodu porażenia przepony.
- W przypadku przewlekłego zespołu rdzenia kręgowego bardzo istotne znaczenie ma zapobieganie powikłaniom i leczenie powikłań (np. choroba zakrzepowo-zatorowa).
- W zależności od stopnia i umiejscowienia uszkodzenie powoduje, deficyty neurologiczne poniżej poziomu uszkodzenia.
- dysfunkcje motoryczne: początkowo porażenie wiotkie, w przebiegu paraplegia lub porażenie czterokończynowe
- dysfunkcje czuciowe: poziom czuciowy rdzenia z zaburzeniami odczuwania dotyku i bólu
- zaburzenia autonomiczne: zaburzenie regulacji układu sercowo-naczyniowego, pęcherz neurogenny, zaburzenia czynności jelitowych i seksualnych
- Paraplegia niesie ze sobą rozległe, także psychospołeczne konsekwencje dla pacjenta.
- ograniczenie niezależności i jakości życia oraz zwiększona śmiertelność1
częstość występowania
- Urazowe uszkodzenia rdzenia kręgowego
- zapadalność 10–50 przypadków na milion mieszkańców
- Dane dotyczące chorobowości różnią się w zależności od regionu.
- W Kanadzie w 2010 roku oszacowano chorobowość na poziomie 1298 przypadków na milion mieszkańców.
- Częściej dotyczy mężczyzn (ok. 80 %).1
- Średni wiek w chwili urazu wynosi 40 lat.
- Uszkodzenie rdzenia w wyniku urazu w ok. 45% przypadków prowadzi do porażenia czterokończynowego.
- najczęstsze przyczyny uszkodzenia rdzenia kręgowego w wyniku urazu w USA2:
- wypadki drogowe (36%)
- urazy w wyniku postrzału (26%)
- upadki (22%)
- wypadki sportowe (7%)
- Nieurazowe uszkodzenia rdzenia kręgowego
- Dostępne dane statystyczne są niekompletne.
- częstość występowania mniej więcej porównywalna z paraplegią spowodowaną urazem
- szacunki w Kanadzie
- zapadalność 68 na milion mieszkańców
- chorobowość 1227 na milion mieszkańców
- szacunki w Kanadzie
- Osoby starsze są narażone bardziej na nieurazowe niż urazowe uszkodzenia rdzenia kręgowego.
- zapadalność wyższa u mężczyzn niż u kobiet
- najczęstsze nieurazowe, nieuwarunkowane uciskiem przyczyny3.
- stwardnienie rozsiane (43%)
- zaburzenia autoimmunologiczne (17%)
- niedokrwienie rdzenia kręgowego (14%)
- zapalenie rdzenia kręgowego w wyniku zakażenia (6%)
- mielopatia popromienna (4%)
Etiologia i patogeneza
Anatomia kręgosłupa1
-
Podział na cztery odcinki
 Budowa kręgosłupa
Budowa kręgosłupa- odcinek szyjny: 7 kręgów szyjnych (C1–C7)
- odcinek piersiowy: 12 kręgów piersiowych (Th1–Th12)
- odcinek lędźwiowy: 5 kręgów lędźwiowych (L1–L5)
- odcinek krzyżowy: kość krzyżowa i kość guziczna
- Budowa kręgosłupa w kierunku wzdłużnym
- trzykolumnowy podział kręgosłupa (wg Denisa)
- kolumna przednia (przednia część trzonów kręgowych, przednia część pierścieni włóknistych i więzadło podłużne przednie)
- kolumna środkowa o decydującym znaczeniu dla stabilności (tylna część trzonów kręgowych, tylna część pierścieni włóknistych i więzadło podłużne tylne)
- kolumna tylna (łuki kręgowe z wyrostkami kolczystymi, stawy kręgowe międzywyrostkowe, nasady łuków kręgów i więzadła nadkolcowe, międzykolcowe i żółte)
- Struktury te są otoczone licznymi więzadłami i mięśniami.
- Chronią one znajdujący się w środku rdzeń i korzenie nerwowe.
- trzykolumnowy podział kręgosłupa (wg Denisa)
- Krążki międzykręgowe
- Krążki międzykręgowe składają się z dwóch elementów:
- zewnętrznego pierścienia włóknistego (annulus fibrosus)
- wewnętrznego jądra miażdżystego (nucleus pulposus).
- Krążki międzykręgowe pochłaniają wstrząsy w osi, wytrzymują ucisk i zapewniają elastyczność kręgosłupa.
- w razie uszkodzenia zwiększone ryzyko przepukliny jądra miażdżystego (ryzyko radikulopatii)
- Krążki międzykręgowe składają się z dwóch elementów:
Anatomia rdzenia kręgowego1,4
- Rdzeń kręgowy zaczyna się od strony doogonowej od rdzenia przedłużonego i stanowi przedłużenie ośrodkowego układu nerwowego w kanale kręgowym.
- Segmenty rdzenia kręgowego i nerwy rdzeniowe
- odcinek szyjny
- 8 korzeni rdzeniowych (C1–C8)
- Nerwy rdzeniowe wychodzą ponad trzonem kręgu o tej samej nazwie.
- Korzeń nerwu C8 wychodzi między trzonami kręgów C7 i Th1.
- odcinek piersiowy
- 12 korzeni rdzeniowych (Th1–Th12)
- Nerwy rdzeniowe wychodzą nad trzonem kręgu o tej samej nazwie.
- odcinek lędźwiowy
- 5 korzeni rdzeniowych (L1–L5)
- Nerwy rdzeniowe wychodzą nad trzonem kręgu o tej samej nazwie.
- odcinek krzyżowy
- 5 korzeni rdzeniowych (S1–S5)
- wyjście przez kość krzyżową
- lub od 0 do 2 nerwów guzicznych
- odcinek szyjny
-
Istota biała otacza istotę szarą i zawiera włókna nerwowe (aksony) dróg wstępujących i zstępujących.
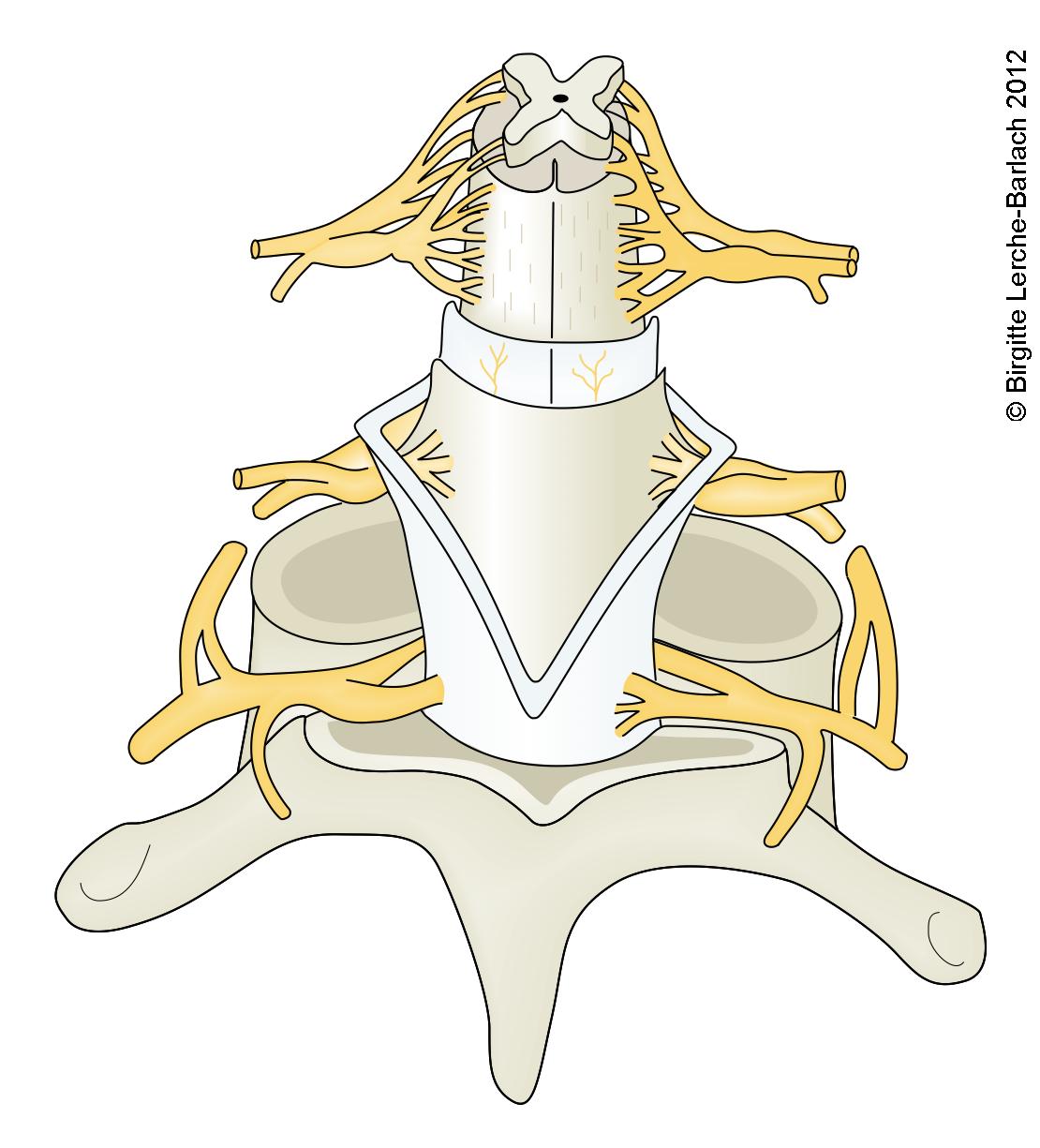 Rdzeń kręgowy z trzonem kręgowym, oponami i korzeniami nerwowymi
Rdzeń kręgowy z trzonem kręgowym, oponami i korzeniami nerwowymi- drogi czuciowe (wstępujące)
- sznur tylny: czucie dotyku, czucie głębokie
- sznur przedni: ból, ucisk, temperatura
- sznur boczny: czucie głębokie
- drogi ruchowe (zstępujące)
- drogi piramidowe: przede wszystkim mięśnie dalsze
- drogi pozapiramidowe: przede wszystkim mięśnie bliższe i mięśnie tułowia
- drogi czuciowe (wstępujące)
- Istota szara ma kształt motyla i zawiera neurony, w których odbywa się połączenie.
- róg przedni (cornu anterius): motoryka
- róg boczny (cornu lateralis): funkcje autonomiczne
- róg tylny (cornu posterius): czucie,
- Rdzeń kręgowy zwęża się w kierunku doogonowym i kończy się stożkiem rdzeniowym.
- koniec rdzenia kręgowego u dorosłych na poziomie L1–L2
- przedłużenie nerwów rdzeniowych w kanale kręgowym w postaci ogona końskiego
- Błony rdzenia kręgowego (opony mózgowo-rdzeniowe)
- Rdzeń kręgowy otaczają 3 opony rdzeniowe.
- przestrzeń zewnątrzoponowa między oponą twardą a okostną
- Dlatego krwotoki, nowotwory i zakażenia powodują deficyty neurologiczne często dopiero w późnych stadiach.
przyczyny
- Urazowe uszkodzenia rdzenia kręgowego
- uraz kręgosłupa w wyniku:
- upadku
- wypadku drogowego
- urazów podczas uprawiania sportu (np. podczas jazdy na nartach lub wspinaczki)
- możliwe urazy będące przyczyną lub współwystępujące, takie jak złamania trzonów kręgowych
- Wysokość trzonu kręgowego i segmentu rdzenia kręgowego nie zawsze są ze sobą zgodne (złamanie Th8 może np. spowodować paraplegię na wysokości Th12)1.
- uraz kręgosłupa w wyniku:
- Nieurazowe uszkodzenia rdzenia kręgowego
- Stenoza kanału kręgowego
- wypadnięcie krążka międzykręgowego
- choroba nowotworowa (głównie przerzuty)
- patologiczne złamania bez odpowiedniego urazu (np. w przypadku osteoporozy)
- stwardnienie rozsiane
- uszkodzenie niedokrwienne
- rzadsze niż niedokrwienie mózgu ze względu na mniejszą miażdżycę tętnic
- krwotok podpajęczynówkowy i malformacje naczyniowe
- zapalenie rdzenia kręgowego w wyniku zakażenia
- choroby autoimmunologiczne
- wady rozwojowe (np. rozszczep kręgosłupa)
Uszkodzenie rdzenia kręgowego
- Uszkodzenia rdzenia kręgowego w wyniku:
- bezpośredniego urazu
- na przykład bezpośredniego urazu, ucisku
- wtórnego uszkodzenia
- na przykład niedokrwienia, stanu zapalnego.
- bezpośredniego urazu
- Postaci:
- urazowe i nieurazowe
- ostre i przewlekle postępujące
- całkowite (utrata wszystkich funkcji) lub niecałkowite (funkcje resztkowe)
- Deficyty neurologiczne (ruchowe, czuciowe lub autonomiczne) mogą występować pojedynczo lub łączyć się ze sobą.
- Zaburzenia motoryczne w przypadku paraplegii
- mięśnie z unerwieniem rdzeniowym poniżej uszkodzenia
- Miotomy: wszystkie włókna mięśniowe, które są unerwione przez segmentalny korzeń nerwowy4.
- początkowo wiotki, później spastyczny niedowład lub porażenie
- niedowład: porażenie niecałkowite
- paraliż: całkowity paraliż
- niedowład poprzeczny lub porażenie poprzeczne
- obustronne porażenie kończyn dolnych
- niedowład czterokończynowy lub porażenie czterokończynowe (także: tetraplegia)
- porażenie wszystkich czterech kończyn
- w przypadku uszkodzenia na poziomie C4 lub wyżej: niedowład przepony z ryzykiem niewydolności oddechowej
- mięśnie z unerwieniem rdzeniowym poniżej uszkodzenia
- Zaburzenia czucia w przypadku paraplegii
- związana z dermatomem utrata czucia poniżej uszkodzenia
- dermatom: obszar skóry unerwiony przez segmentalny korzeń nerwowy4
- rdzeniowy poziom czucia
- oznaczenie według wysokości segmentu ostatniego nieuszkodzonego dermatomu
- ograniczone odczuwanie dotyku (hipestezja i anestezja)
- zmniejszone odczuwanie bólu (hipoalgezja i analgezja)
- związana z dermatomem utrata czucia poniżej uszkodzenia
- zaburzenia autonomiczne w przypadku paraplegii
- zaburzenia czynności pęcherza moczowego i odbytnicy
- w przypadku wstrząsu rdzenia kręgowego lub uszkodzenia stożka rdzeniowego/ogona końskiego na początku zatrzymanie moczu i neurogenna niedrożność jelita
- w przebiegu ew. nadreaktywność wypieracza (z nietrzymaniem moczu lub bez), zaparcia, paradoksalna biegunka, nietrzymanie stolca
- zaburzenia sudomotoryczne
- zmniejszona lub zwiększona produkcja potu, suchość skóry, hipo- lub hipertermia
- zaburzona regulacja układu sercowo-naczyniowego
- arytmie bradykardyjne, zaburzenie regulacji ciśnienia tętniczego, hipotonia ortostatyczna5
- zaburzenia funkcji seksualnych
- zaburzenia czynności pęcherza moczowego i odbytnicy
Zespoły rdzenia kręgowego
- Klasyfikacja zespołów klinicznych z typowymi wzorcami uszkodzeń i znaczeniem prognostycznym
- zespół przedni rdzenia
- urazowe uszkodzenie przednich 2/3 rdzenia kręgowego
- przede wszystkim deficyty motoryczne oraz upośledzenie czucia bólu i temperatury
- złe rokowanie
- zespół tętnicy rdzeniowej przedniej
- uszkodzenie naczyń przednich 2/3 rdzenia kręgowego
- przede wszystkim deficyty motoryczne oraz upośledzenie czucia bólu i temperatury
- rokowanie raczej niekorzystne
- zespół Browna-Séquarda
- porażenie połowicze rdzenia kręgowego
- niedowład po tej samej stronie
- utrata funkcji sznura tylnego (czucie dotyku, czucie głębokie)
- utrata czucia bólu i temperatury po przeciwnej stronie
- zazwyczaj dobra regeneracja funkcji stania i chodzenia
- porażenie połowicze rdzenia kręgowego
- zespół wewnątrzrdzeniowy
- uszkodzenia wewnętrznej części rdzenia kręgowego (głównie w odcinku szyjnym)
- deficyty głównie w obrębie kończyn górnych
- rokowanie również raczej korzystne
- zespół tylny rdzenia
- występuje bardzo rzadko
- przede wszystkim zaburzenia czynności sznura tylnego (ataksja rdzeniowa, hipestezja)
- zazwyczaj trwałe upośledzenie funkcji stania/chodzenia
- zespół przedni rdzenia
czynniki predysponujące
- wypadki drogowe
- Upadki z dużej wysokości
- Ryzykowna aktywność sportowa
- Choroby podstawowe (np. naczyniowe, zapalne lub złośliwe)
ICD-10
- S14 Uraz nerwów i rdzenia kręgowego w odcinku szyjnym kręgosłupa
- S14.0 Wstrząśnienie i obrzęk odcinka szyjnego rdzenia kręgowego
- S14.1 Inne i nieokreślone urazy odcinka szyjnego rdzenia kręgowego
- S14.2 Uraz korzeni nerwowych nerwów odcinka szyjnego kręgosłupa
- S24 Uraz nerwów i rdzenia kręgowego w odcinku piersiowym kręgosłupa
- S24.0 Wstrząśnienie i obrzęk odcinka piersiowego rdzenia kręgowego
- S24.1 Inne i nieokreślone urazy odcinka piersiowego rdzenia kręgowego
- S24.2 Uraz korzeni nerwowych nerwów odcinka piersiowego rdzenia kręgowego
- S34 Uraz nerwów i rdzenia kręgowego odcinka lędźwiowego kręgosłupa na poziomie brzucha, dolnej części grzbietu i miednicy
- S34.0 Wstrząśnienie i obrzęk odcinka lędźwiowego rdzenia kręgowego
- S34.1 Inny uraz odcinka lędźwiowego rdzenia kręgowego
- S34.2 Uraz korzeni nerwowych nerwów odcinka lędźwiowego i krzyżowego rdzenia kręgowego
- G82 Porażenie kończyn dolnych i czterokończynowe
- G82.0 Wiotkie porażenie kończyn dolnych
- G82.1 Spastyczne porażenie kończyn dolnych
- G82.2 Porażenie kończyn dolnych, nieokreślone
- G82.3 Wiotkie porażenie czterokończynowe
- G82.4 Spastyczne porażenie czterokończynowe
- G82.5 Porażenie czterokończynowe, nieokreślone
- T91 Następstwa urazów szyi i tułowia
- T91.1 Następstwa złamania kręgosłupa
- T91.3 Następstwa urazu rdzenia kręgowego
- T09 Inne urazy kręgosłupa i tułowia, poziom nieokreślony
- T09.3 Uraz rdzenia kręgowego, poziom nieokreślony
diagnostyka
Kryteria diagnostyczne
- Rozpoznanie opiera się na wywiadzie lekarskim, wynikach badań neurologicznych i wykryciu uszkodzenia w badaniach obrazowych.
- dokładne określenie poziomu porażenia kręgosłupa (ostatni nienaruszony segment rdzenia kręgowego)
- Natychmiastowa diagnostyka przy ostrym lub szybko postępującym zespole rdzenia kręgowego
- w tym obrazowanie (RM lub TK urazowe) i test PMR
- lub przeniesienie do ośrodka specjalistycznego
- w przypadku niektórych rozpoznań w ramach diagnostyki różnicowej lepsze szanse wyleczenia dzięki wczesnej interwencji
- W przypadku ostrego urazowego uszkodzenia rdzenia kręgowego postępowanie według protokołu Advanced Trauma Life Support
- Zobacz artykuł intensywna opieka medyczna nad ciężko rannymi osobami na miejscu wypadku.
- Wszystkie złamania kręgosłupa są uważane za niestabilne do czasu wyjaśnienia.
- W przypadku urazu należy zwrócić uwagę na wtórne obrażenia kręgosłupa (do 10%).
Diagnostyka
Wywiad lekarski
- Wywiad własny, zebrany od osób trzecich i wywiad rodzinny
- Przebieg czasowy (ostry lub przewlekły)
- Przyczyna (urazowa lub nieurazowa)
- Zaburzenia dziedziczne lub wrodzone
- Objawy psychologiczne (objawy konwersyjne)
- Wywiad lekarski dotyczący bólu
- bóle neurogenne, rzekomokorzeniowe, kauzalgiczne, fantomowe
- Powstałe wskutek urazu
- Przebieg zdarzenia
- odstęp czasu od urazu
- deficyty neurologiczne w przebiegu
- Przy zmianach nieurazowych
- badanie w drodze diagnostyki różnicowej
Przedmiotowe badanie neurologiczne
- Na podstawie standardowego badania i dokumentacji
- na przykład Międzynarodowe Standardy Neurologicznej Klasyfikacji Urazów Rdzenia Kręgowego (International Standards for the Neurological Classification of Spinal Cord Injury — ISNCSCI)
- zobacz wersja interaktywna na stronie www.emsci.org
- Funkcje motoryczne i odruchy
- uwzględnienie wstrząsu kręgosłupa (arefleksja i wiotkie napięcie mięśniowe)
- Funkcje czucia
- Funkcje autonomiczne
- Czynność oddechowa
- częstość oddechów, wdech i głębokość oddechów (paradoksalne ruchy oddechowe, oddech odwrócony, zwłaszcza przy ostrym porażeniu czterokończynowym)
- Funkcje układu sercowo-naczyniowego
- kontrola ciśnienia tętniczego i częstości akcji serca
- Czynność pęcherza i odbytnicy
- odruchy krzyżowe, napięcie zwieracza odbytu
- Sudomotoryka
- nadmierne lub zmniejszone pocenie się, sucha skóra, dermografizm
- temperatura ciała
- hipotermia albo hipertermia z upośledzoną kontrolą pocenia termoregulacyjnego
- Funkcja seksualna
- na przykład pourazowy priapizm przy ostrej całkowitej tetraplegii
- Ukrwienie kończyn
- urazowe rozwarstwienie naczyń krwionośnych, choroba okluzyjna tętnic, owrzodzenie podudzi
Badanie uzupełniające
- Badania obrazowe
- natywne badanie rentgenowskie kręgosłupa (zdjęcia przednio-tylne, boczne, skośne; zdjęcia czynnościowe w skręcie w przypadku podejrzenia niestabilności)
- RM (natywny ze środkiem kontrastowym) do wizualizacji rdzenia kręgowego
- szczególnie w przypadku podejrzenia stłuczenia, zawału, stanu zapalnego, krwotoku lub ropnia/ropniaka
- TK kręgosłupa
- przy podejrzeniu złamania, zwężenia kanału kręgowego fragmentacją kości, zwyrodnienia
- badaniach laboratoryjnych
- krew i płyn mózgowo-rdzeniowy
- szczególnie w przypadku podejrzenia stanów zapalnych, zakażeń, zaburzeń metabolicznych, komórek guza
- Badania neurofizjologiczne
- somatosensoryczne i magnetyczne potencjały wywołane (SSEP, MEP)
- w razie potrzeby diagnostyka różnicowa EMG i neurografia
- Badania neurologiczne
- mocz zalegający, uroflowmetria, w przebiegu urodynamika wideo, USG nerek, w razie potrzeby uretrocystoskopia
- Badania sercowo-naczyniowe
- EKG, 24-godzinne EKG, monitorowanie ciśnienia tętniczego
Inne swoiste badania
- Pourazowe uszkodzenie rdzenia kręgowego
- Ultrasonografia dopplerowska lub angiografia RM tętnic kręgowych w przypadku złamania kręgosłupa szyjnego (rozwarstwienie tętnicy kręgowej)
- USG/echo przezprzełykowe/TK klatki piersiowej i brzucha u pacjentów po urazach (niejasny brzuch)
- Ucisk rdzenia kręgowego
- mielografia z przeciwwskazaniami do RM
- wyszukiwanie guzów (USG jamy brzusznej, TK klatki piersiowej, scyntygrafia, FDG-PET)
- Mielopatie naczyniowe
- RM ważony dyfuzją
- RM/mielografia wrażliwa na żelazo i selektywna arteriografia kręgosłupa w przypadku krwotoku lub wady rozwojowej naczyń
- USG i TK jamy brzusznej w przypadku zawału rdzenia kręgowego (tętniak aorty/rozwarstwienie aorty)
- Zapalenie rdzenia kręgowego w wyniku zakażenia
- Zapalenie rdzenia kręgowego niewywołane przez patogeny
- badanie w drodze diagnostyki różnicowej
- stwardnienie rozsiane, ostre rozsiane zapalenie mózgu i rdzenia (ADEM), zapalenie nerwów wzrokowych i rdzenia kręgowego
- kolagenozy, zapalenia naczyń powodowane przez kompleksy immunologiczne
- paraneoplastyczne zapalenie rdzenia
- idiopatyczne paraplegiczne zapalenie rdzenia kręgowego
- badanie w drodze diagnostyki różnicowej
- Mielopatie metaboliczne
- kobalamina, kwas metylomalonowy, homocysteina (podejrzenie zwyrodnienia powrózkowego rdzenia kręgowego)
- miedź, koeruloplazmina, mikrocytarna, hipochromiczna niedokrwistość, leukopenia (niedobór miedzi)
Różicowanie
- Wtórne uszkodzenie rdzenia kręgowego
- Złamanie kręgosłupa
- wypadnięcie krążka międzykręgowego w odcinku lędźwiowym kręgosłupa
- wypadnięcie krążka międzykręgowego w odcinku szyjnym kręgosłupa
- Stenoza kanału kręgowego
- niedokrwienie rdzenia kręgowego, tętniak lub krwotok
- zakażenia lub ropnie kręgosłupa
- nowotwory kręgosłupa (np. przerzuty do kręgosłupa)
- zapalenie rdzenia kręgowego pochodzenia niezapalnego (np. stwardnienie rozsiane)
- mielopatie metaboliczne (np. zwyrodnienie powrózkowe rdzenia kręgowego)
- Obwodowe zaburzenia neurologiczne
- Zaburzenia przekaźnictwa nerwowo-mięśniowego
- Choroby mózgu
- Paraplegia psychogenna (rozpoznanie przez wykluczenie!)
Wskazania do skierowania
- W przypadku każdego przypadku podejrzenia urazu rdzenia kręgowego
- Intensywne monitorowanie i leczenie wszystkich ostrych objawów paraplegii6
- ryzyko wystąpienia zagrażających życiu powikłań (sercowo-naczyniowych, płucnych i żołądkowo-jelitowych)
- Należy zachować szczególną ostrożność podczas obchodzenia się z pacjentami (układanie, podnoszenie, transport)!
Leczenia
Cele terapii
- Zapewnienie funkcji życiowych przy wstrząsie kręgosłupa
- Zapobieganie progresji uszkodzenia rdzenia kręgowego
- Leczenie przyczyn odwracalnych
- Stabilizacja kręgosłupa po urazach
- zapobieganie powikłaniom
- rehabilitacja
- Uczestnictwo w życiu codziennym
Ogólne informacje o terpii
- Wczesne, intensywne leczenie zapobiegające dalszemu uszkodzeniu rdzenia kręgowego („czas to kręgosłup”)1
- Terapia i rehabilitacja bezpośrednio po urazie
- Leczenie przez zespół interdyscyplinarny
- lekarze, personel pielęgniarski, psychologowie, fizjoterapeuci i terapeuci zajęciowi, dietetycy oraz pracownicy socjalni
Leczenie ostre
Leczenie ostrych przypadków zespołu paraplegicznego
- Każde ostre wystąpienie niedowładu poprzecznego albo czterokończynowego albo porażenia czterokończynowego powinno być monitowane i leczone środkami intensywnej opieki medycznej.
- w przypadku ostrego porażenia czterokończynowego założenie centralnego dostępu żylnego
- Ścisłe monitorowanie deficytów neurologicznych
- dokumentacja oparta na protokole ISNCSCI
- wczesne rozpoznanie rosnącej wysokości zmiany lub jej nasilenia (np. przy krwawieniu)
- Utrzymanie średniego ciśnienia tętniczego >80 mmHg i wystarczającego natlenienia poprawia rokowanie.
- ponad 1 tydzień po ostrym (urazowym) uszkodzeniu rdzenia kręgowego
- Zależność od respiratora
- głównie w przypadku uszkodzeń powyżej C4 lub innych urazów klatki piersiowej, ale także tymczasowo w przypadku głębszych urazów
- regularne analizy gazometryczne krwi, ciągłe monitorowanie SaO2, kontrola pojemności życiowej
- Wstrząs neurogenny
- ścisły nadzór i leczenie (objętość i katecholaminy)
- Regularna zmiana pozycji i czynnościowe dostosowanie pozycji
- obracanie en bloc co 2–3 godziny (również w nocy)
- zapobieganie przykurczom stawów i odleżynom skóry
- Profilaktyka zakrzepowo-zatorowa
- w ostrej fazie heparynami drobnocząsteczkowymi
- nadroparyna: w sposób dostosowany do masy ciała zgodnie ze standardami ortopedycznymi
- enoksaparyna: bez dostosowania do masy ciała, 1 raz dziennie 40 mg przez 6 miesięcy po uszkodzeniu
- w stadium podostrym, w razie potrzeby przejście na doustne leczenie przeciwkrzepliwe (docelowo INR 2,0–3,0)
- w ostrej fazie heparynami drobnocząsteczkowymi
- Leki przeciwbólowe
- wcześnie i wystarczająco (unikanie przejścia w stan przewlekły)
- we wczesnych stadiach unikanie opiatów (upośledzona funkcja motoryczna jelit)
- na przykład krótki wlew metamizolu, następnie w przebiegu paracetamol
- Wczesne i ukierunkowane leczenie zakażeń
- Zapobieganie wrzodom dwunastnicy i żołądka za pomocą inhibitorów pompy protonowej
- ryzyko niezauważenia wrzodu żołądka w przypadku utraty czucia bólu trzewnego
- Upośledzone unerwienie współczulne
- przy zmianach powyżej Th6
- dominujące napięcie nerwu błędnego z bradykardią
- najwyższa chorobowość po 4 dniach
- Kryzysy dysautonomiczne
- przełomy nadciśnieniowe, bradykardia, ujemny załamek T w EKG, pocenie się itp.
- różne wyzwalacze w porażonym obszarze, często nadmierna rozstrzeń pęcherza moczowego
- leczenie poprzez niskie ułożenie nóg i drenaż pęcherza moczowego
- Zaburzenia odpływu moczu
- natychmiastowy drenaż pęcherza (uniknięcie nadmiernego rozciągnięcia wypieracza i odmiedniczkowego zapalenia nerek)
- Regularne wypróżnienia
- co najmniej co 2. dzień, w razie potrzeby z czopkami glicerynowymi
- lub Prostygmina (podskórnie 0,5 mg 3–4 razy na dobę), jeśli czynność jelit nie powróci do normy.
Swoiste leczenie stanu ostrego
- Ostre urazowe uszkodzenie rdzenia kręgowego z niedowładem poprzecznym/czterokończynowym
- na przykład złamanie trzonu kręgu, niestabilność dyskowo-więzadłowa, urazowa przepuklina krążka
- szybka chirurgiczna dekompresja i stabilizacja
- przy przeciwwskazaniach najstaranniejsze leczenie zachowawcze pozycjonowaniem (np. rozciąganie)
- przy niestabilności kręgosłupa (z niewspółosiowością i bez niej) układanie i mobilizacja wyłącznie przez wyspecjalizowany personel
- brak ogólnych zaleceń dotyczących podawania metyloprednizolonu
- tylko niewielkie korzyści krótko-, średnio- i długoterminowe
- najlepszy efekt w ciągu pierwszych 3 godzin po urazie
- początkowy 1-godzinny bolus 30 mg/kg m.c., w ciągu kolejnych 23 godzin 5,4 mg/kg m.c./godzinę
- Ostre nieurazowe uszkodzenie rdzenia kręgowego
- przyczyny związane z uciskiem (przepuklina krążka, krwotok rdzeniowy, guz, zespół zwężenia rdzenia kręgowego)
- szybka dekompresja chirurgiczna (im bardziej postępująca, tym szybciej)
- W przypadku przerzutów i całkowitej paraplegii szanse na powrót do zdrowia po 48 godzinach są znacznie zmniejszone.
- masa w kręgosłupie z tworzeniem się obrzęku
- wykluczenie zawału kręgosłupa i mielopatii zastoinowej
- wskazania do stosowania wysokich dawek kortyzonu (np. bolus 40 mg deksametazonu dożylnie, następnie 32 mg/dobę doustnie, średnioterminowo 6–12 mg/dobę doustnie)
- guzy wrażliwe na promieniowanie lub przerzuty
- chirurgiczna dekompresja i stabilizacja, jeśli to możliwe
- w przeciwnym razie natychmiastowa radioterapia
- zapalenie stawów kręgosłupa, zapalenie trzonów kręgów i przestrzeni międzykręgowej i ropień
- postępowanie zachowawcze lub chirurgiczne (indywidualna decyzja multidyscyplinarna)
- swoiste antybiotyki, zwykle przez co najmniej 3 miesiące
- niedokrwienie rdzenia kręgowego
- brak dowodów przemawiających za chirurgią wewnątrznaczyniową/naczyniową/terapią trombolityczną
- bakteryjne zapalenie rdzenia kręgowego
- antybiotykoterapia empiryczna (ceftriakson 2 razy 2 g, ampicylina, erytromycyna 2 g/dobę dożylnie)
- po antybiogramie
- wirusowe zapalenie rdzenia kręgowego
- natychmiast acyklowir (acyklowir 5 razy 10 mg/kg m.c./dobę przez 7–10 dni)
- mielopatie immunologiczne (SM, ADEM, zapalenie rdzenia kręgowego bez wykrycia patogenu)
- metyloprednizolon 1000 mg/dobę przez 3–5 dni, leki osłonowe żołądka i profilaktyka zakrzepowo-zatorowa
- toczeń rumieniowaty układowy
- metyloprednizolon 1000 mg/dobę przez 3–5 dni, leki osłonowe żołądka i profilaktyka zakrzepowo-zatorowa
- ew. dodatkowo leczenie uderzeniowe cyklofosfamidem lub wymiana osocza
- wada rozwojowa naczyń kręgosłupa
- wada rozwojowa tętniczo-żylna: embolizacja (zwłaszcza wewnątrznaczyniowa)
- naczyniak jamisty: resekcja mikrochirurgiczna
- zwyrodnienie powrózkowe rdzenia kręgowego
- substytucja witaminy B12 (1000 mcg/dobę domięśniowo) i kwasu foliowego (15 mg/dobę domięśniowo)
- mieloneuropatia z niedoboru miedzi
- w razie potrzeby doustna substytucja miedzi siarczan miedzi dożylnie 1 mg/dobę
- W diagnostyce różnicowej należy również w razie potrzeby uwzględnić porażenia psychogenne jako rozpoznanie przez wykluczenie.
- przyczyny związane z uciskiem (przepuklina krążka, krwotok rdzeniowy, guz, zespół zwężenia rdzenia kręgowego)
Leczenie farmakologiczne
- Metyloprednizolon w urazowym uszkodzeniu rdzenia kręgowego
- niewielki efekt i tylko we wczesnej fazie
- Stosowanie jest kontrowersyjne i nie jest już ogólnie zalecane.
- Było pierwotnie zalecane pomimo niskich korzyści.
- Leki przeciwbólowe
- Wczesne i konsekwentne leczenie bólu w celu zapobiegania chronifikacji bólu.
- Należy unikać opioidowych leków przeciwbólowych w ostrej fazie (ograniczenie motoryki jelit).
- metamizol, kwas mefenamowy lub paracetamol
- Profilaktyka wrzodów wywołanych stresem
- Inhibitory pompy protonowej (IPP)
Terapia chirurgiczna
- Szybka chirurgiczna dekompresja i stabilizacja w przypadku ostrego urazowego niedowładu poprzecznego/czterokończynowego
- Leczenie chirurgiczne ma dwa cele6:
- dekompresja rdzenia kręgowego (poprawa czynnościowa i zapobieganie progresji)
- stabilizacja kręgosłupa
- przykłady możliwych wskazań do operacji
- niestabilne złamanie kręgosłupa
- przepuklina krążka z uciskiem rdzenia kręgowego
- zwłaszcza przy zespole stożka rdzeniowego/ogona końskiego
- wypadnięcie krążka międzykręgowego w odcinku lędźwiowym kręgosłupa
- wypadnięcie krążka międzykręgowego w odcinku szyjnym kręgosłupa
- krwawienie z kręgosłupa
- guz
- zespół ciasnoty rdzenia kręgowego
- zapalenie stawów kręgosłupa oraz trzonów kręgów i przestrzeni międzykręgowej
- Leczenie chirurgiczne ma dwa cele6:
Inne formy leczenia
Wczesne działania rehabilitacyjne
- Początek już na oddziale intensywnej terapii lub we wczesnej fazie paraplegii
- Unikanie nieprawidłowej postawy i nieprawidłowego obciążenia przez jednostronne przeciążenie częściowo zachowanych funkcji mięśni
- Kontrolowane uruchamianie na krawędzi łóżka i na wózku inwalidzkim w celu regulacji krążenia (a-/hiposympatykotoniczne zaburzenie regulacji ciśnienia tętniczego)
- Połączona fizjoterapia/ergoterapia
- bierne i aktywne ćwiczenia fizyczne oraz trening funkcjonalny
- trening lokomocji w celu odzyskania zdolności chodzenia przy niekompletnym uszkodzeniu rdzenia kręgowego
- Środki pielęgnacyjne
- ułożenie ciała służące profilaktyce odleżyn (schemat ułożenia, kontrola punktów nacisku na skórę, specjalne łóżka/materace we wczesnej fazie)
- Terapia oddechowa
- dla wszystkich pacjentów z porażeniem czterokończynowym i wysoką paraplegią
- zapobieganie zastojowi wydzieliny, niedodmie i zakażeniom płucnym
- Leczenie zaburzeń pęcherza moczowego, jelit i czynności seksualnych
- schemat opróżniania pęcherza z kontrolą moczu zalegającego, nauka okresowego samodzielnego cewnikowania, leczenie farmakologiczne nadreaktywności wypieracza
- wypracowanie indywidualnego leczenia zaburzeń pęcherza i jelit (dostosowanie do zdolności poznawczych i manualnych)
- lub schemat defekacji z kontrolą bańki odbytnicy
- Kontrola temperatury otoczenia
- zaburzona regulacja temperatury ciała z zaburzeniem pocenia się i zimnymi dreszczami
- niebezpieczeństwo nadmiernego ucieplenia lub przechłodzenia
- Zapobieganie niezauważonym urazom
- na przykład oparzeniom gorącą wodą (podczas mycia lub spożywania gorących napojów)
- Wczesna rejestracja na kompleksową rehabilitację w specjalistycznym ośrodku urazów rdzenia kręgowego
Zapobieganie konsekwencjom i powikłaniom oraz ich leczenie
- bólów
- Urazy rdzenia kręgowego prowadzą do bólu mięśniowo-szkieletowego i neuropatycznego.
- brak opartych na dowodach swoistych schematów leczenia urazów rdzenia kręgowego
- Zobacz ogólne zalecenia dotyczące leczenia w artykule Bóle neuropatyczne.
- Wsparcie psychologiczne w radzeniu sobie z bólem może poprawić codzienne funkcjonowanie.
- Urazy rdzenia kręgowego prowadzą do bólu mięśniowo-szkieletowego i neuropatycznego.
- Spastyczność: farmakoterapia lekami przeciwspastycznymi
- zalecane tylko w przypadku pogorszenia stanu funkcjonalnego lub znacznego bólu
- w przypadku oporności na leczenie w razie potrzeby pompa baklofenowa lub wstrzyknięcie toksyny botulinowej
- mobilizacja
- układanie, ruch bierny i wspomagany czynnie
- rosnący stopień mobilizacji7
- W pewnym stopniu przeciwdziała osteoporozie i rozwojowi przykurczów.
- korzystanie ze środków pomocniczych
- na przykład elektryczny lub nieelektryczny wózek inwalidzki
- w zależności od indywidualnego stopnia ograniczenia
- Profilaktyka odleżyn8
- poprzez regularną zmianę pozycji ciała i ułożenia
- specjalne poduszki do siedzenia i nakładki na łóżko
- przy mniejszych zmianach opatrunki okluzyjne i schemat układania
- w razie potrzeby leczenie chirurgiczne głębokich owrzodzeń
- szkolenie w zakresie procedur zmniejszania ucisku i integracji w codzienne życie
- Profilaktyka przeciwzakrzepowa
- leczenie przeciwkrzepliwe: podostre albo w razie potrzeby doustne leczenie przeciwkrzepliwe z docelowym INR 2,0–3,0
- pończochy uciskowe6
- Zaburzenie opróżniania pęcherza5
- okresowe samodzielne cewnikowanie
- najlepsza metoda, jeśli wykonanie jest możliwe
- Cewnik urologiczny założony na stałe
- Może to być odpowiednia procedura tymczasowa lub w indywidualnych przypadkach.
- Preferowany jest nadłonowy cewnik moczowy.
- leczenie farmakologiczne
- Zakażenia układu moczowego
- Jeśli wystąpią objawy, natychmiast leczenie antybiotykami.
- niebezpieczeństwo odmiedniczkowego zapalenia nerek
- tworzenie się kamieni w drogach moczowych (nerki, moczowody, pęcherz moczowy)
- regularne kontrole ultrasonograficzne
- Kamienie w pęcherzu moczowym należy w miarę szybko usuwać.
- okresowe samodzielne cewnikowanie
- Opróżnianie jelit9
- regularne wypróżnianie, zapobieganie nietrzymaniu moczu
- W razie potrzeby można stymulować wypróżnianie (czopki, wlewki doodbytnicze).
- dieta bogata w błonnik
- Funkcja seksualna
- Orgazm jest często zaburzony przez brak wrażliwości lub ograniczoną wrażliwość.
- u kobiet10
- ograniczona wydzielina lub brak wydzieliny pochwowej (lubrykacji)
- stosowanie lubrykantu
- Płodność jest niezaburzona.
- ryzyko dysrefleksji autonomicznej przy porodzie
- u mężczyzn11
- zaburzenia erekcji, wytrysku i orgazmu
- lub stosowanie inhibitorów fosfodiesterazy-5 (skuteczne w 70–80% przypadków)
- problemy z płodnością
- Zapłodnienie in vitro może być alternatywą.
- Osteoporoza
- rozwój osteoporozy w porażonej części ciała
- maksymalna resorpcja kości między 10 a 16 tygodniem po urazie rdzenia kręgowego
- zwiększone ryzyko złamań
- lub osteodensytometria do wczesnej diagnostyki i obserwacji przebiegu
- przy osteoporozie T-score ≤-2,5
- Leczenie farmakologiczne
- podstawowa terapia (wapń i witamina D) dla osób z „grupy ryzyka” (paraplegicy poruszający się na wózkach inwalidzkich)
- leczenie swoiste dla osteoporozy (np. bisfosfoniany)
- rozwój osteoporozy w porażonej części ciała
- Środowisko życia i edukacja pacjentów
- dostosowanie codziennego życia do ograniczeń czynnościowych
- lub zmiana miejsca zamieszkania lub zmiany budowlane
- edukacja pacjentów, krewnych i opiekunów
- rodzaj urazu lub uszkodzenia, konsekwencje, rokowania, powikłania, indywidualne środki postępowania
- w razie potrzeby dalsza opieka psychospołeczna
- dostosowanie codziennego życia do ograniczeń czynnościowych
Przebieg, powikłania i rokowanie
przebieg
- Neurologiczne zaburzenia czynnościowe w wielu przypadkach mają charakter przewlekły.
- Poprawę funkcji neurologicznych obserwuje się zwykle w ciągu 6 miesięcy od urazu1.
- w niektórych przypadkach nawet do 5 lat później
- Możliwość regeneracji komórek nerwu rdzeniowego jest niejasna i jest obecnie przedmiotem badań.
- W badaniach klinicznych leków badane są różne terapie neuroregeneracyjne i neuromodulacyjne1.
powikłania
- Porażenie z atrofią mięśni, spastyczność, przykurcze
- Utrata wrażliwości z ryzykiem odleżyn i bezbolesnych ran
- Przy wysokim uszkodzeniu kręgosłupa zaburzenia oddechu z ryzykiem niedrożności wydzielniczej, niedodmy i zakażeń płucnych6-7
- Zaburzenie czynności pęcherza moczowego z nietrzymaniem moczu z parcia naglącego, ryzyko zakażeń układu moczowych
- Zaburzenia żołądkowo-jelitowe, takie jak neurogenna niedrożność jelita, zaparcia, biegunka, nietrzymanie stolca9
- Zaburzenia sercowo-naczyniowe (przełomy nadciśnieniowe, arytmie, hipotonia ortostatyczna)
- Upośledzenie funkcji seksualnych (np. zmniejszone nawilżenie, zaburzenia erekcji)
- Zmiany endokrynologiczne i metaboliczne
- Zaburzona potliwość i regulacja temperatury8
- Ryzyko osteoporozy
- Ryzyko zakrzepicy żył głębokich
- Konsekwencje psychospołeczne
- zaburzenia psychiczne (np. Depresja)
- niezdolność do pracy i zależność od innych w życiu codziennym
Rokowania
- Rokowania dotyczące następstw neurologicznych są indywidualne i zależą w dużej mierze od ciężkości urazu1.
- Poważniejsze początkowe urazy skutkują gorszym rokowaniem po 1 roku.
- Wynik czynnościowy zwykle dotyczy zdolności chodzenia.
- W przypadku urazu stopnia A według dawnej klasyfikacji ASIA (najcięższy uraz) szacowane prawdopodobieństwo odzyskania zdolności chodzenia po 1 roku wynosi <5%>1.
- wyższy wskaźnik przy niekompletnych urazach
- Zwiększona śmiertelność po urazie rdzenia kręgowego z powodu powikłań12
- Wskaźniki śmiertelności znacznie spadły w ostatnich dziesięcioleciach dzięki wczesnemu i skutecznemu leczeniu.
- Przyczynami zgonu są choroby układu krążenia (zwłaszcza przy wysokim uszkodzeniu rdzenia kręgowego), wypadki i samobójstwo12.
- Przeżycie w perspektywie długoterminowej w krajach uprzemysłowionych z dobrymi możliwościami leczenia jest w przybliżeniu porównywalne do normalnej populacji.
- Długotrwałe obniżenie jakości życia1
- ograniczenia organiczne i czynnościowe oraz utrata ról społecznych
- Przeciwdziała temu wsparcie ze strony otoczenia społecznego.
Dalsze postępowanie
- Dalsza opieka interdyscyplinarna (lekarze ogólni i specjaliści, przychodnie w ośrodkach specjalistycznych)
- opieka przez całe życie
- regularna kontrola przebiegu funkcji neurologicznych i objawów organicznych
- Przy wypisie
- funkcje fizyczne: edukacja dotycząca powikłań i zapobiegania
- Systemy świadczeń: omawiane są wszystkie systemy świadczeń, zarówno publiczne, jak i prywatne.
- Środki pomocnicze: należy zapewnić planowanie, wypróbowanie i szkolenie w zakresie znajomości i użytkowania środków pomocniczych.
- Edukacja i zawód: należy zaplanować dalszą naukę/przekwalifikowanie; należy zaplanować i w razie potrzeby rozpocząć ewentualną pracę zawodową.
- zapewnienie dalszej opieki: kontrole przebiegu u lekarza rodzinnego, opieka, opieka pielęgniarska
informacje dla pacjentów
O czym należy informować pacjentów?
- O chorobie i jej przebiegu
- O właściwych lekarzach przy podejrzeniu powikłania
Informacje dla pacjentów w Deximed
- Złamanie kręgosłupa
- Leczenie stanu ostrego urazów rdzenia kręgowego
- Odleżyny (wrzód odleżynowy)
- Osteoporoza
- Zaburzenia erekcji
Dodatkowe informacje
- Klasyfikacja urazów rdzenia kręgowego, zobacz Międzynarodowe Standardy Neurologicznej Klasyfikacji Urazów Rdzenia Kręgowego (International Standards for Neurological Classification of Spinal Cord Injury).
Illustrationen
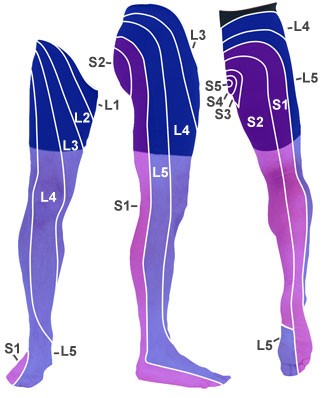
Dermatome

Anatomie der Wirbelsäule
Quellen
Literatur
- Ahuja CS, Wilson JR, Nori S, Kotter MRN, Druschel C, Curt A, Fehlings MG. Traumatic spinal cord injury. Nat Rev Dis Primers. 2017 Apr 27;3:17018. doi:10.1038/nrdp.2017.18 Review. PubMed PMID: 28447605 www.ncbi.nlm.nih.gov
- Silva NA, Sousa N, Reis RL, Salgado AJ. From basics to clinical: a comprehensive review on spinal cord injury. Prog Neurobiol. 2014 Mar;114:25-57. doi: 10.1016/j.pneurobio.2013.11.002. Epub 2013 Nov 20. Review. PubMed PMID: 24269804 www.ncbi.nlm.nih.gov
- De Seze J, Stojkovic T, Breteau G, Lucas C, Michon-Pasturel U, Gauvrit JY, Hachulla E, Mounier-Vehier F, Pruvo JP, Leys D, Destée A, Hatron PY, Vermersch P. Acute myelopathies: Clinical, laboratory and outcome profiles in 79 cases. Brain. 2001 Aug;124(Pt 8):1509-21. PubMed PMID: 11459743. www.ncbi.nlm.nih.gov
- Kirshblum SC, Burns SP, Biering-Sorensen F, Donovan W, Graves DE, Jha A, Johansen M, Jones L, Krassioukov A, Mulcahey MJ, Schmidt-Read M, Waring W. International standards for neurological classification of spinal cord injury (revised 2011). J Spinal Cord Med. 2011 Nov;34(6):535-46. doi: 10.1179/204577211X13207446293695 PubMed PMID: 22330108. www.ncbi.nlm.nih.gov
- Hagen EM, Faerestrand S, Hoff JM, Rekand T, Gronning M. Cardiovascular and urological dysfunction in spinal cord injury. Acta Neurol Scand 2011 (Suppl 191): 71-8. www.ncbi.nlm.nih.gov
- Markandaya M, Stein DM, Menaker J. Acute treatment options for spinal cord injury. Curr Treat Options Neurol 2012; doi10.1007/ss11940-011-0162-5. www.ncbi.nlm.nih.gov
- Biering-Sørensen F, Krassioukov A, Alexander MS, Donovan W, Karlsson AK, Mueller G et al. International spinal cord pulmonary function basic data set. Spinal Cord 2012; Jan 24,doi:10.1038/sc.2011.183. www.ncbi.nlm.nih.gov
- Karlsson AK, Krassioukov A, Alexander MS, Donovan W, Biering-Sørensen F. International spinal cord injury skin and thermoregulation function basic data set. Spinal Cord 2012 Jan 31, doi: 10.1038/sc. 2011.167. www.ncbi.nlm.nih.gov
- Krogh K, Perkash I, Stiens SA, Biering-Sørensen F. International bowel funstion basic spinal cord injury data set. Spinal Cord 2009; 47: 230-4. PubMed
- Alexander MS, Biering-Sørensen F, Elliott S, Kreuter M, Sønksen J. International spinal cord injury female sexual and reproductive function basic data set. Spinal Cord 2011; 49: 787-90. PubMed
- Alexander MS, Biering-Sørensen F, Elliott S, Kreuter M, Sønksen J. International spinal cord injury male sexual function basic data set. Spinal Cord 2011; 49: 795-8. PubMed
- Hagen EM, Lie SA, Rekand T. Gilhus NE, Gronning M. Mortality after traumatic spinal cord injury: 50 years of follow-up. J Neurol Neurosurg Psychiatry 2010; 81: 368-73. PubMed
- Maynard FM, Bracken MB, Creasey G, Ditunno JF, Donovan WH, Ducker TB et al. International Standards for neurological and functional classification of spianl cord injury. Spinal Cord 1997; 35: 266-74. PubMed
- Arce D, Sass P, Abul-Khoudoud H. Recognizing spinal cord emergencies. Am Fam Physician 2001; 64: 631-8. American Family Physician
- Hurlbert RJ, Hadley MN, Walters BC, Aarabi B, Dhall SS, Gelb DE, Rozzelle CJ, Ryken TC, Theodore N. Pharmacological therapy for acute spinal cord injury. Neurosurgery 2013. pmid:23417182 PubMed
- Bracken MB. Steroids for acute spinal cord injury. Cochrane Database of Systematic Reviews 2012, Issue 1. Art. No.: CD001046. DOI: 10.1002/14651858.CD001046.pub2. DOI
- Bydon M, Lin J, Macki M, Gokaslan ZL, Bydon A. The Current Role of Steroids in Acute Spinal Cord Injury. World Neurosurg 2013, Feb 20. doi:pii: S1878-8750(13)00348-3. 10.1016/j.wneu.2013.02.062. Epub ahead of print PMID: 23454689 PubMed
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt
- Jonas Klaus, Arzt, Freiburg im Breisgau